Слайд 2: СОДЕРЖАНИЕ
I. Эпидемиология рака легких (РЛ): 1. Заболеваемость РЛ. 2. Смертность от РЛ. II. Этиология III. Факторы риска IV. Патогенез: - I этап - II этап - III этап. V. Классификации РЛ VI. C имптоматика РЛ VII. Диагностика VIII. Лечение IX. Реабилитация Х. Прогноз
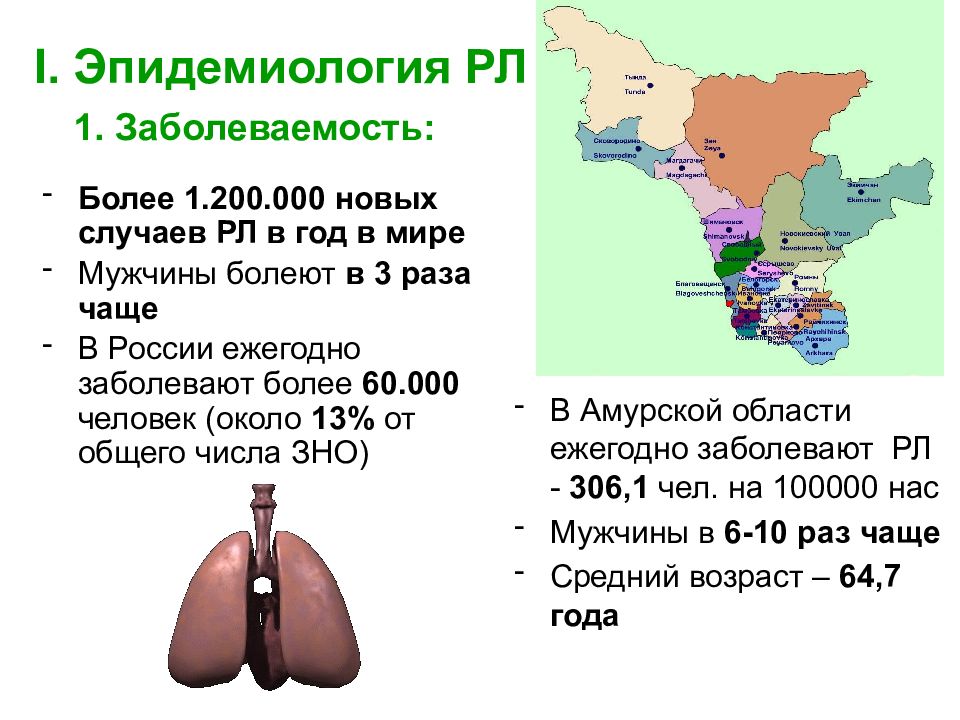
Слайд 3: I. Эпидемиология РЛ 1. Заболеваемость:
Более 1.200.000 новых случаев РЛ в год в мире Мужчины болеют в 3 раза чаще В России ежегодно заболевают более 60.000 человек (около 13% от общего числа ЗНО) В Амурской области ежегодно заболевают РЛ - 306,1 чел. на 100000 нас Мужчины в 6-10 раз чаще Средний возраст – 64,7 года
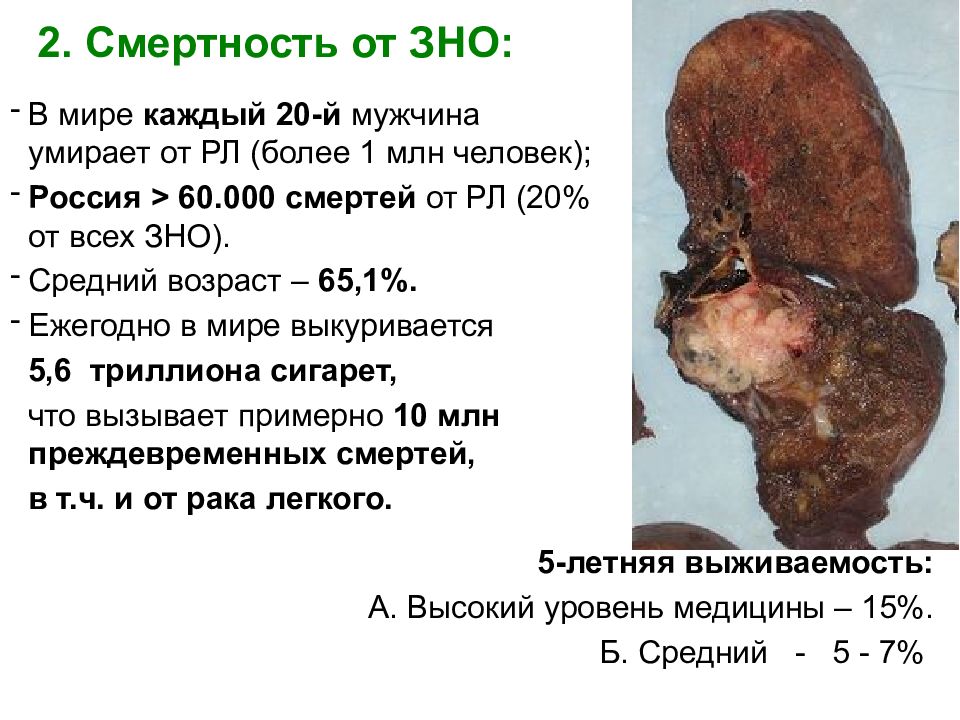
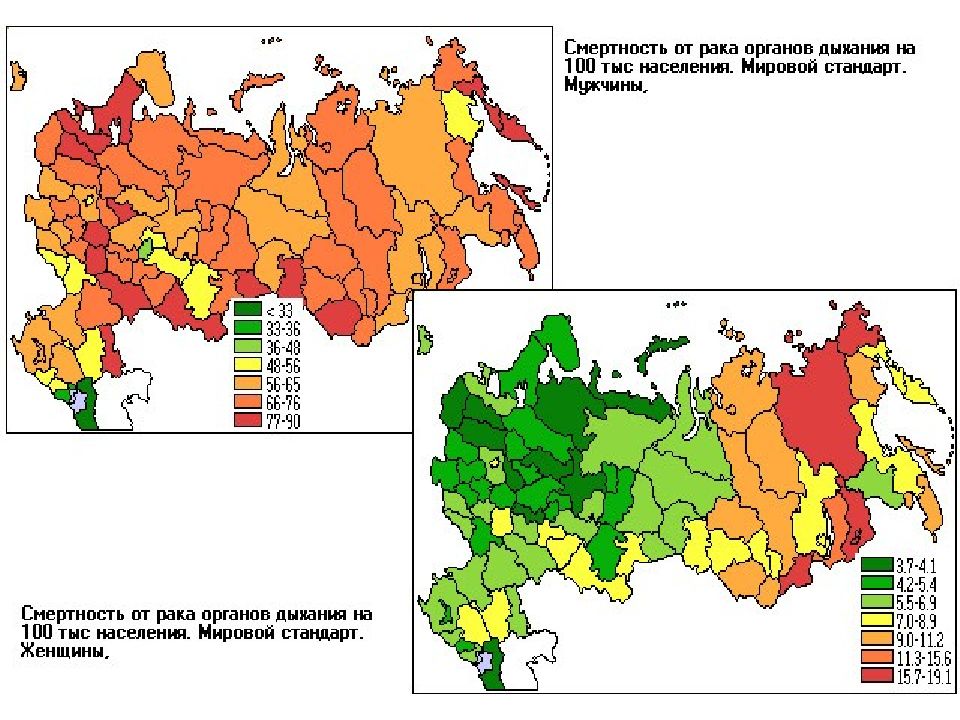
Слайд 4: 2. Смертность от ЗНО:
В мире каждый 20-й мужчина умирает от РЛ (более 1 млн человек); Россия > 60.000 смертей от РЛ (20% от всех ЗНО). Средний возраст – 65,1%. Ежегодно в мире выкуривается 5,6 триллиона сигарет, что вызывает примерно 10 млн преждевременных смертей, в т.ч. и от рака легкого. 5-летняя выживаемость: А. Высокий уровень медицины – 15%. Б. Средний - 5 - 7%
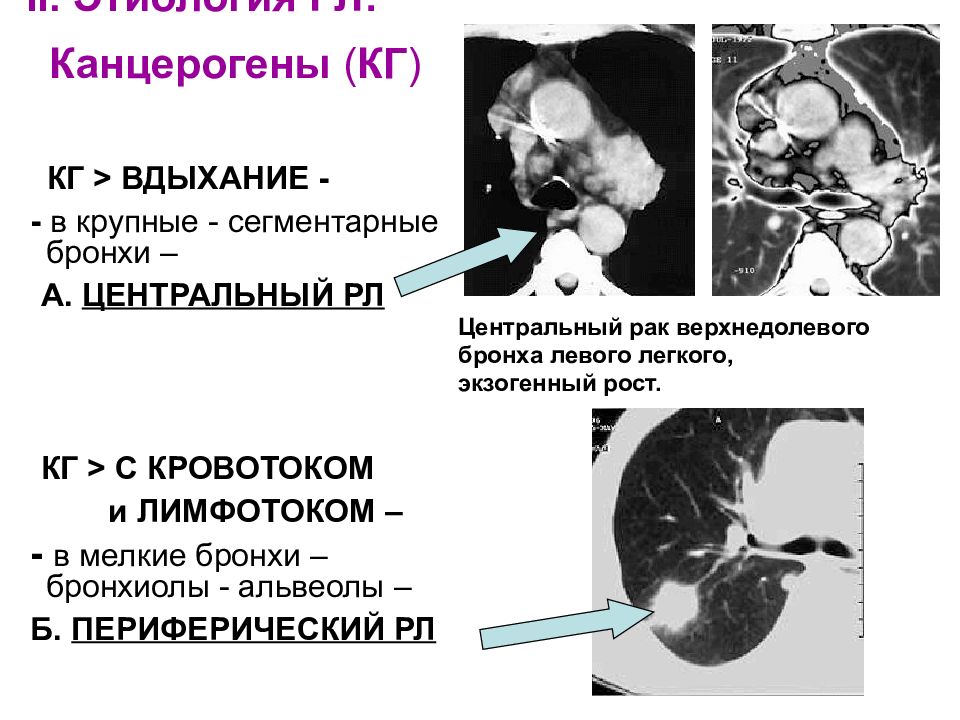
Слайд 6: II. Этиология РЛ: Канцерогены ( КГ )
КГ > ВДЫХАНИЕ - - в крупные - сегментарные бронхи – А. ЦЕНТРАЛЬНЫЙ РЛ КГ > С КРОВОТОКОМ и ЛИМФОТОКОМ – - в мелкие бронхи –бронхиолы - альвеолы – Б. ПЕРИФЕРИЧЕСКИЙ РЛ Центральный рак верхнедолевого бронха левого легкого, экзогенный рост.
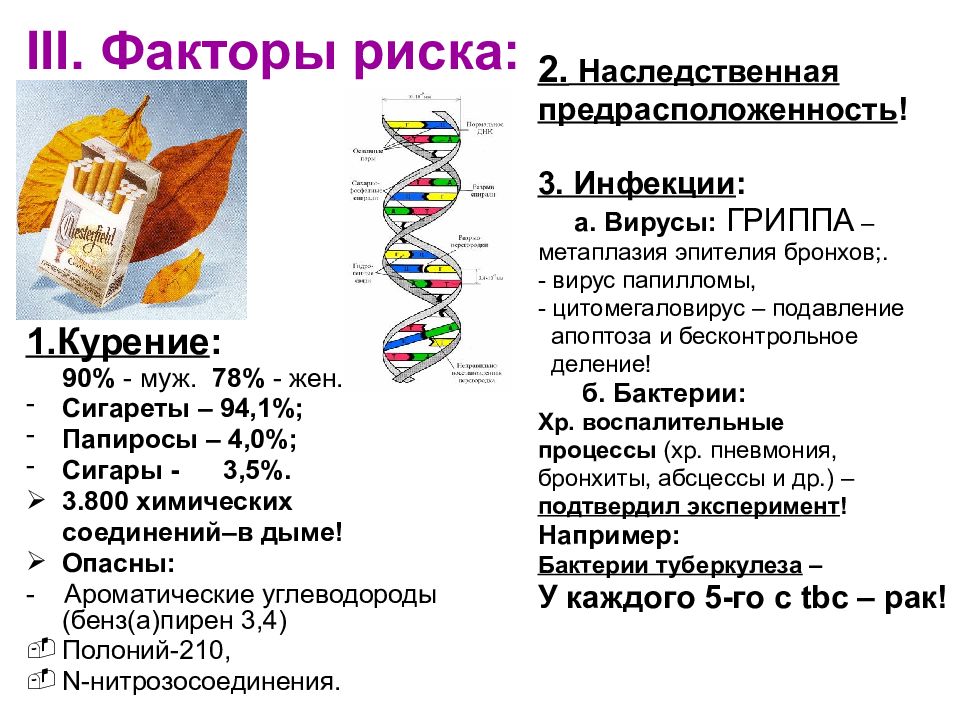
Слайд 7: III. Факторы риска:
1.Курение : 90% - муж. 78% - жен. Сигареты – 94,1%; Папиросы – 4,0%; Сигары - 3,5%. 3.800 химических соединений–в дыме! Опасны: - Ароматические углеводороды (бенз(а)пирен 3,4) Полоний-210, N- нитрозосоединения. 2. Наследственная предрасположенность ! 3. Инфекции : а. Вирусы: ГРИППА – метаплазия эпителия бронхов;. - вирус папилломы, - цитомегаловирус – подавление апоптоза и бесконтрольное деление! б. Бактерии: Хр. воспалительные процессы (хр. пневмония, бронхиты, абсцессы и др.) – подтвердил эксперимент ! Например: Бактерии туберкулеза – У каждого 5-го c tbc – рак!
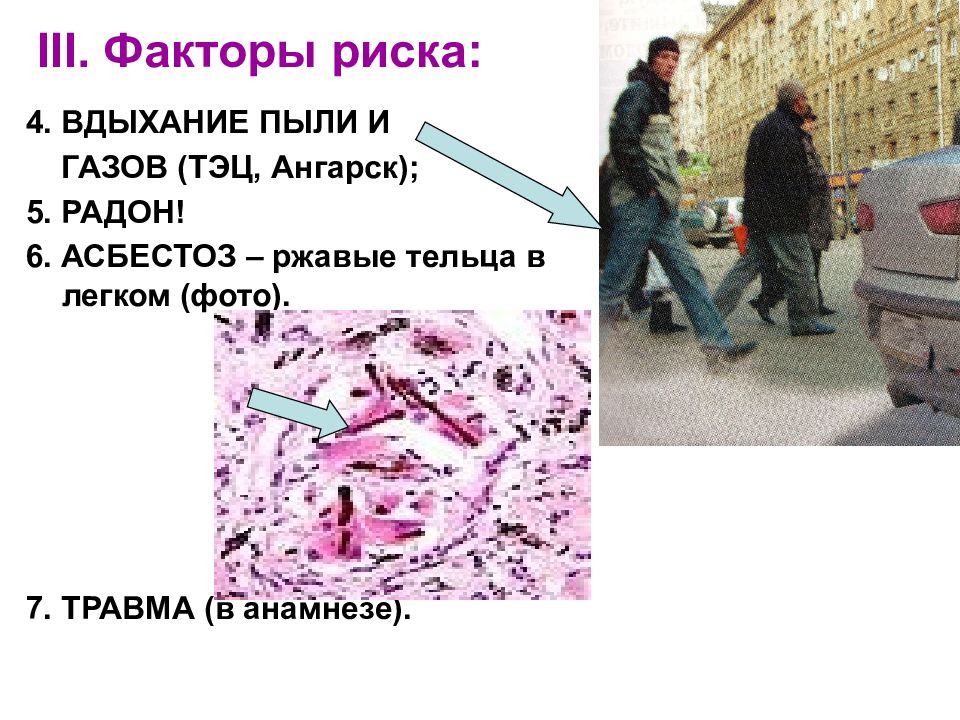
Слайд 8: III. Факторы риска:
4. ВДЫХАНИЕ ПЫЛИ И ГАЗОВ (ТЭЦ, Ангарск); 5. РАДОН! 6. АСБЕСТОЗ – ржавые тельца в легком (фото). 7. ТРАВМА (в анамнезе).
Слайд 9: IV. ПАТОГЕНЕЗ РЛ
1 этап : первичный контакт КГ с легким ; его активация; взаимодействие с ДНК эпителиальной клетки; изменение ее генома и фенотипа латентная раковая клетка!
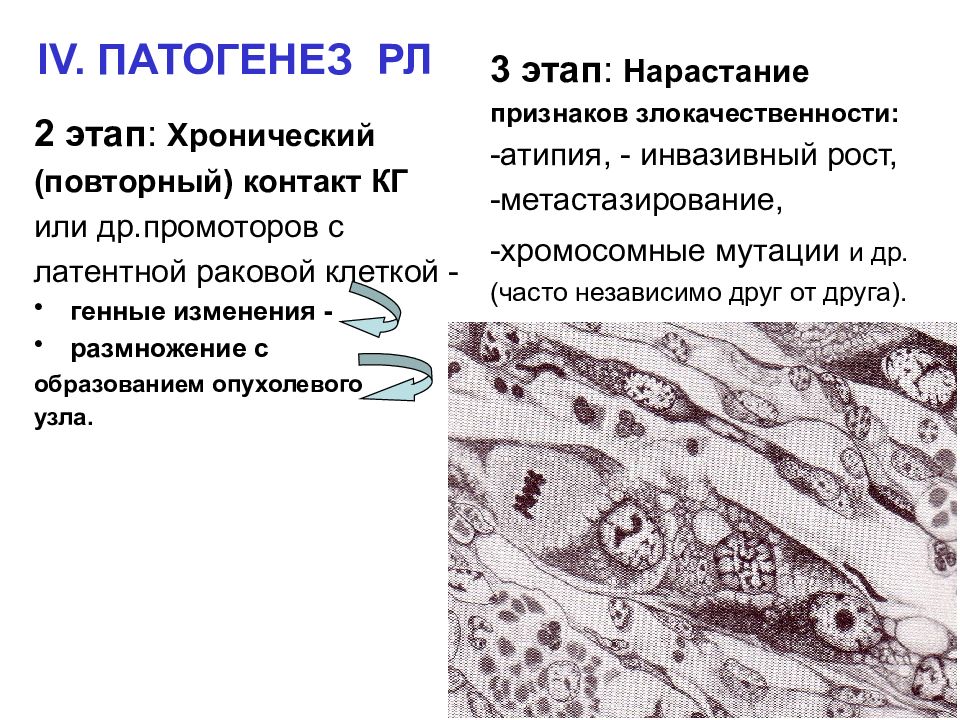
Слайд 10: IV. ПАТОГЕНЕЗ РЛ
2 этап : Хронический (повторный) контакт КГ или др.промоторов с латентной раковой клеткой - генные изменения - размножение с образованием опухолевого узла. 3 этап : Нарастание признаков злокачественности: -атипия, - инвазивный рост, -метастазирование, -хромосомные мутации и др. (часто независимо друг от друга).
Слайд 11: IV. Патогенез плоскоклеточного рака:
1. Повреждение зоны эпителия бронхов - расстройство лимфообращения - лимфостаз (хр. воспаление). 2. Атипическая метаплазия (дисплазия) до 10-15 лет – -слабая-средняя-выраженная – очаги преинвазивного рака – - инвазивный РЛ. 3. Озлокачествление папиллом бронхов – спокойная, пролиферирующая папиллома – озлокачествленная папиллома – преинвазивный рак.
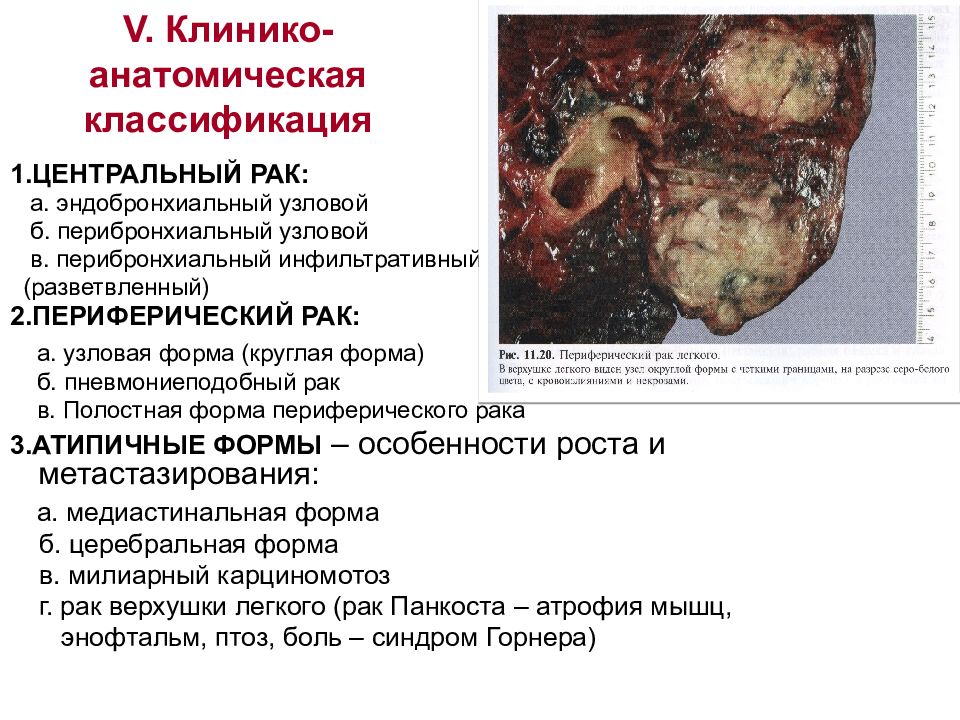
Слайд 12: V. Клинико-анатомическая классификация
1.ЦЕНТРАЛЬНЫЙ РАК: а. эндобронхиальный узловой б. перибронхиальный узловой в. перибронхиальный инфильтративный (разветвленный) 2.ПЕРИФЕРИЧЕСКИЙ РАК: а. узловая форма (круглая форма) б. пневмониеподобный рак в. Полостная форма периферического рака 3.АТИПИЧНЫЕ ФОРМЫ – особенности роста и метастазирования: а. медиастинальная форма б. церебральная форма в. милиарный карциномотоз г. рак верхушки легкого (рак Панкоста – атрофия мышц, энофтальм, птоз, боль – синдром Горнера)
Слайд 13: V. Классификация РЛ по стадиям
1 стадия: Опухоль до 3 см в наибольшем измерении, расположена в одном сегменте легкого или в пределах сегментарного бронха. Метастазов нет! 2 стадия: Опухоль до 6 см в наибольшем измерении, расположена в одном сегменте или в пределах сегментарного бронха. Метастазы единичные пульмональных и бронхопульмональных ЛУ. 3 стадия: Опухоль > 6 см с переходом на соседнюю долю легкого или с прорастанием соседнего или главного бронха. Метастазы: – в бифуркационных, трахеобронхиальных, паратрахеальных ЛУ. 4 стадия: Опухоль выходит за пределы легкого с распространением на соседние органы. Метастазы – обширные местные и отдаленные присоединение ракового плеврита.
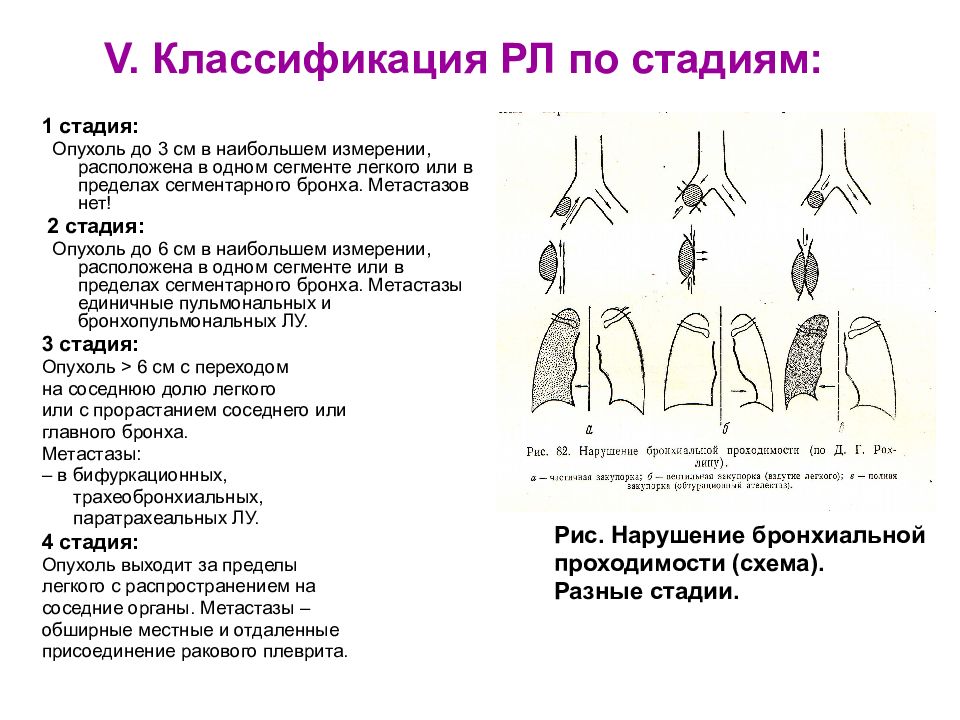
Слайд 14: V. Классификация РЛ по стадиям:
1 стадия: Опухоль до 3 см в наибольшем измерении, расположена в одном сегменте легкого или в пределах сегментарного бронха. Метастазов нет! 2 стадия: Опухоль до 6 см в наибольшем измерении, расположена в одном сегменте или в пределах сегментарного бронха. Метастазы единичные пульмональных и бронхопульмональных ЛУ. 3 стадия: Опухоль > 6 см с переходом на соседнюю долю легкого или с прорастанием соседнего или главного бронха. Метастазы: – в бифуркационных, трахеобронхиальных, паратрахеальных ЛУ. 4 стадия: Опухоль выходит за пределы легкого с распространением на соседние органы. Метастазы – обширные местные и отдаленные присоединение ракового плеврита. Рис. Нарушение бронхиальной проходимости (схема). Разные стадии.
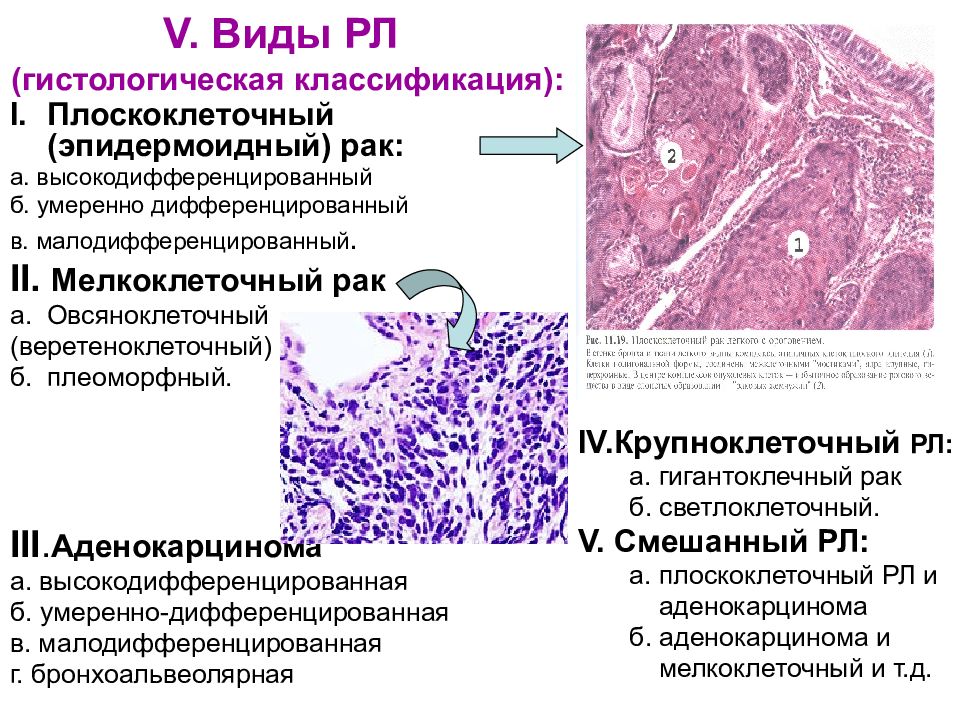
Слайд 15: V. Виды РЛ (гистологическая классификация):
Плоскоклеточный (эпидермоидный) рак: а. высокодифференцированный б. умеренно дифференцированный в. малодифференцированный. II. Мелкоклеточный рак а. Овсяноклеточный (веретеноклеточный) б. плеоморфный. III. Аденокарцинома а. высокодифференцированная б. умеренно-дифференцированная в. малодифференцированная г. бронхоальвеолярная IV. Крупноклеточный РЛ: а. гигантоклечный рак б. светлоклеточный. V. Смешанный РЛ: а. плоскоклеточный РЛ и аденокарцинома б. аденокарцинома и мелкоклеточный и т.д.
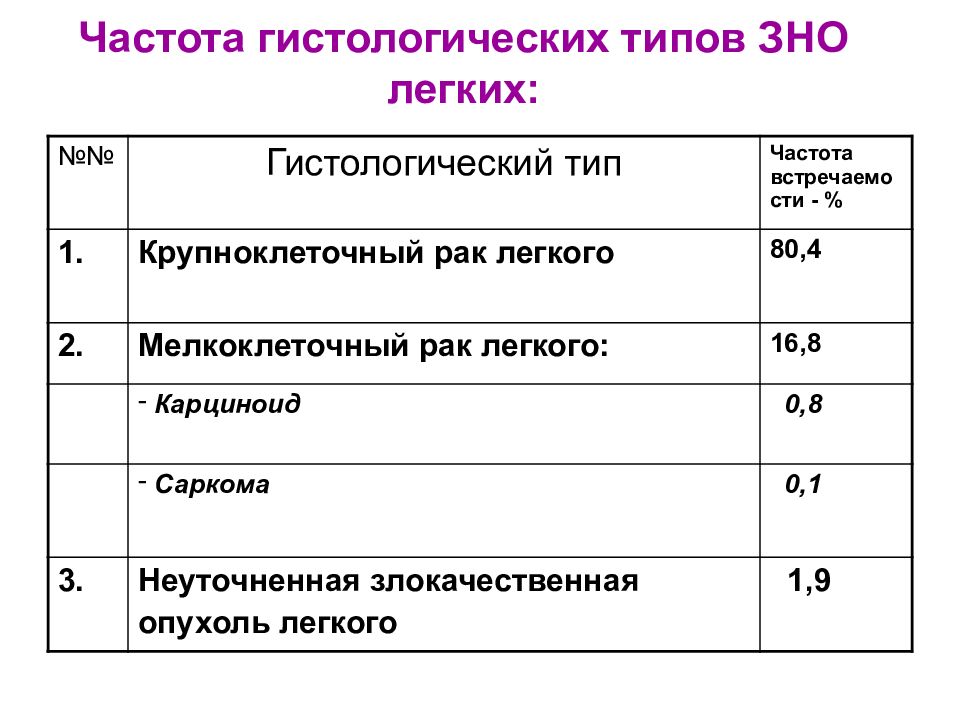
№№ Гистологический тип Частота встречаемости - % 1. Крупноклеточный рак легкого 80,4 2. Мелкоклеточный рак легкого: 16,8 Карциноид 0,8 Саркома 0,1 3. Неуточненная злокачественная опухоль легкого 1,9
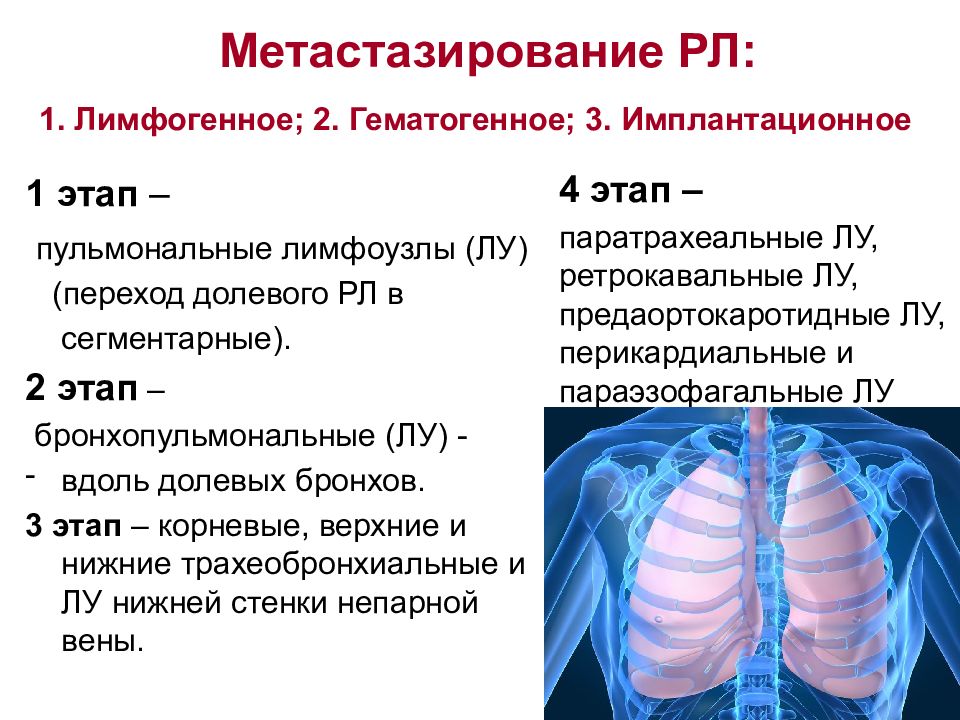
Слайд 17: Метастазирование РЛ: 1. Лимфогенное; 2. Гематогенное; 3. Имплантационное
1 этап – пульмональные лимфоузлы (ЛУ) (переход долевого РЛ в сегментарные). 2 этап – бронхопульмональные (ЛУ) - вдоль долевых бронхов. 3 этап – корневые, верхние и нижние трахеобронхиальные и ЛУ нижней стенки непарной вены. 4 этап – паратрахеальные ЛУ, ретрокавальные ЛУ, предаортокаротидные ЛУ, перикардиальные и параэзофагальные ЛУ
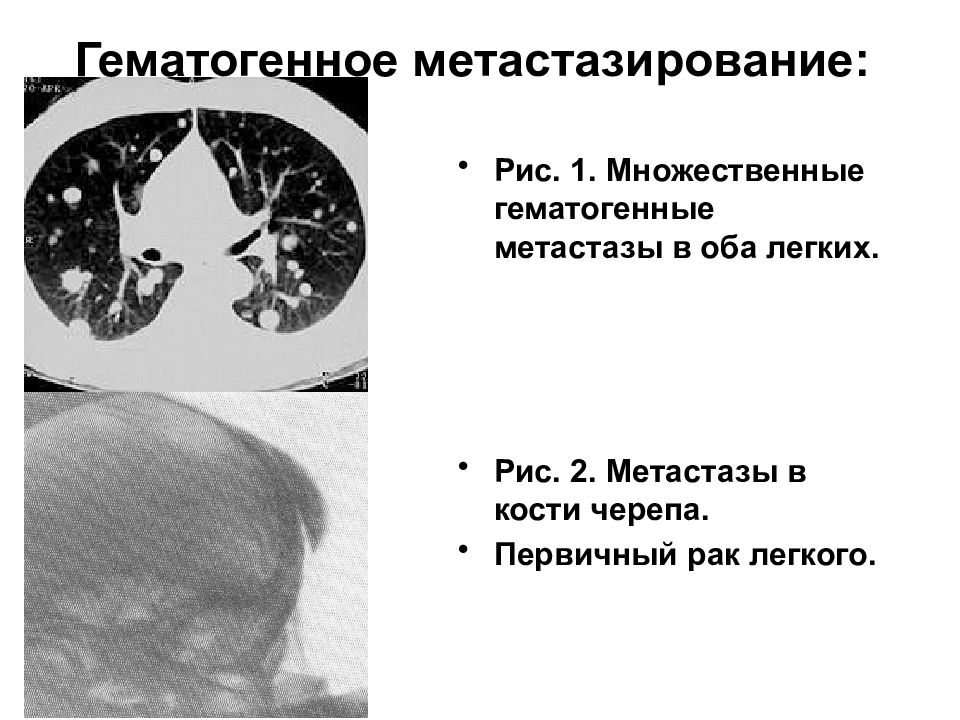
Слайд 18: Гематогенное метастазирование:
Рис. 1. Множественные гематогенные метастазы в оба легких. Рис. 2. Метастазы в кости черепа. Первичный рак легкого.
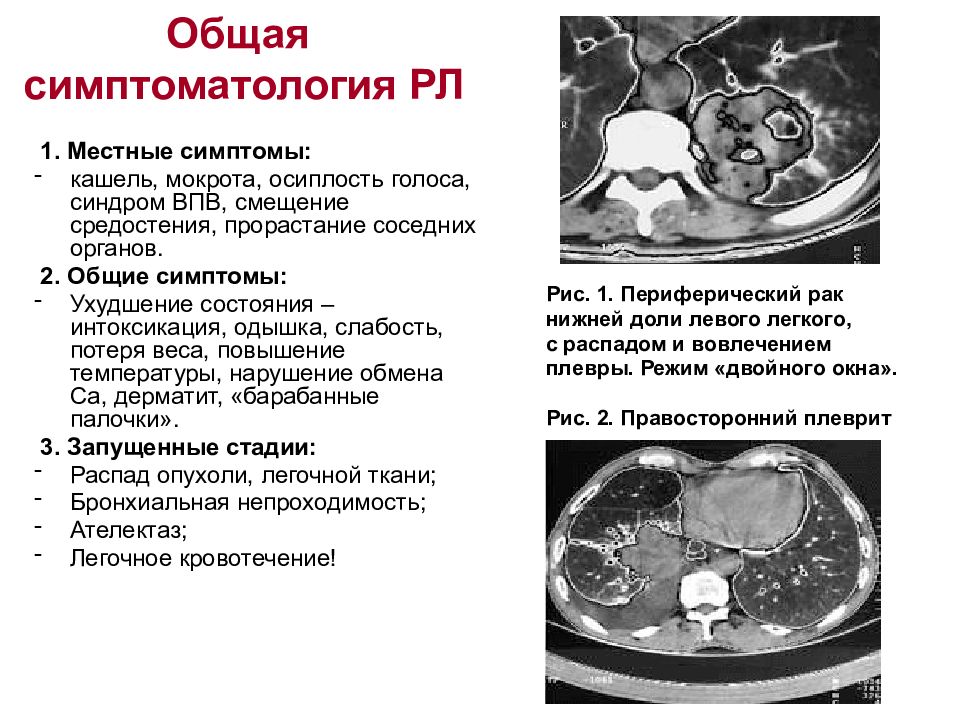
Слайд 19: Общая симптоматология РЛ
1. Местные симптомы: кашель, мокрота, осиплость голоса, синдром ВПВ, смещение средостения, прорастание соседних органов. 2. Общие симптомы: Ухудшение состояния – интоксикация, одышка, слабость, потеря веса, повышение температуры, нарушение обмена Са, дерматит, «барабанные палочки». 3. Запущенные стадии: Распад опухоли, легочной ткани; Бронхиальная непроходимость; Ателектаз; Легочное кровотечение! Рис. 1. Периферический рак нижней доли левого легкого, с распадом и вовлечением плевры. Режим «двойного окна». Рис. 2. Правосторонний плеврит
Слайд 20: Критерии формирования групп риска по ЗНО:
А. Отсутствие признаков легочного заболевания: а. Мужской пол и возраст > 40 лет; б. Злоупотребление табаком; в. Контакт с производственными вредностями; г. Хр. заболевания легких. Б. Наличие легочной патологии с неясным ДЗ: а. Симптомы – упорный кашель, изменение тембра голоса (поражение возвратного нерва). Кровь в мокроте, повышение t, ускоренная СОЭ, лейкоцитоз. б. Сочетание этих симптомов - с деформацией корней легких, - с диффузным или очаговым пневмосклерозом.
Слайд 21: Диагностика РЛ
Клиническое обследование Рентгенологическая диагностика Бронхоскопия Ультразвуковая диагностика Трансторакальная пункция
Слайд 22: 1. Клиническое обследование
Сопутствующие РЛ клинические признаки заболевания неспецифичны, весьма вариабельны, их проявление зависит от локализации и стадии развития опухоли. Принято выделять три периода развития рака легкого : 1. биологический период, охватывает время от начала возникновения опухоли до появления первых рентгенологических ее признаков; 2. доклинический или бессимптомный период, который характеризуется только рентгенологическими и / или бронхоскопическими проявлениями рака; 3. клинический, когда наряду с рентгенологическими отмечаются также и клинические симптомы заболевания.
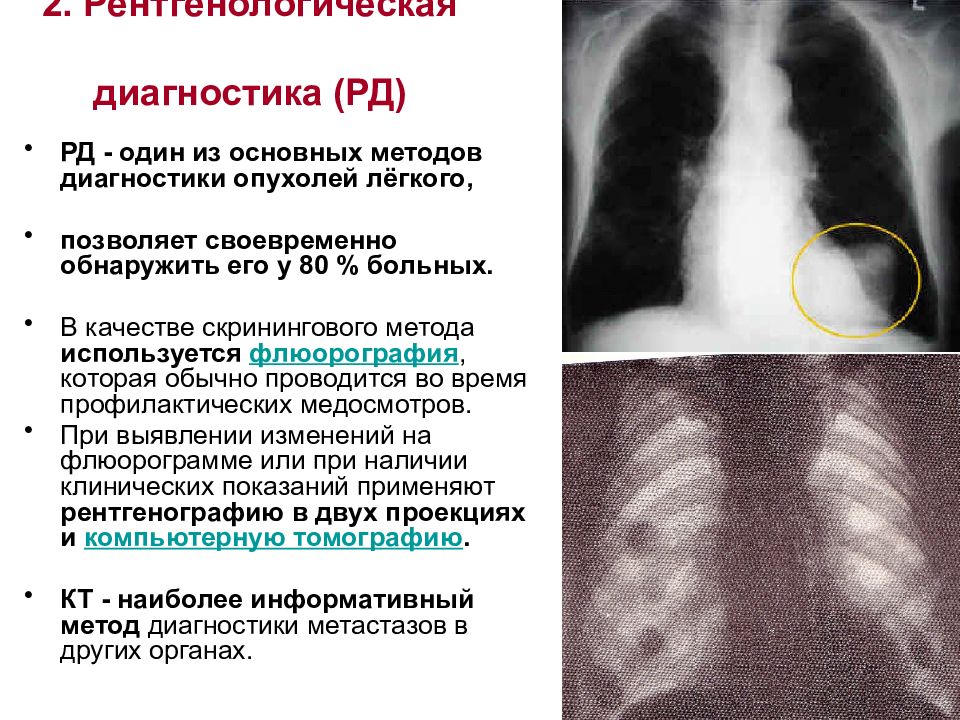
Слайд 23: 2. Рентгенологическая диагностика (РД)
РД - один из основных методов диагностики опухолей лёгкого, позволяет своевременно обнаружить его у 80 % больных. В качестве скринингового метода используется флюорография, которая обычно проводится во время профилактических медосмотров. При выявлении изменений на флюорограмме или при наличии клинических показаний применяют рентгенографию в двух проекциях и компьютерную томографию. КТ - наиболее информативный метод диагностики метастазов в других органах.
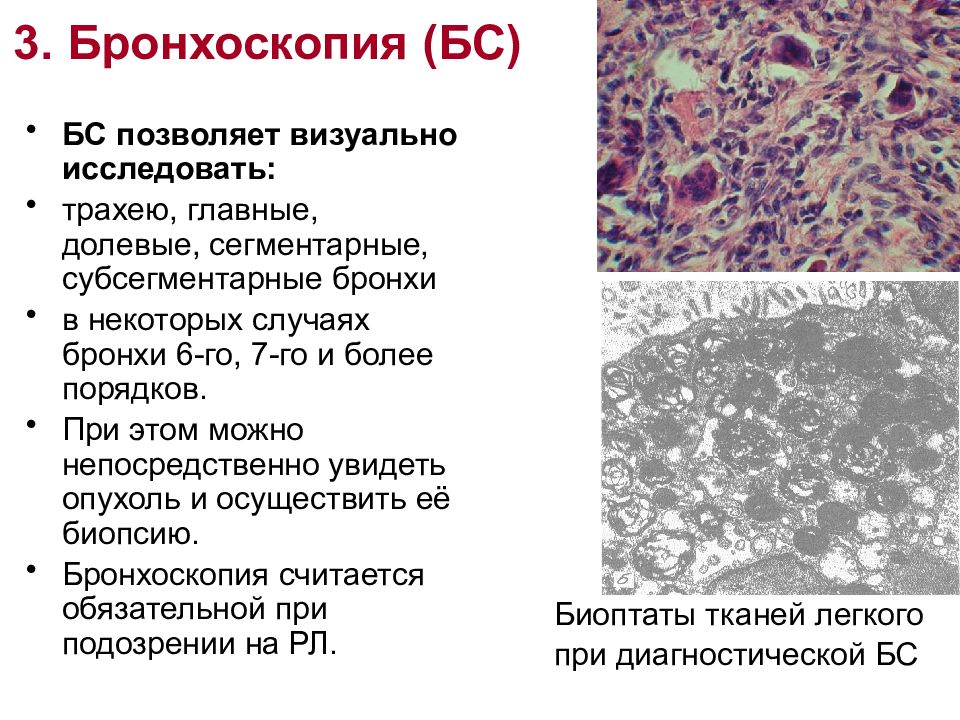
Слайд 24: 3. Бронхоскопия (БС)
БС позволяет визуально исследовать: трахею, главные, долевые, сегментарные, субсегментарные бронхи в некоторых случаях бронхи 6-го, 7-го и более порядков. При этом можно непосредственно увидеть опухоль и осуществить её биопсию. Бронхоскопия считается обязательной при подозрении на РЛ. Биоптаты тканей легкого при диагностической БС
Слайд 25: 4. Трансторакальная биопсия (ТТБ)
ТТБ-пункционная - применяется при невозможности проведения других методов (бронхоскопия, катетеризация бронхов, анализ мокроты). Показаниями к её проведению являются : - округлое образование в любой зоне лёгкого, - подозрение на метастаз в лёгком опухоли с другой локализацией, - множественные внутрилёгочные шаровидные тени. ТТБ-пункция: - проводят прокол грудной клетки, - отбирают пробу из опухоли, - исследуют клетки под микроскопом. Метод ТТБ позволяет подтвердить диагноз у значительного числа больных (62-87 % случаев) (в зависимости от локализации опухоли).
Слайд 26: 5. Ультразвуковая диагностика (УД)
УД – эффективна для выявления врастания опухоли в структуры стенки, масштабного затемнения лёгочной ткани (из-за её уплотнения, плеврального выпота и др.), а через ткань безвоздушного лёгкого возможно увидеть непосредственно опухолевый узел. УД - безопасна, проста и сравнительно недорога. Диагностирует опухолевое поражение органов средостения: верхней полой вены, перикарда и камер сердца, правой и левой лёгочных артерий, лёгочных вен, аорты, пищевода, левого предсердия, а также степень применимости хирургического лечения опухоли.
Слайд 27: Лечение РЛ
А. Хирургическое: 1. Радикальное, 2. Условно-радикальное, 3. Паллиативное 1. Радикальная операция - удаление всего опухолевого комплекса: - первичный очаг, - регионарные лимфатические узлы, - клетчатка с путями метастазирования. 2. Условно-радикальное : операция + лучевая + лекарственная терапия. Противопоказания к радикальной операции: неоперабельность — распространение опухоли на соседние ткани и органы; 2. наличие отдалённых метастазов в печень, кости и головной мозг; 3. недостаточность функций сердечно- сосудистой и дыхательной систем ; 4. тяжёлые заболевания внутренних органов.
Слайд 28: Б. Лучевая терапия
Лучевое лечение РЛ при: неоперабельных формах, при отказе больного от операции, наличии противопоказаний к оперативному вмешательству. Наибольший эффект при лучевой терапии - на плоскоклеточные и недифференцированные формы РЛ. Лучевая терапия: как для а. радикального, б. так и паллиативного лечения. - При радикальном лучевом лечении облучают как саму опухоль, так и зоны регионарного метастазирования, т. е. средостение, общей дозой 60-70 Гр. Дистанционная лучевая терапия
Слайд 29: В. Химиотерапия
Химиотерапия - при наличии противопоказаний к хирургическому и лучевому лечению. Назначаются следующие препараты: доксорубицин, цисплатин, винкристин, этопозид, циклофосфамид, метотрексат, блеомицин, нитрозилмочевина, винорелбин, паклитаксел, доцетаксел, гемцетабин и др., курсами с интервалами в 3-4 недели (до 6 курсов). Частичное уменьшение размеров первичной опухоли и метастазов наблюдается не у всех больных, полное исчезновение ЗНО происходит редко. Химиотерапия неэффективна при отдалённых метастазах в печени, костях, головном мозге.
Слайд 30: 3. Паллиативное лечение (ПЛ)
ПЛ применяется, когда возможности лечения РЛ ограничены или исчерпаны. ПЛ направлено на улучшение качества жизни неизлечимых больных и включает в себя: - обезболивание; - психологическую помощь; - детоксикацию. 1. ПЛ - хирургическое ( трахеостомия, гастростомия, энтеростомия, нефростомия и т. д.) 2. ПЛ при РЛ - для борьбы с одышкой, кашлем, кровохарканьем, болевыми ощущениями. 3. ПЛ присоединяющихся к опухолевому процессу пневмонии и пневмонита, возникающего при лучевой и химиотерапии. 4. Методы ПЛ во многом индивидуальны и зависят от состояния больного.
Слайд 31: Реабилитация больных РЛ - комплексная :
Направления: медицинская, профессиональная, социальная. Периоды реабилитации: 1 – долечебный – предоперационная психологическая и терапевтическая подготовка больного к основному лечению. 2 – операционный – щадящая техника операции, радикальная операция. Объем операции не должен превышать возможностей пациента. 3 – послеоперационный. Интенсивная терапия для профилактики и лечения осложнений, восстановления активности больного, активации функций дыхания. При не осложненном течении – период до 14 – 21 дня. Отдаленная реабилитация. - Диспансерное наблюдение для выявления и лечения осложнений. - Периодическая госпитализация больных. - Обучение пациентов, реинтеграция больного в обществе. - Помощь в преодолении психоэмоционального стресса. - Трудоустройство.
Слайд 32: П р о г н о з:
Нелеченный рак лёгкого - гибель до 90 % больных в течение 2 лет с момента ДЗ. Хирургическое лечение - 30%-ая выживаемость больных в течение 5 лет. Раннее обнаружение - шанс на излечение: на стадии T1N0M0 достигает 80-ти %. Сочетание лечения : хирургического, лучевого и медикаментозного - 5-летняя выживаемость возрастает ещё на 40 %. Наличие метастазов значительно ухудшает прогноз!
Последний слайд презентации: РАК ЛЕГКОГО
РАК – ПРОБЛЕМА ХХ I ВЕКА! Болезни не единожды приходят, врываясь отрешенностью в сердца… Порой – на время. И совсем проходят. А иногда – надолго. До конца. И если это грипп или простуда – Тогда легко. А если это …рак ? ! – Откуда ждать спасенья или чуда ? ! Как пересилить страх ? Как выжить ? Как ? ! Беспомощно и горестно метаться Средь мыслей и желаний уцелеть. И может ли спокойным оставаться Тот, кто вот так не думал заболеть! Но чудо есть. И есть еще спасенье (ведь человек в беде своей незряч). Зерно надежды бережно посеет, Придет на помощь и поможет врач. И, вопреки пугающей болезни, Отчетливо покажется просвет. И сердце благодарное воскреснет, И долгой жизни воссияет свет!!! Автор студентка АГМА Любовь Шишкова