Первый слайд презентации: Рак предстательной железы
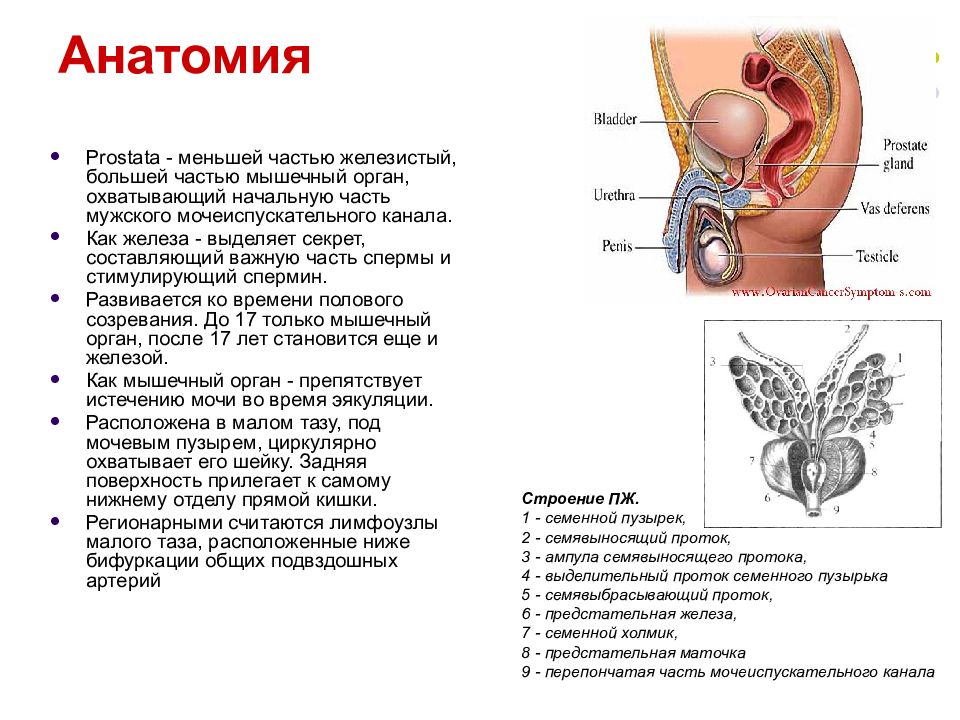
Слайд 2: Анатомия
Рrostata - меньшей частью железистый, большей частью мышечный орган, охватывающий начальную часть мужского мочеиспускательного канала. Как железа - выделяет секрет, составляющий важную часть спермы и стимулирующий спермин. Развивается ко времени полового созревания. До 17 только мышечный орган, после 17 лет становится еще и железой. Как мышечный орган - препятствует истечению мочи во время эякуляции. Расположена в малом тазу, под мочевым пузырем, циркулярно охватывает его шейку. Задняя поверхность прилегает к самому нижнему отделу прямой кишки. Регионарными считаются лимфоузлы малого таза, расположенные ниже бифуркации общих подвздошных артерий Строение ПЖ. 1 - семенной пузырек, 2 - семявыносящий проток, 3 - ампула семявыносящего протока, 4 - выделительный проток семенного пузырька 5 - семявыбрасывающий проток, 6 - предстательная железа, 7 - семенной холмик, 8 - предстательная маточка 9 - перепончатая часть мочеиспускательного канала
Слайд 3
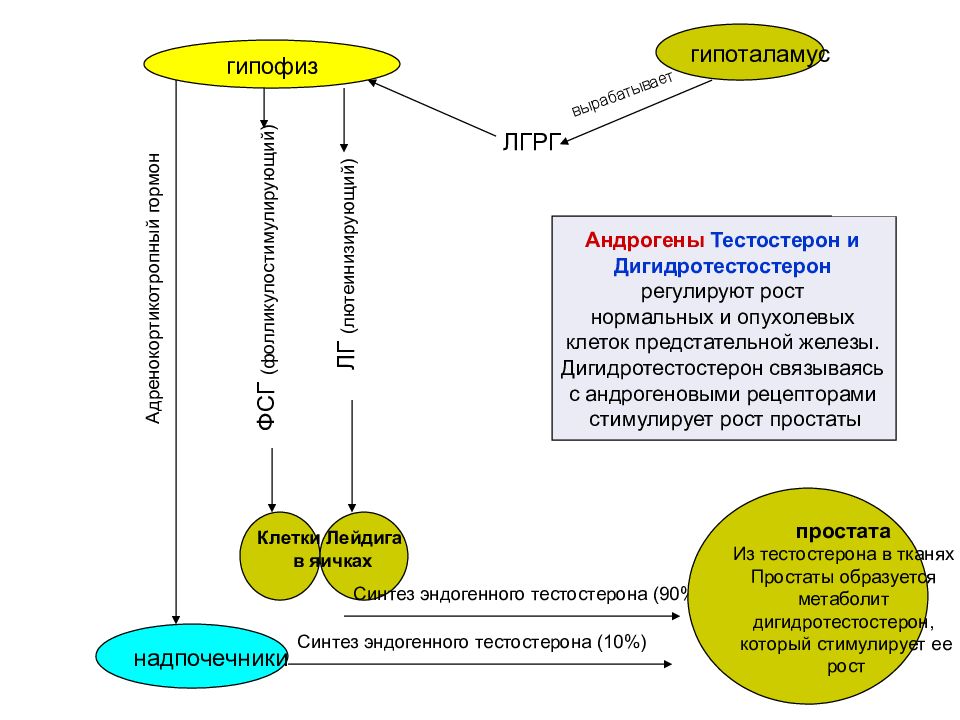
Предстательная железа имеет достаточно сложную нейроэндокринную регуляцию и находится под гормональным влиянием: яичек, коры надпочечников, гипофиза. В свою очередь синтез и секреция гормонов гипофиза осуществляется под контролем гипоталамуса, а также под влиянием аутокринных и паракринных факторов, регулирующих процессы роста, деления и дифференцировки клеток ПЖ. Таким образом, нарушения роста и дифференцировки клеток ПЖ могут произойти на любом из вышеперечисленных уровней регуляции клеточного цикла под влиянием широкого спектра всевозможных факторов.
Слайд 4
гипоталамус гипофиз ЛГРГ вырабатывает ЛГ (лютеинизирующий) ФСГ (фолликулостимулирующий) Клетки Лейдига в яичках Синтез эндогенного тестостерона (90%) простата Из тестостерона в тканях Простаты образуется метаболит дигидротестостерон, который стимулирует ее рост Андрогены Тестостерон и Дигидротестостерон регулируют рост нормальных и опухолевых клеток предстательной железы. Дигидротестостерон связываясь с андрогеновыми рецепторами стимулирует рост простаты надпочечники Синтез эндогенного тестостерона (10%) Адренокортикотропный гормон
Слайд 5: Статистика
Рак предстательной железы – самое распространенное заболевание среди онкоурологической патологии. 2-е место среди причин смерти у мужчин старше 50 лет. Отмечается тенденция к росту заболеваемости. Риск мальчиков, рожденных сегодня, заболеть раком простаты – более 18%.
Слайд 6: Этиология и патогенез
Возраст Раса и этническая принадлежность Наследственность Употребление пищи, богатой животными жирами Наиболее значимый фактор риска У темнокожих американцев заболеваемость раком ПЖ и смертность от него значительного выше, чем у белых и протекает более агрессивно. Самая низкая заболеваемость у населения Азии Риск заболевания раком простаты выше у мужчин, у отцов которых было это заболевание Может стимулировать рост раковых клеток предстательной железы
Слайд 7: Этиология и патогенез
Предстательная железа – гормонально-чувствительный орган и является мишенью для андрогенов. Основная роль в развитии рака предстательной железы принадлежит андрогенам. Андрогены играют роль предрасполагающего и стимулирующего фактора, но не являются канцерогенами.
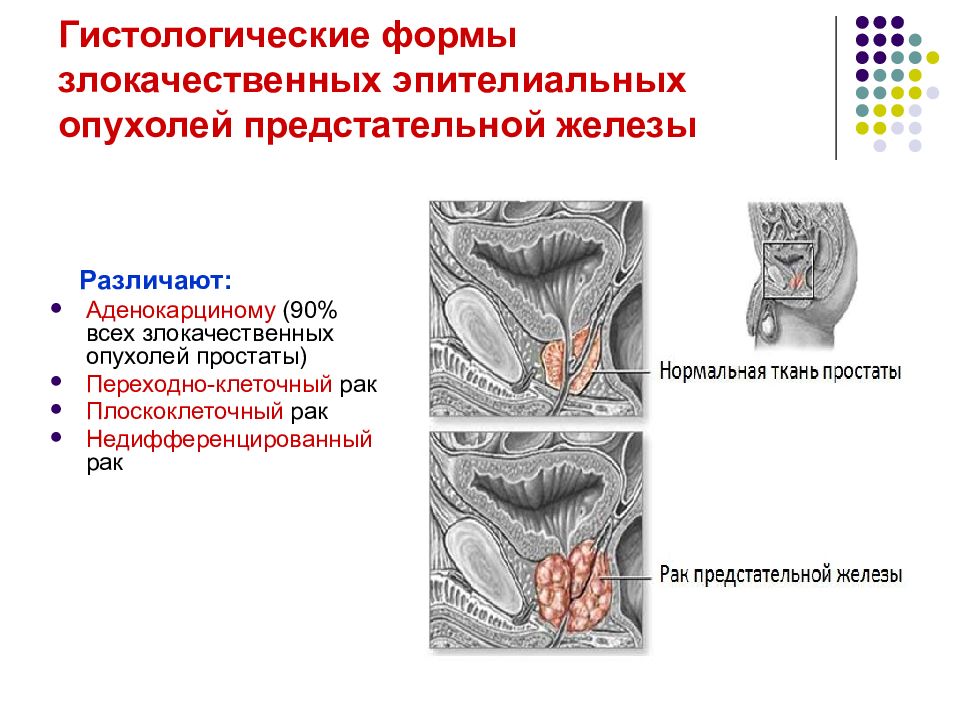
Различают: Аденокарциному (90% всех злокачественных опухолей простаты) Переходно-клеточный рак Плоскоклеточный рак Недифференцированный рак
Слайд 9: Классификации
Наиболее приемлемой считают классификацию по Gleason. Система Gleason предлагает 5 вариантов гистоструктуры аденокарциномы: от высокодифференцированных до абсолютно недифференцированных. Суммарный показатель ( Gleason score) оценивают путем арифметического сложения двух наиболее часто встречающихся вариантов: Gleason score 2-4 - соответствует G1 Gleason score 5-6 - соответствует G2 Gleason score 7-10 - соответствует G3, G 4
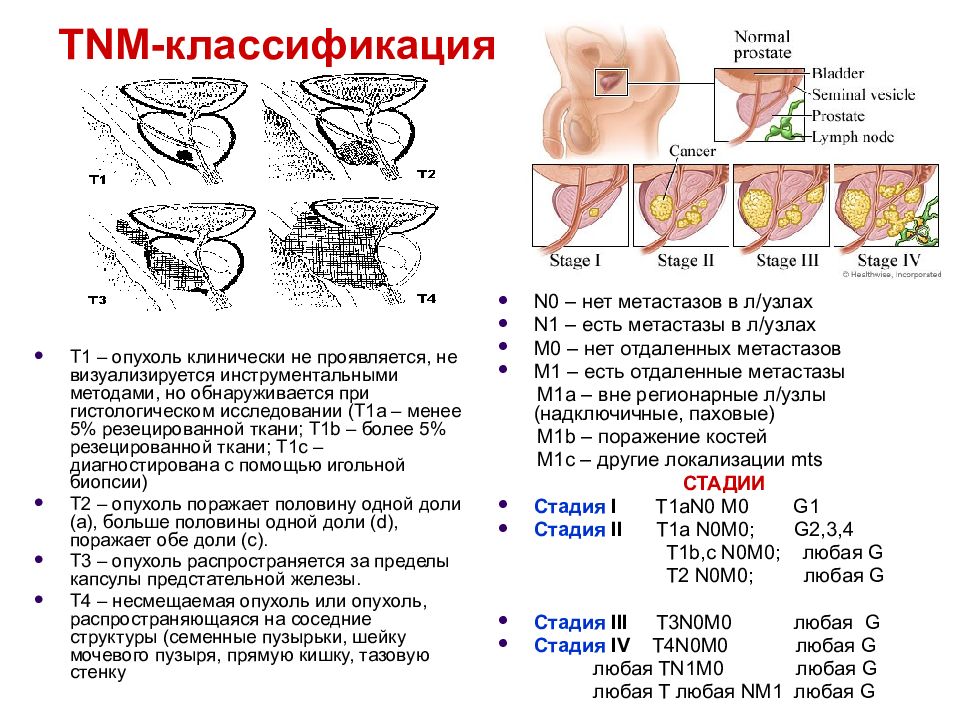
Слайд 10: TNM -классификация
Т1 – опухоль клинически не проявляется, не визуализируется инструментальными методами, но обнаруживается при гистологическом исследовании (Т1а – менее 5% резецированной ткани; Т1 b – более 5% резецированной ткани; Т1с – диагностирована с помощью игольной биопсии) Т2 – опухоль поражает половину одной доли (а), больше половины одной доли ( d ), поражает обе доли (с). Т3 – опухоль распространяется за пределы капсулы предстательной железы. Т4 – несмещаемая опухоль или опухоль, распространяющаяся на соседние структуры (семенные пузырьки, шейку мочевого пузыря, прямую кишку, тазовую стенку N0 – нет метастазов в л/узлах N1 – есть метастазы в л/узлах M 0 – нет отдаленных метастазов M1 – есть отдаленные метастазы М1а – вне регионарные л/узлы (надключичные, паховые) М1 b – поражение костей М1с – другие локализации mts СТАДИИ Стадия I T 1а N 0 M 0 G 1 Стадия II T 1а N 0 M 0; G 2,3,4 T 1 b,c N 0 M 0; любая G T 2 N 0 M 0; любая G Стадия III T 3 N 0 M 0 любая G Стадия IV T 4 N 0 M 0 любая G любая TN 1 M 0 любая G любая T любая NM 1 любая G
Слайд 11: Клиническая картина рака простаты
В начальных стадиях – течение бессимптомное, обнаруживаются случайно во время операций, при скрининге. Симптоматика проявляется на более поздних стадиях и может быть разделена на две основные группы симптомов: симптомы, связанные с непосредственным поражением предстательной железы симптомы, связанные с генерализацией опухолевого процесса.
Слайд 12: Симптомы, связанные с непосредственным поражением предстательной железы:
Ирритативные симптомы связаны с раздражением шейки мочевого пузыря и простатического отдела уретры ( учащенные позывы на мочеиспускание, ложные позывы на мочеиспускание) Обструктивные симптомы связаны с непосредственным сдавлением уретры опухолью предстательной железы (снижение потока мочи, трудность начала мочеиспускания, ощущение неполного опорожнения мочевого пузыря). БОЛЕЗНЕННОСТЬ МОЧЕИСПУСКАНИЯ ОСТРАЯ ЗАДЕРЖКА МОЧИ – ПОЗДНИЙ СИМПТОМ Макрогематурия (в 10% случаев) Уретерогидронефроз, запоры обусловлены местным распространением опухоли
Слайд 13: Симптомы, связанные с генерализацией опухолевого процесса:
Характерная особенность рака простаты – метастазирование в костную систему. Часто единственная жалоба на боли в тех или иных отделах скелета. Проявления метастазов во внутренние органы обусловлены их непосредственной локализацией (легкие, печень, головной мозг)
Слайд 14: Алгоритм диагностики рака простаты
Диагностика рака простаты складывается из: Пальцевого ректального исследования - - определяются участки каменистой плотности, характерные для РПЖ (достоверность метода - около 80%, зависит от опыта врача), Определения уровня ПСА, Ультразвукового исследования простаты (ТРУЗИ), Мультифокальной игольчатой биопсии простаты - забор тканей простаты из нескольких точек для исследования клеток железы на наличие злокачественности. Проводится при повышении ПСА более чем 6 нг/мл. Компьютерной томографии, Ядерно-магнитного резонанса, Большое значение для диагностики метастазов имеет динамическая сцинтиграфия костей скелета и рентгеновское обследование грудной клетки и костей таза.
Слайд 15: Лабораторная диагностика рака простаты
Лабораторная диагностика Определение уровня простатического специфического антигена (ПСА). Гликопротеин всецело секретируется эпителием простаты. В норме уровень ПСА 2-4 нг/мл Опухолевые клетки форсируют выработку ПСА в результате чего его уровень повышается. ПСА существует в 2-х формах: свободной и связанной. У больных с гиперплазией простаты в сыворотке крови больше свободного ПСА. У больных раком простаты – больше связанного ПСА. Соотношение свободного ПСА к связанному – помогает в дифференциальной диагностике, т.к. увеличение ПСА может быть и при других процессах простаты (простатит, гиперплазия). Если соотношение свободного ПСА к связанному меньше 0,15 → больше данных за злокачественный процесс. ПСА – критерий оценки эффективности проводимой терапии. Снижение или повышение его в процессе лечения помогает корректировать терапию.
Слайд 16: Уровни простатического специфического антигена
Показатели значений уровня простатспецифического антигена (ПСА). Норма 0-4 нг/мл Подозрение на рак простаты 4-10 нг/мл Высокий риск рака простаты 10-20 нг/мл Риск распространенного рака простаты 20-50 нг/мл Высокий риск метастазов рака простаты 50-100 нг/мл Рак простаты, сопровождающийся метастазированием > 100 нг/мл
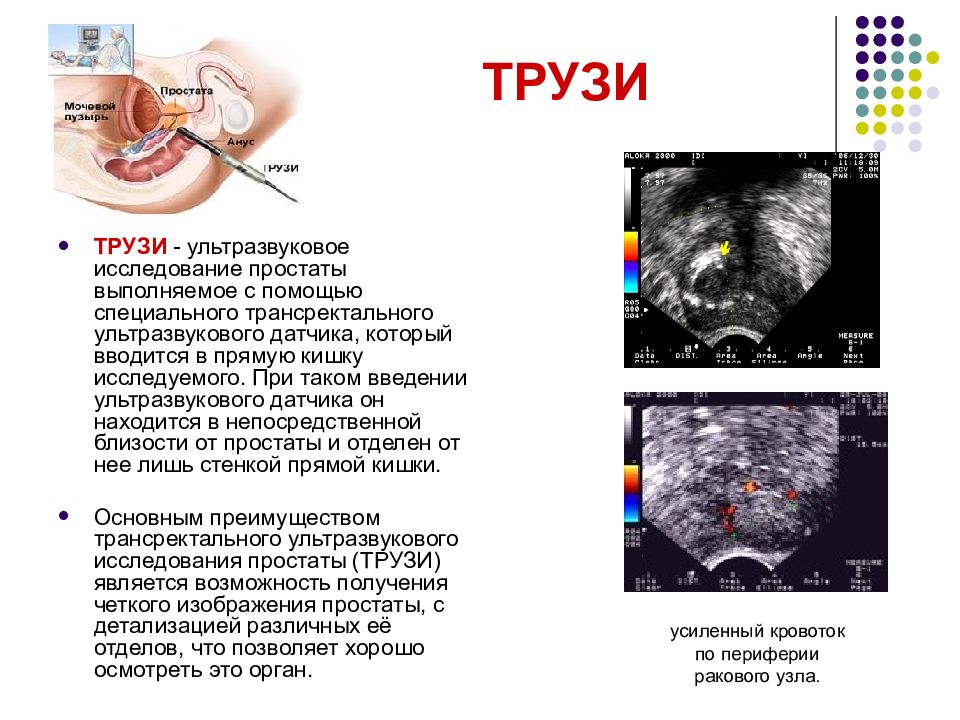
Слайд 17: ТРУЗИ
ТРУЗИ - ультразвуковое исследование простаты выполняемое с помощью специального трансректального ультразвукового датчика, который вводится в прямую кишку исследуемого. При таком введении ультразвукового датчика он находится в непосредственной близости от простаты и отделен от нее лишь стенкой прямой кишки. Основным преимуществом трансректального ультразвукового исследования простаты (ТРУЗИ) является возможность получения четкого изображения простаты, с детализацией различных её отделов, что позволяет хорошо осмотреть это орган. усиленный кровоток по периферии ракового узла.
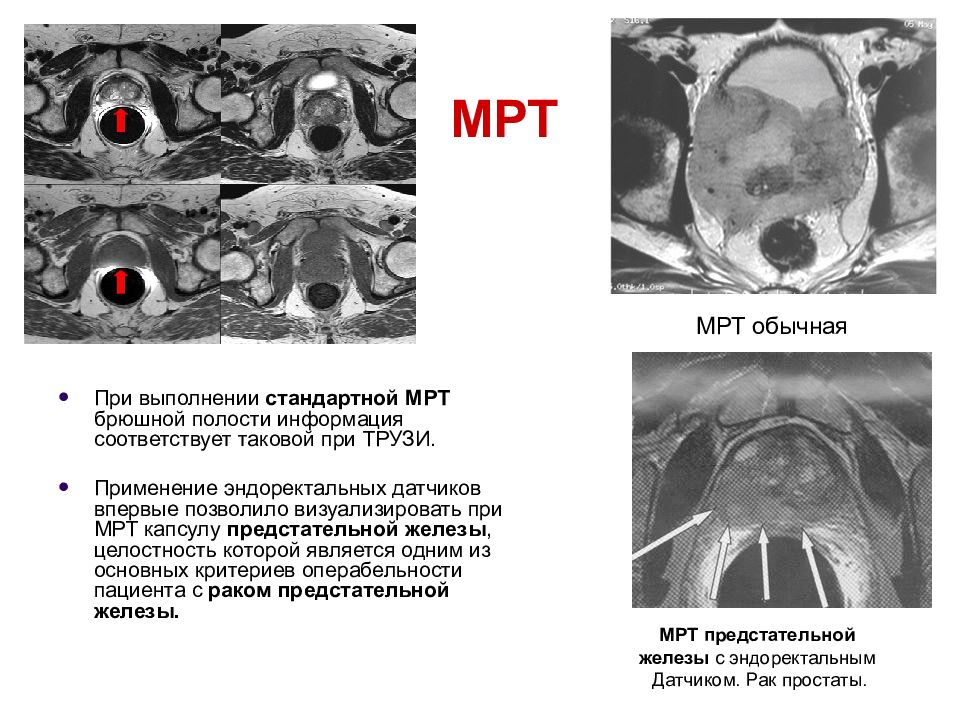
Слайд 18: МРТ
При выполнении стандартной МРТ брюшной полости информация соответствует таковой при ТРУЗИ. Применение эндоректальных датчиков впервые позволило визуализировать при МРТ капсулу предстательной железы, целостность которой является одним из основных критериев операбельности пациента с раком предстательной железы. МРТ предстательной железы с эндоректальным Датчиком. Рак простаты. МРТ обычная
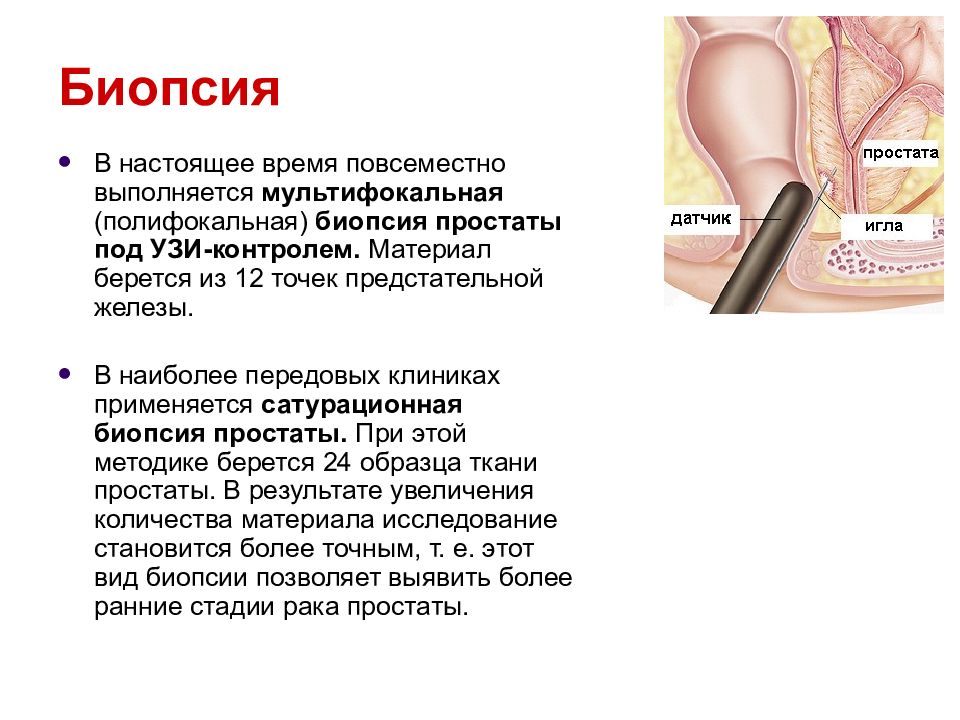
Слайд 19: Биопсия
В настоящее время повсеместно выполняется мультифокальная (полифокальная) биопсия простаты под УЗИ-контролем. Материал берется из 12 точек предстательной железы. В наиболее передовых клиниках применяется сатурационная биопсия простаты. При этой методике берется 24 образца ткани простаты. В результате увеличения количества материала исследование становится более точным, т. е. этот вид биопсии позволяет выявить более ранние стадии рака простаты.
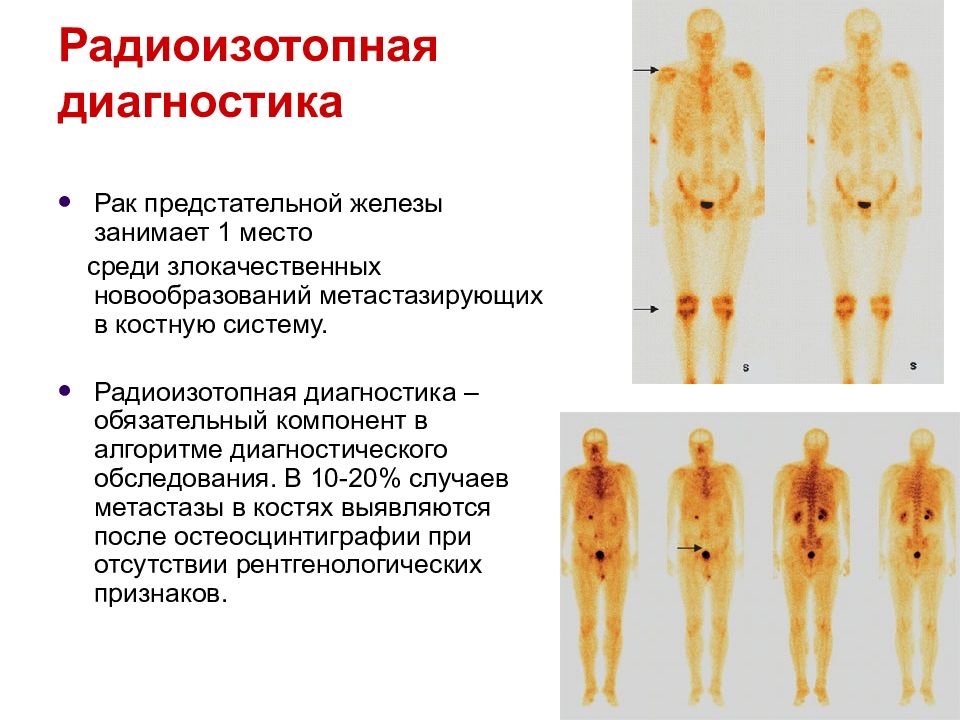
Слайд 20: Радиоизотопная диагностика
Рак предстательной железы занимает 1 место среди злокачественных новообразований метастазирующих в костную систему. Радиоизотопная диагностика – обязательный компонент в алгоритме диагностического обследования. В 10-20% случаев метастазы в костях выявляются после остеосцинтиграфии при отсутствии рентгенологических признаков.
Слайд 21: Другие методы
Экскреторная урография позволяет оценить функцию почек и уродинамику верхних мочевых путей. Цистоскопия является вспомогательным методом диагностики. При проведении цистоскопа может отмечаться девиация мочеиспускательного канала опухолевыми узлами. При цистоскопии удается обнаружить асимметричную деформацию шейки мочевого пузыря. В месте прорастания опухолью предстательной железы стенки мочевого пузыря определяется разрыхленность слизистой оболочки, фибриновые налеты, язвы или опухолевые разрастания.
Слайд 22
Несмотря на применение всех современных методов диагностики рака предстательной железы, недооценка стадии отмечается в большом проценте случаев. Самую надёжную информацию о состоянии подвздошных лимфатических узлов дает тазовая лимфаденэктомия, которая выполняется либо во время радикальной простатэктомии, либо как самостоятельное (лапароскопическое) вмешательство у пациентов, которым планируется радикальное хирургическое или лучевое лечение. С появлением ПСА диагностическое значение тазовой лимфаденэктомии несколько уменьшилось, т.к. уровень сывороточного ПСА, сумма Глисона и стадия Т позволяют довольно точно прогнозировать наличие метастазов в лимфатических узлах. В связи с этим выполнение лимфаденэктомии у больных раком простаты со стадией Т1-Т2, ПСА<10 нг/мл, сумме баллов по шкале Глисона <7 не является обязательным.
Слайд 23
Отеки нижних конечностей, мошонки, полового члена свидетельствуют о метастатическом поражении тазовых лимфоузлов. Такие отеки являются единственным клиническим проявлением вовлечения в процесс регионарных лимфатических узлов.
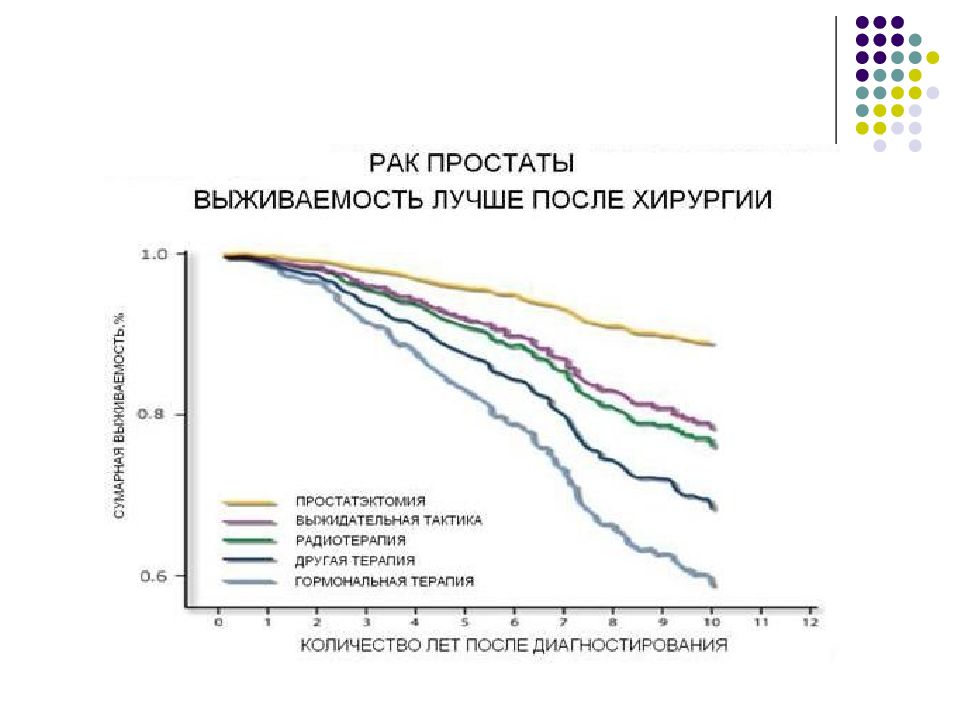
Слайд 25: Лечение локализованного рака предстательной железы T1-2N0M0
Альтернативными методами при лечении заболевания в этой стадии являются: радикальная простатэктомия, дистанционная лучевая терапия, брахитерапия.
Слайд 26: Радикальная простатэктомия
Радикальная простатэктомия включает удаление всей предстательной железы, семенных пузырьков, простатический отдел уретры, шейка мочевого пузыря. Обязательно выполнение тазовой лимфаденэктомии (удаление наружных и внутренних подвздошных и запирательных лимфоузлов). При Т1с, сумме по Gleason менее 7, уровне ПСА менее 10нг/мл тазовая лимфаденэктомия может не выполняться. Лечение локализованного рака предстательной железы
Слайд 27: Лечение локализованного рака предстательной железы
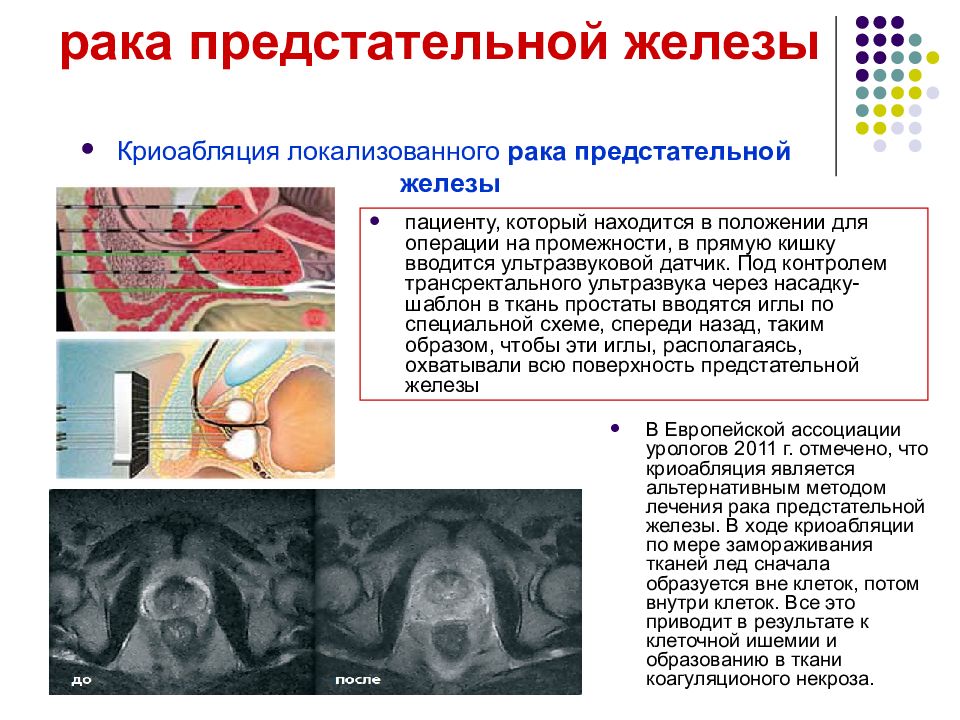
Криоабляция локализованного рака предстательной железы В Европейской ассоциации урологов 2011 г. отмечено, что криоабляция является альтернативным методом лечения рака предстательной железы. В ходе криоабляции по мере замораживания тканей лед сначала образуется вне клеток, потом внутри клеток. Все это приводит в результате к клеточной ишемии и образованию в ткани коагуляционого некроза. пациенту, который находится в положении для операции на промежности, в прямую кишку вводится ультразвуковой датчик. Под контролем трансректального ультразвука через насадку-шаблон в ткань простаты вводятся иглы по специальной схеме, спереди назад, таким образом, чтобы эти иглы, располагаясь, охватывали всю поверхность предстательной железы
Слайд 28: Лечение локализованного рака предстательной железы
проводится при: противопоказаниях к хирургическому лечению, при отказе от операции. Проводится дистанционная лучевая терапия на высокоэнергетических ускорителях или (что хуже) на телегаммаустановках. Рекомендуется 3-4-х польное или конформное (3Д) облучение: на предстательную железу СОД=65-70Гр (при РОД=2Гр), на таз – СОД=44Гр. В проведении лучевой терапии применяется расщепленный курс: СОД=40Гр, далее 3-х недельный перерыв, затем продолжение лучевой терапии. Противопоказаниями к проведению лучевой терапии является: НАЛИЧИЕ ЦИСТОСТОМЫ, ЦИСТИТ, КАМНИ МОЧЕВОГО ПУЗЫРЯ. Дистанционная лучевая терапия
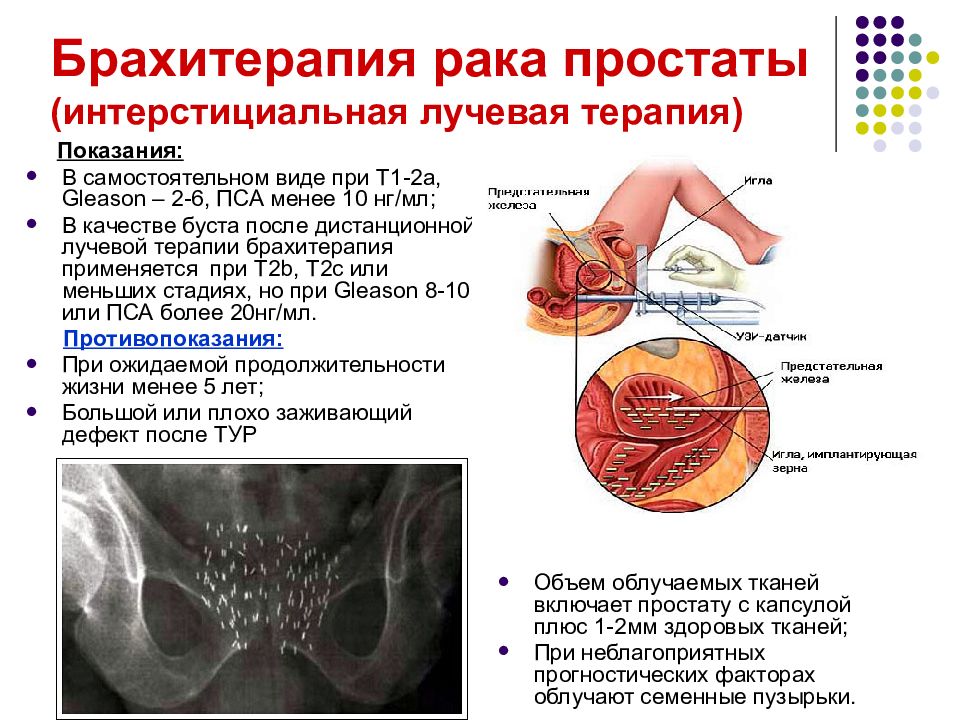
Слайд 29: Брахитерапия рака простаты (интерстициальная лучевая терапия)
Показания: В самостоятельном виде при Т1-2а, Gleason – 2- 6, ПСА менее 10 нг/мл; В качестве буста после дистанционной лучевой терапии брахитерапия применяется при Т2 b, Т2с или меньших стадиях, но при Gleason 8-10, или ПСА более 20нг/мл. Противопоказания: При ожидаемой продолжительности жизни менее 5 лет; Большой или плохо заживающий дефект после ТУР Объем облучаемых тканей включает простату с капсулой плюс 1-2мм здоровых тканей; При неблагоприятных прогностических факторах облучают семенные пузырьки.
Слайд 30
Лучевая терапия (ЛТ) в настоящее время является одним из стандартных методов радикального местного лечения больных локализованным и местно-распространенным РПЖ. У пациентов локализованным РПЖ с низким риском прогрессирования с небольшим объемом ПЖ дистанционную лучевую терапию (ДЛТ) и брахитерапию (БТ), как правило, проводят в режиме монотерапии. У больных локализованным РПЖ с высоким риском прогрессирования и местно-распространенным опухолевым процессом более распространенным вариантом терапии является комбинированное лечение, включающее неоадъювантную и/или адъювантную ГТ в сочетании с ЛТ.
Слайд 31: Активное наблюдение (отсроченное лечение)
Активное наблюдение (отсроченное лечение) обычно применяется при высокодифференцированном раке простаты в стадиях Т1а и Т1с, если ожидаемая продолжительность жизни менее 5 лет и ограничена из-за сопутствующих заболеваний. Оно основано на нескольких положениях: больные – лица пожилого возраста и имеют сопутствующие заболевания, РПЖ часто медленно прогрессирует, требуются годы, чтобы рак привел к значительным симптомам.
Слайд 32: Лечение местно-распространенного рака предстательной железы
К этим формам заболевания относят опухоли, выходящие за пределы предстательной железы: Т3-4 N0M0 или T1-4N1M0. Методом выбора в лечении больных местно-распространенным раком простаты является лучевая терапия (облучается простата + таз), Сочетание гормональной терапии с лучевой терапией усиливает лечебный эффект, Радикальная простатэктомия может применяться как метод лечения у молодых больных с индексом Gleason – менее 7, ПСА менее 20нг/мл; но в этом случае необходима гормонотерапия,
Слайд 33: Лечение местно-распространенного рака предстательной железы
Послеоперационная радиотерапия может проводиться: Больным раком предстательной железы с Т3 N0M0 и негативным после радикальной простатэктомии ПСА: при вовлечении семенных пузырьков, при повышении ПСА и при Gleason более 4; В случаях высокого местного рецидива; Отсроченно – в случае повышения уровня ПСА или верификации рецидива; После простатэктомии доза на область железы должна быть не более 60Гр. Паллиативное облучение таза при опухолях замуровывающих таз (уменьшение дизурических расстройств, болей). Лечение местно-распространенного рака предстательной железы
Слайд 34: Наблюдение за больными после лечения
Определение уровня ПСА Пальцевое ректальное исследование Признаки рецидива: Повышение уровня ПСА, Пальпируемый узел в простате после лучевой терапии, Боли в костях.
Слайд 35: Лечение распространенного рака предстательной железы
Целью гормонального лечения РПЖ является устранение андрогенной стимуляции клеток опухоли предстательной железы: устранить источник андрогенов, или снизить максимально их уровень в организме больного, или создать препятствие их взаимодействия с опухолевыми клетками.
Слайд 36: Лечение распространенного рака предстательной железы
Золотой стандарт в лечении больных метастатическим раком предстательной железы является кастрация (хирургическая или медикаментозная) Так как после первого применения препаратов золадекс, диферелин возможна вспышка активизации метаболизма тестостерона, то до начала введения агонистов ЛГРГ-гормонов назначают антиандрогены в течении 7-10 дней: стероидные антиандрогены (ципротерона ацетат) или нестероидные (флутамид, косадекс). Лечение распространенного рака предстательной железы
Слайд 37: Лечение распространенного рака предстательной железы
Комбинированная блокада андрогенов – сочетание агонистов ЛГРГ с антиандрогенами или орхэктомия с антиандрогенами на период до 6 месяцев, в последующем антиандрогены могут быть отменены. При выявлении роста уровня ПСА антиандрогены назначаются вновь. Отменяются они при снижении уровня ПСА или при дальнейшем продолжении роста ПСА и (или) усилении болевого синдрома, что свидетельствует о гормональной резистенции опухоли. Лечение распространенного рака предстательной железы
Слайд 38: Лечение гормонорезистентного рака простаты
С течением времени опухоль простаты теряет андрогеночувствительность. 15% первичных больных раком простаты являются гормононечувствительными. Этим больным назначается: гормонотерапия 2 линии: фосфэстрол (хонван) Различные схемы цитостатической терапии