Слайд 2: План лекции
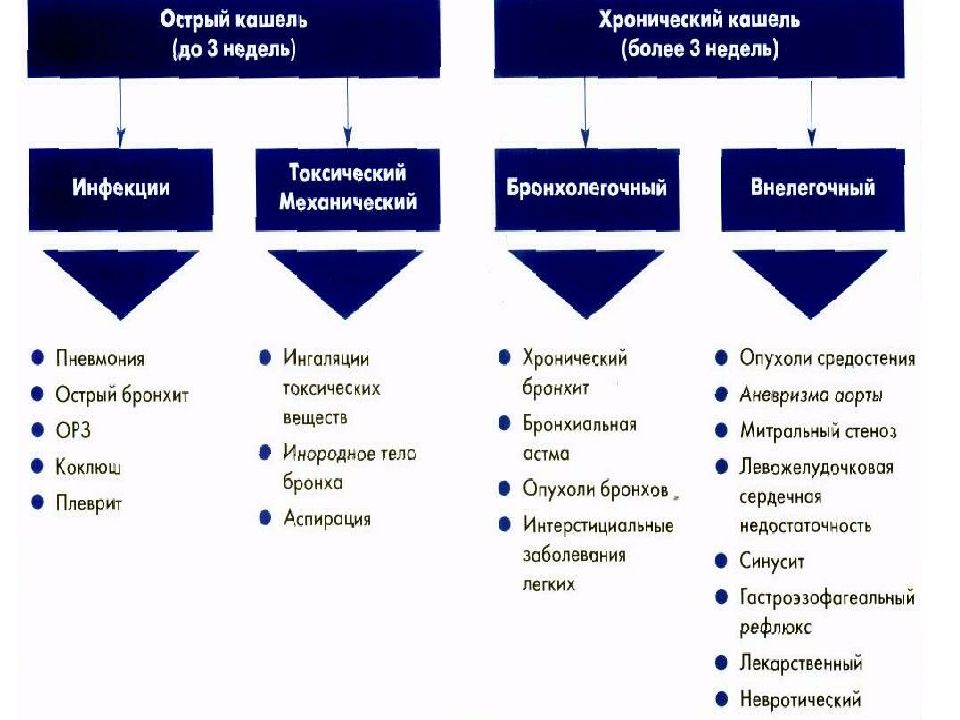
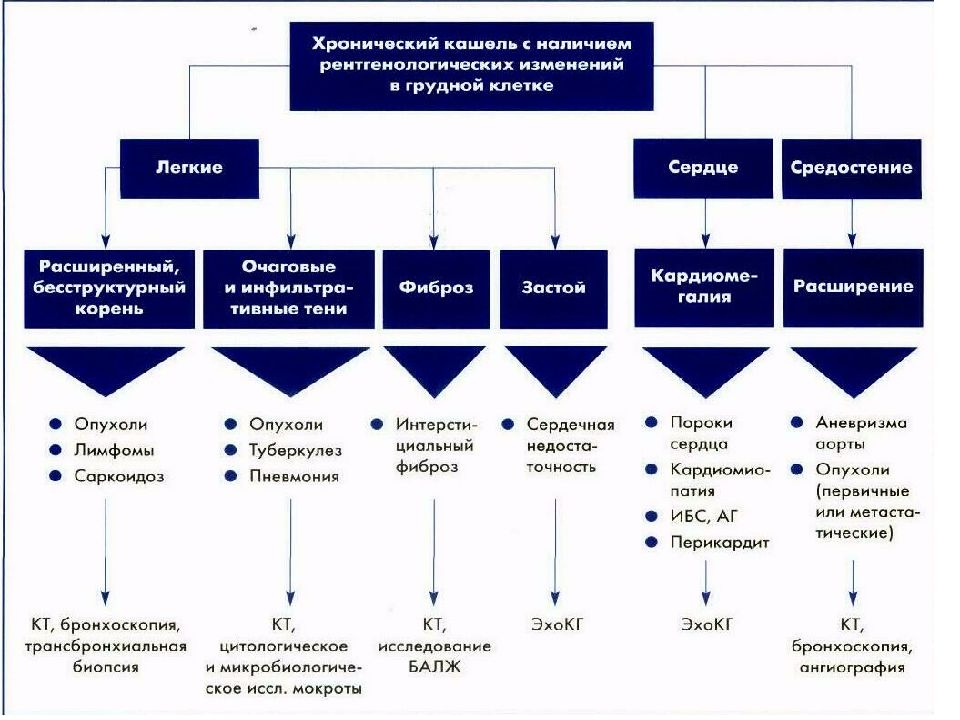
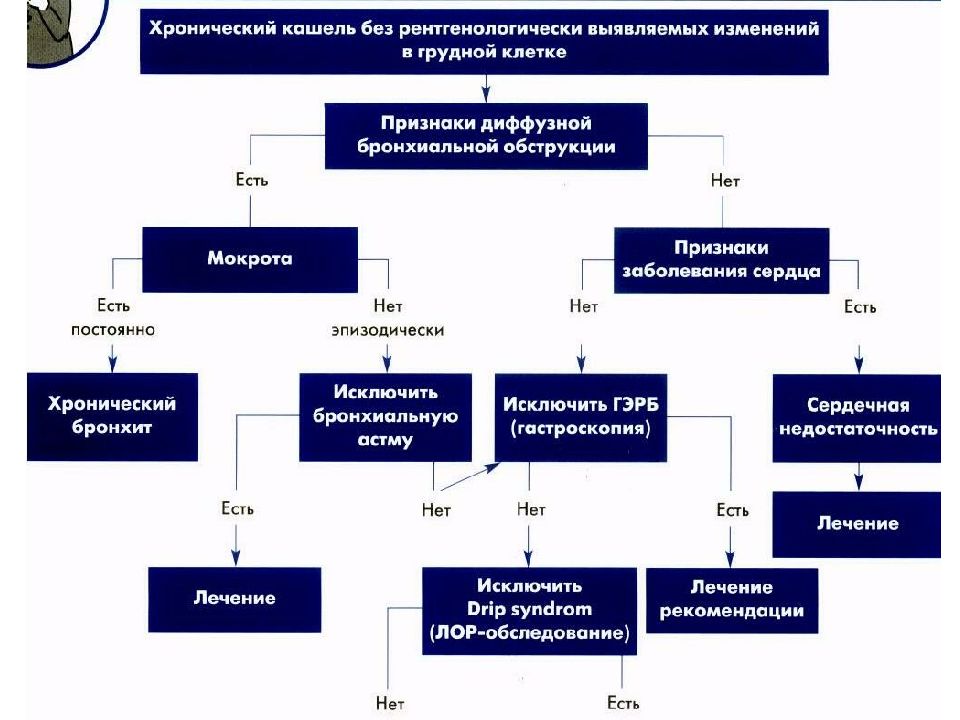
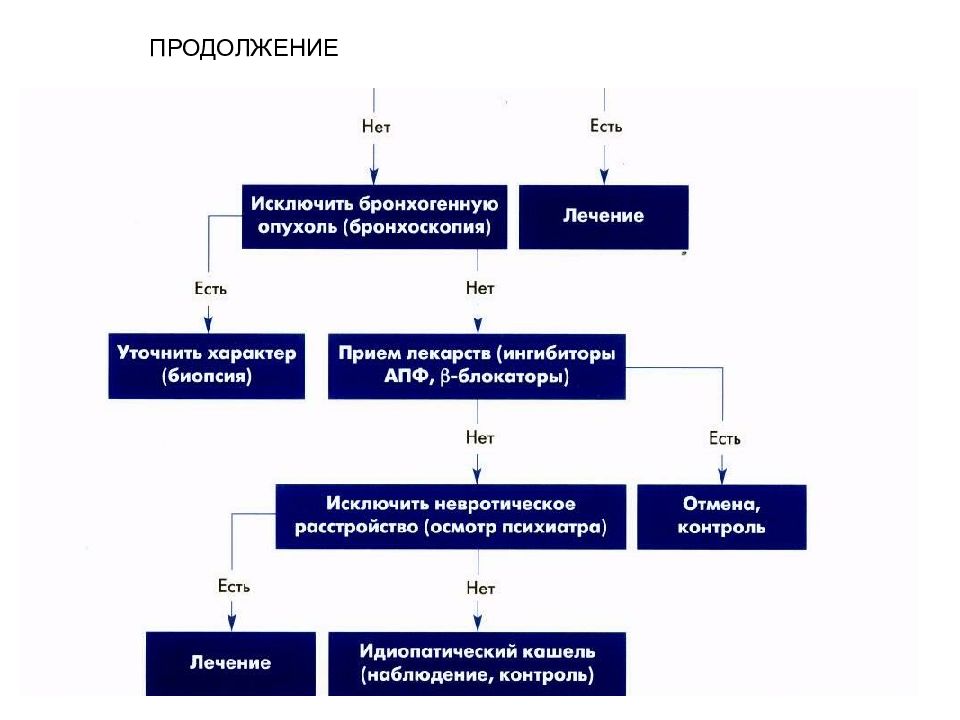
Легочные синдромы Алгоритм дифф. диагностики кашля Острый бронхит, ХОБЛ Пневмония, плевриты
Слайд 3
1. Синдром уплотнения легочной ткани Воспалительного характера (пневмония, туберкулез) Не воспалительного характера (Рак, метастазы рака) Различают: 1. Очаговый синдром уплотнения легочной ткани. При осмотре : Обе половины грудной клетки в акте дыхания участвуют одинаково Перкуторно : Укороченный звук Аускультативно: Ослабленное везикулярное или жесткое Мелкопузырчатые, звучные, влажные хрипы. 2. Долевой синдром уплотнения легочной ткани. При осмотре : Отставание грудной клетки в акте дыхания на пораженной стороне. Пальпаторно: Усиление голосового дрожания Перкуторно : Тупой звук,’’+’’ Аускультативно: Бронхиальное дыхание, крепитация звучные влажные хрипы. (при разжижении мокроты). бронхофония’’+’’
Слайд 4
2. Синдром ателектаза. (Спадение легкого или какой-то его части) Различают: 1. Компрессионный ателектаз (Возникает при скоплении жидкости или воздуха в плевральной полости, а так же при сдавлении легкого опухолью или лимфоузлами.) 2. Обтурационный ателектаз (Встречается при опухоли легкого, когда опухоль закрывает просвет бронха) 3. Ателектаз, возникающий из-за слабости дыхательных движений у тяжело больных
Слайд 5
Ателектаз. 1. Полный ателектаз. (сопровождается отсутствием воздуха в альвеолах) 2. Не полный ателектаз (сопровождается резким уменьшением воздуха в данном участке) При осмотре: Отставание грудной клетки в акте дыхания ( за счет уменьшения в размере) Втянутые межреберные промежутки Пальпаторно: Голосовое дрожание полный (А) не определяется, неполный (А) ослаблено. Перкуторно: Над зоной ателектаза полный (А)- тупой звук, неполный (А)- укороченный с тимпаническим оттенком. Снижение подвижности легочного края Аускультативно: Дыхание везикулярное: резко ослабленное при неполном (А),совсем отсутствует при полном (А). Бронхофония отсутствует или ослаблена.
Слайд 6
3. Бронхоспастический синдром Сопровождается: 1. Бронхоспазмом 2. Бронхореей 3. Отеком слизистой оболочки бронхов Симптомы: Приступ удушья Кашель со стекловидной мокротой Набухание шейных вен. Пальпаторно : Ослабление голосового дрожания. Перкуторно : Коробочный звук Смещение нижних границ легкого вниз, верхних границ вверх. Увеличение полей Кренига Границы абсолютной сердечной тупости уменьшены или не определяются Аускультативно: Ослабленное везикулярное, жесткое, свистящие, жужжащие сухие хрипы. Бронхофония ослаблена
Слайд 7
4. Синдром полости легочной ткани Отмечается при : 1. Туберкулезе 2. Абсцессе легкого 3. Гангрене легкого 4. Сочетании абсцесса и гангрены легкого, с синдромом уплотнения легочной ткани Пальпаторно: Усиление голосового дрожания над проекцией полости Перкуторно : Притупленный тимпанический звук с металлическим оттенком Аускультативно: Дыхание бронхиальное ( амфорическое)
Слайд 8
5. Синдром скопления жидкости в полости плевры. Воспалительного характера экссудат (при пневмония, туберкулез) Не воспалительного характера транссудат (застойная СН) Симптомы: Боль в боку Увеличение температуры тела Одышка Осмотр Увеличение пораженной половины грудной клетки. Сглаженность межреберных промежутков на стороне поражения. Отставание пораженной половины грудной клетки в акте дыхания Верхушечный толчок сердца смещается в здоровую сторону ( за счет скопления жидкости) Отсутствие голосового дрожания над уровнем жидкости. Усиление голосового дрожания в области компрессионного ателектаза. Дыхание резко ослабленое везикулярное или отсутствует над уровнем жидкости. В области компрессионного ателектаза ослабленное везикулярное, при выраженном уплотнении бронхиальное.
Слайд 9
5. Синдром скопления воздуха в полости плевры. ( Бывает при спонтанном пневмотораксе) Симптомы: Сухой кашель Коллапс Одышка Холодный пот Боль в боку При осмотре : Грудная клетка увеличена на пораженной стороне. Отставание пораженной половины грудной клетки в акте дыхания Пальпаторно: Голосовое дрожание отсутствует на стороне поражения Перкуторно : Тимпанический перкуторный звук на стороне поражения. Аускультативно: Дыхание резко ослабленное везикулярное или отсутствует.
Слайд 16
Острый бронхит Острое воспаление слизистой оболочки бронхов с увеличением бронхиальной секреции, приводящий к отделению мокроты и кашлю, а при поражении мелких бронхов(бронхиолит) к одышке Имеет инфекционную этиологию, вызывается вирусами, бактериями, химическими веществами. Различают: 1. Катаральный (острый) бронхит 2. Гнойный бронхит
Слайд 17
Клиника: Сухой кашель, который постепенно становится продуктивным с отделением мокроты. Неприятные ощущения за грудинной. Субфебрильная температура. При трахеобронхитах - осиплость голоса. Перкуторно: Звук не изменен Аускультативно: Дыхание везикулярное, если выражен отек- жесткое. При поражении крупных бронхов - сухие хрипы которые, при прогрессировании сменяются влажными При поражении средних и мелких бронхов - свистящие хрипы. Лабораторные данные: При бронхите - Увеличенное СОЭ, лейкоцитоз не выше 12000 со сдвигом влево Антибиотики, назначающиеся в зависимости от микрофлоры ( чаще всего Ампицилины, Макролиды) Лечение:
Слайд 18
ХОБЛ Воспаление слизистых оболочек бронхиального дерева, за счет длительного раздражения бронхов, различными вредными агентами, характеризующийся нарушением секреции и дренирующей функции бронхов Этиология : Инфекционный фактор (Стрептококки, стафилококки, пневмококки, Клебсиелла, Микоплазма) Наследственный фактор Фактор курения Дефицит иммуноглобулина А Уменьшение фагоцитарной активности Клеточная метаплазия Склероз, эктазия, облитерация бронха или деформация бронха
Слайд 19
Симптомы: Выраженная слабость Цианоз слизистых оболочек и кожи Малопродуктивный кашель Мокрота слизисто- гнойного характера Набухание вен шеи (‘’ при легочном сердце’’) При осмотре: Пальпаторно: Голосовое дрожание ослаблено или не изменено Перкуторно: (при наличии эмфиземы ) Коробочный звук Высокое стояние верхушки легкого Аускультативно: ( при обострении) Ослабленное везикулярное или жесткое дыхание ( при обострении) Равномерные сухие хрипы, влажные незвучные хрипы Инструментальные данные: Уменьшение ЖЕЛ в основном за счет резервного объема выдоха Ренгенографически: Сетчатая деформация легочного рисунка Лечение: Бронхолитики, Спазмолитики
Слайд 20
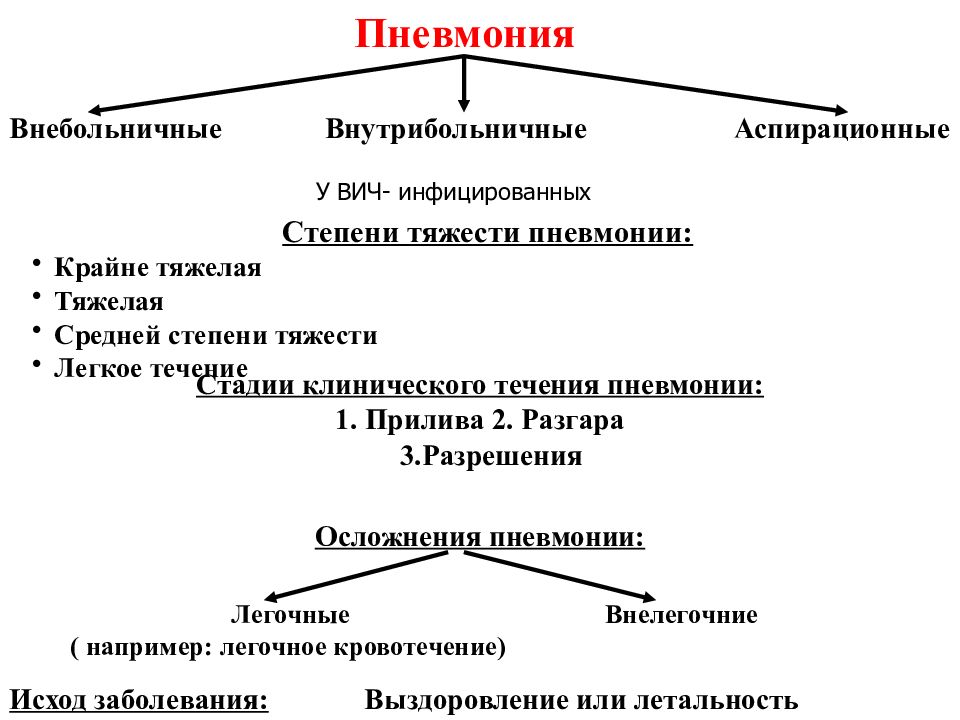
Пневмония Внебольничные Внутрибольничные Аспирационные Степени тяжести пневмонии: Крайне тяжелая Тяжелая Средней степени тяжести Легкое течение Стадии клинического течения пневмонии: 1. Прилива 2. Разгара 3.Разрешения Осложнения пневмонии: Легочные Внелегочние ( например: легочное кровотечение) Исход заболевания: Выздоровление или летальность У ВИЧ- инфицированных
Слайд 21
Крупозная пневмония Стадии морфологического течения. 1. Стадия прилива ( от 12часов до 3 суток) Нарастание воспалительного отека в легочной ткани 2. Стадия опеченения ( от 2суток до 8 суток) а) Стадия красного опеченения б) Стадия серого опеченения 3. Стадия разрешения Рассасывание воспалительных очагов
Слайд 22
Клиническая картина: Лихорадка, озноб, головная боль, боли в грудной клетки во время дыхания. Со второго дня - мокрота ржавого цвета При осмотре: Гиперемия щек (соответствует стороне поражения) Цианоз губ, мочек ушей, Раздувание крыльев носа Отставание в акте дыхания, пораженной стороны грудной клетки Пальпаторно: Голосовое дрожание усилено Перкуторно: Ст. прилива - Притупленный звук Ст. опеченения -Тупой звук Ст. разрешения – притупленный с переходом в ясный легочный звук Аускультативно: Ст. прилива – ослабл. везикулярное дыхание, крепитация indux Ст. опеченения –бронхиальное дыхание, звучные влажные хрипы. Ст. разрешения – ослабл. везикулярное дыхание, крепитация redux Из-за частых плевритов, может выслушиваться шум трения плевры На рентгенограмме: ‘’инфильтрация легочной ткани’’ Лечение: Антибактериальная терапия( амоксиклав и макролиды)
Слайд 23
Бронхоэктатическая болезнь Хроническое заболевание с рецидивирующим гнойно-воспалительным процессом в бронхах с переходом в перибронхиальные ткани, обусловленное затруднением отхождния экссудата из патологически расширенных участков бронхов. Факторы приводящие к развитию бронхоэктатической болезни. Генетическая предрасположенность Неподвижность реснитчатого эпителия при дефиците α 1 -антитрипсина Дефекты бронхиального дерева Инородные тела Инфекционные агенты (Стафилококки, вирусы,грибы,палочка Квейнера )
Слайд 24: Классификация (Н. В. Путов, 1984)
Форма расширения бронхов: 1. Цилиндрические. 2. Мешотчатые. 3. Веретенообразные. 4. Смешанные. Состояние паренхимы пораженного отдела легкого: 1. Ателектатические. 2. Не связанные с ателектазом. Клиническое течение (форма): 1. Легкое. 2. Выраженное. 3. Тяжелое. 4. Осложненное. Фаза. 1. Обострение. 2. Ремиссия. Распространенность процесса: 1. Односторонние. 2. Двусторонние. С указанием точной локализации изменений по сегментам.
Слайд 25: Клиника:
Основные жалобы: кашель с отхождением гнойной мокроты неприятного запаха, особенно утром («полным ртом»), а также при принятии дренажного положения в количестве от 20—30 до нескольких сотен миллилитров; возможно кровохарканье; общая слабость; анорексия; повышение температуры тела.
Слайд 26: Осмотр
При осмотре: бледность кожи и видимых слизистых оболочек, при развитии ДН — цианоз, одышка; утолщение концевых фаланг («барабанные палочки») и ногтей («часовые стекла»); отставание детей в физическом и половом развитии.
Слайд 27: Физикальные данные
Физикальное исследование легких: отставание подвижности легких на стороне поражения; аускультативно — жесткое дыхание и притупление перкуторного звука, крупно- и среднепузырчатые хрипы над очагом поражения.
Слайд 28: Клинические формы
При легкой форме у больных наблюдаются 1—2 обострения в течение года; в периоды длительных ремиссий они чувствуют себя практически здоровыми и вполне работоспособными. При выраженной форме обострения более часты и длительны, выделяется 50—200 мл мокроты за сутки. Вне обострения больные продолжают кашлять, отделяя 50—100 мл мокроты в сутки. Наблюдаются умеренные нарушения дыхательной функции; толерантность к нагрузкам и работоспособность снижаются.
Слайд 29
Для тяжелой формы бронхоэктазий характерны частые и длительные обострения, сопровождающиеся заметной температурной реакцией. Они выделяют более 200 мл мокроты, часто со зловонным запахом. Ремиссии кратковременны, наблюдаются лишь после длительного лечения. Больные остаются трудоспособными и во время ремиссий. При осложненной форме бронхоэктатической болезни к признакам, присущим тяжелой форме, присоединяются различные осложнения: легочное сердце, легочно-сердечная недостаточность, очаговый нефрит, амилоидоз и др.
Слайд 30: Лабораторные данные
OAK : признаки анемии, лейкоцитоз, сдвиг лейкоцитарной формулы влево и увеличение СОЭ (в фазе обострения). ОА мочи: протеинурия. БАК: снижение содержания альбуминов, увеличение — α 2 и γ -глобулинов, а также сиаловых кислот, фибрина, серомукоида, гаптоглобина в фазе обострения. ОА мокроты: гнойная; при отстаивании — два или три слоя; в мокроте много нейтрофилов, эластических волокон, могут встречаться эритроциты.
Слайд 32: Пример формулировки диагноза
Бронхоэктатическая болезнь, выраженное течение, в фазе обострения; цилиндрические бронхоэктазы в нижних долях обоих легких.
Слайд 33: Бронхиальная астма
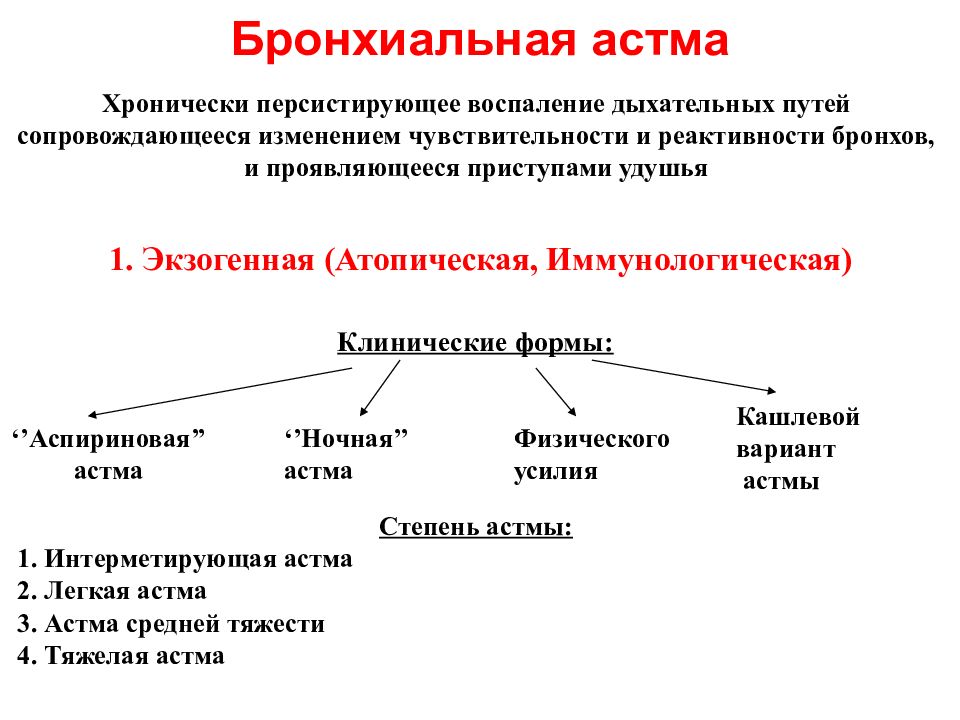
Хронически персистирующее воспаление дыхательных путей сопровождающееся изменением чувствительности и реактивности бронхов, и проявляющееся приступами удушья 1. Экзогенная (Атопическая, Иммунологическая) Степень астмы: 1. Интерметирующая астма 2. Легкая астма 3. Астма средней тяжести 4. Тяжелая астма Клинические формы: ‘’Аспириновая’’ астма ‘’Ночная’’ астма Физического усилия Кашлевой вариант астмы
Слайд 34
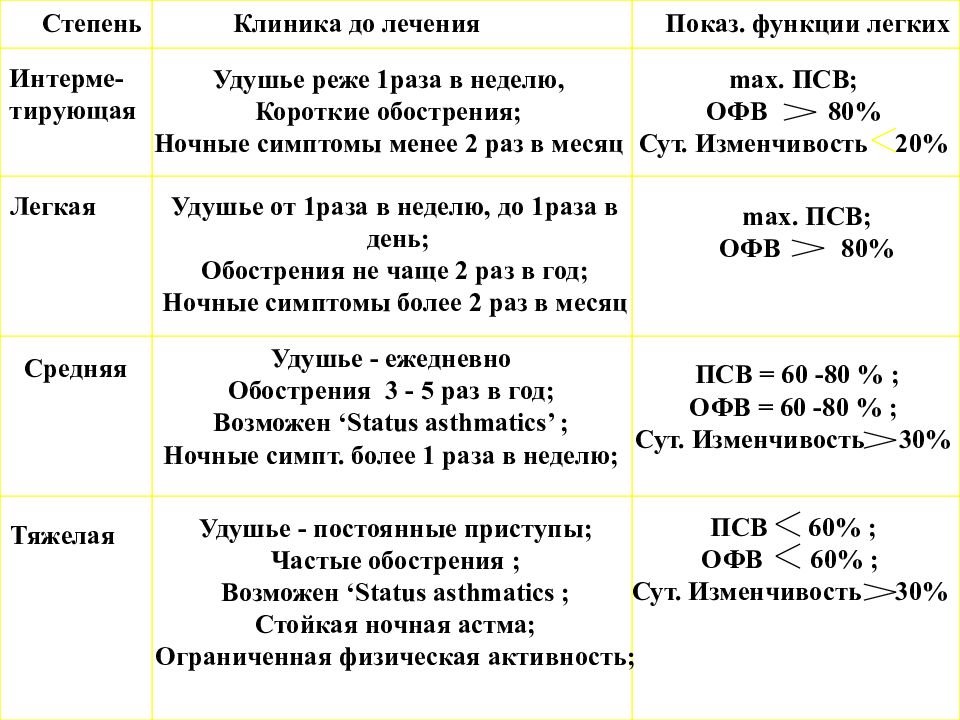
Степень Клиника до лечения Показ. функции легких Интерме- тирующая Удушье реже 1раза в неделю, Короткие обострения; Ночные симптомы менее 2 раз в месяц max. ПСВ; ОФВ 80% Сут. Изменчивость 20% Легкая Удушье от 1раза в неделю, до 1раза в день; Обострения не чаще 2 раз в год; Ночные симптомы более 2 раз в месяц max. ПСВ; ОФВ 80% Средняя Удушье - ежедневно Обострения 3 - 5 раз в год; Возможен ‘ Status asthmatics’ ; Ночные симпт. более 1 раза в неделю; ПСВ = 60 -80 % ; ОФВ = 60 -80 % ; Сут. Изменчивость 30% Тяжелая Удушье - постоянные приступы; Частые обострения ; Возможен ‘ Status asthmatics ; Стойкая ночная астма; Ограниченная физическая активность; ПСВ 60% ; ОФВ 60% ; Сут. Изменчивость 30%
Слайд 35
Факторы приводящие к развитию бронхиальной астмы 1. Атопия - склонность организма к повышенной продукции иммуноглобулина Е, в ответ на контакт с аллергенами. 2. Наследственность Причинные факторы: Домашние аллергены: домашняя пыль, аллергены животных, грибы. Лекарственные средства ( Аспирин и др.) Профессиональные аллергены Факторы способствующие развитию бронхиальной астмы: ОРИ; Воздушные полютанты; Внешние полютанты; Полютанты помещений; Курение; Факторы обостряющие течение бронхиальной астмы: аллергены, физическая нагрузка, погодные условия, пищевые добавки
Слайд 36
В основе патогенеза: Изменение чувствительности и реактивности бронхов, приводящее к возникновению приступа удушья, за счет бронхоспазма. Кашель, при бронхиальной астме может носить приступообразный характер не заканчивающийся удушьем - кашлевой вариант астмы. Приступам удушья может предшествовать аура (предшественники) : Заложенность носа; Чихание; Зуд век; Зуд кожи; Чувство дыхательного дискомфорта;
Слайд 37: 1. Экзогенная (Атопическая, Иммунологическая) бронхиальная астма
Характерно: Причинно обусловлена Эффект элиминации Спонтанная ремиссия Склонность к аллергическим ринитам Аспириновая астма ( 10% смертности,среди астматиков) Течение как привило тяжелое, Астматическая триада : 1. Астма 2. Полипоз 3. Аспириновая астма Важно! Удаление полипов приводит к увеличению простогландинов М2В, что усугубляет течение Б.А.
Слайд 38: 2. Эндогенная бронхиальная астма
Связана с присутствием инфекционного агента. Отличие бронхиальной астмы от обструктивного бронхита: Бронхиальная астма - обратимый процесс (после принятия бронхолитиков, восстанавливается нормальное дыхание). Спирограмма проводится с бронхолитиками Ночная астма Вызывается присутствием аллергена в спальне и повышением парасимпатического тонуса. Пищевая ( нутритивная) астма Характерно: Наличие кожного синдрома( Крапивница, отек Квинке, Атопический дерматит)
Слайд 39
Критерии астмы: 1. Атопический синдром 2. Сочетание с внелегочными симптомами атопии 3. Отягощенная наследственность 4. Суточная и сезонная вариабельность 5. Эозинофилия Особенности обструктивных нарушений: Положительные результаты аллергологического обследования Обнаружение иммуноглобулина Е Спирография Пикфлоуметрия: Формула суточной изменчивости: ПСВ вечером - ПСВ утром * 100 % = 20% 1/2 (ПСВ вечером + ПСВ утром) Если больше 20 %, вероятно развитие бронхиальной астмы.
Слайд 40
Наличие астматического состояния - новое состояние по сравнению с приступами удушья. При этом прогрессирующая дыхательная недостаточность обусловлена обструкцией воздухоносных путей при полной резистентности к бронхолитикам. 3 варианта течения астматического состояния: 1. Медленно прогрессирующее ( В результате глубокой блокады B2- рецепторов бронхов, под влиянием инфекции, аллергенов, стероидной терапии, симпатолитиков) 2. Анафилактическое состояние В результате реакции ГЧНТ при контакте больного бронхиальной астмой с аллергеном, с развитием тотального бронхоспазма вплоть до асфиксии. 3. Анафилактоидное состояние Развивается в ответна раздражение дыхательных путей механическим, физическим, химическим агентом или гистамин-либератором
Слайд 41: Клинические стадии АС:
1. Стадия компенсирования: Частые тяжелые приступы удушья, на фоне постоянно затрудненного дыхания Не продуктивный кашель Резистентность к бронхолитикам Тахипноэ ( до 30 в минуту) Тахикардия ( до 120 - 130 в минуту) Гипертензия (150-160 /100-110) 2. Стадия декомпенсирования Мучительное удушье Нет кашля Тахипноэ ( до 40 в минуту) Тахикардия ( до 140 в минуту) Гипертензия (180 /110) Синдром ‘немого легкого’ 3. Гипоксическая кома Потеря сознания Холодный диффузный цианоз Урежение дыхания Пониженное АД Судороги
Слайд 42: Принципы лечения:
1. Противовоспалительные препараты 2. Базисные препараты: Недокролит натрия 3. ГКС 4. Симптоматические препараты: Селективные В2-агонисты пролонгированного и короткого действия 5. Ксантины пролонгированного и короткого действия 6. Ингаляционные МХЛ
Слайд 43: ЭМФИЗЕМА ЛЕГКИХ
Эмфизема легких — заболевание, характеризующееся патологическим расширением воздушных пространств, расположенных дистальнее терминальных бронхиол, и сопровождающееся деструктивными изменениями альвеолярных стенок.
Слайд 44: Классификация эмфиземы легких
По патогенезу: 1. Первичная (идиопатическая). 2. Вторичная (развивающаяся на фоне других заболеваний легких). По распространенности: 1. Диффузная. 2. Локализованная. По морфологическим признакам: 1.Панацинарная (панлобулярная) — с поражением всего ацинуса. 2. Центрилобулярная (центриацинарная) — с поражением центральной части ацинуса (респираторных альвеол). 3.Периацинарная (перилобулярная, парасептальная) —с поражением периферии ацинуса. 4. Иррегулярная (околорубцовая). 5. Буллезная (с наличием булл).
Слайд 45: Основные патогенетические механизмы
прогрессирующее уменьшение общей функционирующей поверхности легкого в результате деструкции межальвеолярных перегородок, что ведет к снижению диффузионной способности легких и развитию дыхательной недостаточности; изменение механических свойств легочной ткани, в результате чего мелкие бесхрящевые бронхи, лишенные эластической поддержки, спадаются во время выдоха с формированием характерного для эмфиземы механизма вторичной бронхиальной обструкции. Крупные буллы сдавливают и нарушают вентиляцию еще функционирующей легочной ткани и тем самым усугубляют дыхательные расстройства.
Слайд 46: Клинические симптомы
Одышка, выраженность которой отражает степень дыхательной недостаточности. Кашель со слизистой или слизисто-гнойной мокротой (при хроническом бронхите).
Слайд 47: Осмотр
расширенная бочкообразная грудная клетка, увеличенная в передне-заднем размере; поверхностное дыхание и участие в дыхании вспомогательной мускулатуры; у мужчин уменьшение расстояния между щитовидным хрящом и рукояткой грудины; расширение межреберных промежутков и эпигастрального угла (больше 90°); Надключичные ямки выпячены и заполнены расширенными верхушками легких. Больные выдыхают при сомкнутых губах, надувая щеки («пыхтят»); при выраженной дыхательной недостаточности (ДН) — цианоз, одутловатость лица.
Слайд 48: Физикальные данные
Перкуторно: опущение нижней границы легких и уменьшение подвижности нижнего легочного края, увеличение верхних границ легких вверх, расширение полей Кренига. коробочный перкуторный звук; уменьшение абсолютной тупости сердца Аускультативно: ослабление везикулярного дыхания («ватное дыхание»), глухость сердечных тонов.
Слайд 49: Инструментальные исследования
Рентгенологическое исследование: повышенная прозрачность легочных полей, снижение подвижности диафрагмы и низкое ее расположение (ниже VI ребра спереди), уплощение диафрагмы и увеличение косто-диафрагмальных углов; положение ребер приближается к горизонтальному; на профильных снимках увеличение сагиттального размера грудной клетки и расширение ретростернального пространства; возможно вертикальное расположение сердца.
Слайд 50: Спирограмма:
уменьшение ЖЕЛ, при хроническом обструктивном бронхите — снижение ФЖЕЛ и индекса Тиффно.
Слайд 51: ПЛЕВРИТ-воспаление плевральных листков
Клиническая картина сухих плевритов характеризуется двумя основными симптомами: болью в боку при дыхании и шумом трения плевры. Нередко имеется небольшой сухой кашель (рефлекторный).
Слайд 52
Клиническая картина экссудативных плевритов Температура высокая, ремиттирующая или постоянная, неправильного типа. Кашель сухой. Боли в грудной клетки усиливающиеся при глубоком дыхании и кашле.
Слайд 53: Осмотр:
увеличение объема соответствующей половины грудной клетки, больше в нижнем отделе; межреберные промежутки сглажены, а при очень больших экссудатах даже несколько выступают. Больная половина грудной клетки при дыхании отстает, а в случае обширных экссудатов не участвует в акте дыхания.
Слайд 54
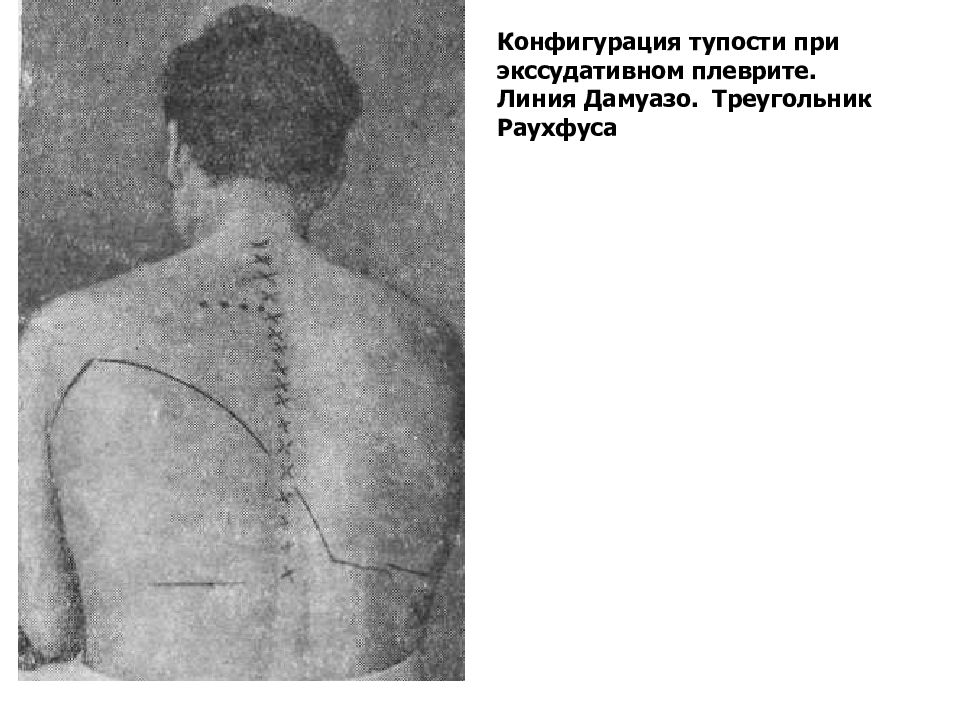
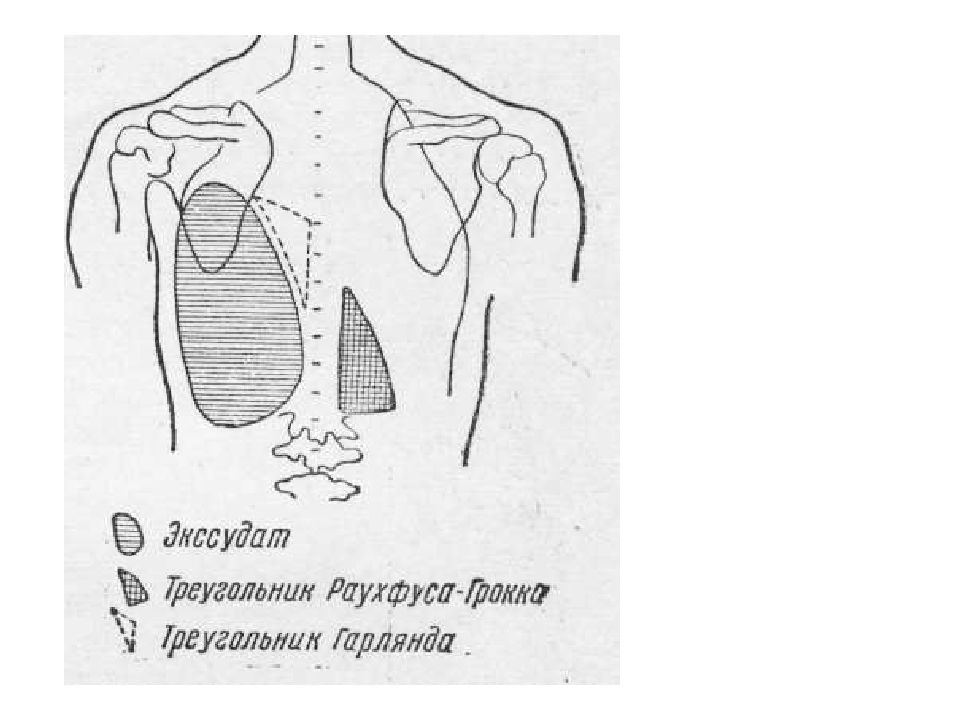
Конфигурация тупости при экссудативном плеврите. Линия Дамуазо. Треугольник Раухфуса