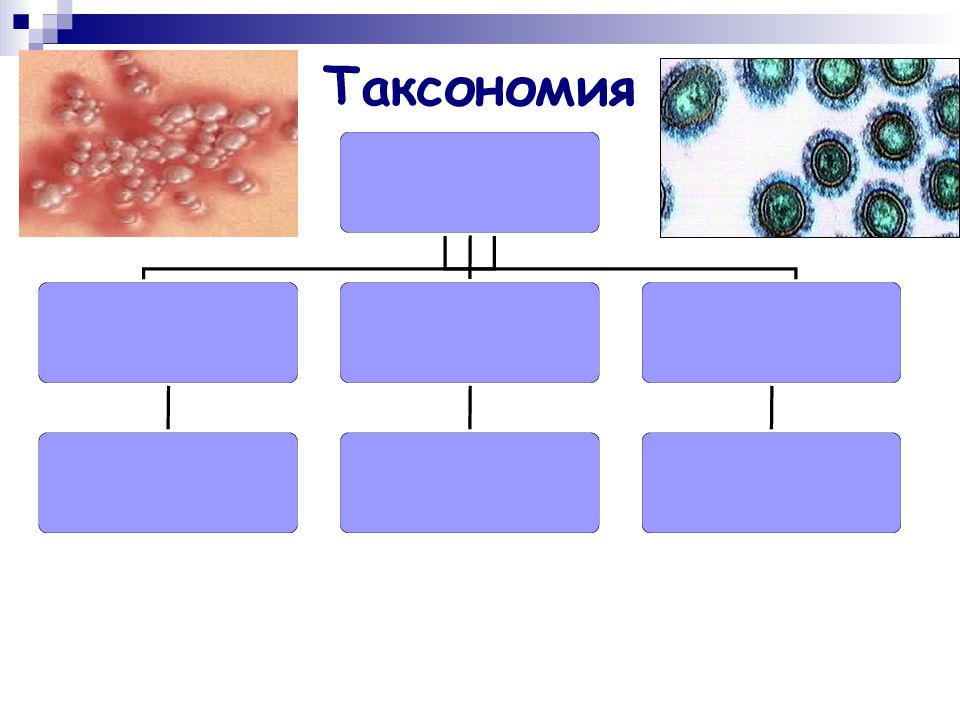
Первый слайд презентации: Вирусы герпеса
Слайд 3: Общие свойства
«однажды инфицирован – инфицирован на всю жизнь» В определенных клетках сохраняются в виде копий кольцевидных ДНК автономно от хромосом ( неинтегративная вирогения ). Выделяют: • латентную инфекцию; • реактивацию.
Слайд 4: Морфология
Размер вириона – от 100 до 300 нм; нуклеокапсид (кор) кубической симметрии, суперкапсид, аморфный слой ( tegument ); нуклеокапсид – 162 капсомера; линейная двунитчатая вирусная ДНК; 70-200 функциональных и структурных белков: • сверхранние, • ранние, • поздние. Около 30 гликопротеидов: поверхностные и капсидные; ДНК-полимераза ;
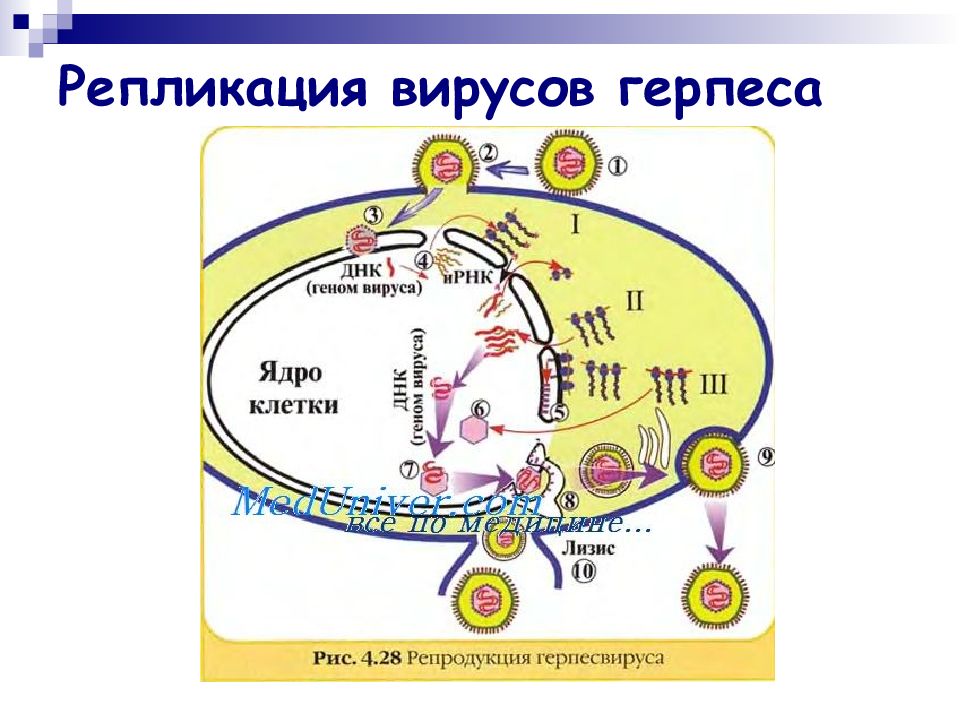
Слайд 5: Репликация вирусов герпеса
Слайд 6: Антигенные свойства
Гликопротеины внешней оболочки – типоспецифические АГ, белки нуклеокапсида – группоспецифические АГ.
Слайд 7: Лечение герпесвирусных инфекций
ацикловир, ганцикловир – подавление ДНК-полимеразы, рибавирин – подавление ферментов, обеспечивающих кэппинг вирусной мРНК.
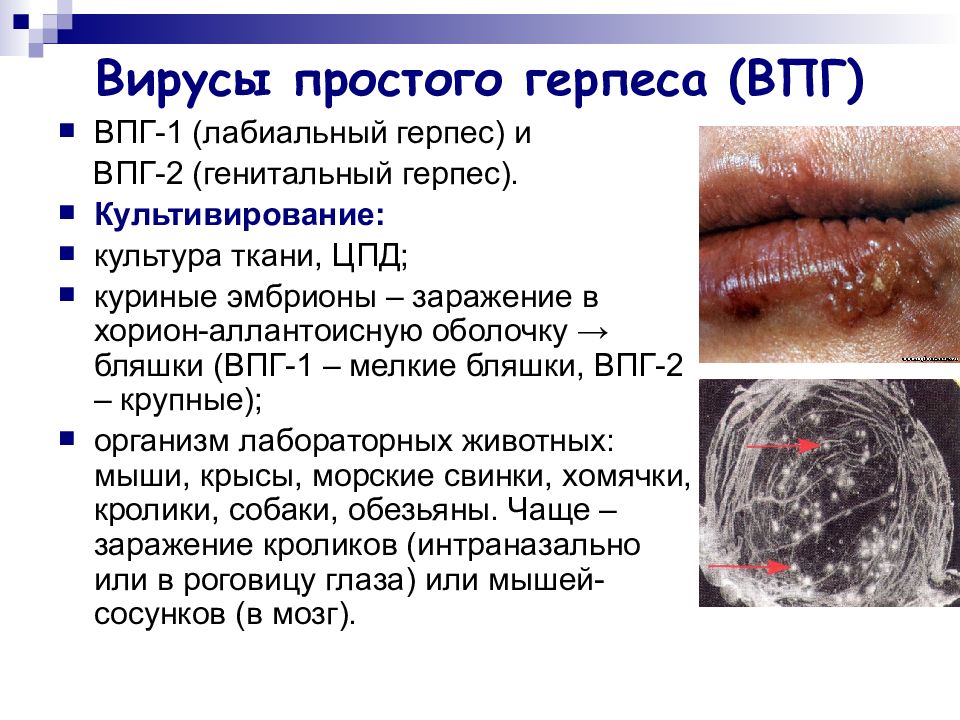
Слайд 8: Вирусы простого герпеса (ВПГ)
ВПГ-1 (лабиальный герпес) и ВПГ-2 (генитальный герпес). Культивирование: культура ткани, ЦПД; куриные эмбрионы – заражение в хорион-аллантоисную оболочку → бляшки (ВПГ-1 – мелкие бляшки, ВПГ-2 – крупные); организм лабораторных животных: мыши, крысы, морские свинки, хомячки, кролики, собаки, обезьяны. Чаще – заражение кроликов (интраназально или в роговицу глаза) или мышей-сосунков (в мозг).
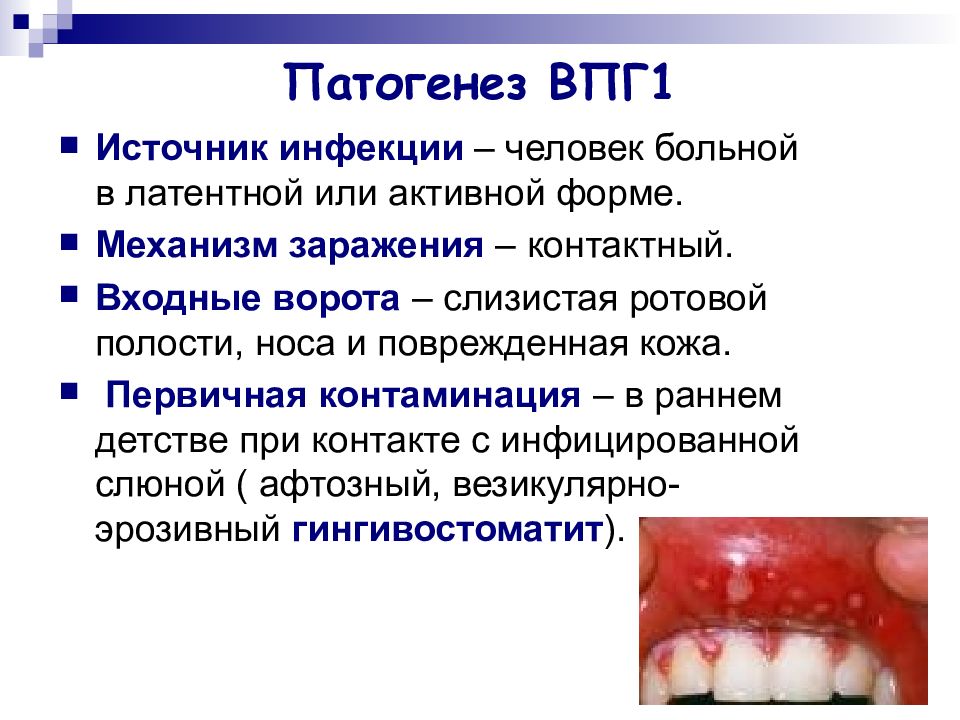
Слайд 9: Патогенез ВПГ1
Источник инфекции – человек больной в латентной или активной форме. Механизм заражения – контактный. Входные ворота – слизистая ротовой полости, носа и поврежденная кожа. Первичная контаминация – в раннем детстве при контакте с инфицированной слюной ( афтозный, везикулярно-эрозивный гингивостоматит ).
Слайд 10: Патогенез ВПГ1
Вирус через нервные окончания проникает в регионарные ганглии чувствительных нервов (ганглии тройничного нерва), где сохраняется в ядрах нейронов в виде кольцевой ДНК, периодически эмигрирует на периферию бессимптомно или с реактивацией. Вирус может пойти по восходящему пути → энцефалит. Реактивация: солнечный загар, инфекции, ослабление иммунитета, эмоциональный стресс, менструация, хирургические вмешательства на тройничном нерве, применение иммунодепрессантов, трансплантация органов. Клинические проявления реактивации ВПГ-1: лабиальный герпес, кожного герпеса (особенно лица), кератоконъюнктивит (офтальмогерпес).
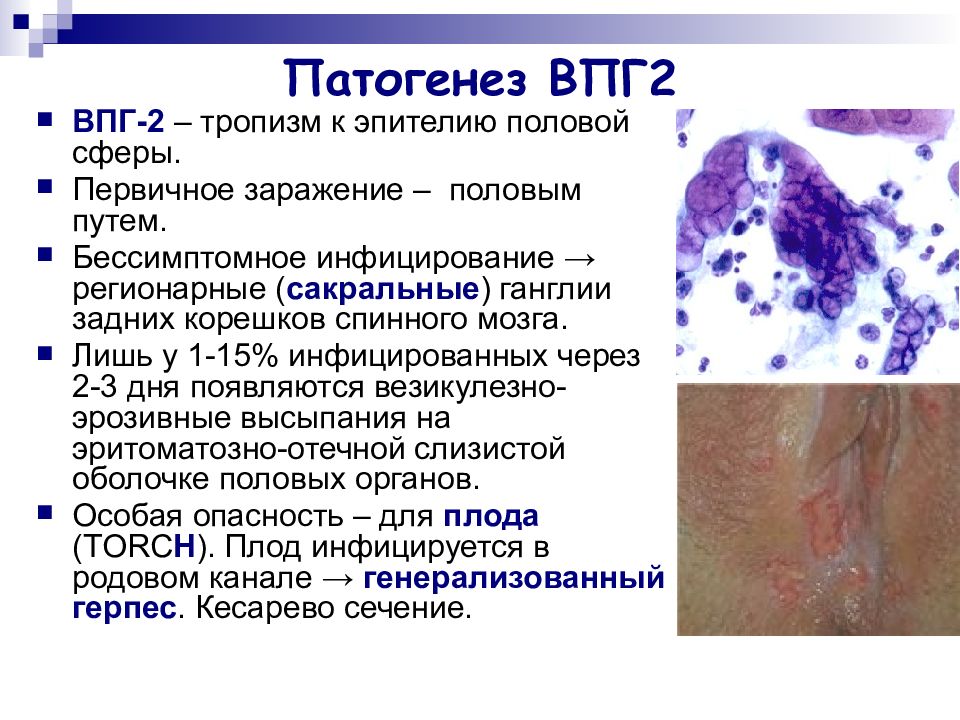
Слайд 11: Патогенез ВПГ2
ВПГ-2 – тропизм к эпителию половой сферы. Первичное заражение – половым путем. Бессимптомное инфицирование → регионарные ( сакральные ) ганглии задних корешков спинного мозга. Лишь у 1-15% инфицированных через 2-3 дня появляются везикулезно-эрозивные высыпания на эритоматозно-отечной слизистой оболочке половых органов. Особая опасность – для плода ( TORC H ). Плод инфицируется в родовом канале → генерализованный герпес. Кесарево сечение.
Слайд 12: Саногенез
При инфицировании – противовирусные АТ, но вирус в присутствии специфических АТ не теряет своей инфекционности. Главная роль в противовирусной защите при герпетической инфекции – ЦТЛ. Склонность к генерализации герпеса у больных с дефектами Т-клеточного иммунитета.
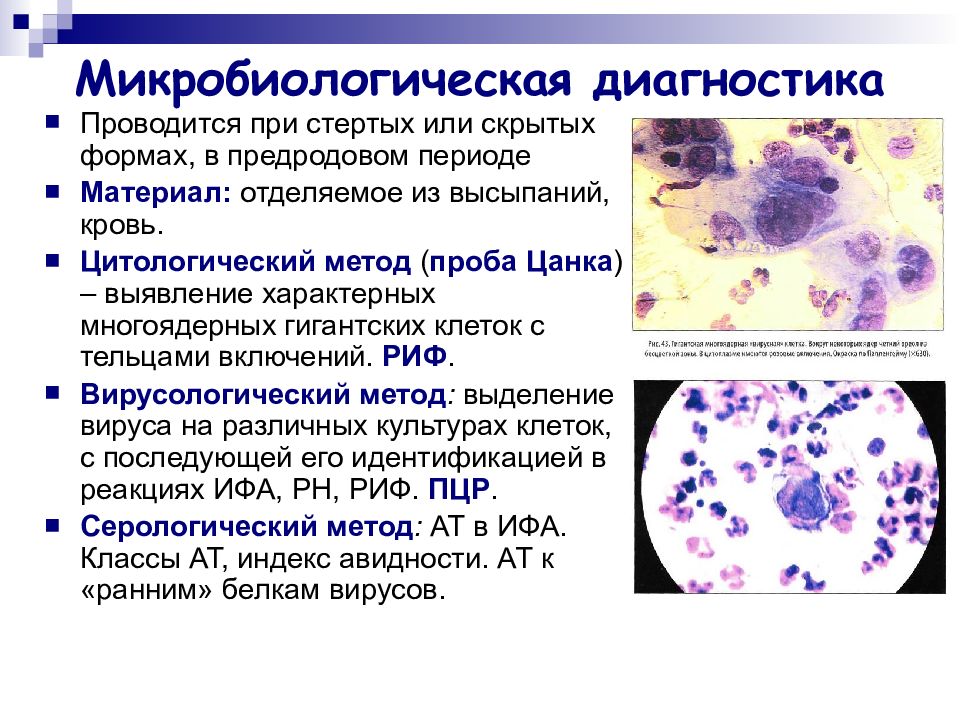
Слайд 13: Микробиологическая диагностика
Проводится при стертых или скрытых формах, в предродовом периоде Материал: отделяемое из высыпаний, кровь. Цитологический метод ( проба Цанка ) – выявление характерных многоядерных гигантских клеток с тельцами включений. РИФ. Вирусологический метод : выделение вируса на различных культурах клеток, с последующей его идентификацией в реакциях ИФА, РН, РИФ. ПЦР. Серологический метод : АТ в ИФА. Классы АТ, индекс авидности. АТ к «ранним» белкам вирусов.
Слайд 14: Лечение и профилактика
При тяжелых поражениях назначают ацикловир. Вакцина герпетическая культуральная инактивированная содержит ВПГ1 и ВПГ2, применяется для лечения больных с герпетическими поражениями в стадию ремиссии не ранее, чем через 2 недели после исчезновения клинических проявлений герпеса, при офтальмогерпесе не ранее, чем через 1 мес. Вакцинация снижает частоту рецидивов герпетической инфекции.
Слайд 15: Varicella - Zoster Virus
ВГЧ3: Вирус вирус ветряной оспы и опоясывающего герпеса – Varicella - Zoster Virus, (ВОГ, VZV ). Вирус ветряной оспы вызывает распространенную детскую инфекцию – ветряную оспу или ветрянку, персистируя в чувствительных ганглиях, вирус реактивируется в виде опоясывающего герпеса (герпес-зостер), проявляющегося невралгиями и высыпаниями по ходу нервных стволов.
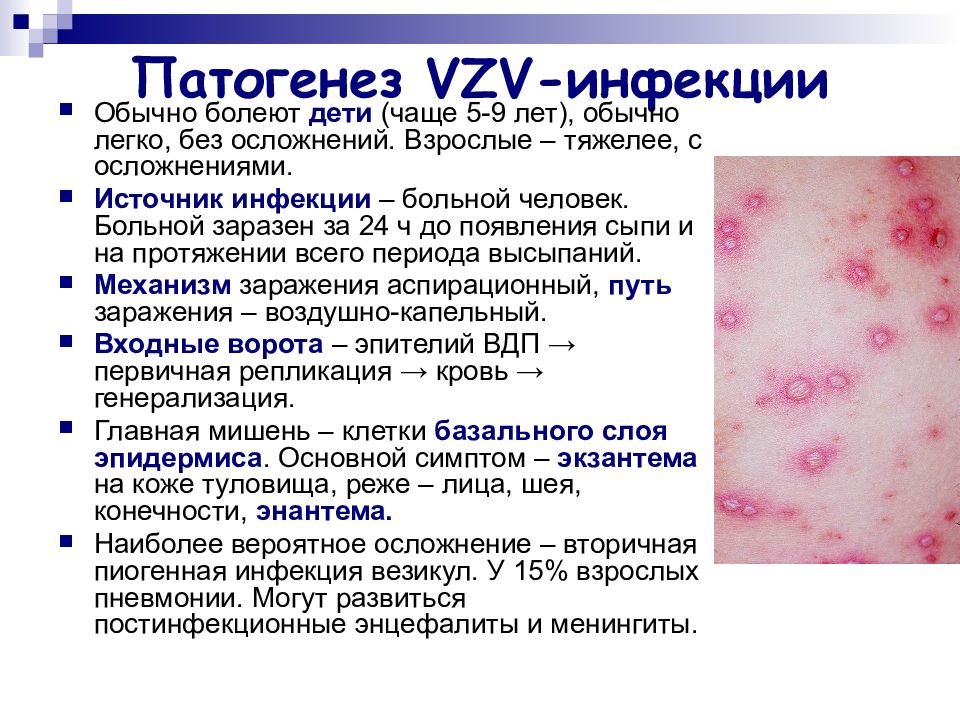
Слайд 16: Патогенез VZV -инфекции
Обычно болеют дети (чаще 5-9 лет), обычно легко, без осложнений. Взрослые – тяжелее, с осложнениями. Источник инфекции – больной человек. Больной заразен за 24 ч до появления сыпи и на протяжении всего периода высыпаний. Механизм заражения аспирационный, путь заражения – воздушно-капельный. Входные ворота – эпителий ВДП → первичная репликация → кровь → генерализация. Главная мишень – клетки базального слоя эпидермиса. Основной симптом – экзантема на коже туловища, реже – лица, шея, конечности, энантема. Наиболее вероятное осложнение – вторичная пиогенная инфекция везикул. У 15% взрослых пневмонии. Могут развиться постинфекционные энцефалиты и менингиты.
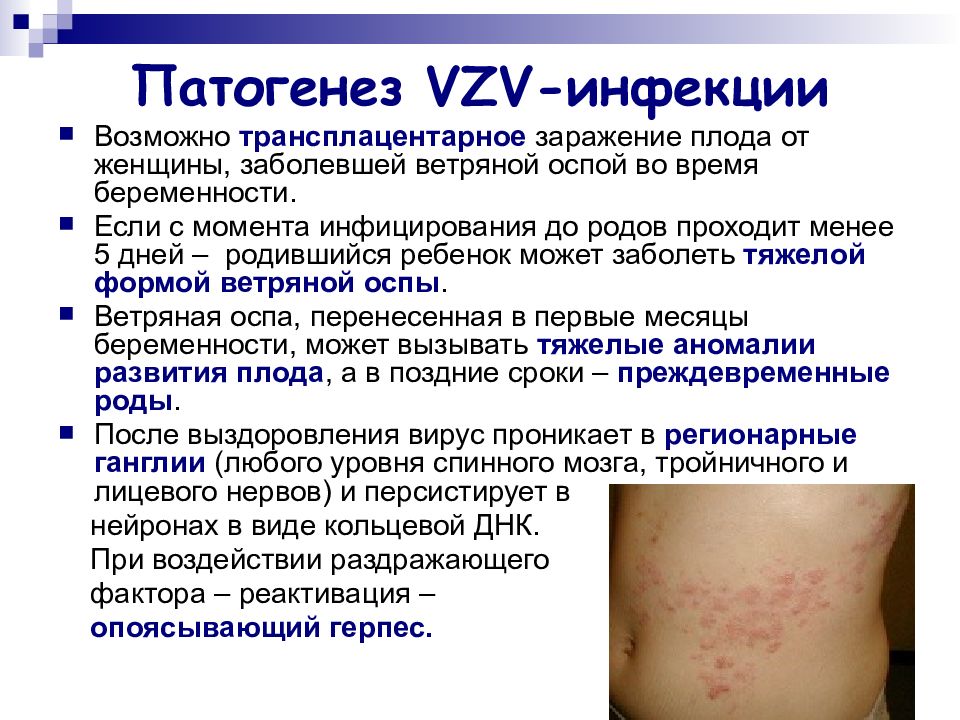
Слайд 17: Патогенез VZV -инфекции
Возможно трансплацентарное заражение плода от женщины, заболевшей ветряной оспой во время беременности. Если с момента инфицирования до родов проходит менее 5 дней – родившийся ребенок может заболеть тяжелой формой ветряной оспы. Ветряная оспа, перенесенная в первые месяцы беременности, может вызывать тяжелые аномалии развития плода, а в поздние сроки – преждевременные роды. После выздоровления вирус проникает в регионарные ганглии (любого уровня спинного мозга, тройничного и лицевого нервов) и персистирует в нейронах в виде кольцевой ДНК. При воздействии раздражающего фактора – реактивация – опоясывающий герпес.
Слайд 18: Саногенез
После перенесенной ветряной оспы иммунитет на всю жизнь. Обеспечивая устойчивость к рецидивам ветряной оспы (т.е. к генерализованному процессу), АТ не спасают от местных проявлений реактивации вируса. Повышенная чувствительность к ОГ у пожилых людей и больных с дефектами клеточного иммунитета.
Слайд 19: Микробиологическая диагностика
Материал: содержимое кожных высыпаний, отделяемое слизистой оболочки носоглотки и сыворотка крови. Цитологический метод: в мазках-отпечатках из очагов кожных поражений, окрашенных по Романовскому-Гимзе или гематоксилином и эозином, – многоядерные гигантские клетки с внутриядерными включениями. Вирусологический метод : выделение вируса на культуре клеток, куриных эмбрионах и лабораторных животных и идентификация в РИФ, ИФА. Для быстрой идентификации вируса в материале – РИФ и ПЦР. Серологический метод : Определение вирусспецифических АТ ( IgA, IgM, IgG ) в реакциях ИФА и РИА. Сыворотка переболевших опоясывающим герпесом содержит больше специфических АТ, чем сыворотки перенесших ветряную оспу.
Слайд 20: Лечение и профилактика
Интерферон, средства, уменьшающие зуд, анальгетики (менавазин). Ацикловир, видарабин. Живая вакцина против ветряной оспы. Пациентов с высоким риском развития тяжелой формы инфекции пассивно иммунизируют varicella - zoster - Ig. Пациента изолируют на дому, изоляция прекращается через 5 дней после появления последнего свежего элемента сыпи. Лица в периоде «высохших корочек» не заразны и могут допускаться в коллектив. Дети дошкольного возраста, находящиеся в контакте с больным и не болевшие ветряной оспой, не допускаются в детские учреждения с 11-го по 21-ый день контакта.
Слайд 21: Вирус Эпштейна-Барр
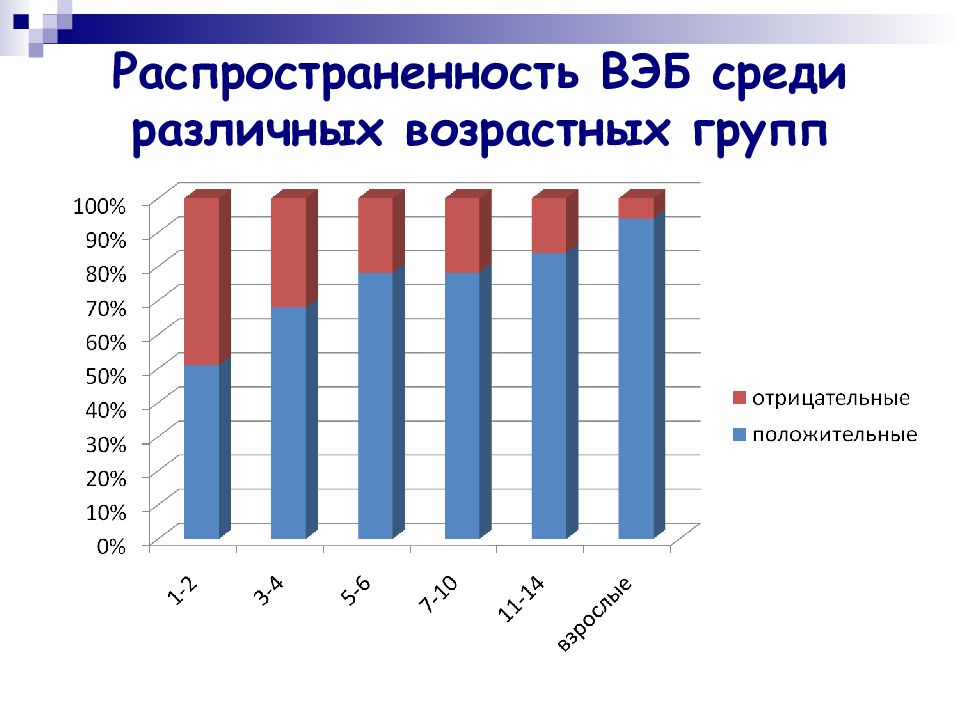
ВГЧ4. 1964 – Мишель Эпштейн и Эвелина Барр выделили вирус из лимфомы Беркитта. Лимфома Беркитта – дети 5-8 лет. Первичная локализация опухоли – верхняя челюсть, хорошо поддается химиотерапии. Центральная Африка, Океания. Карцинома носоглотки (мужское население Китая). Внутрилабораторная вспышка инфекционного мононуклеоза. ВЭБ встречается повсеместно, большинство людей инфицируется в детстве, к трем годам 30-80% (в экономически отсталых странах почти 100% – плотность контактов) становятся носителями ВЭБ.
Слайд 22: Вирус Эпштейна-Барр
Вирус имеет специфические АГ: EB - VCA – вирусный капсидный АГ, EB - NA – ядерный АГ, EB - EA – ранний поверхностный АГ, ЕВ-МА – мембранный АГ. Обнаружение раннего поверхностного и ядерного антигенов свидетельствует об острой инфекции ВЭБ, а выявление позднего мембранного и капсидного антигенов – о давнем инфицировании и латентной инфекции.
Слайд 23: Вирус Эпштейна-Барр
Культуральные свойства Вирус размножается только в культуре лимфобластов опухоли Беркитта, клетках крови больных инфекционным мононуклеозом, лейкемических клетках и в культуре клеток мозга здорового человека. ВЭБ может вызывать лимфоидные неоплазии у мармозеток (маленьких бразильских обезьян-игрунков) и совиных обезьян (похожих на кошку южноамериканских обыкновенных ночных обезьян, или дурукули).
Слайд 25: Патогенез ВЭБ-инфекции
Источник инфекции – больной с бессимптомной или манифестной формами, вирусоносители (после перенесенного заболевания из носоглоточных смывов многих пациентов вирус выделяется до 16 мес.). Пути заражения : воздушно-капельный («болезнью поцелуев»); фекально-оральный механизм, алиментарный путь (при участии контаминированных вирусом пищевых продуктов); контактно-бытовой; контактный (половой); трансфузионный. Стадии инфекции ВЭБ: латентная вирусная персистенция; литическая вирусная репликация.
Слайд 26: Латентная инфекция
постоянное количество копий генома; ограниченная экспрессия генов; эписомальный геном; возможность возникновения новообразований.
Слайд 27: Литическая инфекция
острая стадия инфекции; активное размножение вируса; цитопатология; активное выделение вируса во внешнюю среду.
Слайд 28: Клетки, поражаемые ВЭБ
В- и Т-лимфоциты; эпителиальные клетки носоглотки; железистый эпителий желудка, слюнных желез, щитовидной железы.
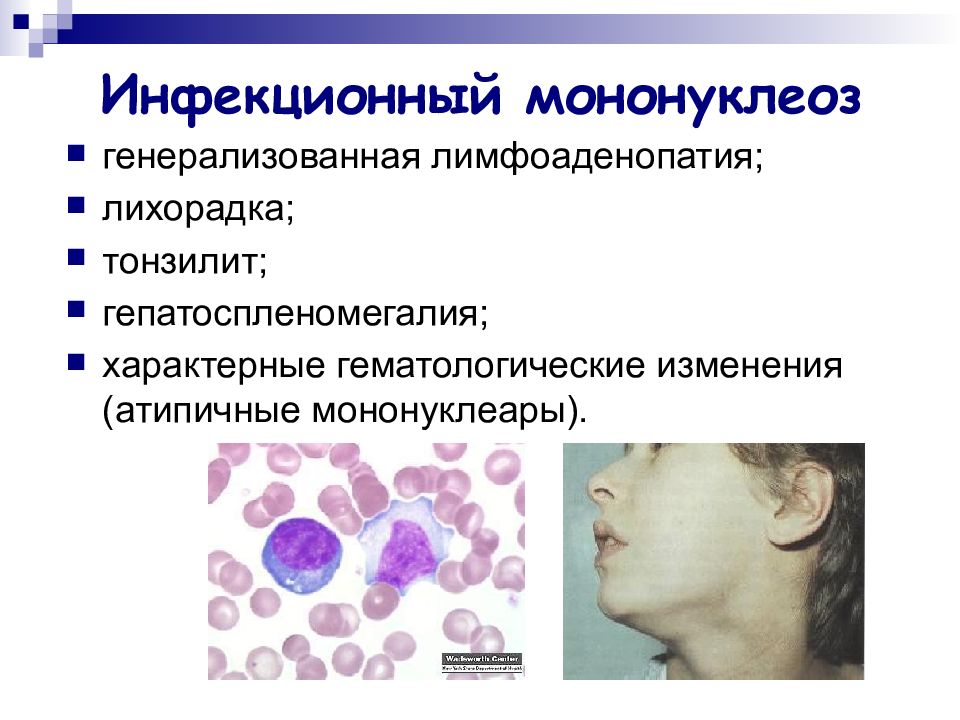
Слайд 29: Инфекционный мононуклеоз
генерализованная лимфоаденопатия; лихорадка; тонзилит; гепатоспленомегалия; характерные гематологические изменения (атипичные мононуклеары).
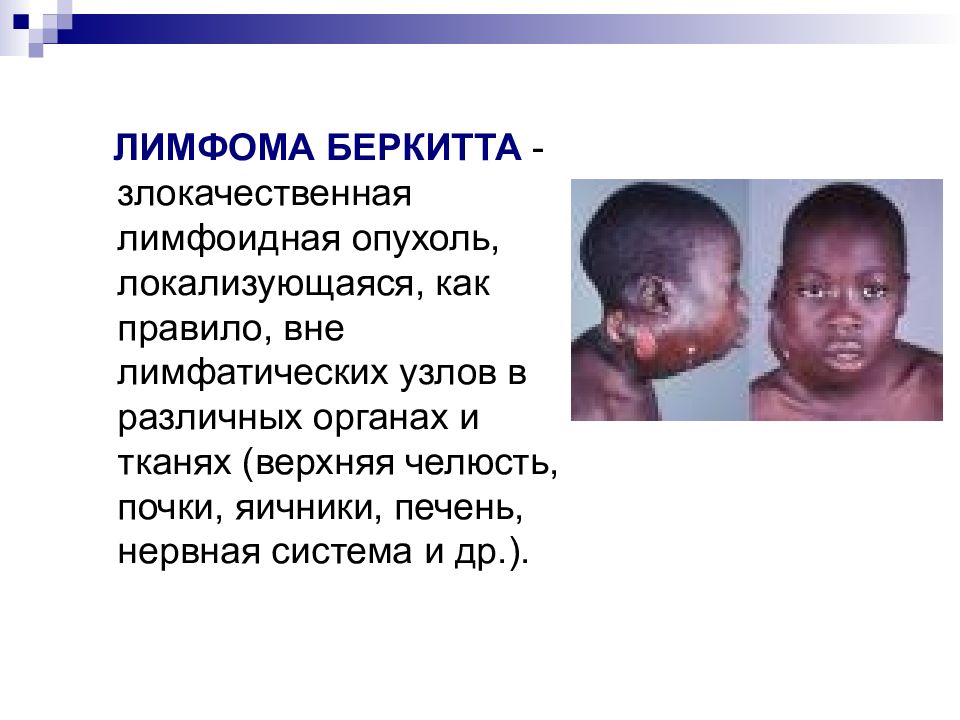
Слайд 30
ЛИМФОМА БЕРКИТТА - злокачественная лимфоидная опухоль, локализующаяся, как правило, вне лимфатических узлов в различных органах и тканях (верхняя челюсть, почки, яичники, печень, нервная система и др.).
Слайд 31: Микробиологическая диагностика
При инфекционном мононуклеозе в процессе заболевания появляются гетерофильные антитела к эритроцитам различных животных (барана, лошади, быка и др.). В 1932 г. Пауль и Буннель предложили реакцию, основанную на обнаружении в сыворотке крови больного противобараньих агглютининов. ПЦР. Цитологический метод исследования отпечатков с небных миндалин. Атипичные мононуклеары – инфекционный мононуклеоз.
Слайд 32: Маркеры ВЭБ-инфекции
IgG к EA IgM к VCA IgG к NA Маркеры острой стадии : Маркеры паст-инфекции : Серологический метод диагностики ВЭБ-инфекции (ИФА)
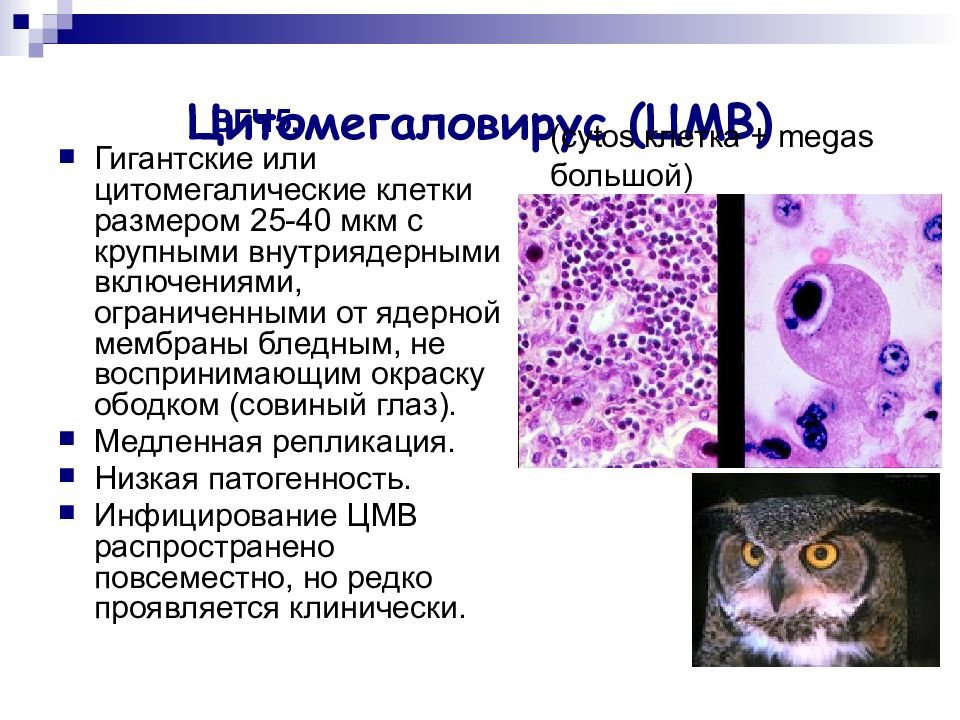
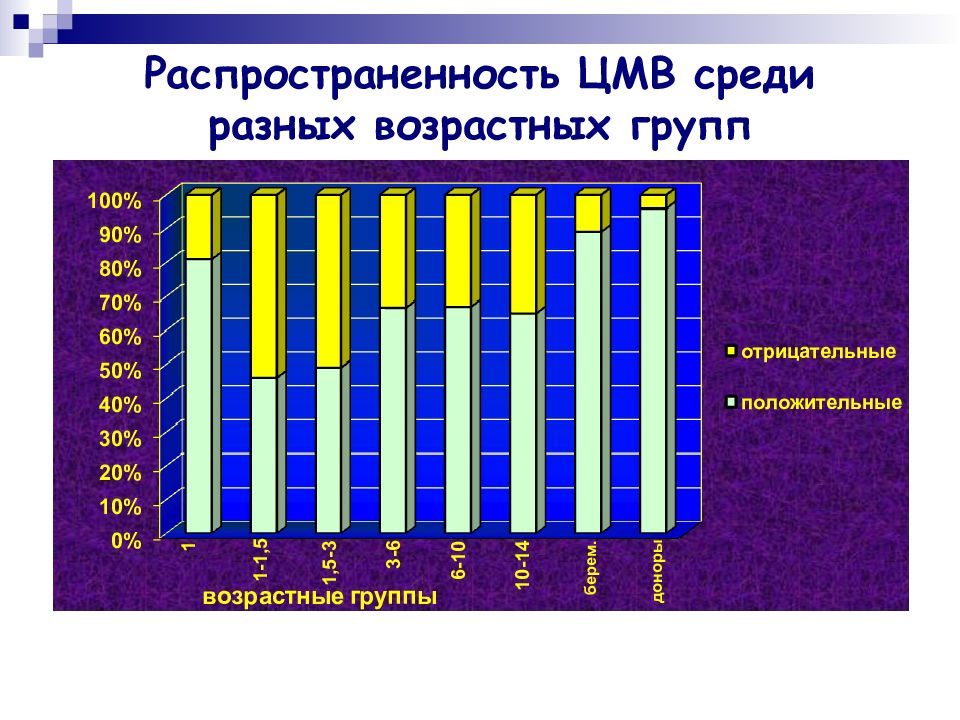
Слайд 33: Цитомегаловирус (ЦМВ)
ВГЧ5. Гигантские или цитомегалические клетки размером 25-40 мкм с крупными внутриядерными включениями, ограниченными от ядерной мембраны бледным, не воспринимающим окраску ободком (совиный глаз). Медленная репликация. Низкая патогенность. Инфицирование ЦМВ распространено повсеместно, но редко проявляется клинически. ( cytos клетка + megas большой)
Слайд 35: Патогенез
Источник инфекции – человек. Механизмы заражения: воздушно-капельный, контактный (в том числе и половой), параэнтеральный, трансплацентарный. Вирус имеет выраженный тропизм к тканям слюнных желез ( при локализованной форме он обнаруживается только в тканях слюнных желез). ЦМВ поражает клетки разных органов и систем, длительно персистирует в организме и периодически выделяется во внешнюю среду. Инфекционный процесс : бессимптомная латентная инфекция, либо клинически манифестная (локализованная или генерализованная формы). Место персистенции – моноциты и макрофаги.
Слайд 36: Патогенез
Постнатальное заражение почти всегда бессимптомно. Инфекционный мононуклеоз, гепатит, пневмония. ЦМВ – один из главных возбудителей оппуртонистических инфекций : при ослаблении Т-клеточного иммунитета (ВИЧ, у пациентов, принимающих иммунодепрессанты и цитостатики).
Слайд 37: Патология плода и новорожденных при ЦМВ-инфекции
Внутриутробное инфицирование обычно проходит незаметно. Но в 5% случаев (чаще при заражении в двух первых триместрах беременности) развивается цитомегалическая болезнь – острая форма инфекции с поражением внутренних органов. Дефекты развития плода, гепатит и гепатоспленомегалия, тромбоцитопеническая пурпура (геморрагический синдром), гидро- и микроцефалия, хореоретинит. Примерно в 15% случаев – латентная инфекция: новорожденные отстают в умственном развитии и теряют слух из-за поражения сенсорных центров слухового нерва.
Слайд 38
Наибольший риск внутриутробного ЦМВ-инфицирования плода и развития тяжелых форм заболевания отмечается в тех случаях, когда беременная женщина переносит первичную ЦМВИ.
Слайд 39: Микробиологическая диагностика
Материал : моча, кровь, вагинальный и цервикальный секрет. Цитологический метод : обнаружение специфических клеток в осадке мочи и слюны. Крупные клетки с гиперхромным ядром, внутриядерные включения, ядро окружено светлой зоной просветления («совиный глаз»). Вирусологический метод : выделение вируса на культуре фибробластов, идентификация – РИФ, ПЦР. Серологический метод : РН, РНГА, ИФА, классы иммуноглобулинов. АТ к возбудителям TOR C H -инфекций.
Слайд 40: Серологические маркеры ЦМВИ
IgM к предранним белкам IgG к предранним белкам IgM к структурным белкам IgG к структурным белкам Индекс авидности IgG
Слайд 41: Лечение и профилактика
Ганцикловир и фосканет, ингибирующие синтез вирусной ДНК. В России зарегестрирован зарубежный препарат ЦИТОТЕКТ (иммуноглобулин человека против ЦМВ инфекции для внутривенного введения, Германия).
Слайд 42: Вирус герпеса 6 типа
ВГЧ-6. По разным данным от 80 до 94% обследованных имеют антитела к этому вирусу. Вероятно участвует в развитии розеолы детской (внезапной экзантемы) или псевдокраснухи у детей раннего возраста, эритемы новорожденных и синдрома хронической усталости (СХУ). Микробиологическая диагностика. Определение вирусной ДНК в ПЦР и накопления противовирусных АТ в ИФА.
Слайд 43: Вирус герпеса человека 7-го типа
ВГЧ-7. Вирус распространен повсеместно, но неравномерно. ВГЧ-7 является Т-лимфотропным вирусом, обладающем способностью инфицировать CD4 и CD8 лимфоциты и незрелые Т-клетки. Предполагается связь между вирусом и СХУ и ВЭ у детей.