Первый слайд презентации
ВОЕННО - МЕДИЦИНСКАЯ АКАДЕМИЯ КАФЕДРА РЕНТГЕНОЛОГИИ И РАДИОЛОГИИ Компьютерно-томографическая диагностика заболеваний лёгких
Слайд 2
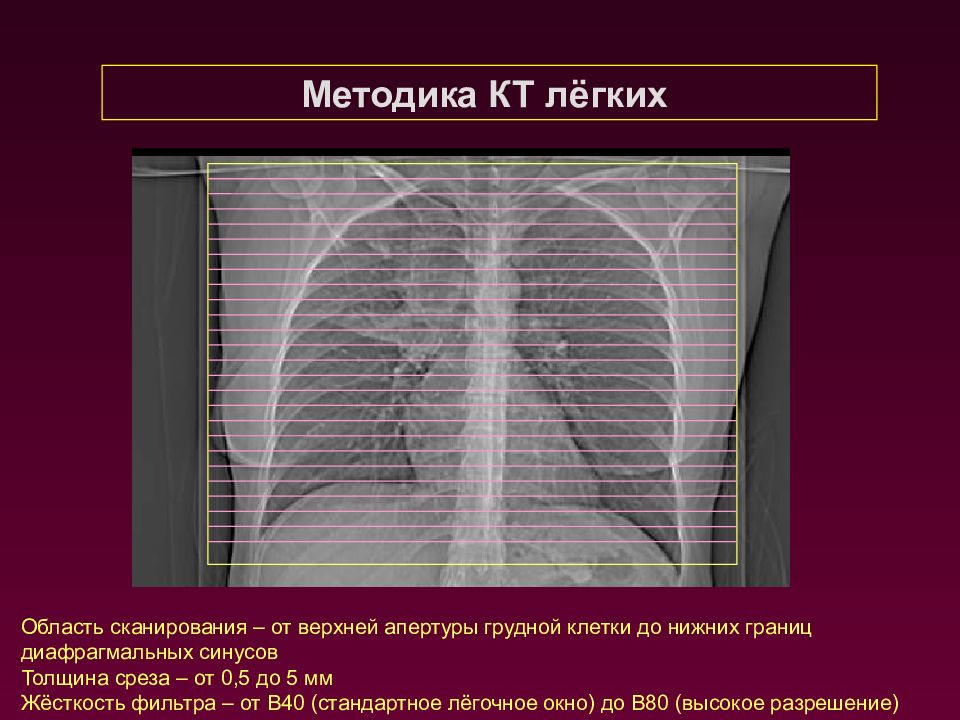
Методика КТ лёгких Область сканирования – от верхней апертуры грудной клетки до нижних границ диафрагмальных синусов Толщина среза – от 0,5 до 5 мм Жёсткость фильтра – от В40 (стандартное лёгочное окно) до В80 (высокое разрешение)
Слайд 3
Неопухолевые заболевания лёгких Инфекционные Интерстициальные Нарушения лёгочного кровообращения Патологии бронхов
Слайд 4
Инфекционные заболевания лёгких Пневмония Микозы Гнойные деструктивные процессы Туберкулёз
Слайд 5
Пневмония Группа инфекционных заболеваний, основным морфологическим признаком которых являются воспалительные изменения в респираторных отделах лёгочной ткани
Слайд 6
Пневмония Пневмония может быть: очаговой — т. е. занимать небольшой очаг лёгкого (бронхопневмония — респираторные отделы+бронхи) сегментарной — распространяться на один или несколько сегментов лёгкого, долевой — захватывать долю лёгкого. Классическим примером долевой пневмонии является крупозная пневмония — преимущественно альвеолы и прилежащий участок плевры. сливной — слияние мелких очагов в более крупные. тотальной — пневмония называется, если она распространяется на всё лёгкое.
Слайд 7
Пневмония Пневмония может быть: односторонней — поражено одно лёгкое двусторонней — поражены оба лёгких первичной — самостоятельное заболевание вторичной — развитие на фоне другой болезни
Слайд 8
Факторы, предрасполагающие к развитию пневмонии: Дети раннего возраста: - внутриутробная гипоксия и асфиксия - родовая травма - пневмопатии новорождённого - врождённые пороки сердца - пороки развития лёгкого - муковисцидоз - наследственные иммунодефициты - гипотрофии - гиповитаминозы
Слайд 9
Факторы, предрасполагающие к развитию пневмонии: Дети школьного возраста: - хронические очаги инфекции в носоглотке - рецидивирующие бронхиты - муковисцидоз - приобретённые пороки сердца - иммунодефицитные состояния
Слайд 10
Факторы, предрасполагающие к развитию пневмонии: Взрослые: - курение и хронический бронхит - хронические болезни лёгких - эндокринные заболевания - сердечная недостаточность - иммунодефицитные состояния - хирургические операции грудной клетки и брюшной полости - длительное пребывание в горизонтальном положении - алкоголизм - наркомания
Слайд 11
Возбудители пневмонии: - Пневмококк - Стафилококк - Стрептококк - Haemophilus influenzae - Mycoplasma pneumoniae - Legionella pneumophila - Chlamydia psittaci - Escherichia coli - Pseudomonas aeruginosa - Klebsiella pneumoniae - Chlamydia pneumoniae - Pneumocystis carinii - Кандидозная пневмония - Аспергиллёз лёгких - Вирусная пневмония - Цитомегаловирусная пневмония - Бронхопневмония
Слайд 12
КТ-семиотика пневмонии: - локальное понижение воздушности лёгочной ткани - нечёткие контуры инфильтрации за исключением соприкосновения с плеврой - симптом «воздушной бронхографии» - видимые просвет бронхов - наличие очагов - наличие ретикулярных изменений
Слайд 13
КТ-семиотика пневмонии: Плевропневмоническая инфильтрация: - основа – быстрое накопление серозного экссудата - субплевральная локализация: широкое основание обращено к плевре, более плотное - вогнутость междолевой плевры в сторону безвоздушного участка - инфильтрация однородной структуры в процессе разрешения – неоднородность структуры в виде мелких воздушных полостей в зоне уплотнения основные возбудители: стрептококк, пневмококк, клебсиелла
Слайд 14
КТ-семиотика пневмонии: Бронхопневмоническая инфильтрация: в основе – переход воспалительного процесса из внутридольковых бронхов в лёгочную ткань центрилобулярное расположение очагов, наличие симптома «матового стекла» - участки уплотнения неоднородной структуры с нечёткими контурами, сливающиеся друг с другом - локализация: перибронхиально, перибронхиолярно - видны просветы сегментарных и субсегментарных бронхов, стенки утолщены в отличие от туберкулёзных изменений – быстрое обратное развитие основные возбудители: стафиликокк и грамотрицательные бактерии
Слайд 15
КТ-семиотика пневмонии: Интерстициальная инфильтрация: в основе – частичное заполнение альвеол воспалительным экссудатом и накопление его в межальвеолярных пространствах наличие симптома «матового стекла» - визуализируются не только просветы бронхов, но и элементы лёгочного рисунка - инфильтрация всегда занимает определённую анатомическую часть лёгкого (субсегмент, сегмент, доля) - из инфекционных пневмоний – характерна для вирусных, микоплазменных и пневмоцистной пневмоний
Слайд 16
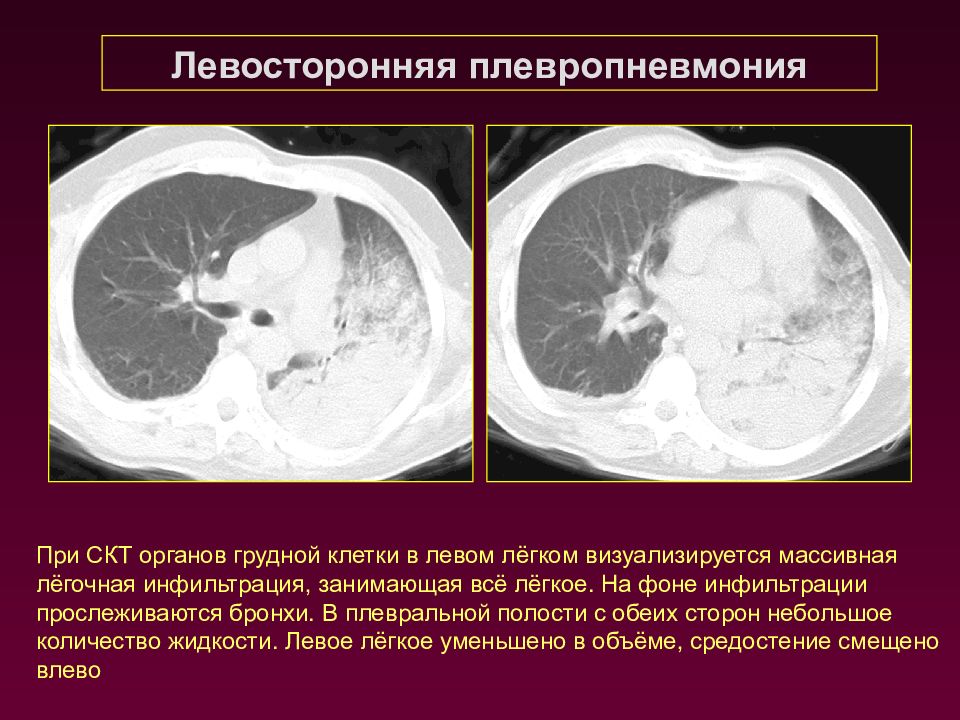
Левосторонняя плевропневмония При СКТ органов грудной клетки в левом лёгком визуализируется массивная лёгочная инфильтрация, занимающая всё лёгкое. На фоне инфильтрации прослеживаются бронхи. В плевральной полости с обеих сторон небольшое количество жидкости. Левое лёгкое уменьшено в объёме, средостение смещено влево
Слайд 17
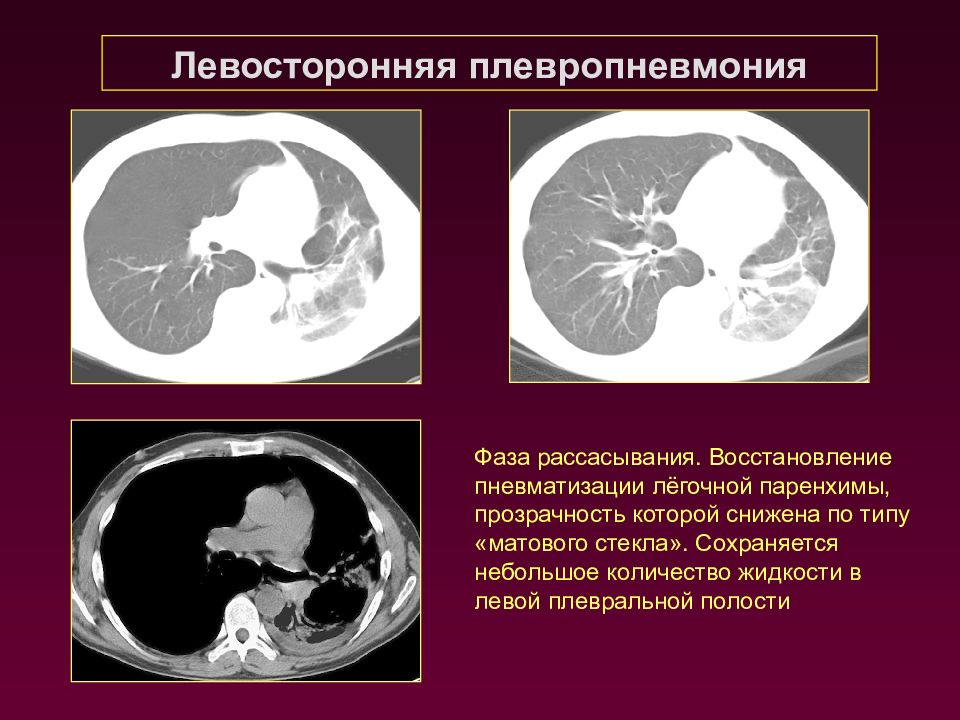
Левосторонняя плевропневмония Фаза рассасывания. Восстановление пневматизации лёгочной паренхимы, прозрачность которой снижена по типу «матового стекла». Сохраняется небольшое количество жидкости в левой плевральной полости
Слайд 18
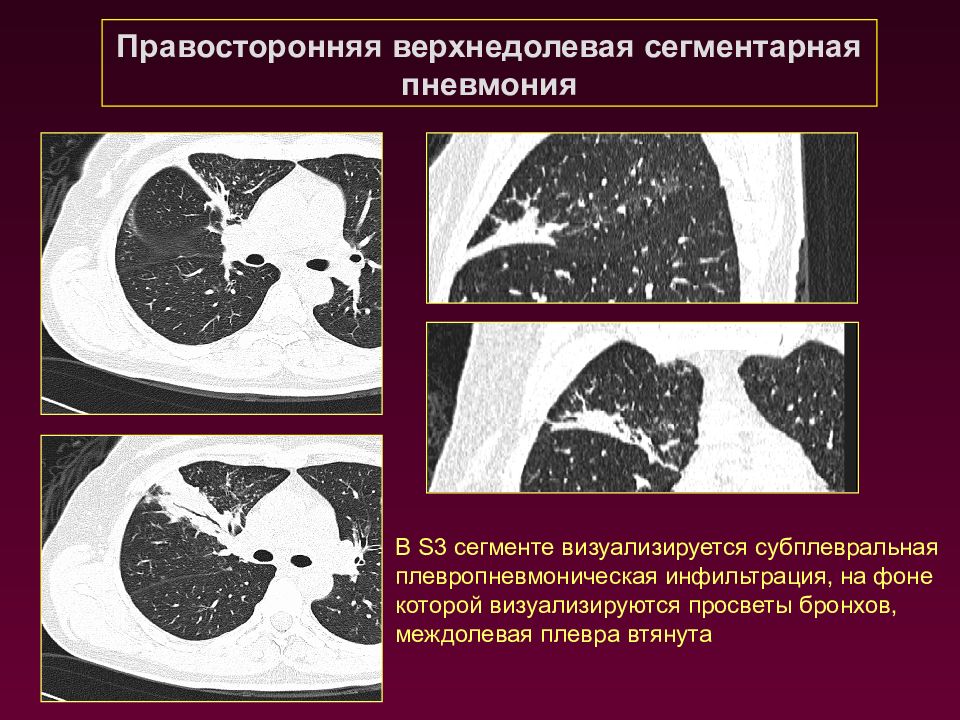
Правосторонняя верхнедолевая сегментарная пневмония В S3 сегменте визуализируется субплевральная плевропневмоническая инфильтрация, на фоне которой визуализируются просветы бронхов, междолевая плевра втянута
Слайд 19
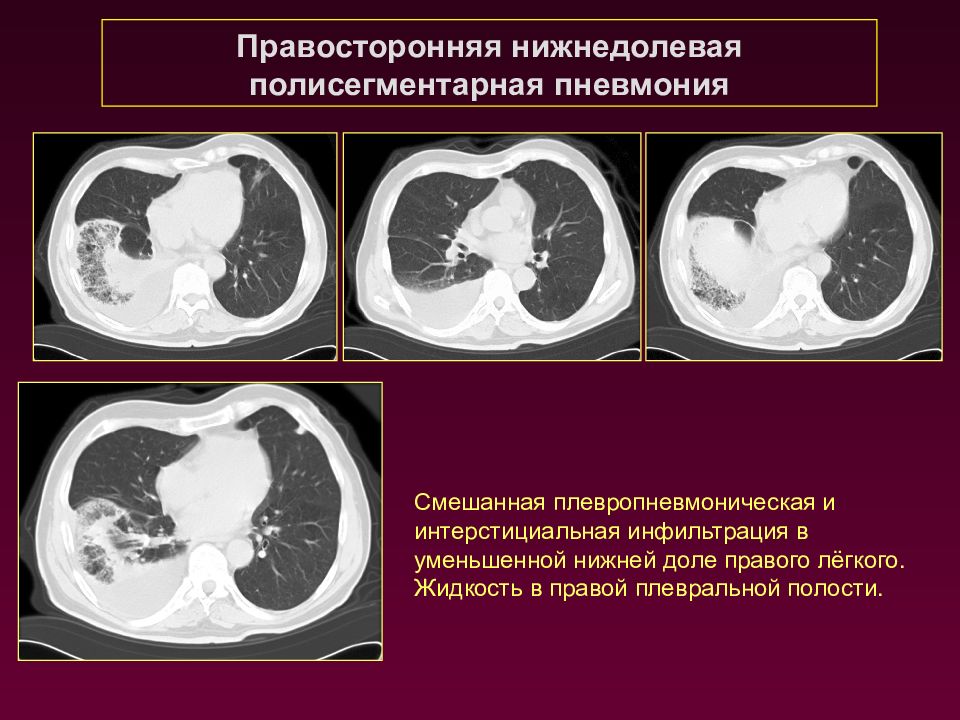
Правосторонняя нижнедолевая полисегментарная пневмония Смешанная плевропневмоническая и интерстициальная инфильтрация в уменьшенной нижней доле правого лёгкого. Жидкость в правой плевральной полости.
Слайд 20
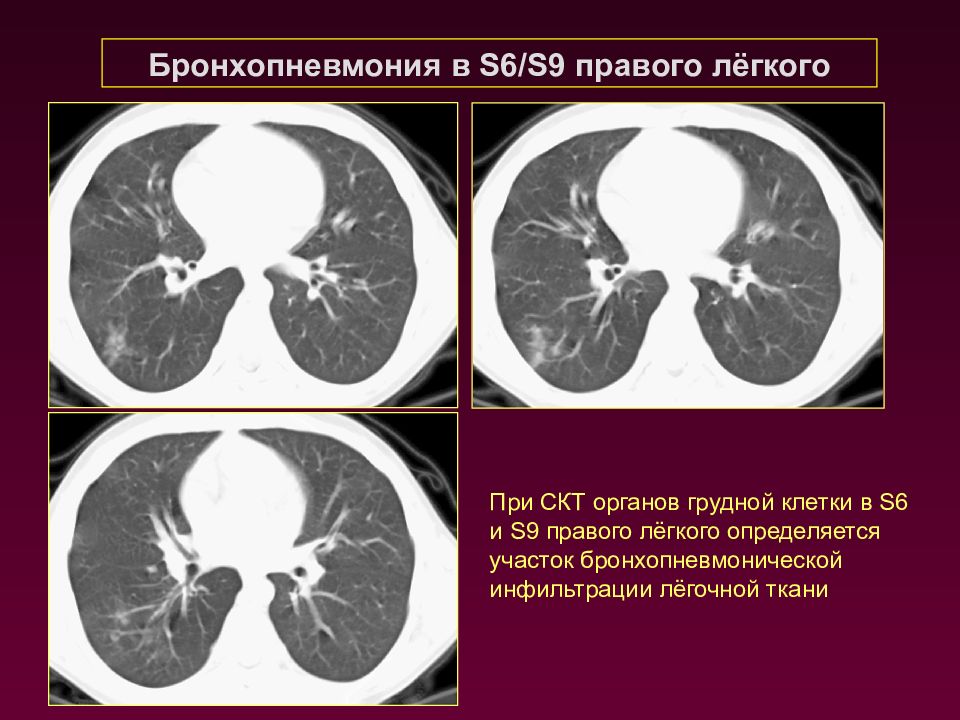
Бронхопневмония в S6/S9 правого лёгкого При СКТ органов грудной клетки в S6 и S 9 правого лёгкого определяется участок бронхопневмонической инфильтрации лёгочной ткани
Слайд 21
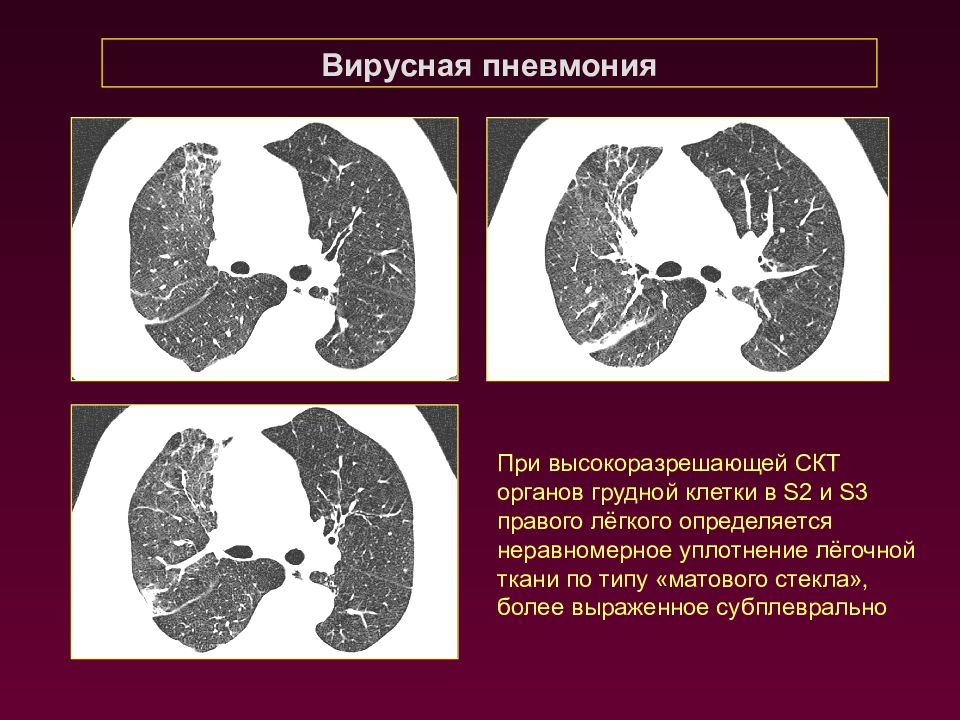
Вирусная пневмония При высокоразрешающей СКТ органов грудной клетки в S 2 и S 3 правого лёгкого определяется неравномерное уплотнение лёгочной ткани по типу «матового стекла», более выраженное субплеврально
Слайд 22
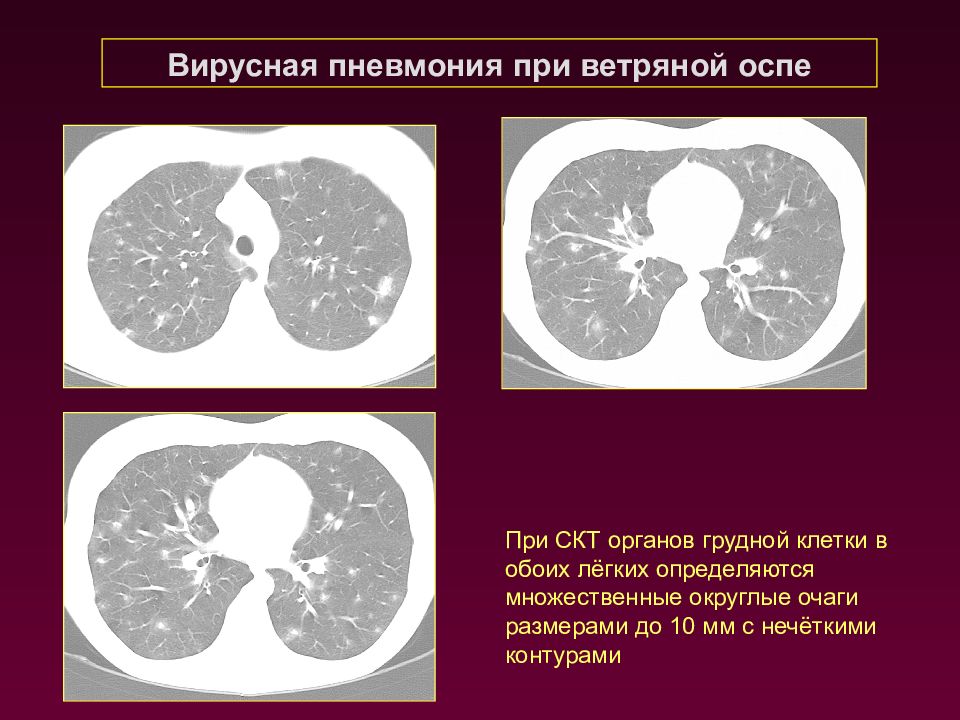
Вирусная пневмония при ветряной оспе При СКТ органов грудной клетки в обоих лёгких определяются множественные округлые очаги размерами до 10 мм с нечёткими контурами
Слайд 23
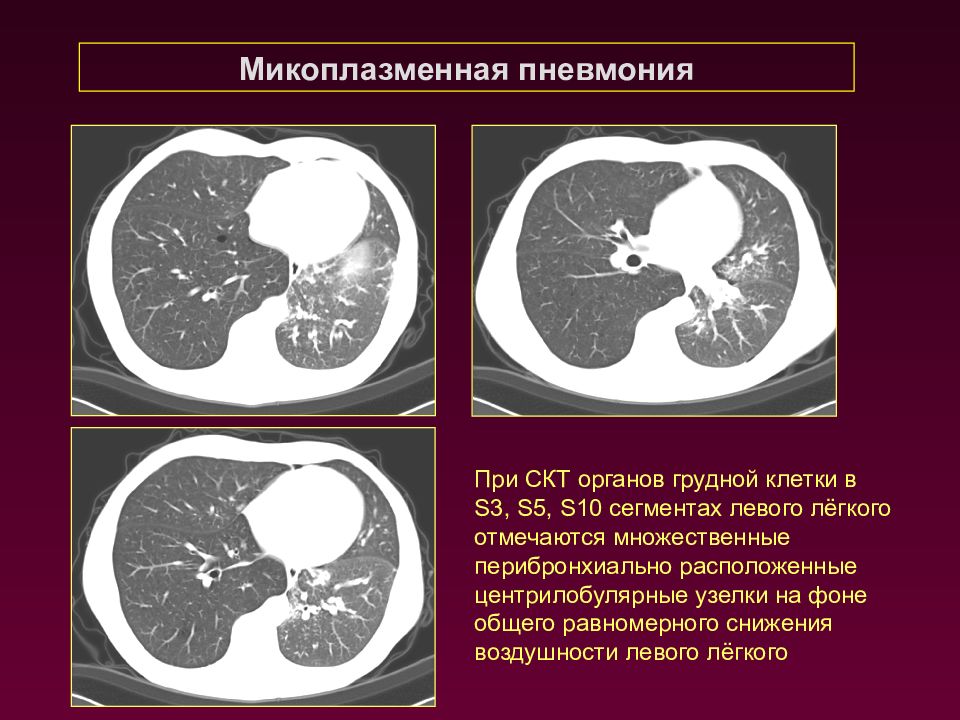
Микоплазменная пневмония При СКТ органов грудной клетки в S3, S5, S10 сегментах левого лёгкого отмечаются множественные перибронхиально расположенные центрилобулярные узелки на фоне общего равномерного снижения воздушности левого лёгкого
Слайд 24
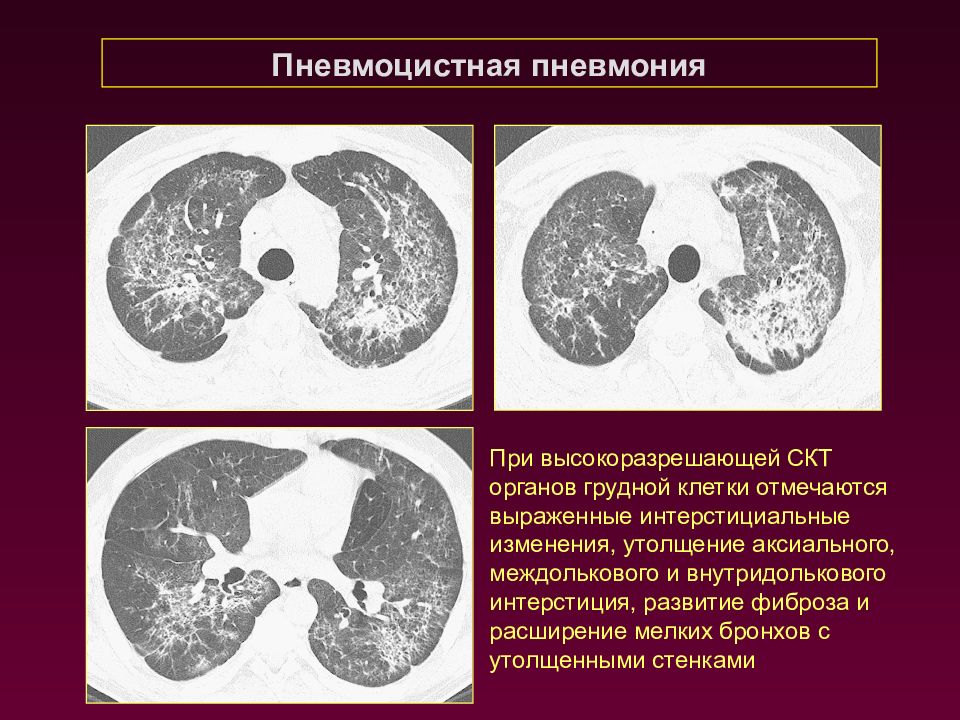
Пневмоцистная пневмония При высокоразрешающей СКТ органов грудной клетки отмечаются выраженные интерстициальные изменения, утолщение аксиального, междолькового и внутридолькового интерстиция, развитие фиброза и расширение мелких бронхов с утолщенными стенками
Слайд 25
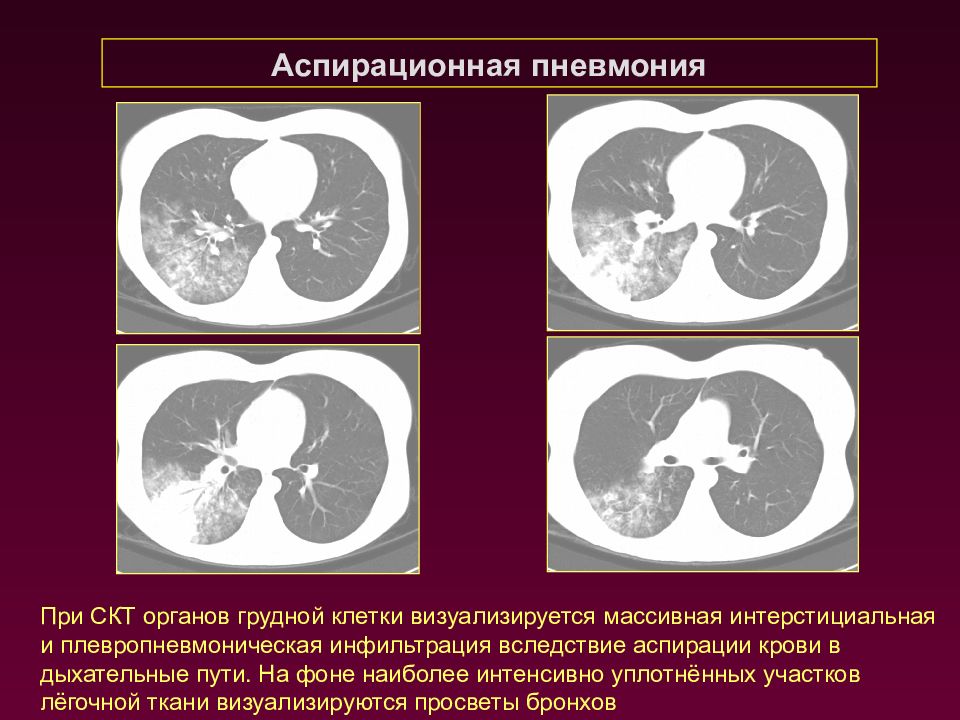
Аспирационная пневмония При СКТ органов грудной клетки визуализируется массивная интерстициальная и плевропневмоническая инфильтрация вследствие аспирации крови в дыхательные пути. На фоне наиболее интенсивно уплотнённых участков лёгочной ткани визуализируются просветы бронхов
Слайд 26
Гнойные деструктивные процессы Группа воспалительных неспецифических процессов, в основе которой лежит гнойно-некротическое воспаление лёгочной ткани с последующим образованием полостей деструкции абсцесс гангренозный абсцесс гангрена септическая эмболия
Слайд 27
КТ-семиотика абсцессов - наличие участка уплотнения паренхимы с нечёткими контурами - субплевральная локализация: широкое основание обращено к плевре, более плотное - инфильтрация однородной структуры, просветы бронхов не видны просвет долевого бронха не изменён форма округлая или овальная после гнойного расплавления плотность снижается до 5-25 HU часто с пузырьками воздуха
Слайд 28
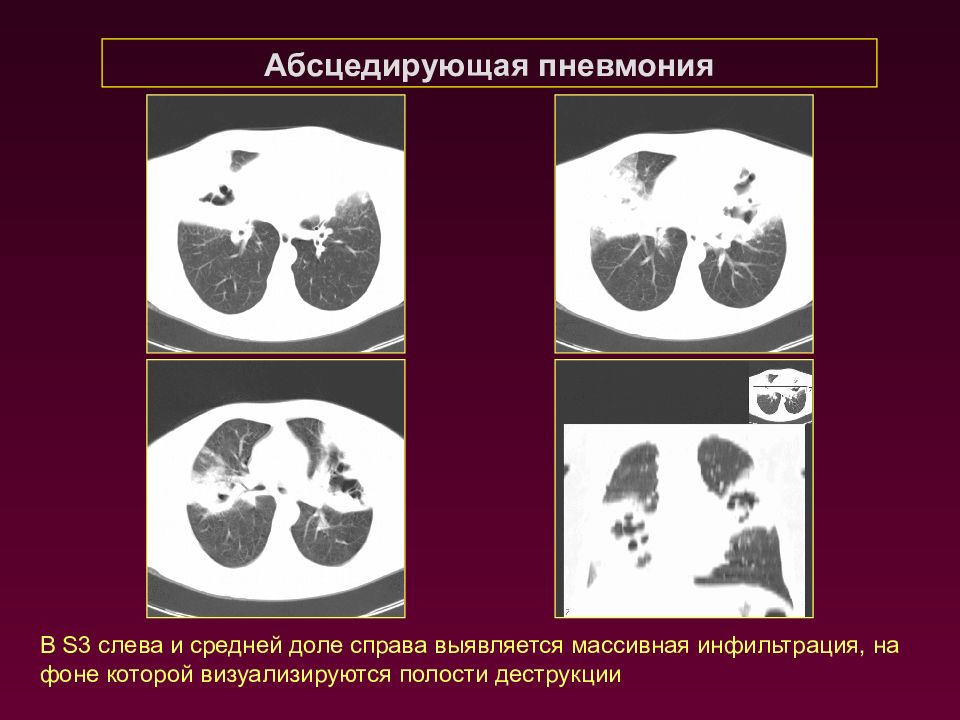
Абсцедирующая пневмония В S3 слева и средней доле справа выявляется массивная инфильтрация, на фоне которой визуализируются полости деструкции
Слайд 29
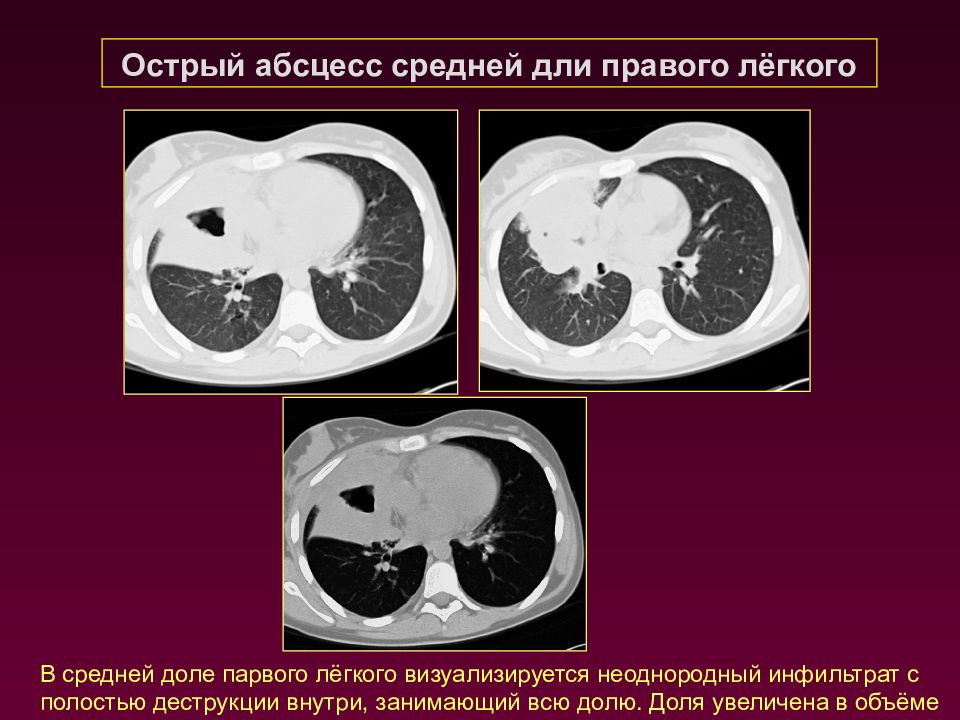
Острый абсцесс средней дли правого лёгкого В средней доле парвого лёгкого визуализируется неоднородный инфильтрат с полостью деструкции внутри, занимающий всю долю. Доля увеличена в объёме
Слайд 30
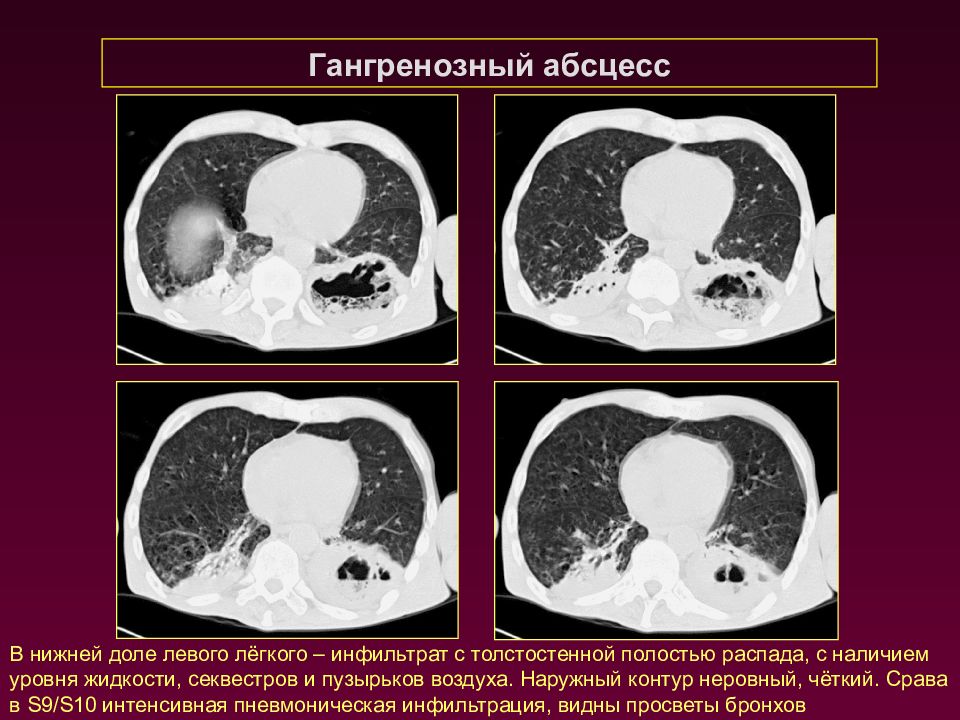
Гангренозный абсцесс В нижней доле левого лёгкого – инфильтрат с толстостенной полостью распада, с наличием уровня жидкости, секвестров и пузырьков воздуха. Наружный контур неровный, чёткий. Срава в S9/S10 интенсивная пневмоническая инфильтрация, видны просветы бронхов
Слайд 31
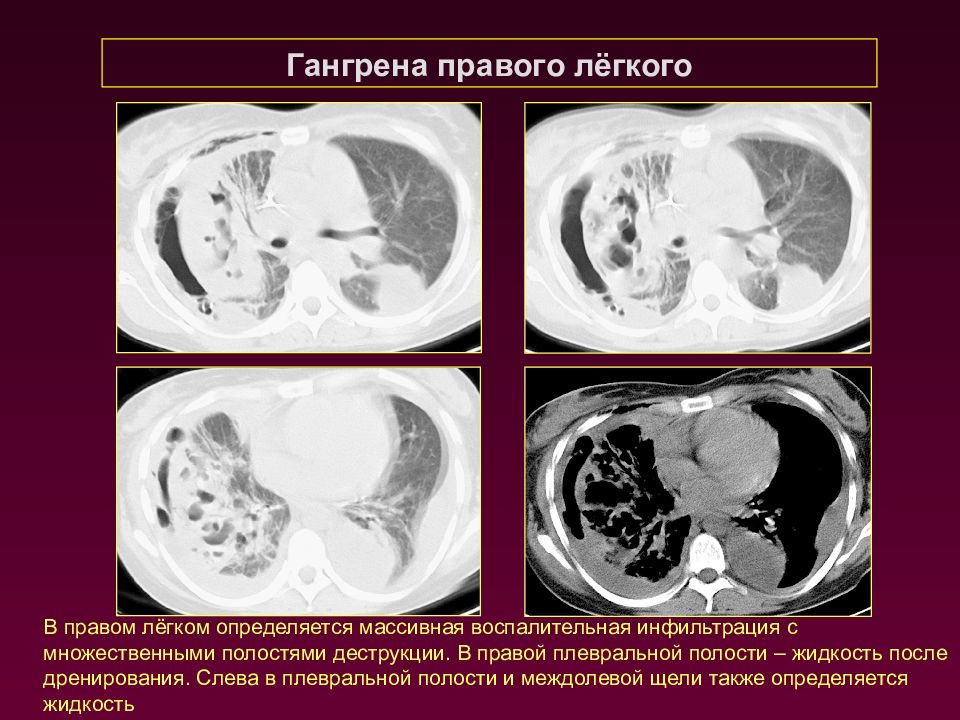
Гангрена правого лёгкого В правом лёгком определяется массивная воспалительная инфильтрация с множественными полостями деструкции. В правой плевральной полости – жидкость после дренирования. Слева в плевральной полости и междолевой щели также определяется жидкость
Слайд 32
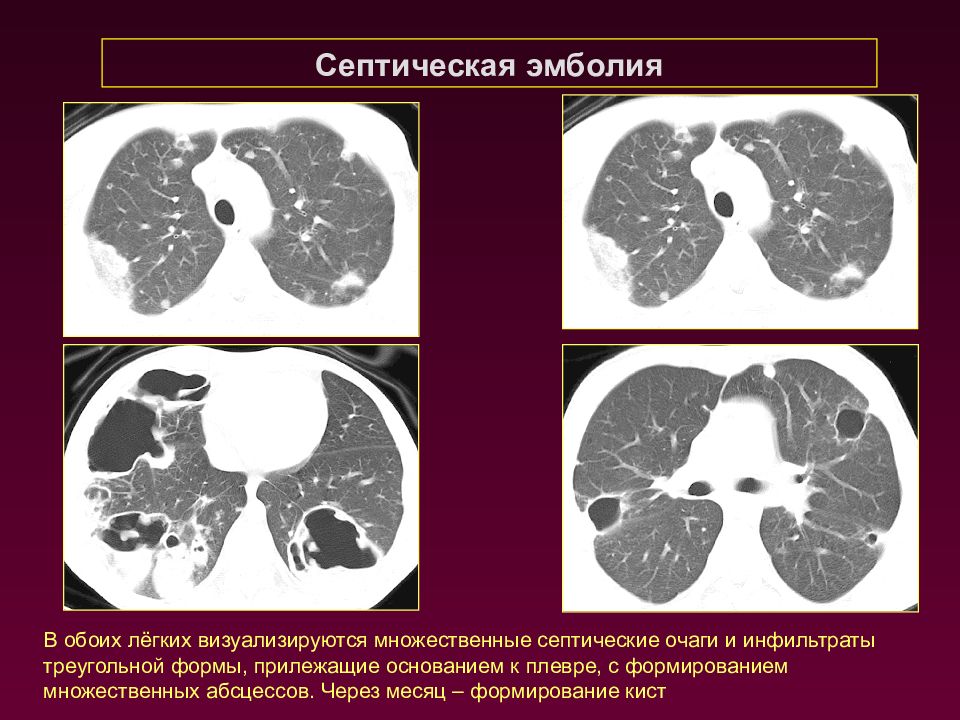
Септическая эмболия В обоих лёгких визуализируются множественные септические очаги и инфильтраты треугольной формы, прилежащие основанием к плевре, с формированием множественных абсцессов. Через месяц – формирование кист
Слайд 33
Пневмомикозы Группа заболеваний лёгких, вызванная грибковым поражением. Характеризуются длительным упорным течением, отсутствием характерных клинических симптомов, резистентностью к антибактериальной терапии. Значительная часть развивается с различными формами иммунодефицита аспергиллёз актиномикоз кандидоз гистоплазмоз нокардиоз кокцидиомикоз бластомикоз
Слайд 34
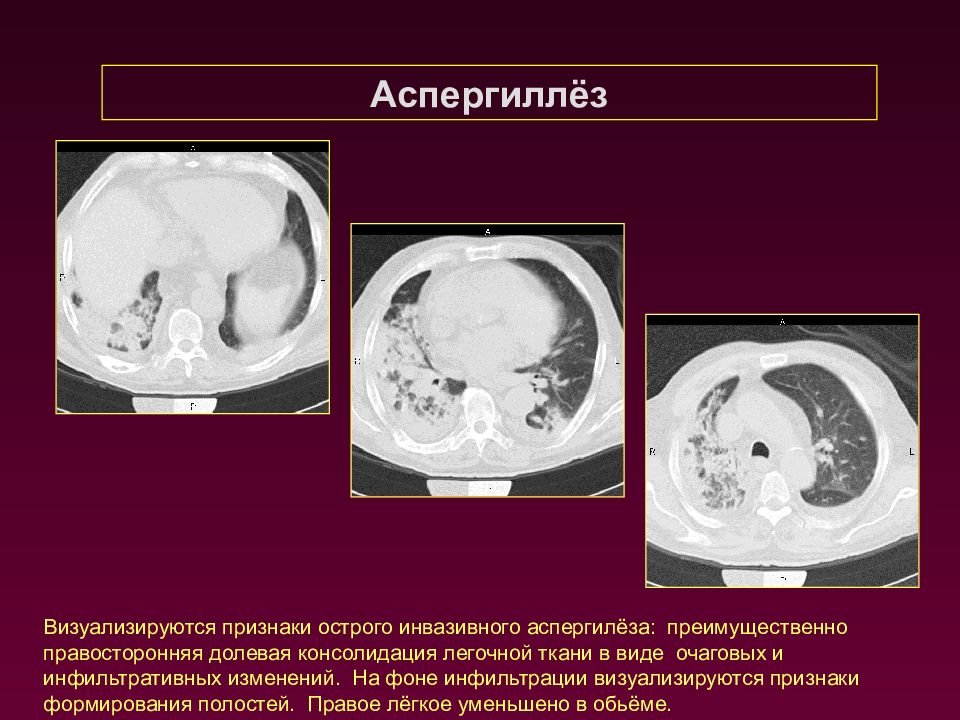
Аспергиллёз Визуализируются признаки острого инвазивного аспергилёза: преимущественно правосторонняя долевая консолидация легочной ткани в виде очаговых и инфильтративных изменений. На фоне инфильтрации визуализируются признаки формирования полостей. Правое лёгкое уменьшено в обьёме.
Слайд 35
Аспергиллёз Пациентка после 2 курсов ПХТ по поводу лимфомы Ходжкина. В S 3 правого лёгкого, нижних отделах обоих лёгких определяются множественные очаги уплотнения лёгочной ткани с нечёткими неровными контурами, диаметром до 6 мм
Слайд 36
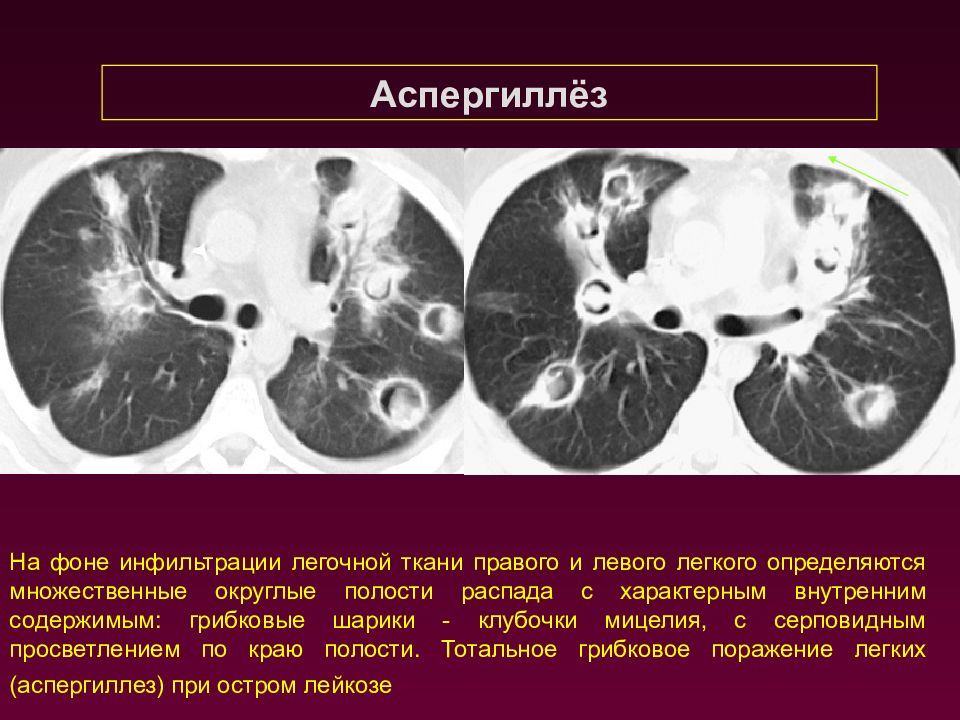
На фоне инфильтрации легочной ткани правого и левого легкого определяются множественные округлые полости распада с характерным внутренним содержимым: грибковые шарики - клубочки мицелия, с серповидным просветлением по краю полости. Тотальное грибковое поражение легких (аспергиллез) при остром лейкозе Аспергиллёз
Слайд 37
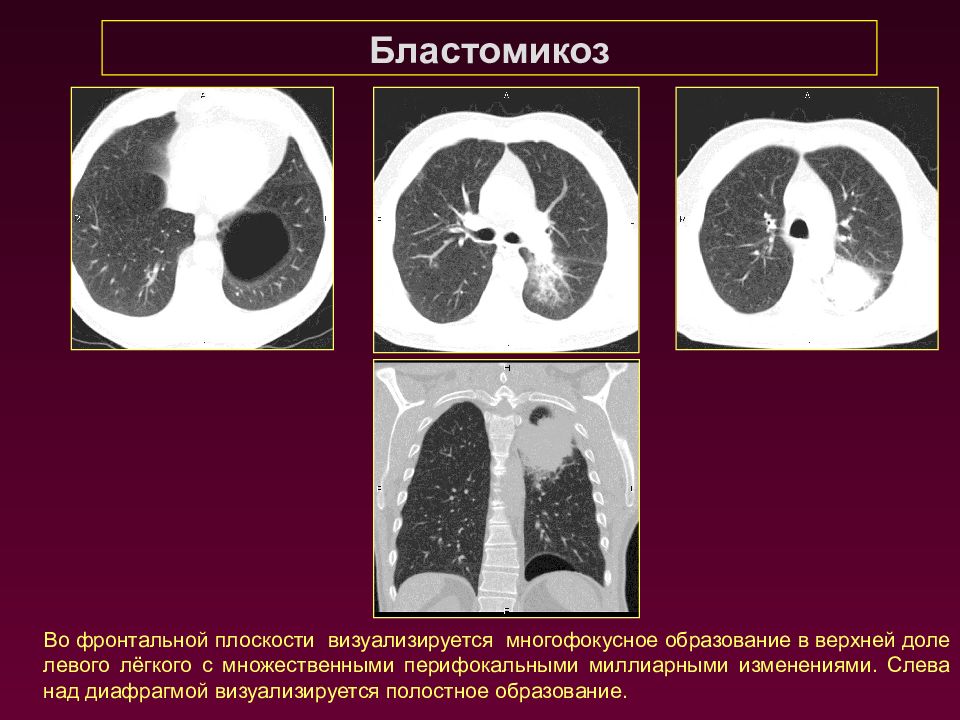
Бластомикоз Во фронтальной плоскости визуализируется многофокусное образование в верхней доле левого лёгкого с множественными перифокальными миллиарными изменениями. Слева над диафрагмой визуализируется полостное образование.
Слайд 38
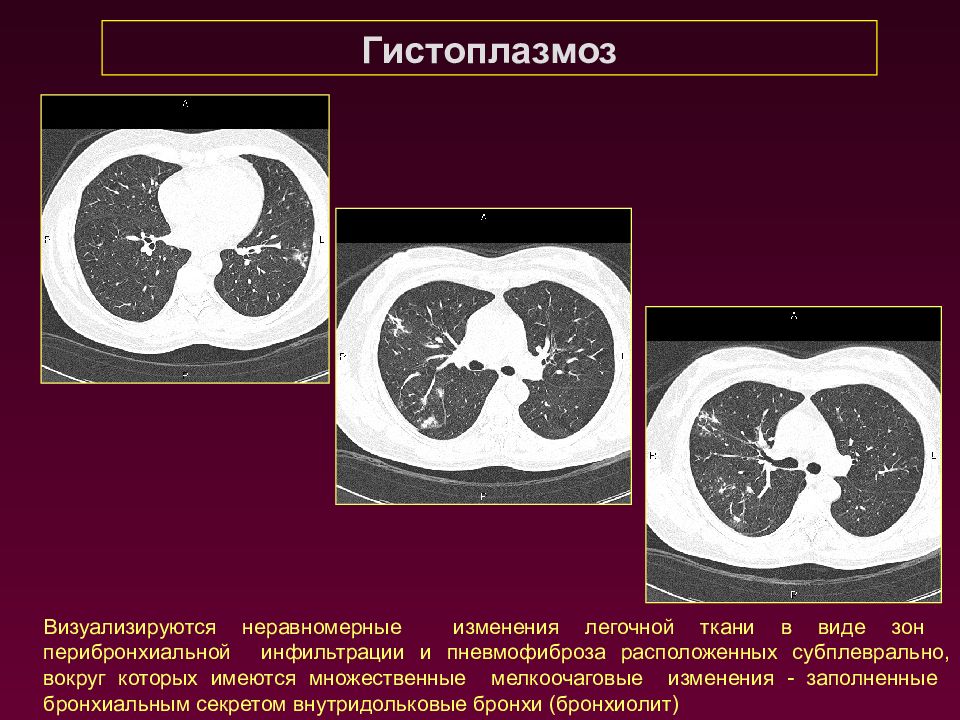
Гистоплазмоз Визуализируются неравномерные изменения легочной ткани в виде зон перибронхиальной инфильтрации и пневмофиброза расположенных субплеврально, вокруг которых имеются множественные мелкоочаговые изменения - заполненные бронхиальным секретом внутридольковые бронхи (бронхиолит)
Слайд 39
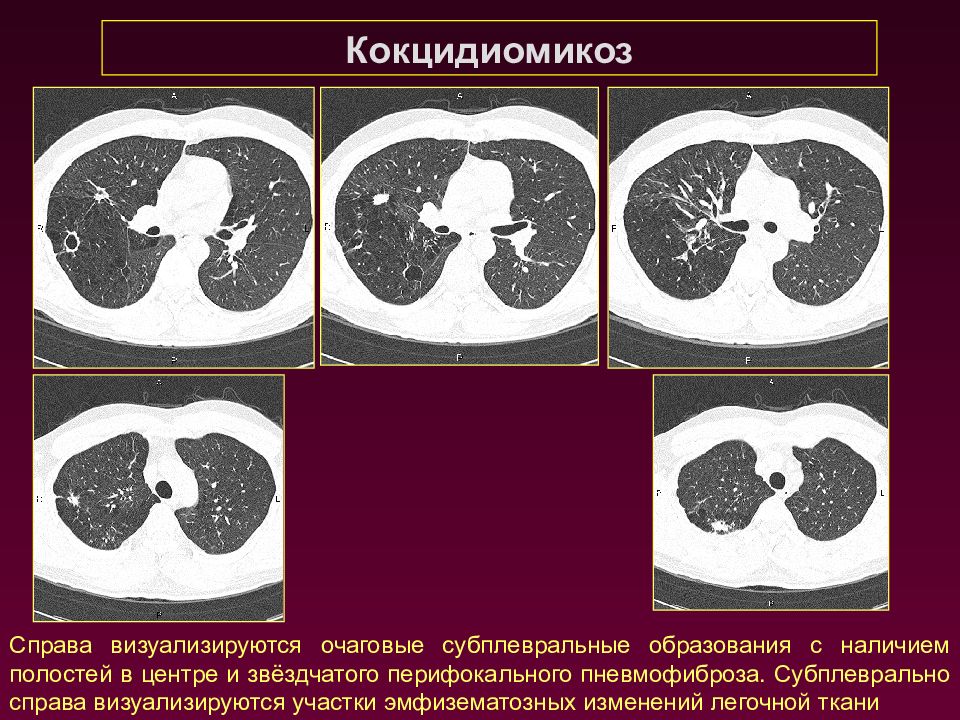
Кокцидиомикоз Справа визуализируются очаговые субплевральные образования с наличием полостей в центре и звёздчатого перифокального пневмофиброза. Субплеврально справа визуализируются участки эмфизематозных изменений легочной ткани
Слайд 40
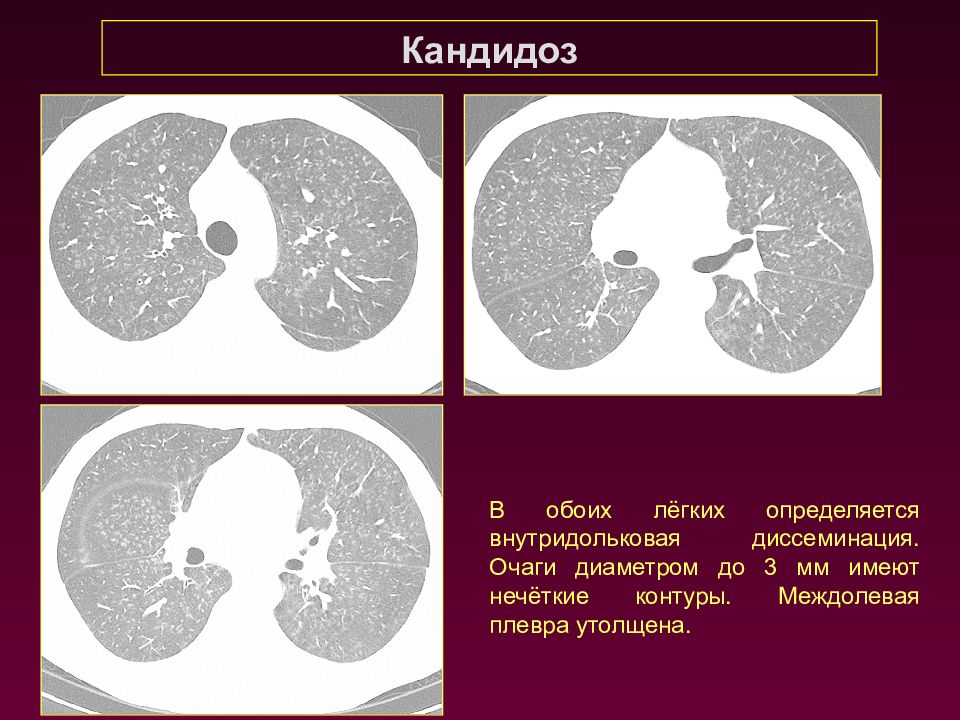
Кандидоз В обоих лёгких определяется внутридольковая диссеминация. Очаги диаметром до 3 мм имеют нечёткие контуры. Междолевая плевра утолщена.
Слайд 41
Туберкулёз Инфекционное заболеваний лёгких, вызванное Mycobacterium tubercoulosis первичный туберкулёзный комплекс туберкулёз внутригрудных лимфатических узлов милиарный туберкулёз диссеминированный туберкулёз очаговый туберкулёз инфильтративный туберкулёз казеозная пневмония туберкулёма кавернозный туберкулёз цирротический плеврит туберкулёз верхних дыхательных путей и трахеи кониотуберкулёз
Слайд 42
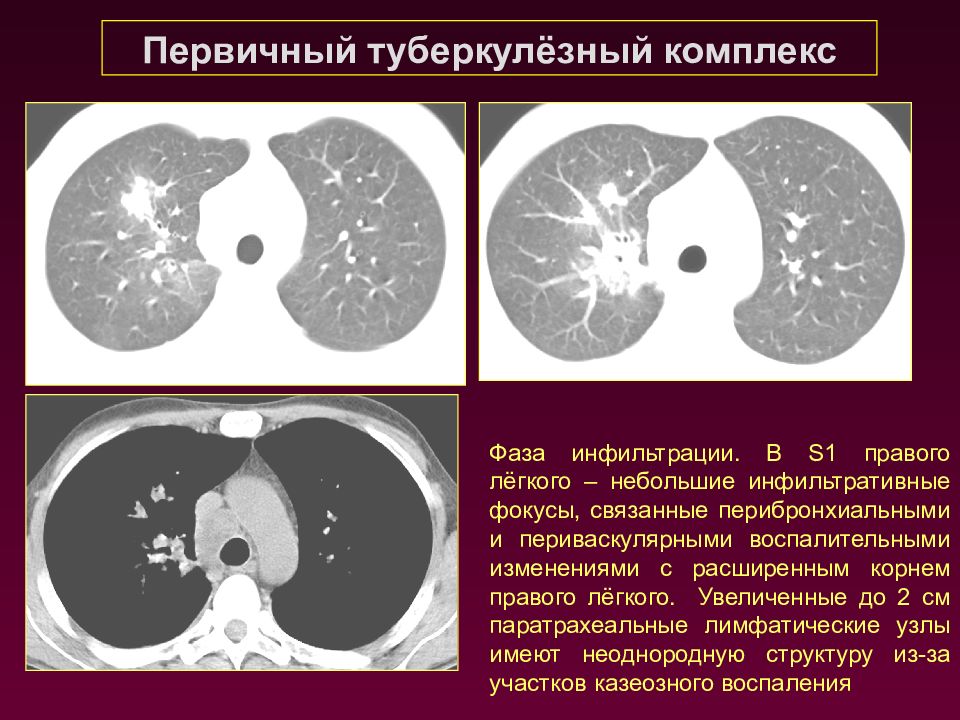
Первичный туберкулёзный комплекс Фаза инфильтрации. В S1 правого лёгкого – небольшие инфильтративные фокусы, связанные перибронхиальными и периваскулярными воспалительными изменениями с расширенным корнем правого лёгкого. Увеличенные до 2 см паратрахеальные лимфатические узлы имеют неоднородную структуру из-за участков казеозного воспаления
Слайд 43
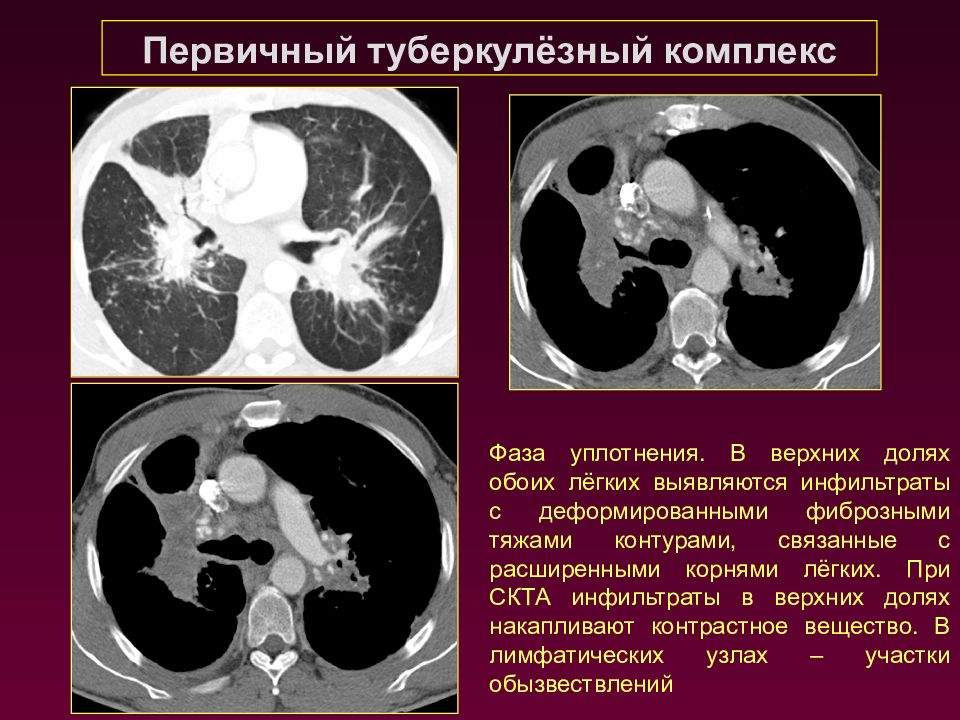
Первичный туберкулёзный комплекс Фаза уплотнения. В верхних долях обоих лёгких выявляются инфильтраты с деформированными фиброзными тяжами контурами, связанные с расширенными корнями лёгких. При СКТА инфильтраты в верхних долях накапливают контрастное вещество. В лимфатических узлах – участки обызвествлений
Слайд 44
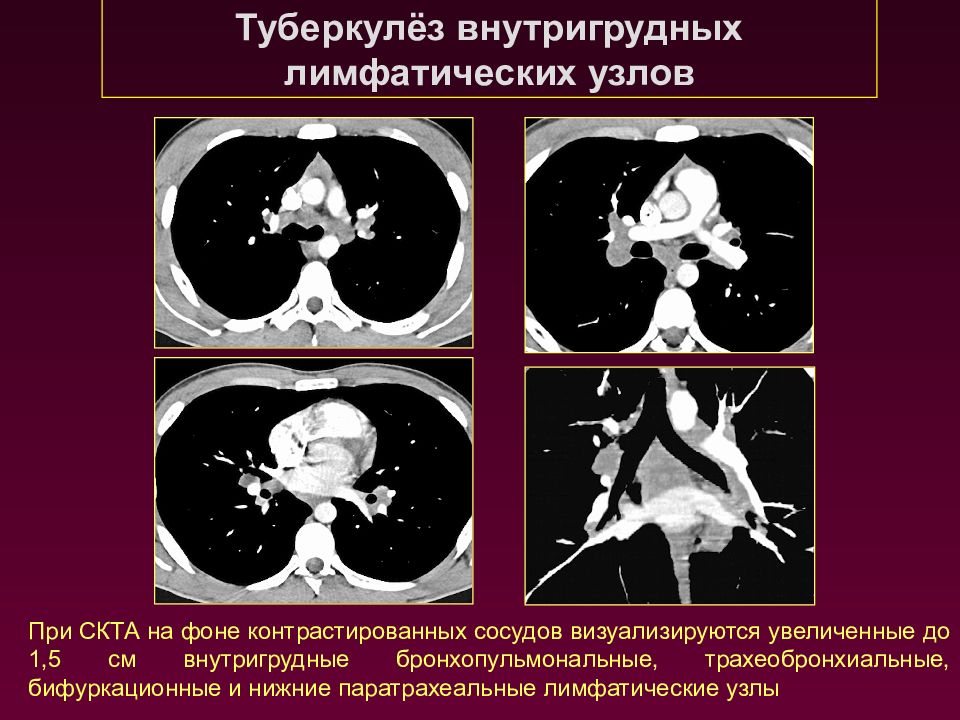
Туберкулёз внутригрудных лимфатических узлов При СКТА на фоне контрастированных сосудов визуализируются увеличенные до 1,5 см внутригрудные бронхопульмональные, трахеобронхиальные, бифуркационные и нижние паратрахеальные лимфатические узлы
Слайд 45
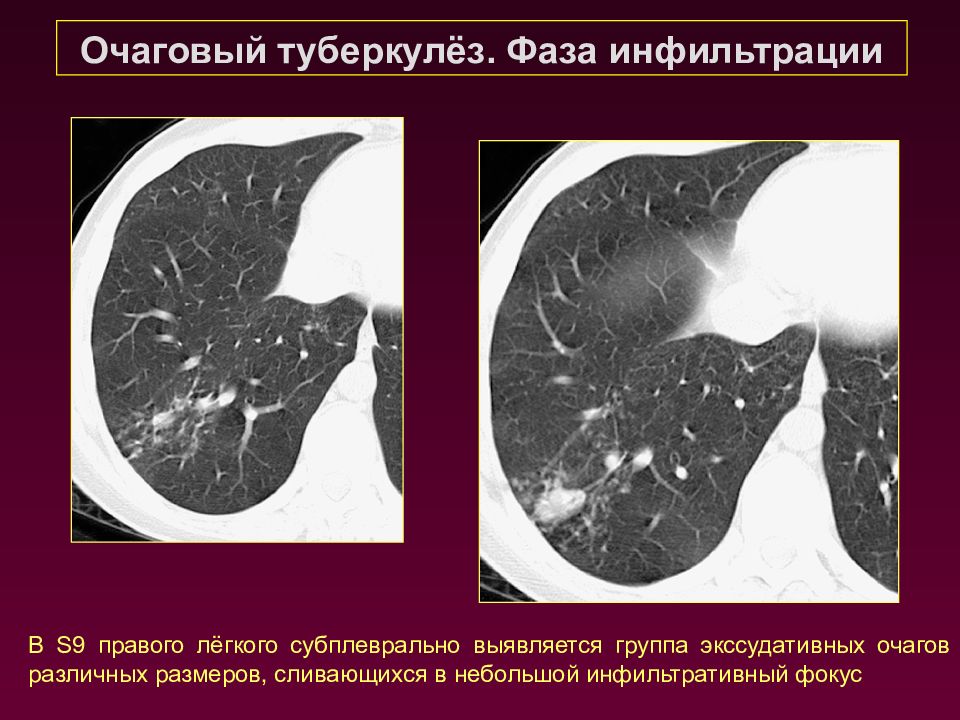
Очаговый туберкулёз. Фаза инфильтрации В S 9 правого лёгкого субплеврально выявляется группа экссудативных очагов различных размеров, сливающихся в небольшой инфильтративный фокус
Слайд 46
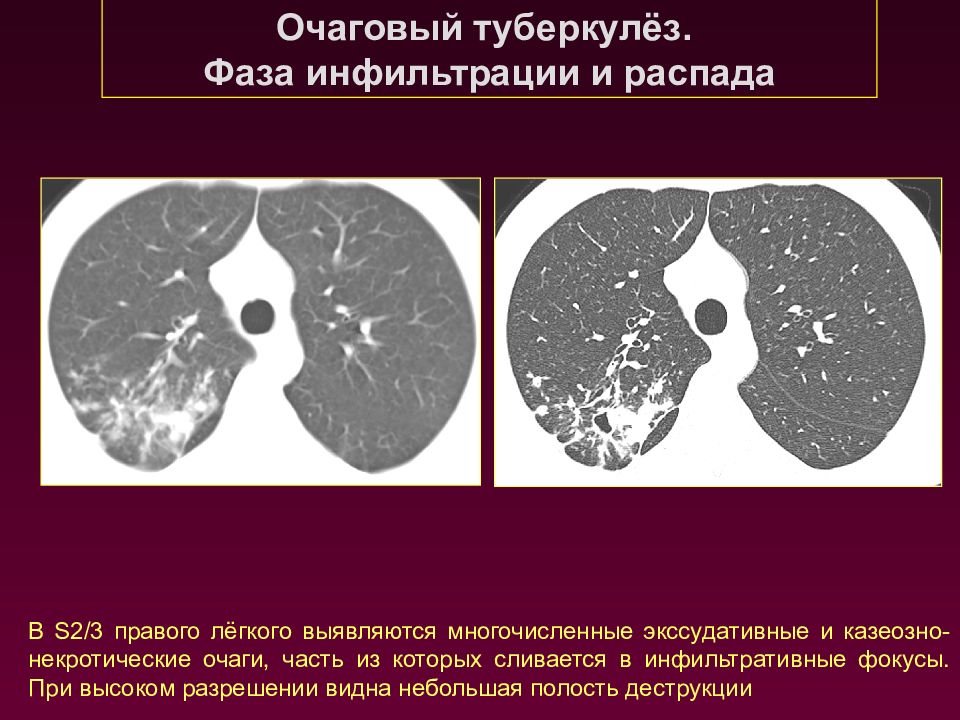
Очаговый туберкулёз. Фаза инфильтрации и распада В S 2/3 правого лёгкого выявляются многочисленные экссудативные и казеозно-некротические очаги, часть из которых сливается в инфильтративные фокусы. При высоком разрешении видна небольшая полость деструкции
Слайд 47
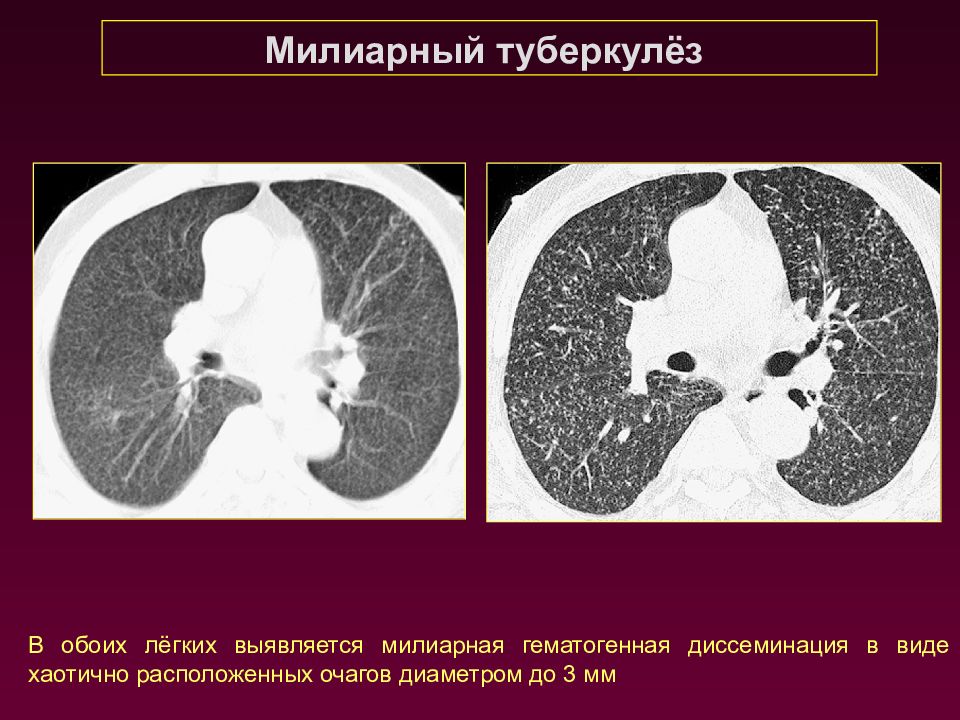
Милиарный туберкулёз В обоих лёгких выявляется милиарная гематогенная диссеминация в виде хаотично расположенных очагов диаметром до 3 мм
Слайд 48
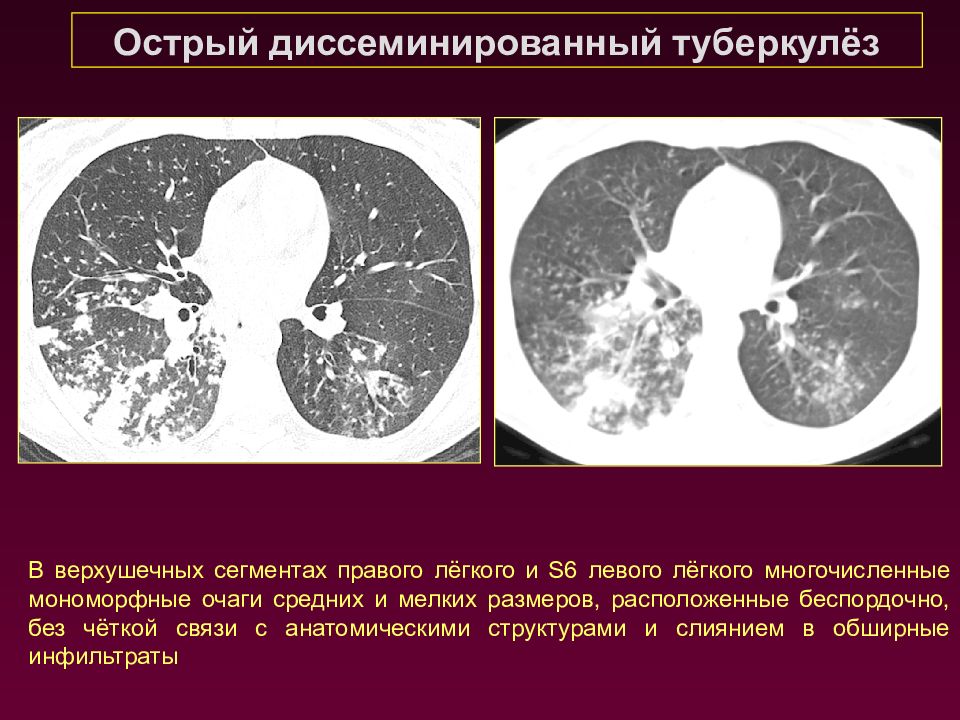
Острый диссеминированный туберкулёз В верхушечных сегментах правого лёгкого и S 6 левого лёгкого многочисленные мономорфные очаги средних и мелких размеров, расположенные беспордочно, без чёткой связи с анатомическими структурами и слиянием в обширные инфильтраты
Слайд 49
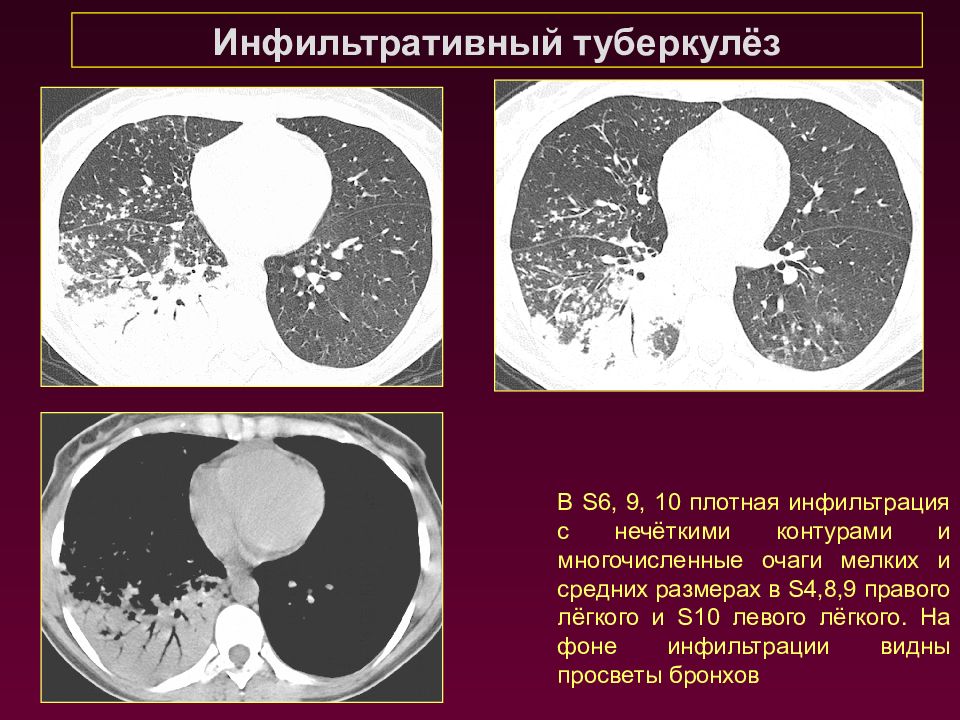
Инфильтративный туберкулёз В S6, 9, 10 плотная инфильтрация с нечёткими контурами и многочисленные очаги мелких и средних размерах в S 4,8,9 правого лёгкого и S 10 левого лёгкого. На фоне инфильтрации видны просветы бронхов
Слайд 50
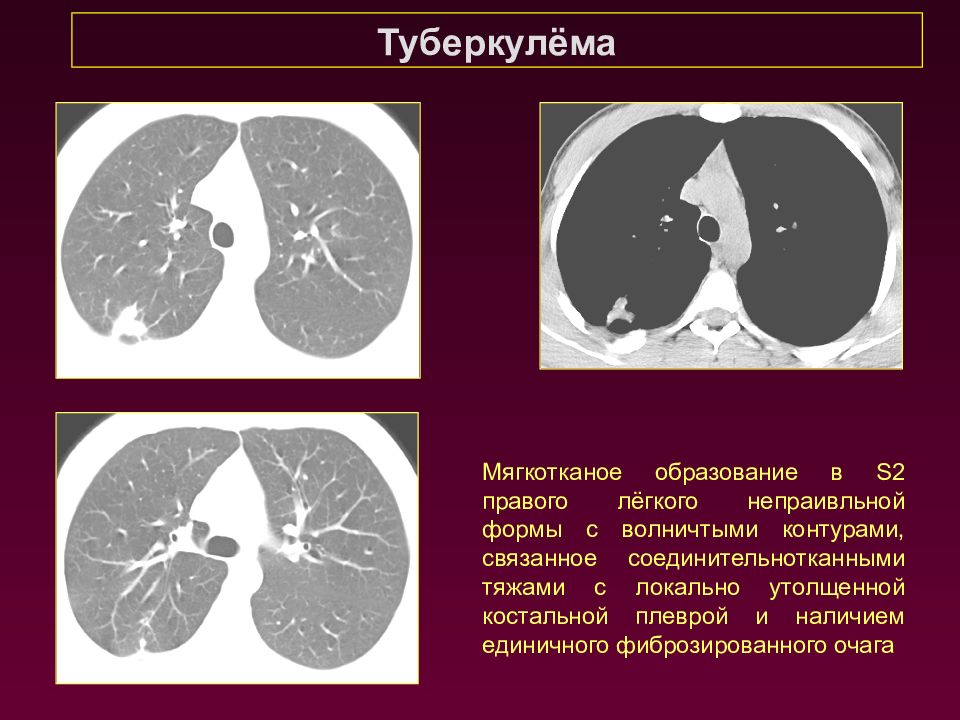
Туберкулёма Мягкотканое образование в S 2 правого лёгкого непраивльной формы с волничтыми контурами, связанное соединительнотканными тяжами с локально утолщенной костальной плеврой и наличием единичного фиброзированного очага
Слайд 51
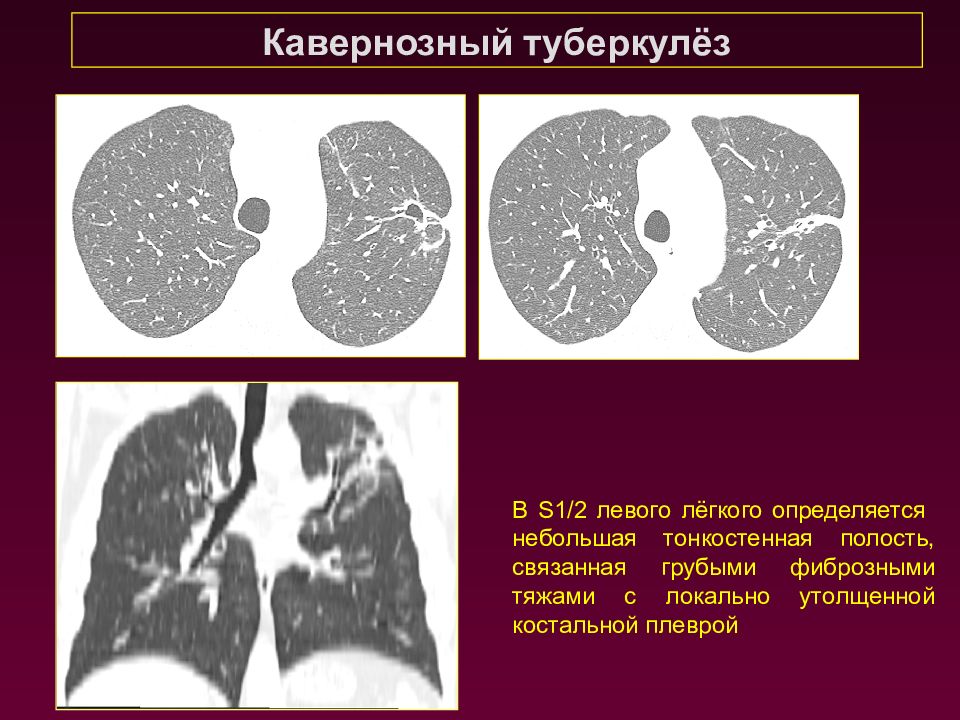
Кавернозный туберкулёз В S1/2 левого лёгкого определяется небольшая тонкостенная полость, связанная грубыми фиброзными тяжами с локально утолщенной костальной плеврой
Слайд 52
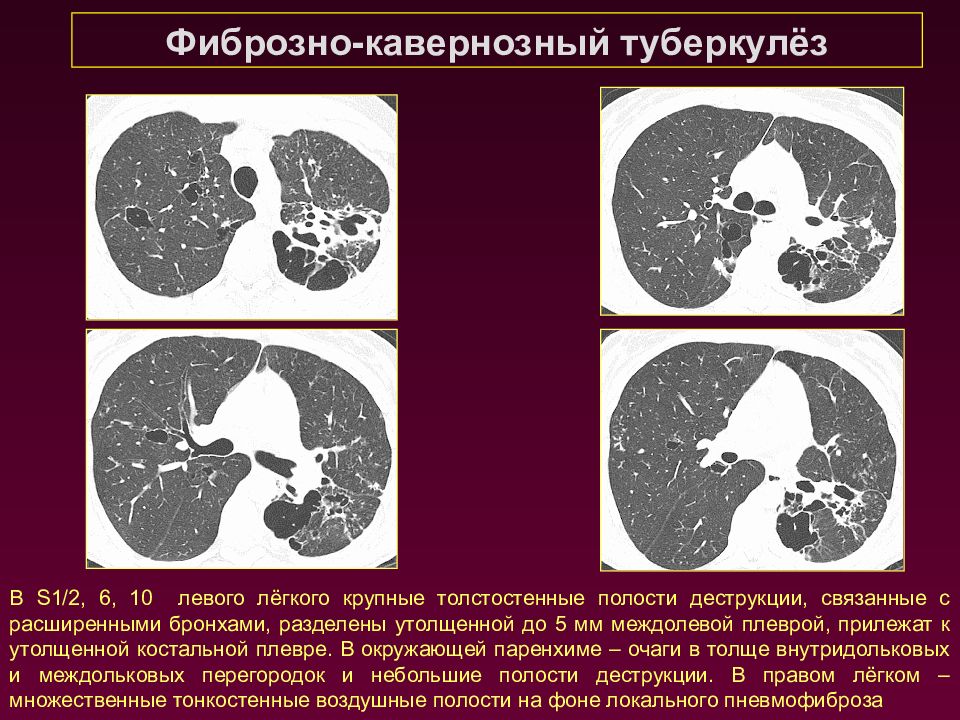
Фиброзно-кавернозный туберкулёз В S1/2, 6, 10 левого лёгкого крупные толстостенные полости деструкции, связанные с расширенными бронхами, разделены утолщенной до 5 мм междолевой плеврой, прилежат к утолщенной костальной плевре. В окружающей паренхиме – очаги в толще внутридольковых и междольковых перегородок и небольшие полости деструкции. В правом лёгком – множественные тонкостенные воздушные полости на фоне локального пневмофиброза
Слайд 53
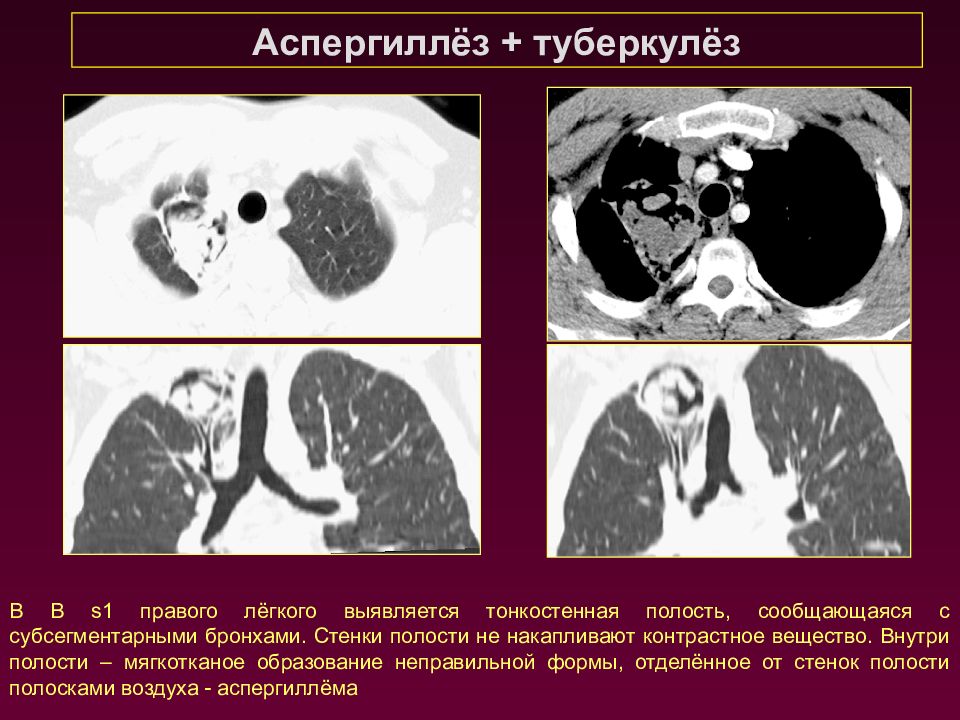
Аспергиллёз + туберкулёз В В s1 правого лёгкого выявляется тонкостенная полость, сообщающаяся с субсегментарными бронхами. Стенки полости не накапливают контрастное вещество. Внутри полости – мягкотканое образование неправильной формы, отделённое от стенок полости полосками воздуха - аспергиллёма
Слайд 54
Интерстициальные заболевания лёгких Фиброзирующие альвеолиты Гранулёматозы Васкулиты Болезни накопления
Слайд 55
Фиброзирующие альвеолиты - идиопатический - экзогенный аллергический - токсический синдром при коллагенозах осложнение хронических заболеваний
Слайд 56
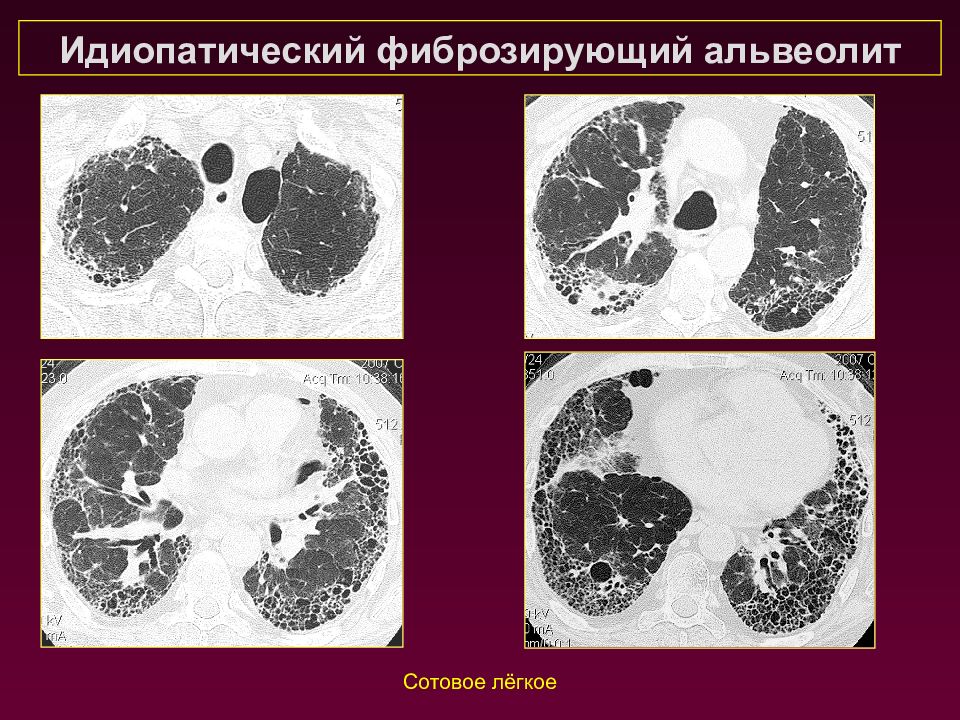
Фиброзирующие альвеолиты - идиопатический – неизвестная этиология - патогенез – развитие альвеолярно-капиллярного блока с наличием интерстициального отёка и дальнейшим развитием фиброза - I степень – интерстициальный отёк межальвеолярных перегородок II степень – экссудация серозно-фиброзной жидкости и десквамация альвеолярных клеток в межальвеолярные перегородки и просветы альвеол III степень – разрушение структуры альвеол и начало формирования мелкокистозных полостей далее – формирование сотовго лёгкого прогноз неблагоприятный, смерть от дыхательной недостаточности
Слайд 57
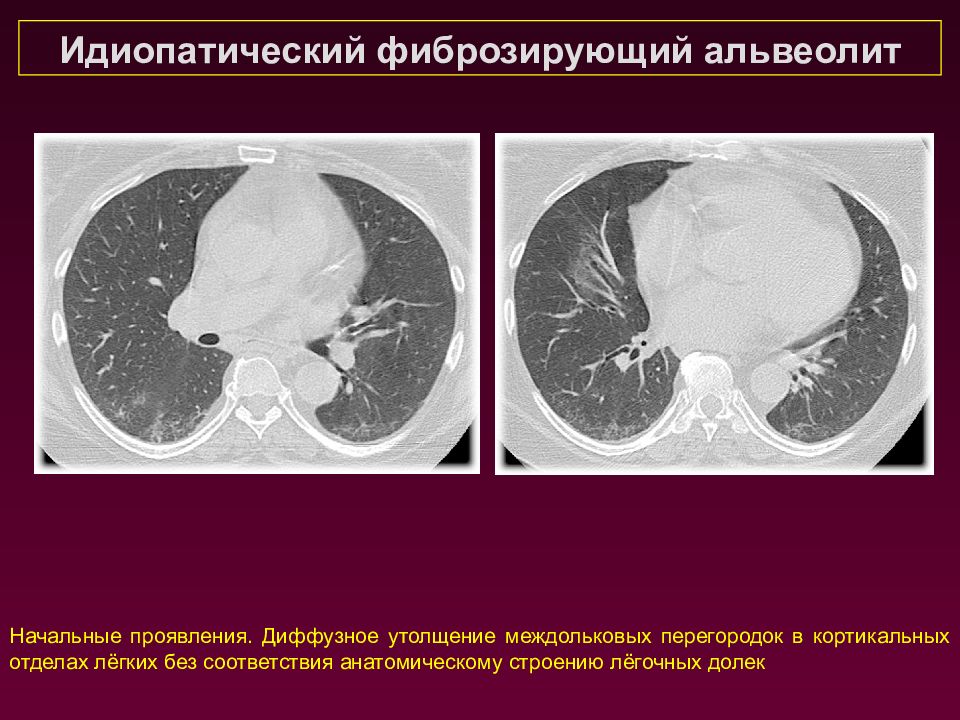
Идиопатический фиброзирующий альвеолит Начальные проявления. Диффузное утолщение междольковых перегородок в кортикальных отделах лёгких без соответствия анатомическому строению лёгочных долек
Слайд 58
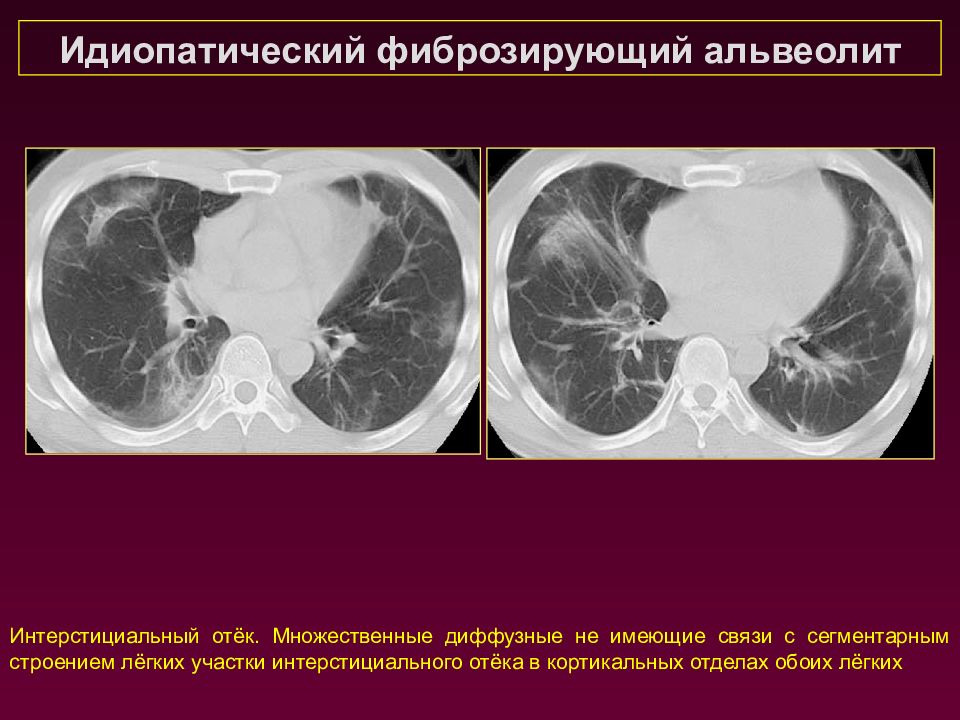
Идиопатический фиброзирующий альвеолит Интерстициальный отёк. Множественные диффузные не имеющие связи с сегментарным строением лёгких участки интерстициального отёка в кортикальных отделах обоих лёгких
Слайд 59
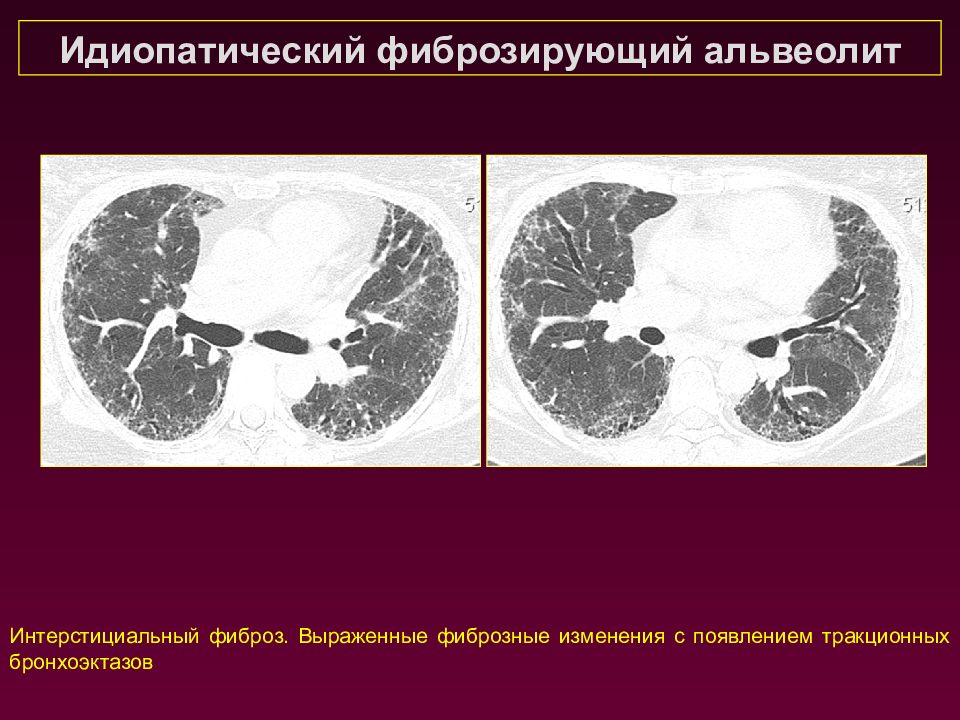
Идиопатический фиброзирующий альвеолит Интерстициальный фиброз. Выраженные фиброзные изменения с появлением тракционных бронхоэктазов
Слайд 60
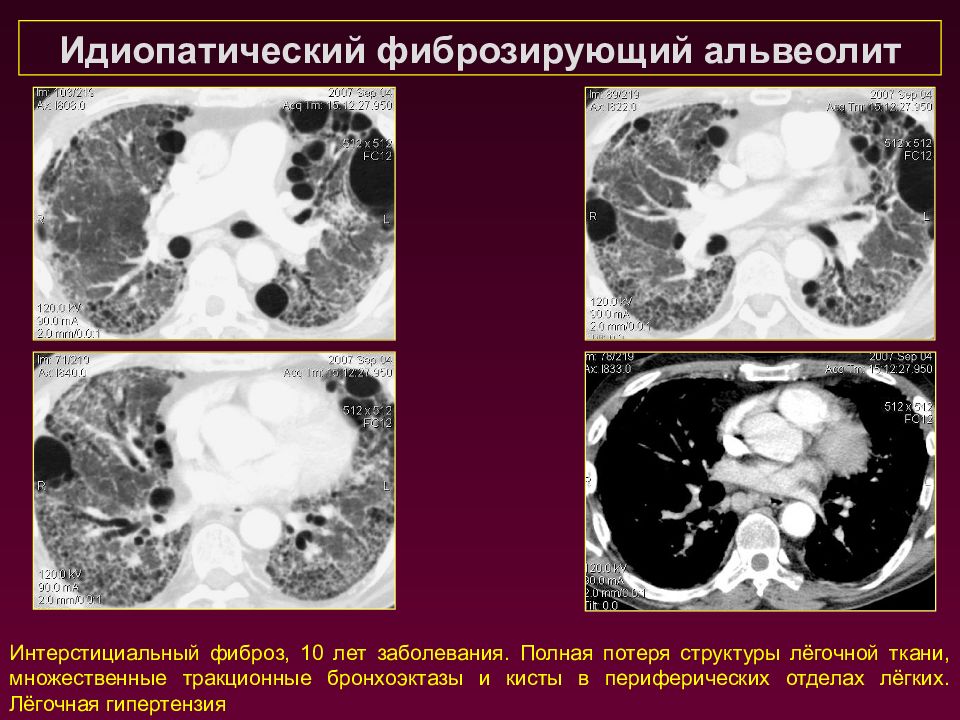
Идиопатический фиброзирующий альвеолит Интерстициальный фиброз, 10 лет заболевания. Полная потеря структуры лёгочной ткани, множественные тракционные бронхоэктазы и кисты в периферических отделах лёгких. Лёгочная гипертензия
Слайд 62
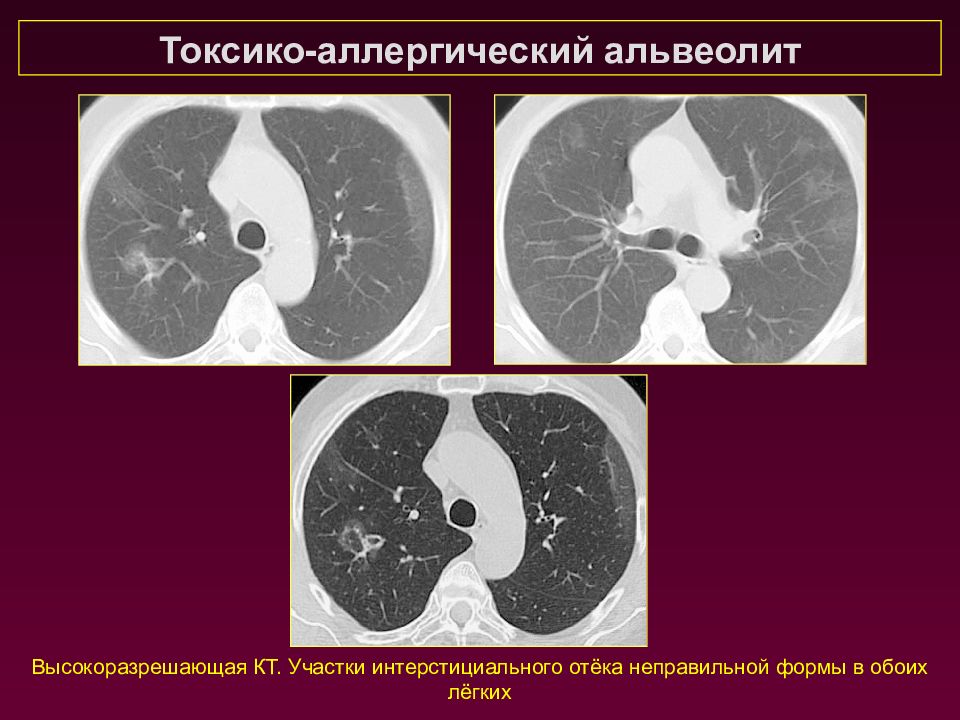
Токсико-аллергический альвеолит Высокоразрешающая КТ. Участки интерстициального отёка неправильной формы в обоих лёгких
Слайд 63
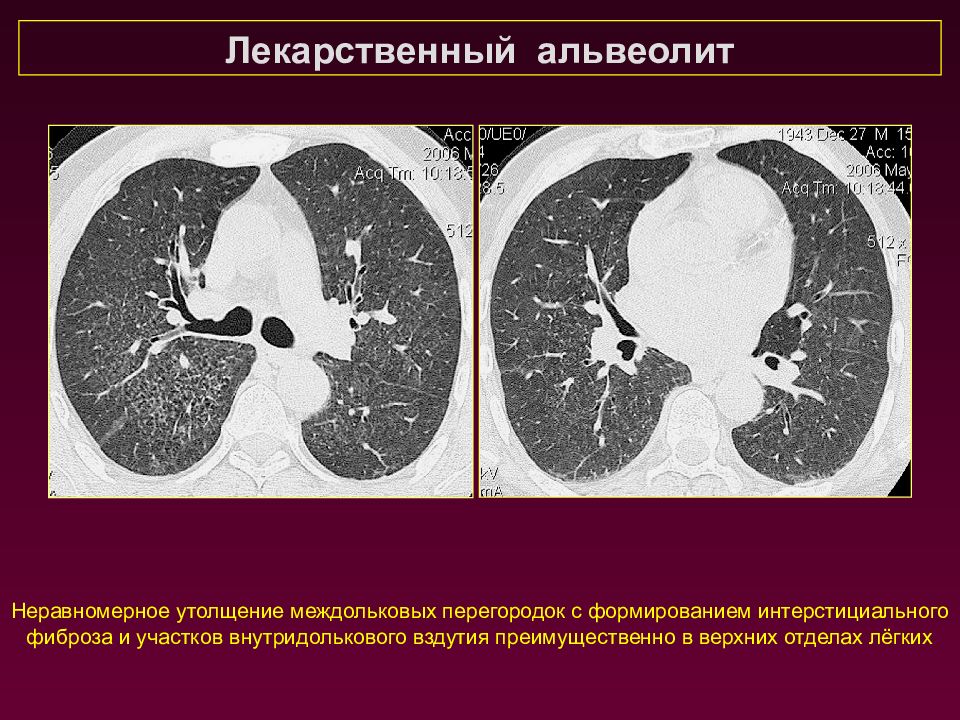
Лекарственный альвеолит Неравномерное утолщение междольковых перегородок с формированием интерстициального фиброза и участков внутридолькового вздутия преимущественно в верхних отделах лёгких
Слайд 64
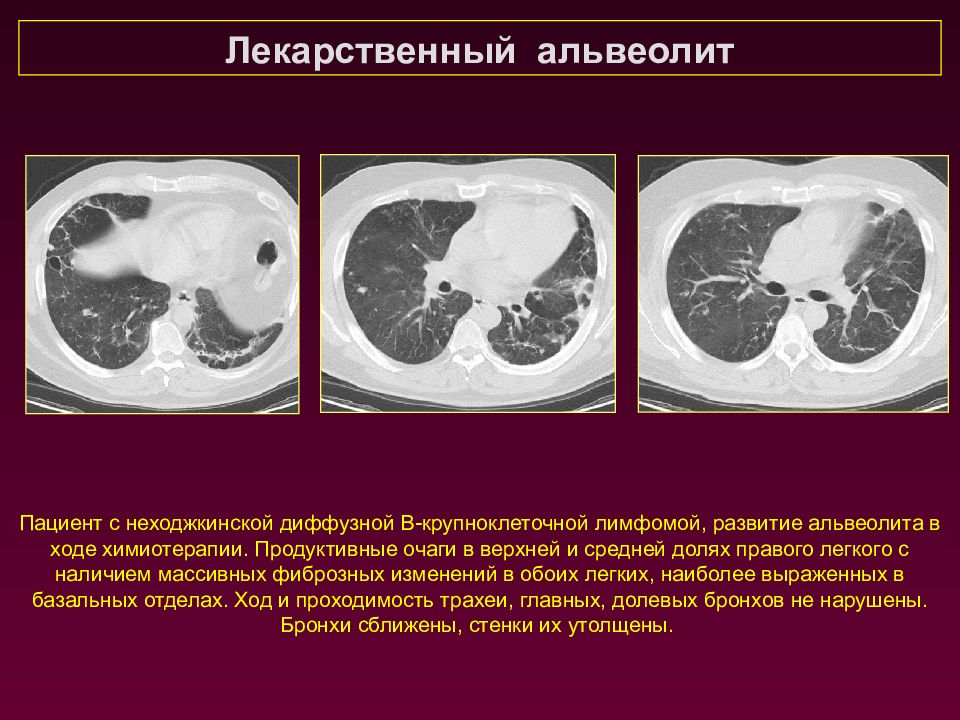
Лекарственный альвеолит Пациент с неходжкинской диффузной В-крупноклеточной лимфомой, развитие альвеолита в ходе химиотерапии. Продуктивные очаги в верхней и средней долях правого легкого с наличием массивных фиброзных изменений в обоих легких, наиболее выраженных в базальных отделах. Ход и проходимость трахеи, главных, долевых бронхов не нарушены. Бронхи сближены, стенки их утолщены.
Слайд 65
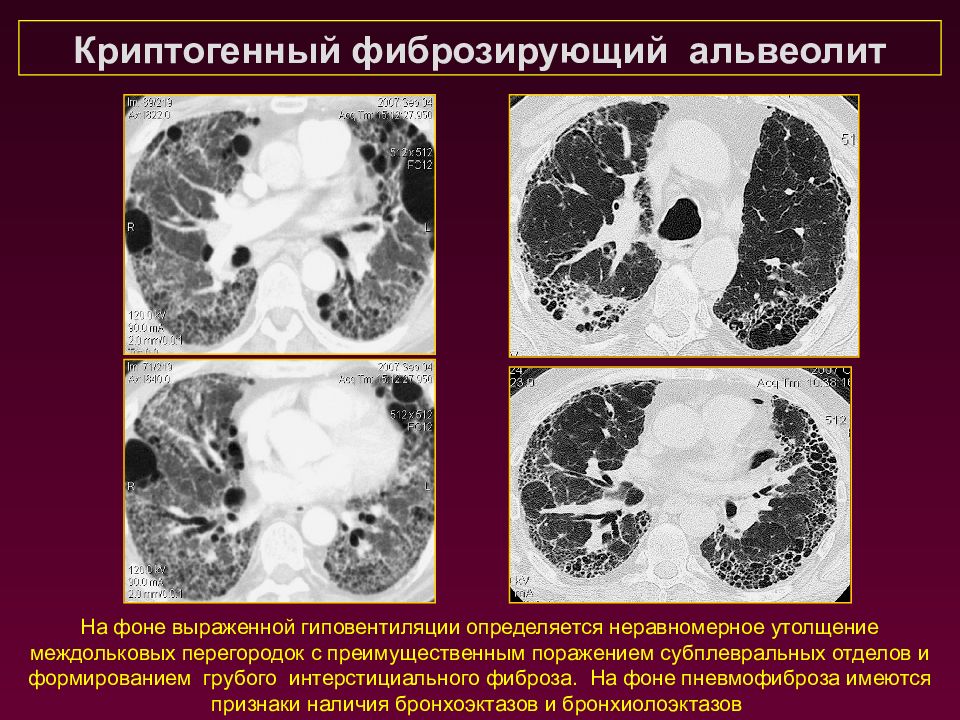
Криптогенный фиброзирующий альвеолит На фоне выраженной гиповентиляции определяется неравномерное утолщение междольковых перегородок с преимущественным поражением субплевральных отделов и формированием грубого интерстициального фиброза. На фоне пневмофиброза имеются признаки наличия бронхоэктазов и бронхиолоэктазов
Слайд 66
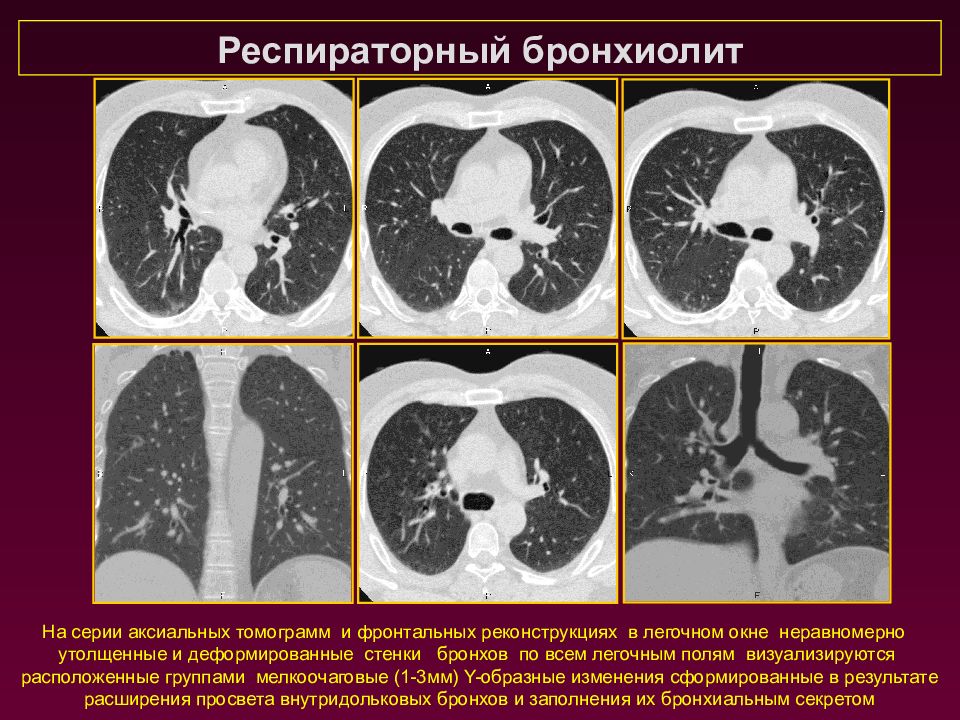
Респираторный бронхиолит На серии аксиальных томограмм и фронтальных реконструкциях в легочном окне неравномерно утолщенные и деформированные стенки бронхов по всем легочным полям визуализируются расположенные группами мелкоочаговые (1-3мм) Y -образные изменения сформированные в результате расширения просвета внутридольковых бронхов и заполнения их бронхиальным секретом
Слайд 67
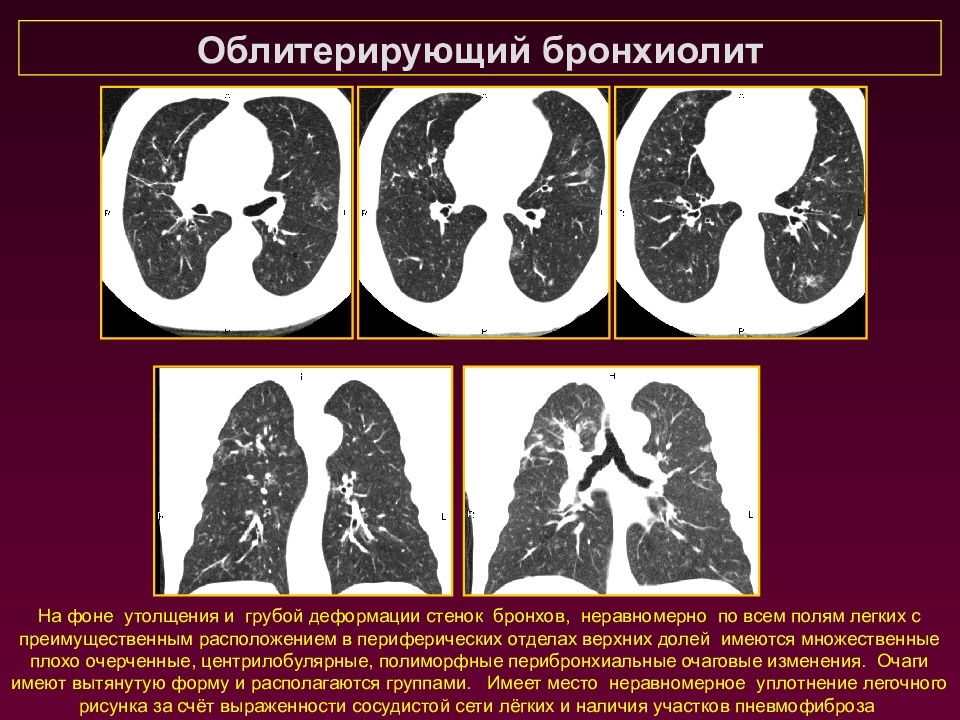
Облитерирующий бронхиолит На фоне утолщения и грубой деформации стенок бронхов, неравномерно по всем полям легких с преимущественным расположением в периферических отделах верхних долей имеются множественные плохо очерченные, центрилобулярные, полиморфные перибронхиальные очаговые изменения. Очаги имеют вытянутую форму и располагаются группами. Имеет место неравномерное уплотнение легочного рисунка за счёт выраженности сосудистой сети лёгких и наличия участков пневмофиброза
Слайд 68
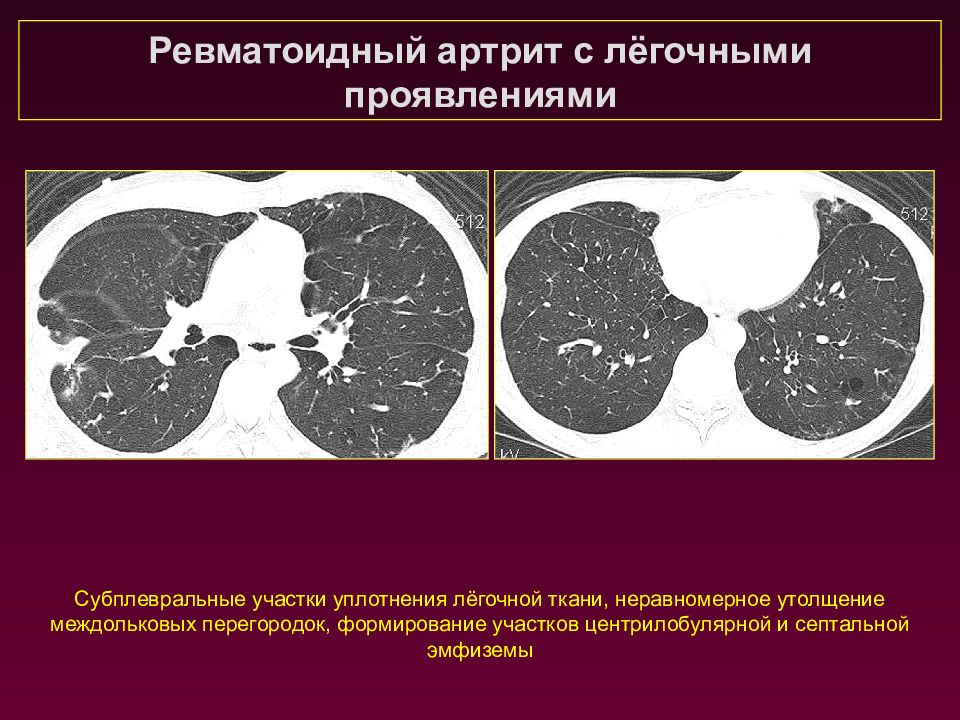
Ревматоидный артрит с лёгочными проявлениями Субплевральные участки уплотнения лёгочной ткани, неравномерное утолщение междольковых перегородок, формирование участков центрилобулярной и септальной эмфиземы
Слайд 69
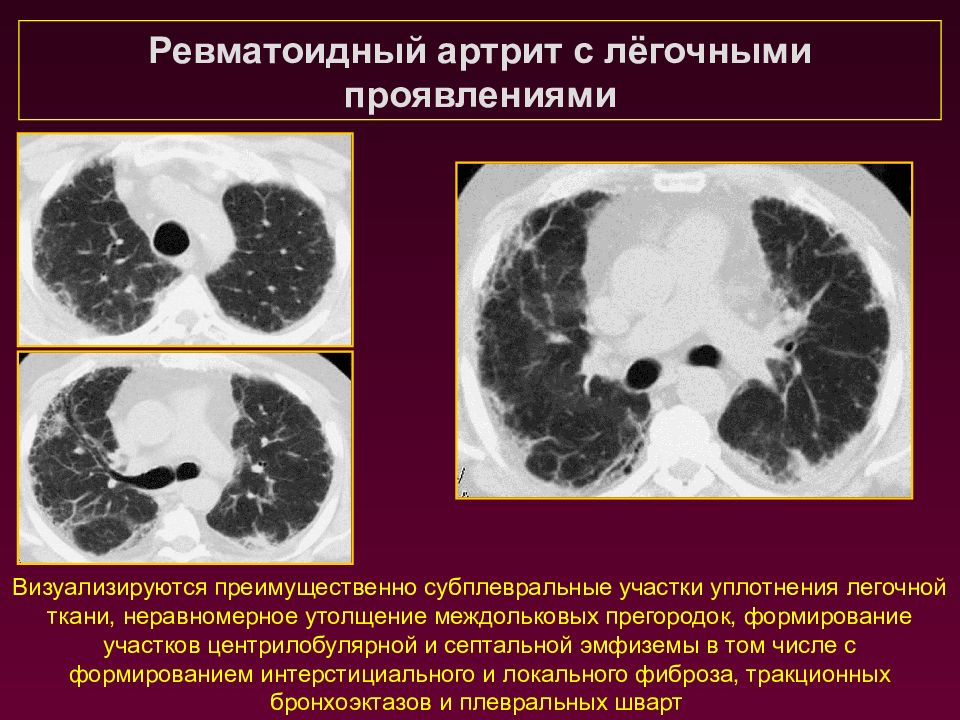
Ревматоидный артрит с лёгочными проявлениями Визуализируются преимущественно субплевральные участки уплотнения легочной ткани, неравномерное утолщение междольковых прегородок, формирование участков центрилобулярной и септальной эмфиземы в том числе с формированием интерстициального и локального фиброза, тракционных бронхоэктазов и плевральных шварт
Слайд 70
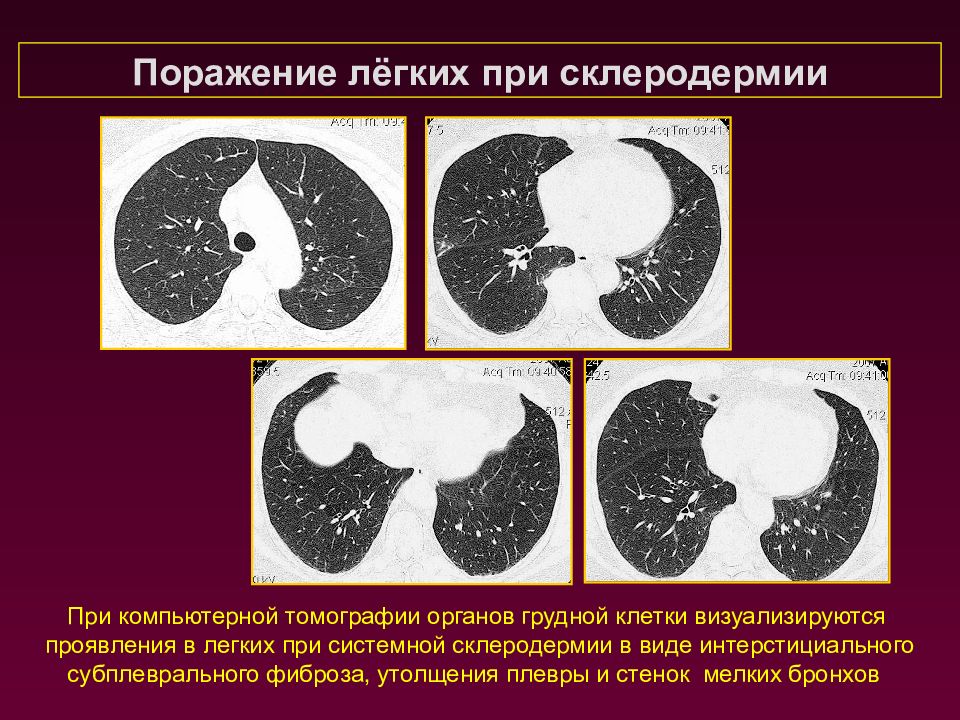
Поражение лёгких при склеродермии При компьютерной томографии органов грудной клетки визуализируются проявления в легких при системной склеродермии в виде интерстициального субплеврального фиброза, утолщения плевры и стенок мелких бронхов
Слайд 71
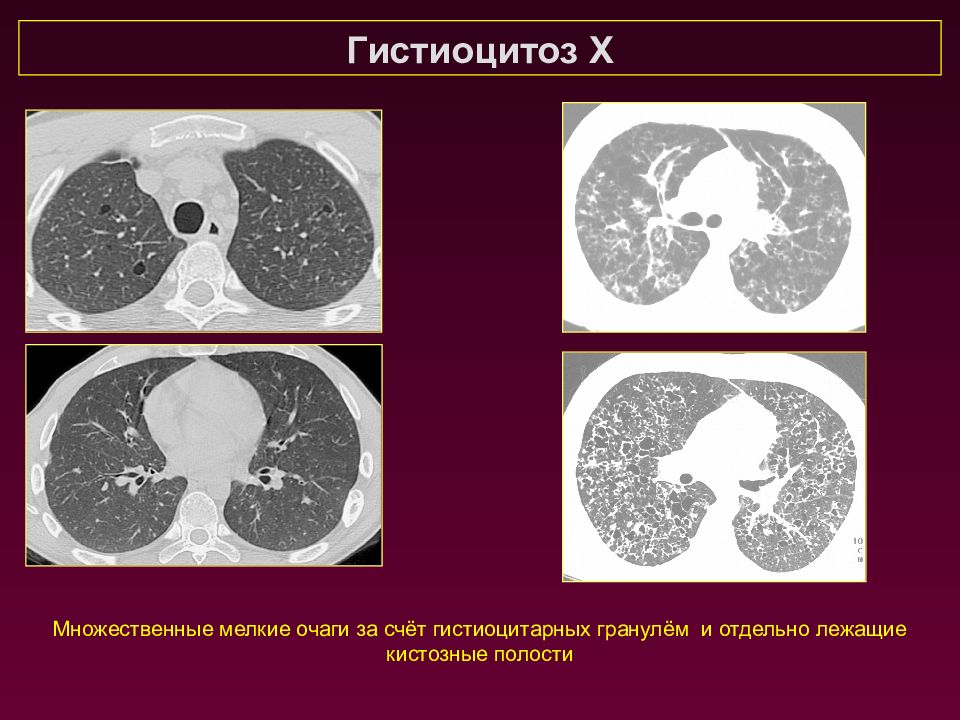
Гистиоцитоз Х Множественные мелкие очаги за счёт гистиоцитарных гранулём и отдельно лежащие кистозные полости
Слайд 72
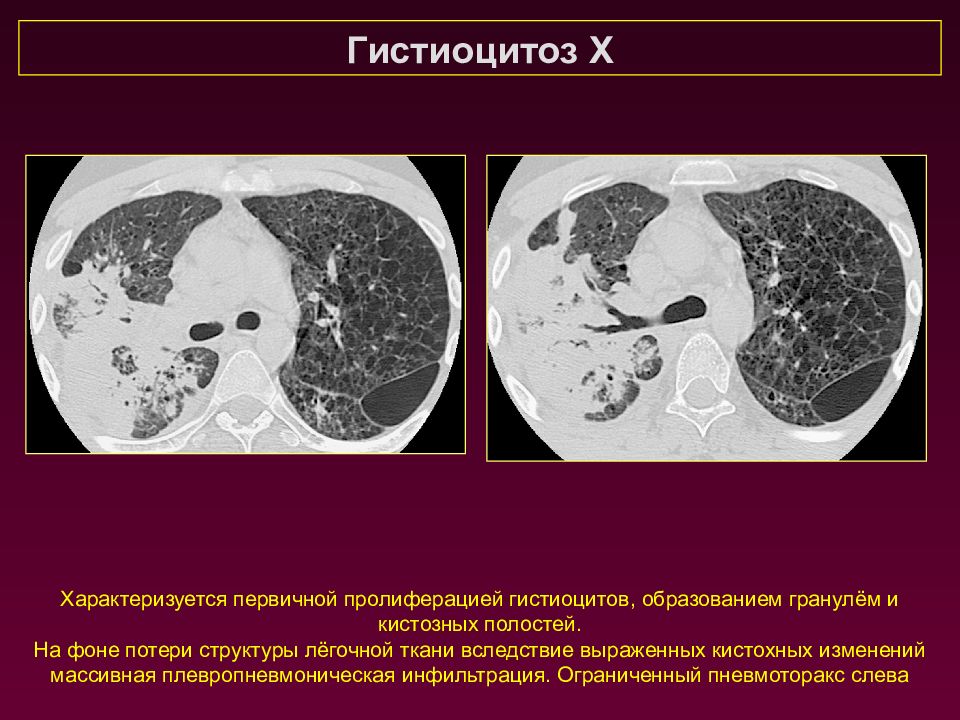
Гистиоцитоз Х Характеризуется первичной пролиферацией гистиоцитов, образованием гранулём и кистозных полостей. На фоне потери структуры лёгочной ткани вследствие выраженных кистохных изменений массивная плевропневмоническая инфильтрация. Ограниченный пневмоторакс слева
Слайд 73
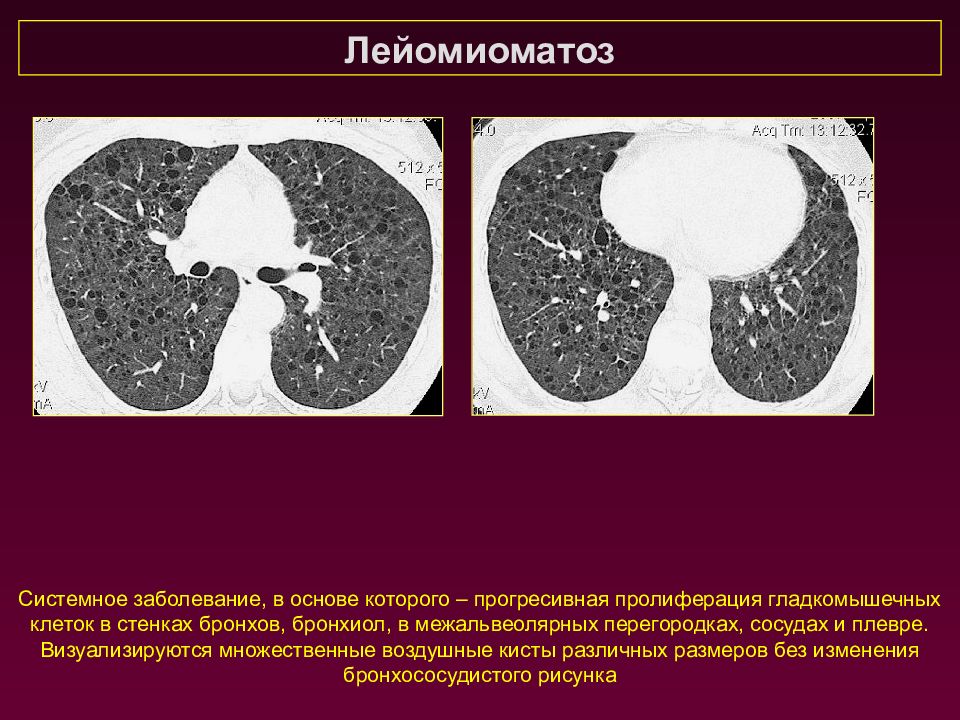
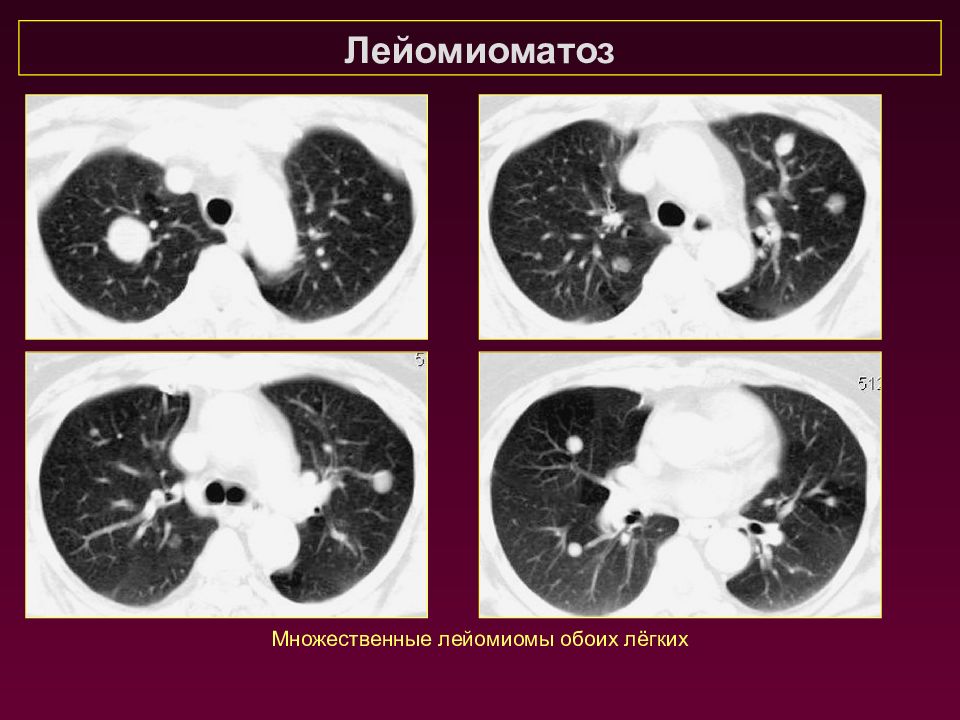
Лейомиоматоз Системное заболевание, в основе которого – прогресивная пролиферация гладкомышечных клеток в стенках бронхов, бронхиол, в межальвеолярных перегородках, сосудах и плевре. Визуализируются множественные воздушные кисты различных размеров без изменения бронхососудистого рисунка
Слайд 75
Саркоидоз Доброкачественное гранулёматозное системное заболевание, относящееся к группе лимфопролиферативных, характеризующееся образованием в поражённых органах и тканях специфических гранулём. Этиология неизвестна. Области поражения: лимфатические узлы лёгкие печень селезёнка кожа кости прочие органы Может наступить спонтанное выздоровление
Слайд 76
Саркоидоз Клиника: Начало заболевания может быть бессимптомным, постепенным или острым Течение подострое или хроническое, нередко волнообразное Слабость, субфебрилитет, боль в груди, сухой кашель, снижение аппетита Хрипы в легких прослушиваются редко и в небольшом количестве Иногда острое начало с высокой температуры, припухания суставов конечностей, появления узловатой эритемы, главным образом, на коже голеней, увеличения периферических лимфатических узлов Характерно несоответствие удовлетворительного общего состояния и обширности поражения легочной ткани и внутригрудных лимфатических узлов
Слайд 77
Саркоидоз Стадии саркоидоза: 0 – нет видимых проявлений (10%) I – увеличение лимфатических узлов средостения и корней лёгких без поражения лёгочной паренхимы (50%) II – увеличение лимфатических узлов средостения и корней лёгких с переходом процесса на лёгочную паренхиму (30%) III – диффузное поражение лёгочной паренхимы без поражения лимфатических узлов (лёгочная форма) (10%) IV - диффузное поражение лёгочной паренхимы в сочетании с выраженными фиброзными изменениями
Слайд 78
Саркоидоз Лимфатические узлы при саркоидозе: - двустороннее симметричное увеличение - типично: паратрахеальные справа + лимфатические узлы корня правого лёгкого + корня левого лёгкого - возможно обызвествление (до 50% случаев) Лёгкие при саркоидозе: гранулёмы – рядом с лимфатическими сосудами в перибронховаскулярном пространстве, субплевральном интерстиции и вдоль междольковых перигородок небольших размеров, могут сливаться
Слайд 79
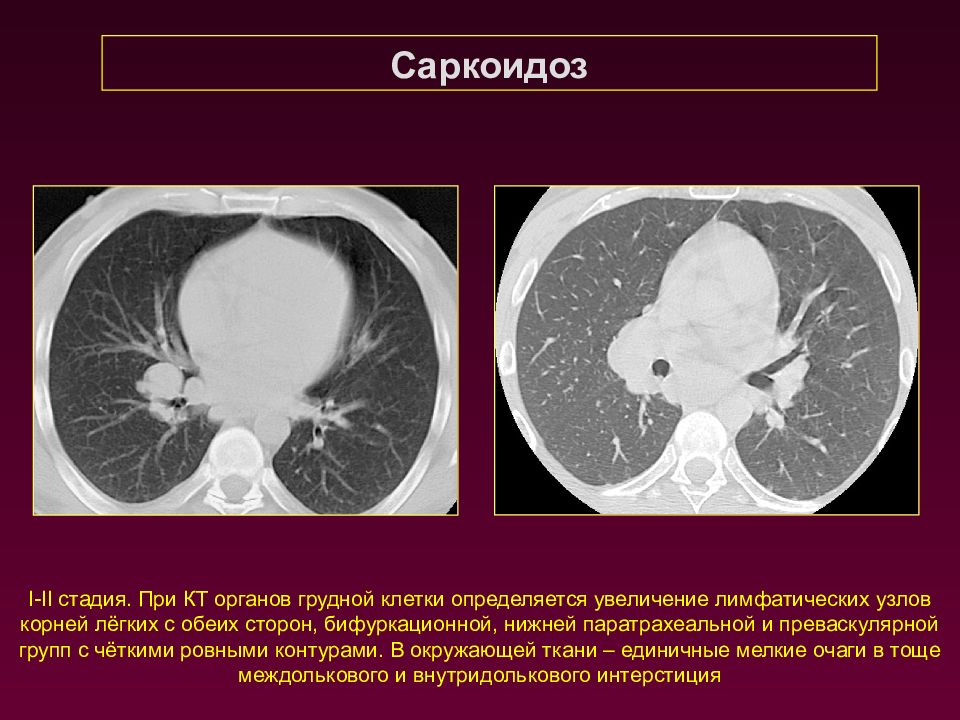
Саркоидоз I-II стадия. При КТ органов грудной клетки определяется увеличение лимфатических узлов корней лёгких с обеих сторон, бифуркационной, нижней паратрахеальной и преваскулярной групп с чёткими ровными контурами. В окружающей ткани – единичные мелкие очаги в тоще междолькового и внутридолькового интерстиция
Слайд 80
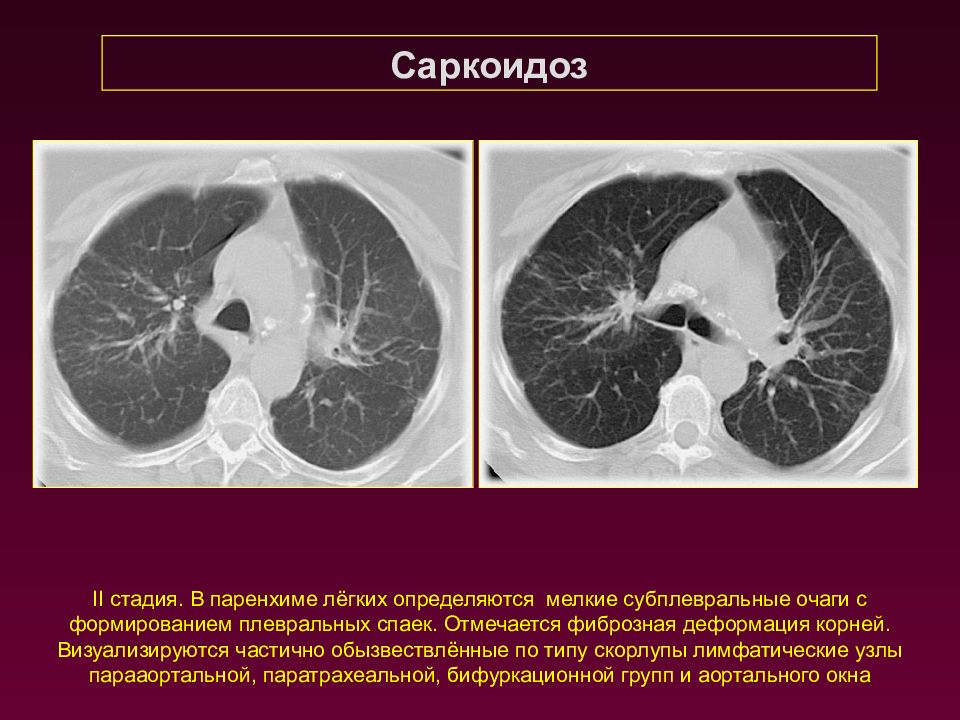
Саркоидоз II стадия. В паренхиме лёгких определяются мелкие субплевральные очаги с формированием плевральных спаек. Отмечается фиброзная деформация корней. Визуализируются частично обызвествлённые по типу скорлупы лимфатические узлы парааортальной, паратрахеальной, бифуркационной групп и аортального окна
Слайд 81
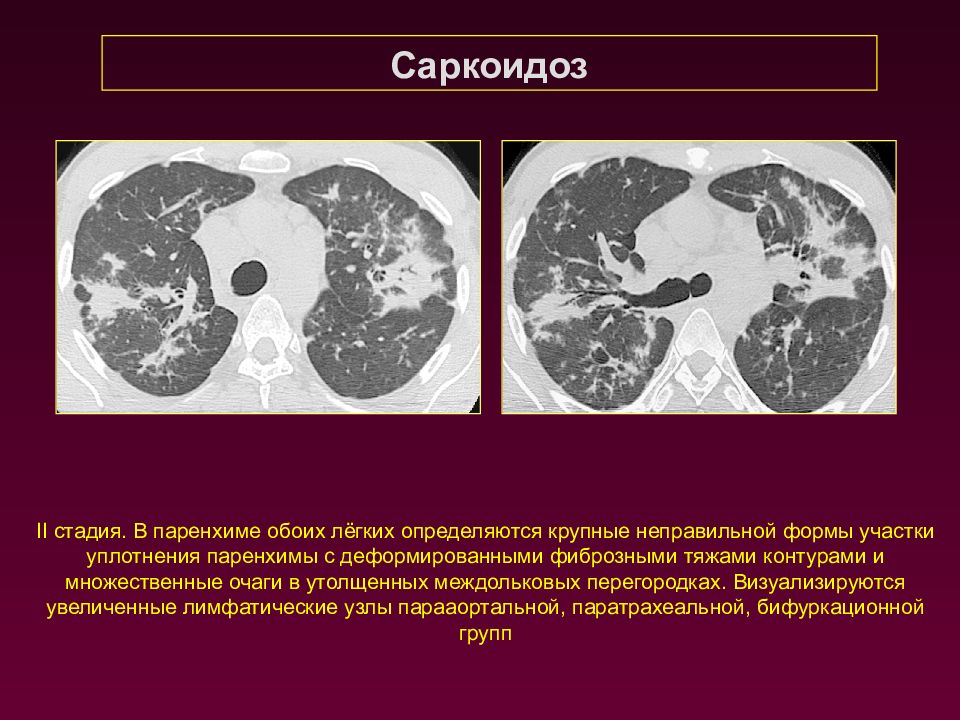
Саркоидоз II стадия. В паренхиме обоих лёгких определяются крупные неправильной формы участки уплотнения паренхимы с деформированными фиброзными тяжами контурами и множественные очаги в утолщенных междольковых перегородках. Визуализируются увеличенные лимфатические узлы парааортальной, паратрахеальной, бифуркационной групп
Слайд 82
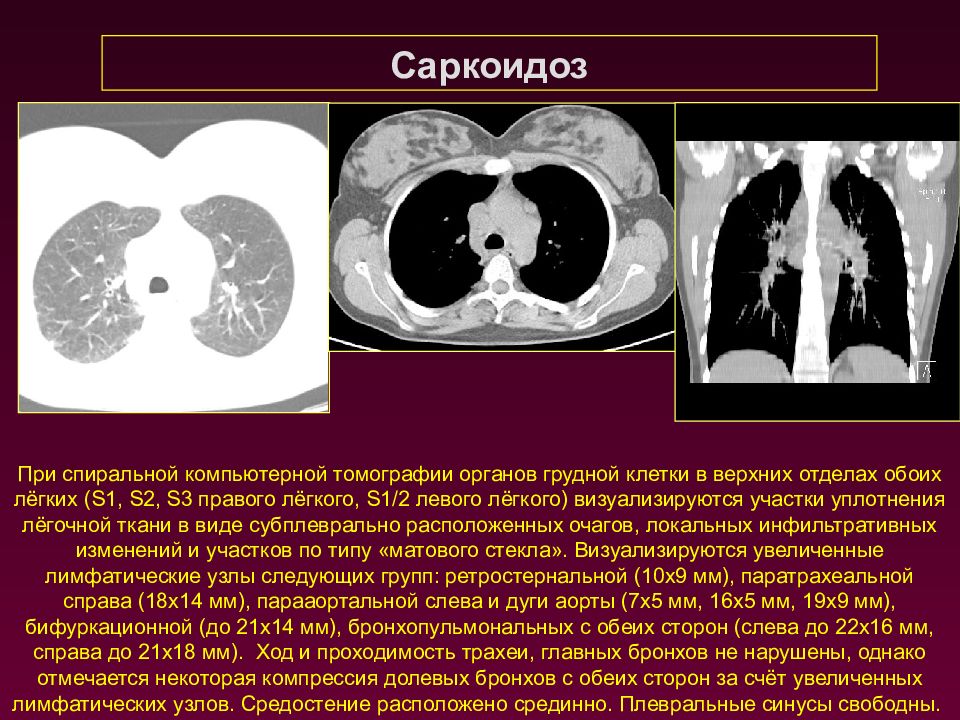
Саркоидоз При спиральной компьютерной томографии органов грудной клетки в верхних отделах обоих лёгких ( S 1, S 2, S 3 правого лёгкого, S 1/2 левого лёгкого) визуализируются участки уплотнения лёгочной ткани в виде субплеврально расположенных очагов, локальных инфильтративных изменений и участков по типу «матового стекла». Визуализируются увеличенные лимфатические узлы следующих групп: ретростернальной (10х9 мм), паратрахеальной справа (18х14 мм), парааортальной слева и дуги аорты (7х5 мм, 16х5 мм, 19х9 мм), бифуркационной (до 21х14 мм), бронхопульмональных с обеих сторон (слева до 22х16 мм, справа до 21х18 мм). Ход и проходимость трахеи, главных бронхов не нарушены, однако отмечается некоторая компрессия долевых бронхов с обеих сторон за счёт увеличенных лимфатических узлов. Средостение расположено срединно. Плевральные синусы свободны.
Слайд 83
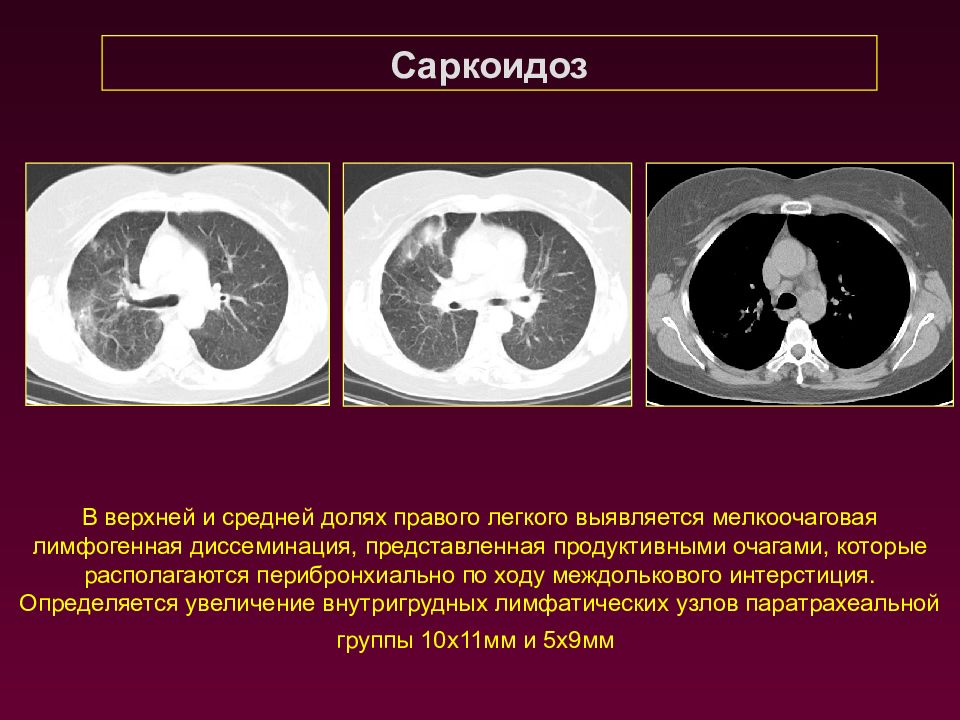
Саркоидоз В верхней и средней долях правого легкого выявляется мелкоочаговая лимфогенная диссеминация, представленная продуктивными очагами, которые располагаются перибронхиально по ходу междолькового интерстиция. Определяется увеличение внутригрудных лимфатических узлов паратрахеальной группы 10х11мм и 5х9мм
Слайд 84
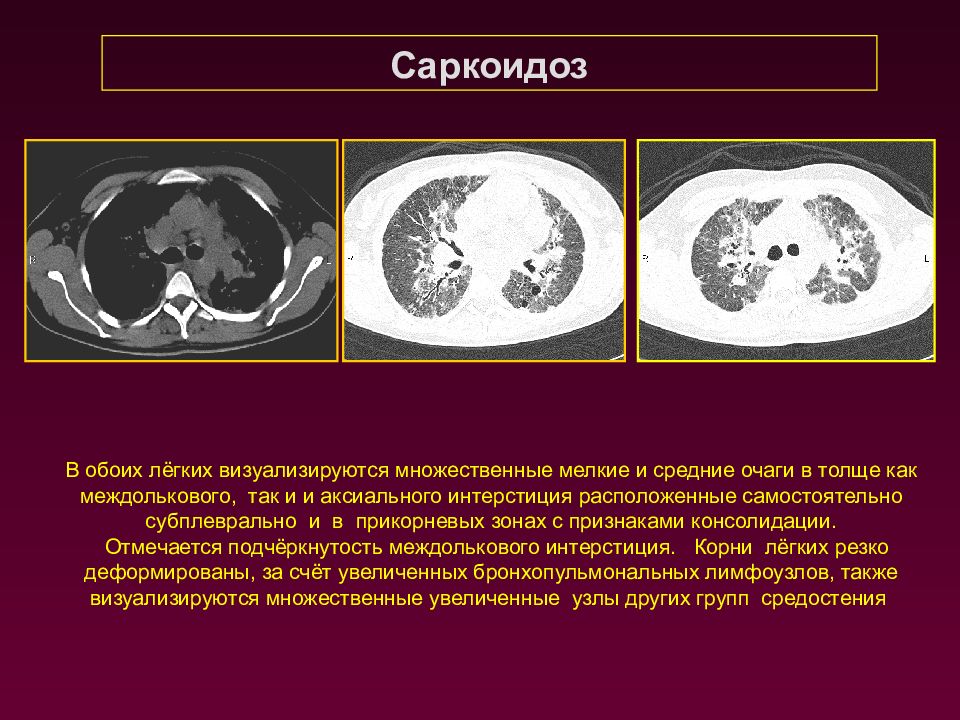
Саркоидоз В обоих лёгких визуализируются множественные мелкие и средние очаги в толще как междолькового, так и и аксиального интерстиция расположенные самостоятельно субплеврально и в прикорневых зонах с признаками консолидации. Отмечается подчёркнутость междолькового интерстиция. Корни лёгких резко деформированы, за счёт увеличенных бронхопульмональных лимфоузлов, также визуализируются множественные увеличенные узлы других групп средостения
Слайд 85
Мультисистемное аутоиммунное заболевание неясной этиологии из группы системных васкулитов с поражением верхних дыхательных путей, среднего уха, бронхов, лёгочной ткани и почек. В типичных случаях болезнь начинается с поражения верхних дыхательных путей (ринит, синусит). Развивается язвенно-некротический ринит с характерными жалобами на насморк с гнойным или кровянистым отделяемым, сухие корки в носу. Вследствие деструкции тканей носа возможна его деформация. Язвенно-некротические изменения наблюдаются и при поражении придаточных пазух носа. У ряда больных отмечаются некротические изменения слизистых оболочек глотки, гортани, уха. Без лечения прогноз неблагоприятен: средняя продолжительность жизни не превышает 5 месяцев вследствие развития почечной недостаточности, а летальность в течение первого года жизни составляет 80%. При своевременно начатой терапии циклофосфамидом и глюкокортикостероидами у 93% пациентов ремиссия длится около 4-х лет, иногда у некоторых больных - более 10 лет Гранулёматоз Вегенера
Слайд 86
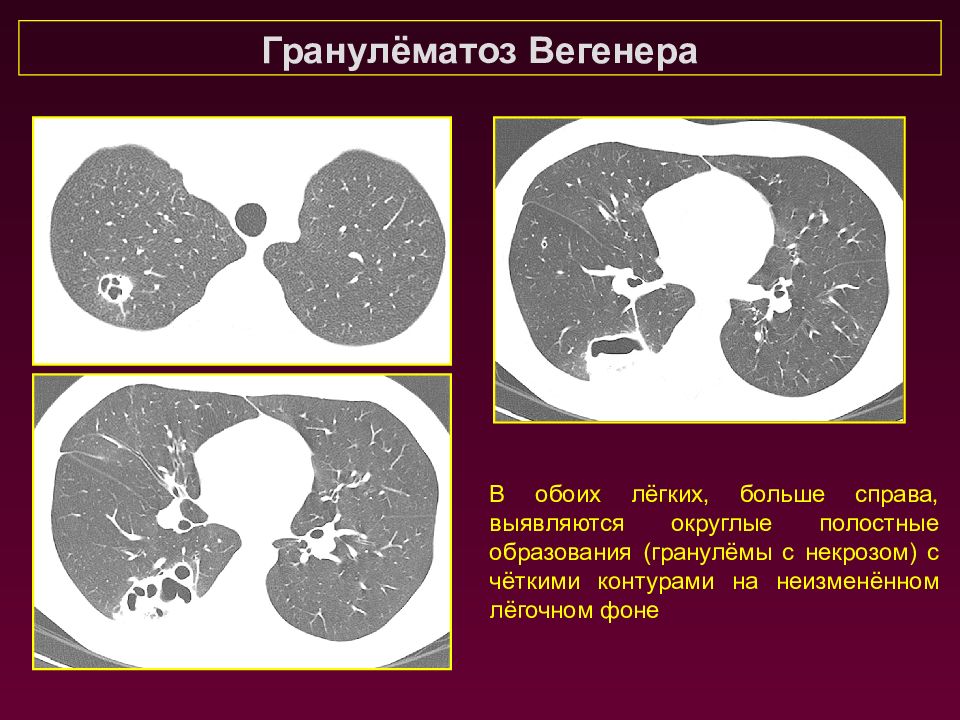
Гранулёматоз Вегенера В обоих лёгких, больше справа, выявляются округлые полостные образования (гранулёмы с некрозом) с чёткими контурами на неизменённом лёгочном фоне
Слайд 87
Альвеолярный протеиноз Альвеолярный протеиноз легких - редкое заболевание неизвестной этиологии, характеризующееся накоплением в альвеолах внеклеточно расположенного белково-липоидного вещества. Рентгенологическая картина представляет собой двустороннее поражение в виде мелкоочаговых плотных сливающихся и рассеянных теней, преимущественно в базальной и прикорневой зонах. Морфологически при этой стадии выявляется сочетание дистрофических (накопление липопротеиновых масс), фиброзных и воспалительных процессов. Характерным для этого заболевания считается симптом «неравномерной булыжной мостовой». Несмотря на развитие фиброза, уменьшения объема легких не происходит, признаки хронического легочного сердца развиваются лишь у части больных и сравнительно поздно.
Слайд 88
Нередко основной причиной обращения больного к врачу является медленно, но неуклонно прогрессирующая одышка, которая может сопровождаться кашлем со скудной, желтоватой мокротой, иногда кровохарканьем, субфебрильной температурой тела, болями в грудной клетке, цианозом (в зависимости от степени дыхательной недостаточности), потливостью, похуданием, быстрой утомляемостью. При объективном исследовании определяется укорочение перкуторного тона, преимущественно в нижних отделах легких. При аускультации - ослабленное везикулярное дыхание, реже - нежные крепитирующие хрипы. Клинический и биохимический анализы не содержат каких-либо признаков, характерных для альвеолярного протеиноза легких. У некоторых больных в крови определяется повышение уровня холестерина, кальция. Диффузионная способность легких снижается, медленно прогрессируют рестриктивные нарушения вентиляции, при физической нагрузке выявляется гипоксемия. Альвеолярный протеиноз
Слайд 89
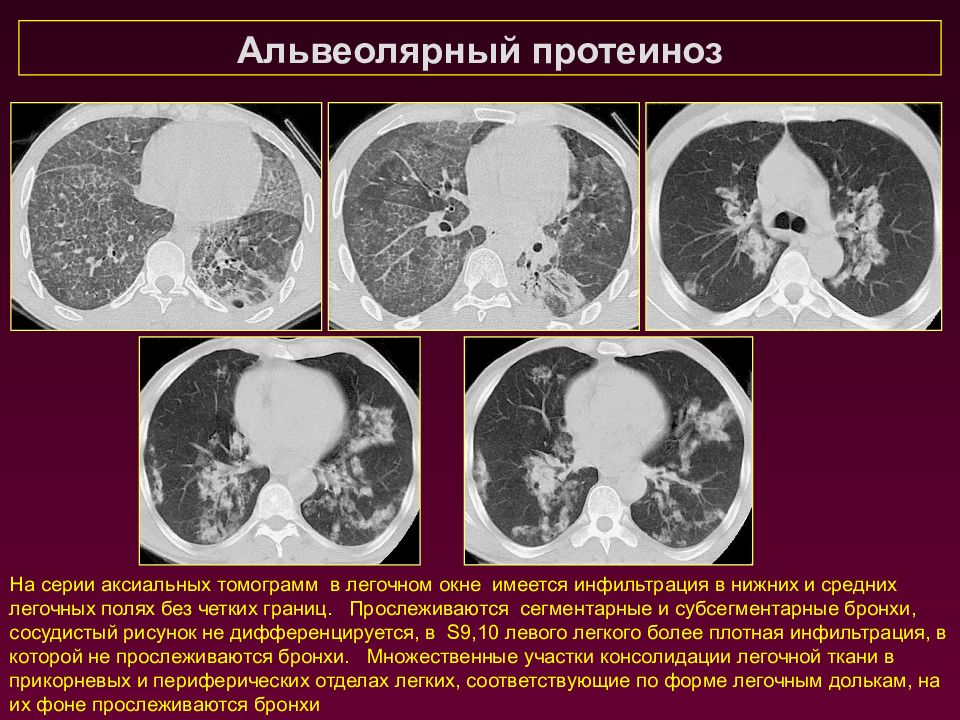
Альвеолярный протеиноз На серии аксиальных томограмм в легочном окне имеется инфильтрация в нижних и средних легочных полях без четких границ. Прослеживаются сегментарные и субсегментарные бронхи, сосудистый рисунок не дифференцируется, в S9,10 левого легкого более плотная инфильтрация, в которой не прослеживаются бронхи. Множественные участки консолидации легочной ткани в прикорневых и периферических отделах легких, соответствующие по форме легочным долькам, на их фоне прослеживаются бронхи
Слайд 90
Идиопатический гемосидероз Идиопатический гемосидероз легких (синонимы: бурая индурация легких, легочная гемосидеротическая анемия, синдром Целена-Геллерстедта) -характеризующееся повторными кровоизлияниями в легкие, гипохромной анемией и волнообразным рецидивирующим течением Наиболее типичными симптомами являются кровохарканье (может быть и легочное кровотечение), гипохромная анемия и, как правило, двусторонние симметричные мелкоочаговые изменения в легких, выявляемые при рентгенологическом исследовании. Болезнь может протекать остро или приобретать волнообразный, рецидивирующий характер. При обострении болезни (кризе) больные жалуются на одышку, кашель, кровохарканье, слабость, сердцебиение, может повышаться температура тела (особенно при развитии инфарктпневмонии), боли в грудной клетке, в брюшной полости.
Слайд 91
Идиопатический гемосидероз При осмотре больных выявляются бледность и желтизна кожных покровов, иктеричность склер, цианоз. При перкуссии легочный звук укорочен. Над участками притупления могут выслушиваться сухие и (или) разнокалиберные влажные хрипы. Присоединение обструктивного синдрома или инфаркт-пневмонии вносит соответствующие изменения в клиническую картину болезни. Нередко пальпируются увеличенные печень и селезенка. Рецидив болезни (криз) может продолжаться от нескольких часов до 1-2 нед. Длительность ремиссии также может быть различной, 1 год и более. В этот период больные сохраняют работоспособность. Состояние относительного благополучия может сменяться бурным прогрессированием болезни, кровохарканьем, рецидивирующими легочными кровотечениями, а также рецидивирующим пневмотораксом. Обострение болезни может сопровождаться аллергическими реакциями (бронхоспастический синдром, эозинофилия и др.). По мере прогрессирования болезни тяжесть кризов нарастает, а присоединение инфарктпневмонии резко усугубляет имеющуюся легочную и сердечную недостаточность, приводя к летальному исходу.
Слайд 92
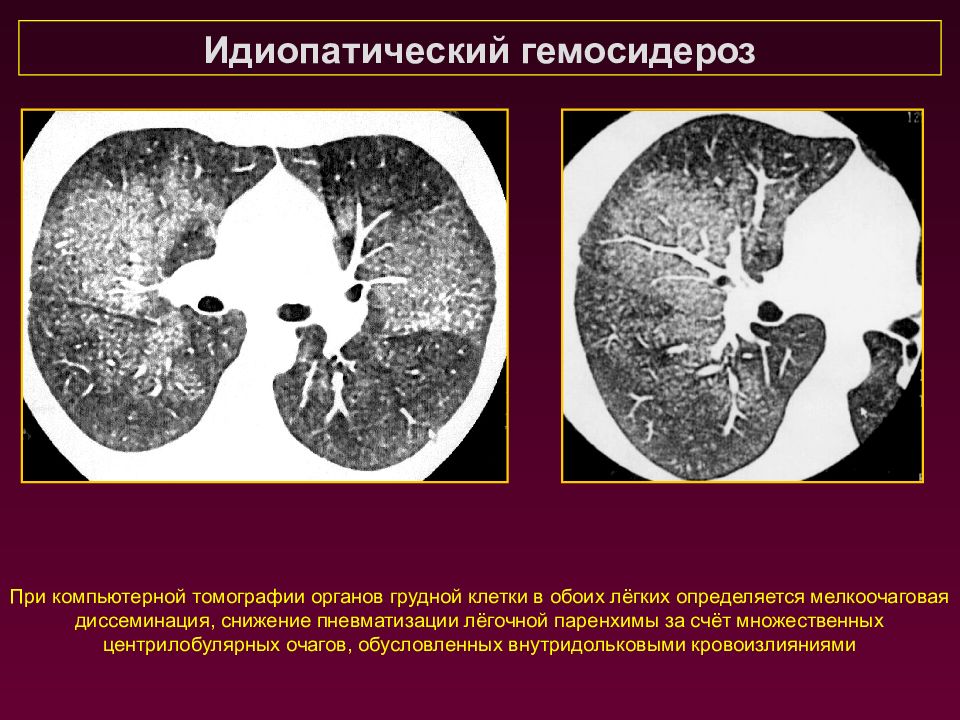
При компьютерной томографии органов грудной клетки в обоих лёгких определяется мелкоочаговая диссеминация, снижение пневматизации лёгочной паренхимы за счёт множественных центрилобулярных очагов, обусловленных внутридольковыми кровоизлияниями Идиопатический гемосидероз
Слайд 93
Пневмокониоз — (др.-греч. pneumon — лёгкие и konia — пыль), группа заболеваний лёгких, вызванных длительным вдыханием производственной пыли и характеризующихся развитием в них фиброзного процесса; относятся к профессиональным болезням. Встречаются у рабочих горнорудной, угольной, машиностроительной и некоторых др. отраслей промышленности. В зависимости от состава вдыхаемой пыли различают несколько видов пневмокониоза: силикоз, вызванный вдыханием пыли, содержащей большое количество свободной двуокиси кремния; силикатозы (от пыли силикатов, то есть веществ, содержащих двуокись кремния, связанную с др. элементами, например алюминием, магнием); асбестоз — от асбестовой пыли: талькоз — от тальковой пыли; антракоз (др.-греч. anthrax — уголь) — от каменно-угольной пыли; сидероз (др.-греч. sideros — железо) — от пыли железа; силикоантракоз — от смешанной пыли двуокиси кремния и каменного угля и другие виды. Пневмокониоз
Слайд 94
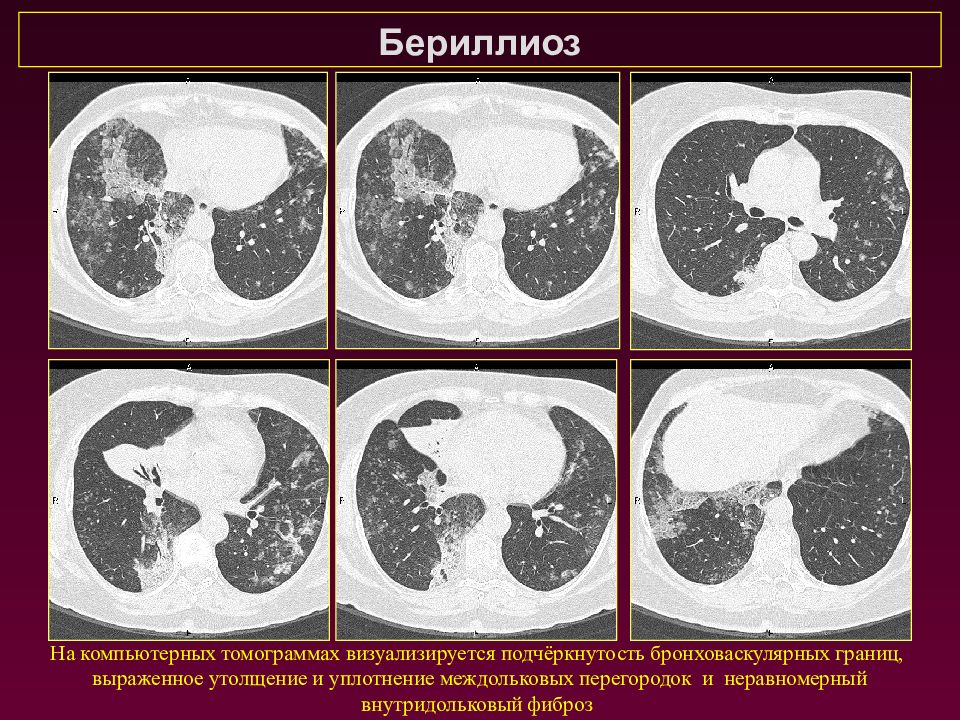
Бериллиоз На компьютерных томограммах визуализируется подчёркнутость бронховаскулярных границ, выраженное утолщение и уплотнение междольковых перегородок и неравномерный внутридольковый фиброз
Слайд 95
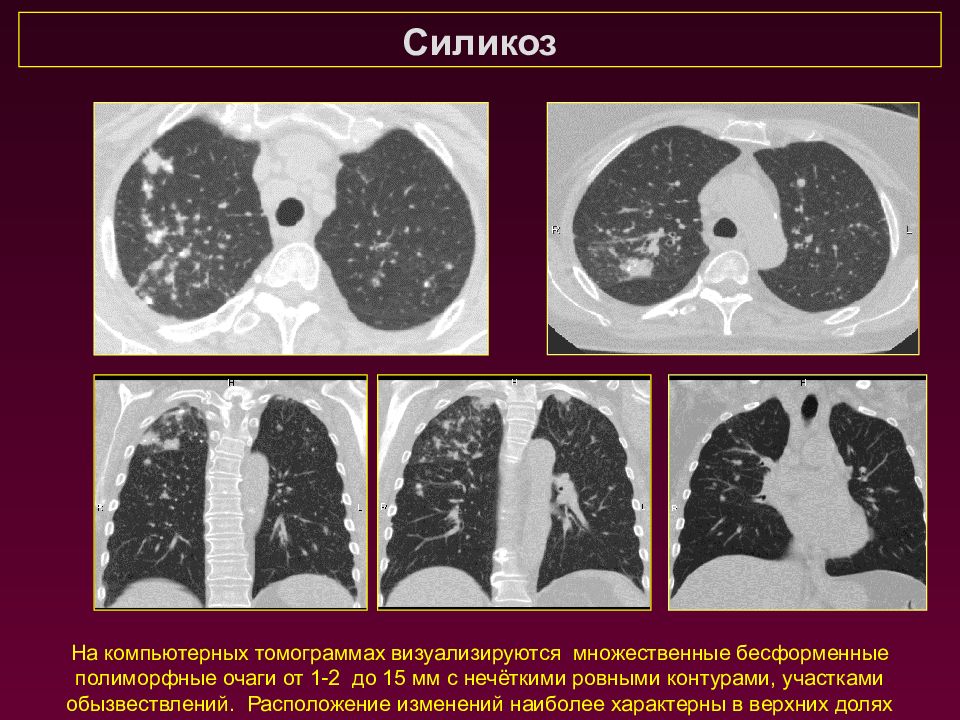
Силикоз На компьютерных томограммах визуализируются множественные бесформенные полиморфные очаги от 1-2 до 15 мм с нечёткими ровными контурами, участками обызвествлений. Расположение изменений наиболее характерны в верхних долях
Слайд 96
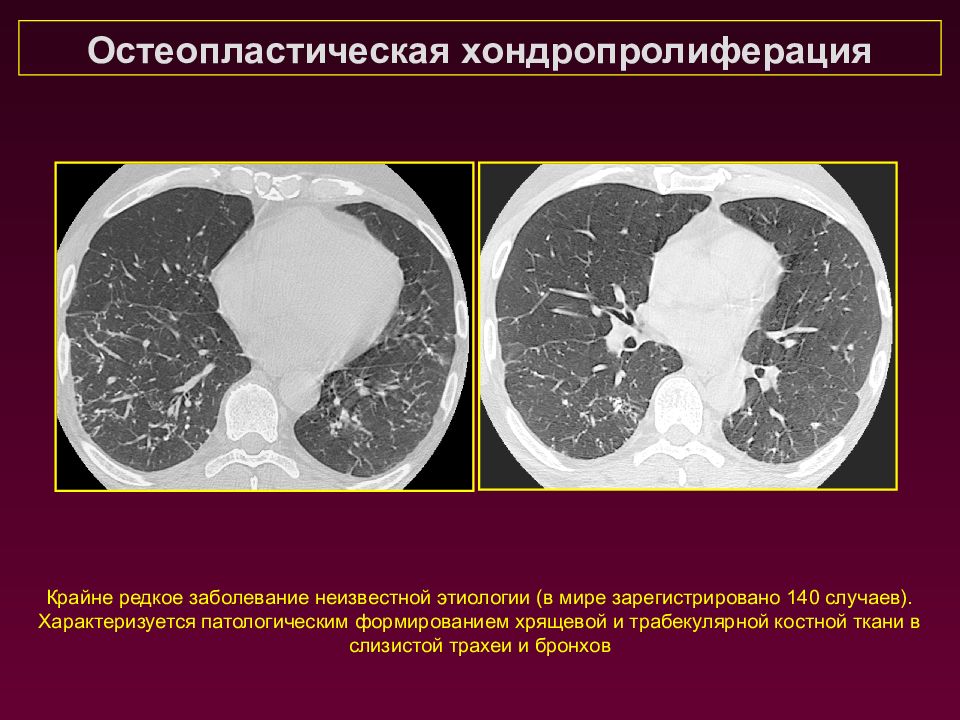
Крайне редкое заболевание неизвестной этиологии (в мире зарегистрировано 140 случаев). Характеризуется патологическим формированием хрящевой и трабекулярной костной ткани в слизистой трахеи и бронхов Остеопластическая хондропролиферация
Слайд 97
Эмфизема Эмфизема лёгких — заболевание дыхательных путей, характеризующееся патологическим расширением воздушных пространств дистальных бронхиол, которое сопровождается деструктивно-морфологическими изменениями альвеолярных стенок Центрилобулярная эмфизема – тип эмфиземы, при котором основной участок разрушения альвеол расположен вокруг респираторной бронхиолы в центральных отделах вторичной лёгочной дольки Панлобулярная эмфизема – воздушные полости занимают целый ацинус, а в патологический процесс вовлекается вся вторичная лёгочная долька Парасетпальная эмфизема – в процесс вовлечены альвеолярные ходы и мешочки на периферии лёгких, при этом области деструкции ограничены междольковой перегородкой
Слайд 98
Эмфизема Выделяют две группы причин, приводящих к развитию эмфиземы легких. В первую группу входят факторы, нарушающие эластичность и прочность элементов структуры лёгких: патологическая микроциркуляция, изменение свойств сурфактанта, врожденный дефицит альфа-1-антитрипсина, газообразные вещества (соединения кадмия, окислы азота и др.), а также табачный дым, пылевые частицы во вдыхаемом воздухе. Эти причины могут привести к развитию первичной, всегда диффузной эмфиземы. В основе ее патогенеза лежит патологическая перестройка всего респираторного отдела лёгкого; ослабление эластических свойств лёгкого приводит к тому, что во время выдоха и, следовательно, повышения внутригрудного давления мелкие бронхи, не имеющие своего хрящевого каркаса и лишённые эластической тяги лёгкого, пассивно спадаются, увеличивая этим бронхиальное сопротивление на выдохе и повышение давления в альвеолах. Бронхиальная проходимость на вдохе при первичной эмфиземе не нарушается.
Слайд 99
Эмфизема Факторы второй группы способствуют повышению давления в респираторном отделе лёгких и усиливают растяжение альвеол, альвеолярных ходов и респираторных бронхиол. Наибольшее значение среди них имеет обструкция дыхательных путей, возникающая при хроническом обструктивном бронхите. Это заболевание становится основной причиной развития вторичной или обструктивной эмфиземы легких, так как именно при нем создаются условия для формирования клапанного механизма перерастяжения альвеол. Так, понижение внутригрудного давления во время вдоха, вызывая пассивное растяжение бронхиального просвета, уменьшает степень имеющейся бронхиальной обструкции; положительное внутригрудное давление в период выдоха вызывает дополнительную компрессию бронхиальных ветвей и, усугубляя уже имеющуюся бронхиальную обструкцию, способствует задержке инспирированного воздуха в альвеолах и их перерастяжению. Важное значение имеет распространение воспалительного процесса с бронхиол на прилегающие альвеолы с развитием альвеолита и деструкции межальвеолярных перегородок.
Слайд 100
Эмфизема Характерны одышка, бочкообразная грудная клетка, уменьшение ее дыхательных экскурсий, расширение межреберных промежутков, выбухание надключичных областей, коробочный перкуторный звук, ослабленное дыхание, уменьшение области относительной тупости сердца, низкое стояние диафрагмы и уменьшение ее подвижности, повышение прозрачности легочных полей на рентгенограмме. Первичной эмфиземе в значительно большей степени, чем вторичной, свойственна тяжелая одышка, с которой (без предшествовавшего кашля) начинается заболевание; у больных уже в покое объем вентиляции предельно велик, поэтому их толерантность к физической нагрузке очень низка. Известный для больных первичной эмфиземой симптом «пыхтения» (прикрывание на выдохе ротовой щели с раздуванием щек) вызван необходимостью повысить внутрибронхиальное давление во время выдоха и тем самым уменьшить экспираторный коллапс мелких бронхов, мешающий увеличению объема вентиляции. При первичной эмфиземе менее, чем при вторичной, нарушен газовый состав крови
Слайд 102
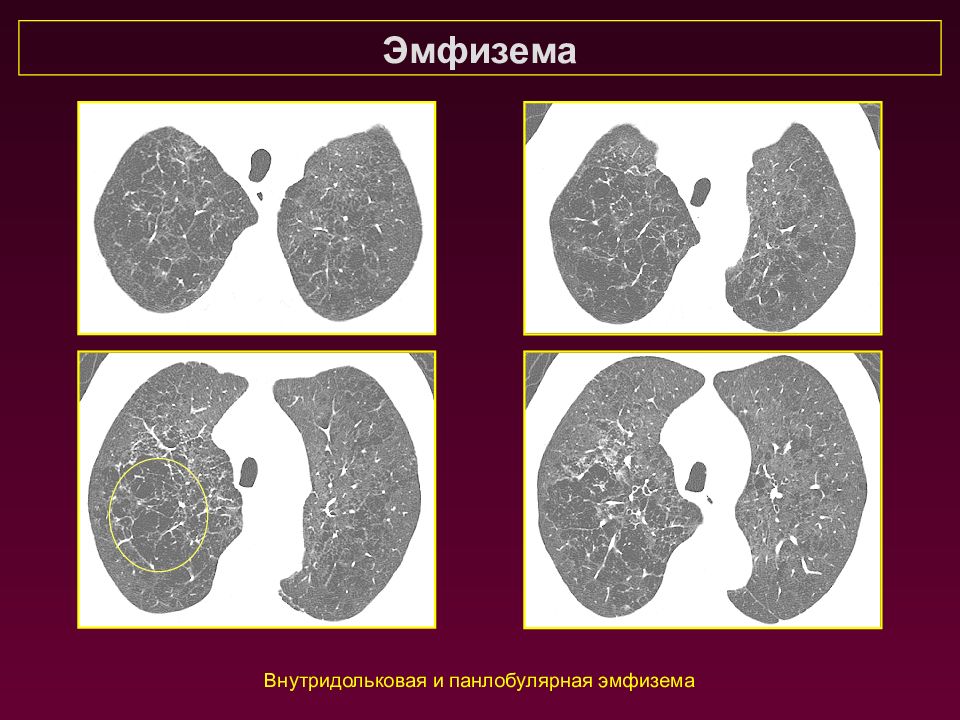
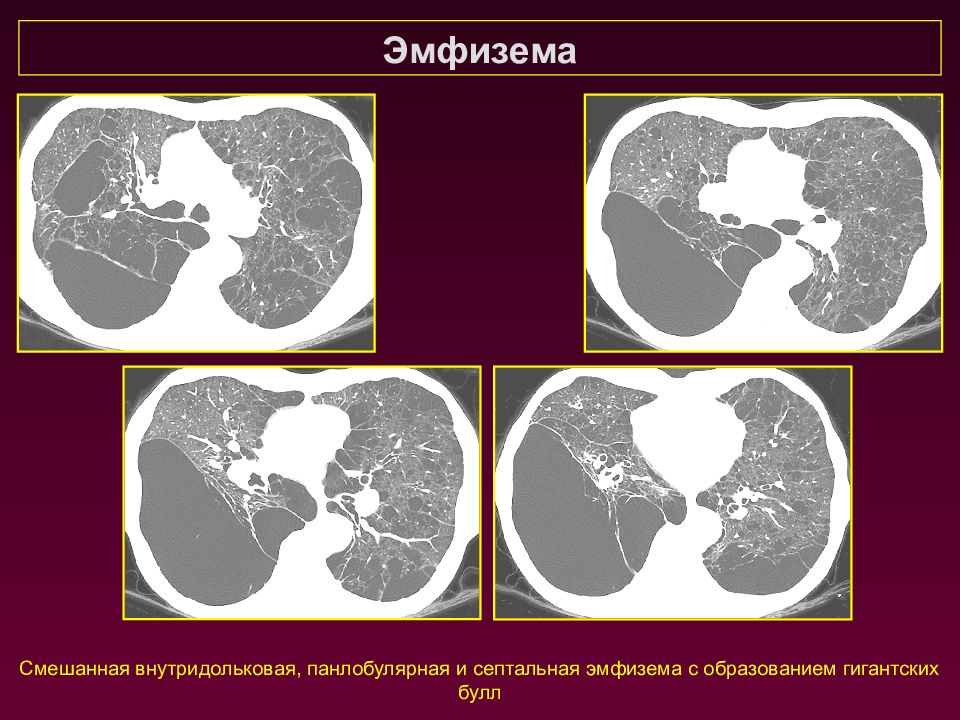
Эмфизема Смешанная внутридольковая, панлобулярная и септальная эмфизема с образованием гигантских булл
Слайд 103
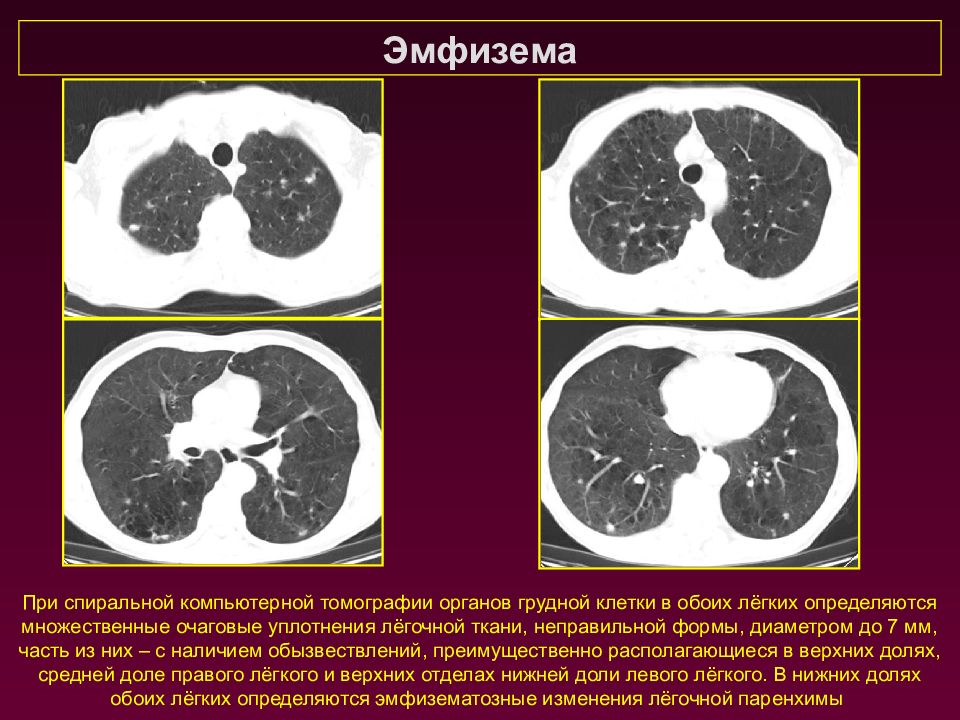
Эмфизема При спиральной компьютерной томографии органов грудной клетки в обоих лёгких определяются множественные очаговые уплотнения лёгочной ткани, неправильной формы, диаметром до 7 мм, часть из них – с наличием обызвествлений, преимущественно располагающиеся в верхних долях, средней доле правого лёгкого и верхних отделах нижней доли левого лёгкого. В нижних долях обоих лёгких определяются эмфизематозные изменения лёгочной паренхимы
Слайд 104
Бронхоэктазы Бронхоэктазы – локальные расширения бронхиального древа необратимого характера. Изменения могут быть незначительными, располагаться в одном сегменте или распространяться в значительном объёме лёгочной ткани. Бывают врождёнными (первичные) и приобретёнными (осложнения других патологических изменений органов дыхания).
Слайд 105
Бронхоэктазы Типы бронхоэктазов: цилиндрический или веретенообразный мешотчатый варикозный Критерии бронхоэктазов: увеличение внутреннего диаметра (соотношение бронхиального и артериального диаметров превышает 1,5) отсутствие конечного сужения бронха в направлении к периферии – симптом рельсов (бронх имеет один и тот же диаметр на протяжении свыше 2 см) бронхи определяются в пределах 1 см от рёберной плевры, визуализируются бронхи, прилежащие к медиастинальной плевре
Слайд 106
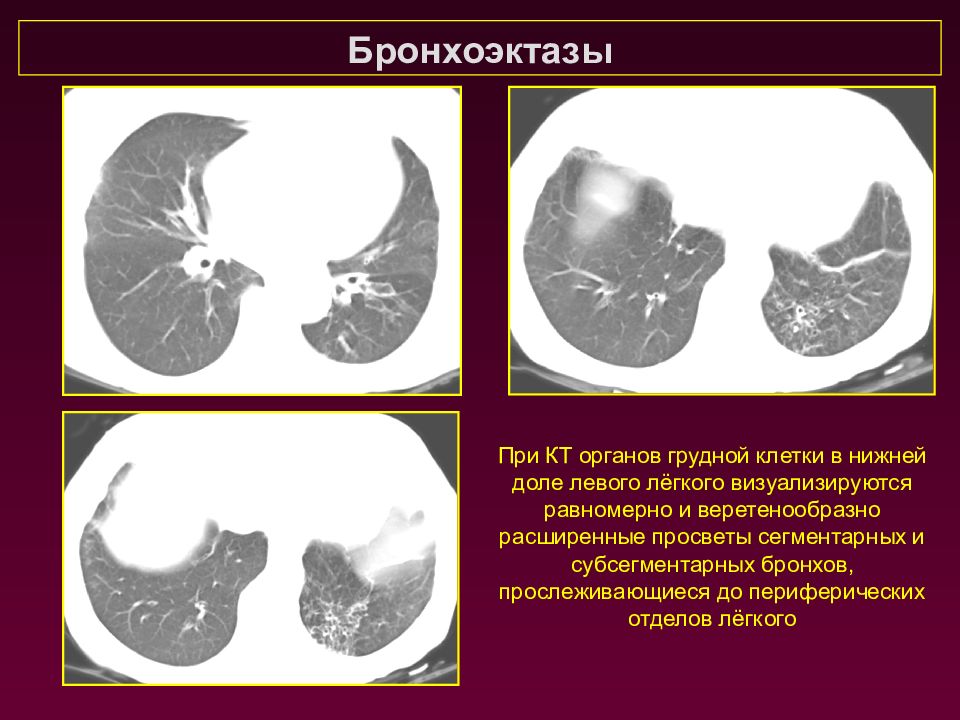
Бронхоэктазы При КТ органов грудной клетки в нижней доле левого лёгкого визуализируются равномерно и веретенообразно расширенные просветы сегментарных и субсегментарных бронхов, прослеживающиеся до периферических отделов лёгкого
Слайд 107
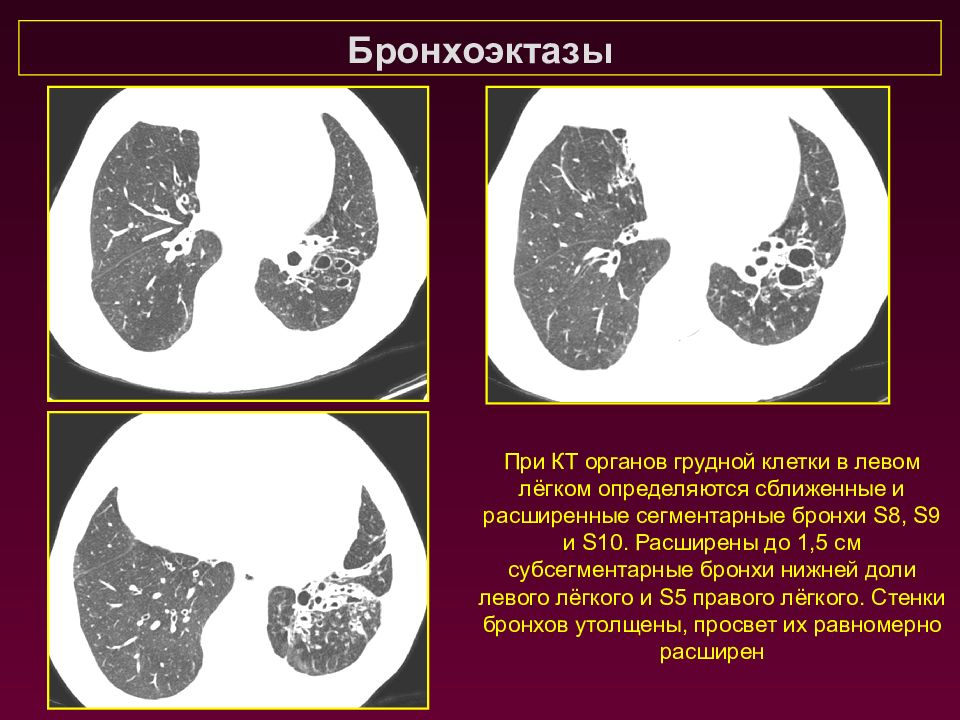
Бронхоэктазы При КТ органов грудной клетки в левом лёгком определяются сближенные и расширенные сегментарные бронхи S8, S9 и S10. Расширены до 1,5 см субсегментарные бронхи нижней доли левого лёгкого и S 5 правого лёгкого. Стенки бронхов утолщены, просвет их равномерно расширен
Слайд 108
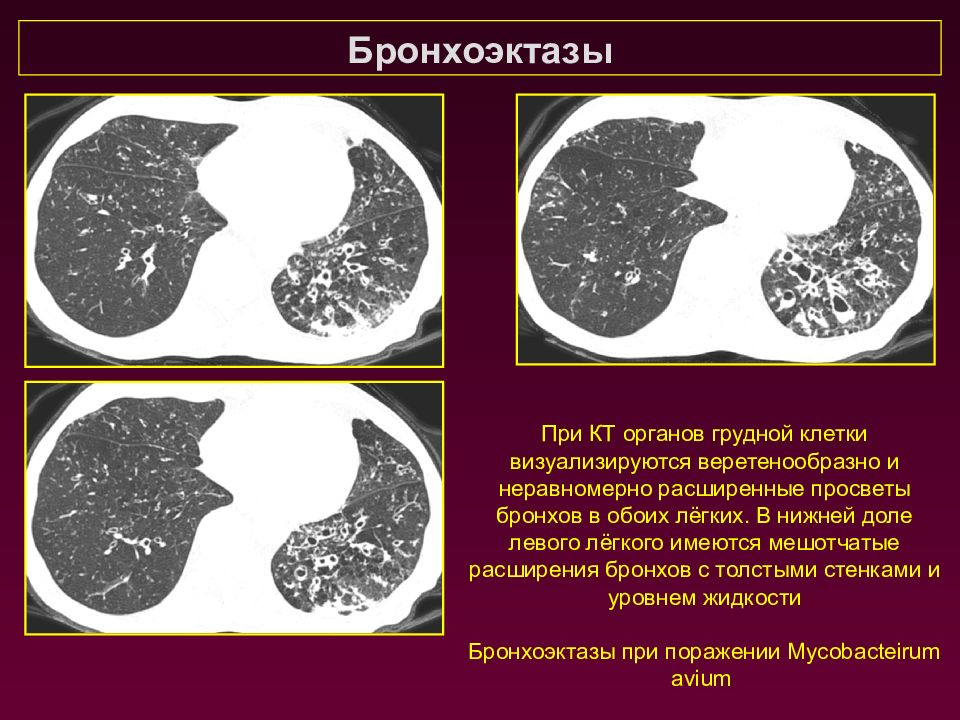
Бронхоэктазы При КТ органов грудной клетки визуализируются веретенообразно и неравномерно расширенные просветы бронхов в обоих лёгких. В нижней доле левого лёгкого имеются мешотчатые расширения бронхов с толстыми стенками и уровнем жидкости Бронхоэктазы при поражении Mycobacteirum avium
Слайд 109
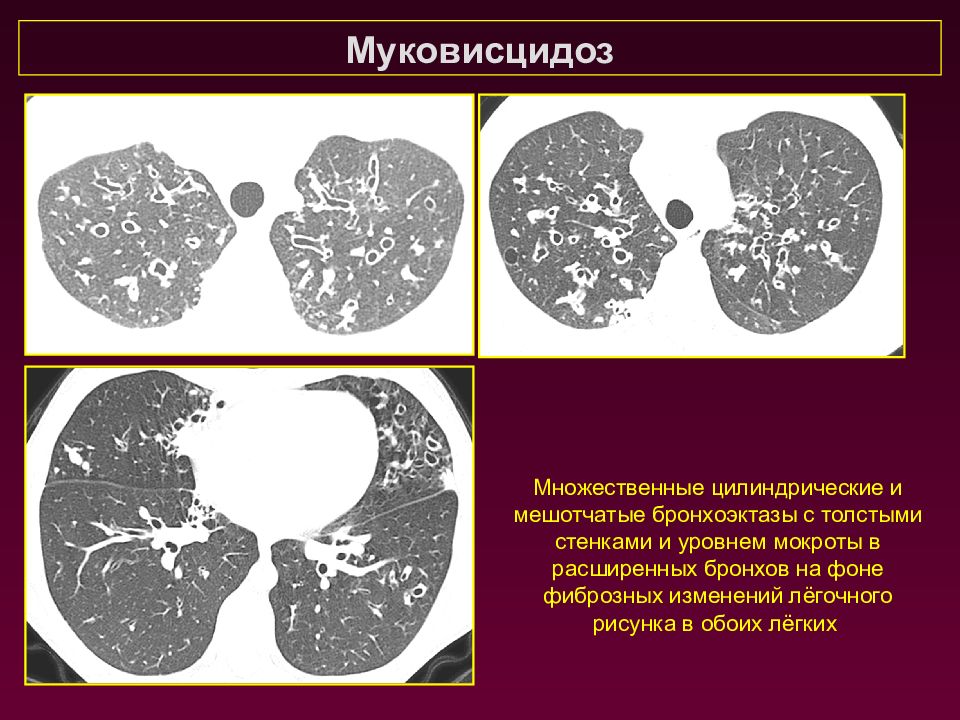
Муковисцидоз Множественные цилиндрические и мешотчатые бронхоэктазы с толстыми стенками и уровнем мокроты в расширенных бронхов на фоне фиброзных изменений лёгочного рисунка в обоих лёгких
Слайд 110
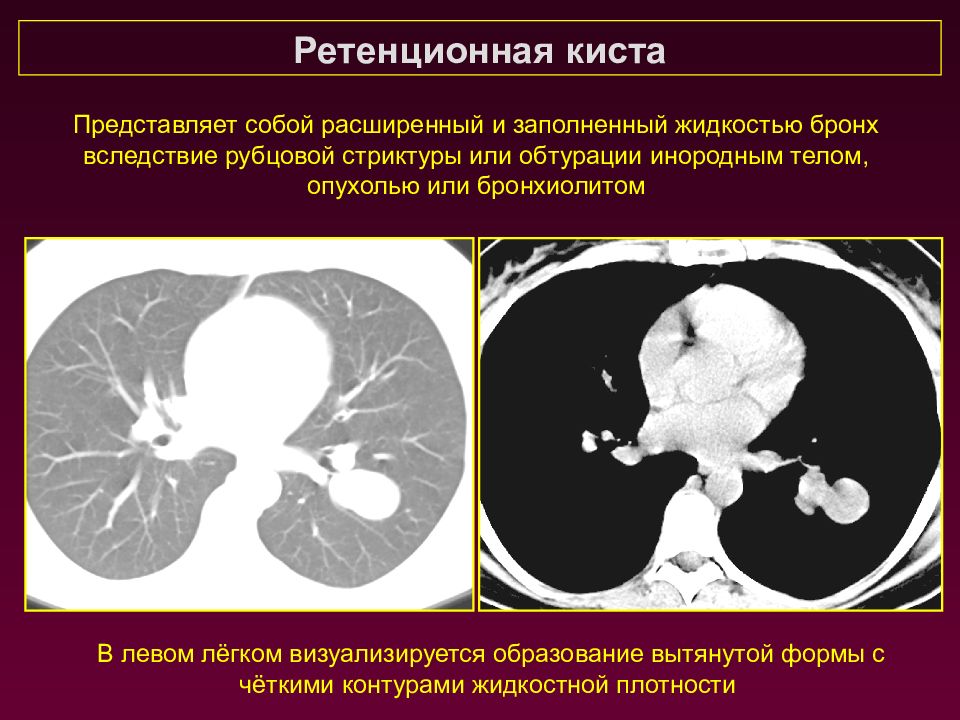
Ретенционная киста В левом лёгком визуализируется образование вытянутой формы с чёткими контурами жидкостной плотности Представляет собой расширенный и заполненный жидкостью бронх вследствие рубцовой стриктуры или обтурации инородным телом, опухолью или бронхиолитом
Слайд 111
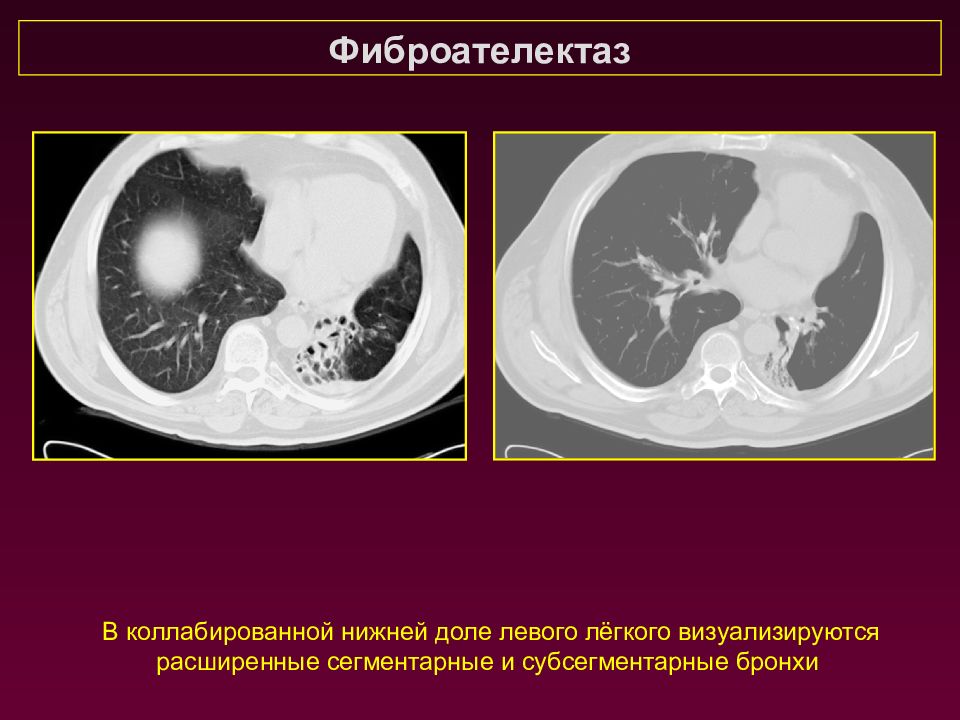
Фиброателектаз В коллабированной нижней доле левого лёгкого визуализируются расширенные сегментарные и субсегментарные бронхи
Слайд 113
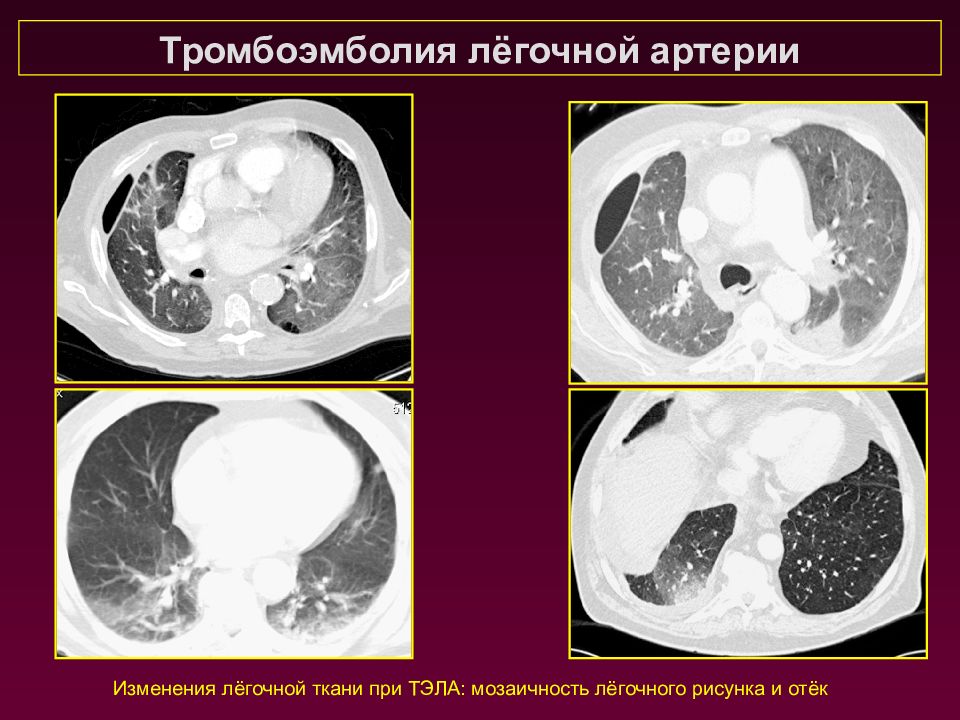
Тромбоэмболия лёгочной артерии Закупорка лёгочной артерии или её ветвей тромбами, которые образуются чаще в крупных венах нижних конечностей или таза (эмболия). В зарубежной литературе распространено более широкое понятие лёгочная эмболия, которое также включает в себя редкие воздушные, жировые эмболии, эмболии амниотической жидкостью, инородными телами, опухолевыми клетками Эмболизацию вызывают свободно расположенные в просвете вены тромбы, прикреплённые к её стенке лишь в зоне его основания (флотирующие тромбы). Оторвавшийся тромб с током крови через правые отделы сердца попадает в лёгочную артерию, облитерируя её просвет. Последствия этого зависят от размеров, количества эмболов, реакции лёгких и активности тромболитической системы организма. При эмболах небольших размеров симптомы отсутствуют. Крупные эмболы ухудшают перфузию сегментов или даже целых долей лёгкого, что приводит к нарушению газообмена и развитию гипоксии. В ответ на это рефлекторно сужается просвет сосудов малого круга кровообращения, повышается давление в лёгочных артериях. Увеличивается нагрузка на правый желудочек из-за высокого лёгочного сосудистого сопротивления, вызванного обструкцией и вазоконстрикцией. При тромбоэмболии мелких ветвей лёгочной артерии не сопровождается расстройствами гемодинамики и в 10% случаев развивается инфаркт лёгкого и вторичная инфарктная пневмония
Слайд 114
Тромбоэмболия лёгочной артерии Прямым СКТА-признаком ТЭЛА является визуализация эмболов, которые определяются в виде дефектов наполнения в стволе и ветвях легочной артерии, частично или полностью обтурирующих просвет сосудов. Другим прямым признаком является изменение сосудистой стенки, проявляющееся неравномерным утолщением, дистальным сужением сосуда и изменением размера сегментарных сосудов либо их отсутствием
Слайд 115
Тромбоэмболия лёгочной артерии Косвенные или непрямые признаки отражают изменения паренхимы легких (инфаркт, инфаркт с деструкцией, мозаичное кровоснабжение, одно- и двусторонние плевриты, перикардиты, расширение главных легочных артерий, расширение сегментарных артерий и дисковидные ателектазы)
Слайд 116
Тромбоэмболия лёгочной артерии В зависимости от размера тромбированных ветвей выделяют: ТЭЛА ствола и крупных ветвей ТЭЛА мелких ветвей Клинически ТЭЛА классифицируют на следующие типы: - массивная — поражено более 50% объёма сосудистого русла лёгких (эмболия лёгочного ствола и/или главных лёгочных артерий) и заболевание проявляется шоком и/или системной гипотензией; - субмассивная — поражено 30-50% объёма сосудистого русла лёгких (эмболия нескольких долевых или многих сегментарных лёгочных артерий) и проявляется симптомами правожелудочковой недостаточности; - немассивная — поражено менее 30% объёма сосудистого русла лёгких (эмболия мелких дистальных лёгочных артерий), проявления отсутствуют либо минимальны (инфаркт лёгкого)
Слайд 117
Тромбоэмболия лёгочной артерии Клиническая картина: Массивная ТЭЛА проявляется острой правожелудочковой недостаточностью с развитием шока и системной гипотензии (снижение артериального давления <90 мм рт.ст. или его падение на ≥40 мм рт.ст., что не связано с аритмией, гиповолемией или сепсисом). Могут возникать одышка, тахикардия, обморок. Часто приводит к летальному исходу (вплоть до нескольких минут) При субмассивной ТЭЛА артериальная гипотензия отсутствует, а давление в малом круге кровообращения повышается умеренно. При этом обнаруживают признаки дисфункции правого желудочка сердца и/или повреждения миокарда, что свидетельствует о повышенном давлении в лёгочной артерии. При немассивной ТЭЛА симптомы отсутствуют и через несколько дней возникает инфаркт лёгкого, который проявляется болью в грудной клетке при дыхании (за счёт раздражения плевры), лихорадкой, кашлем и, иногда, кровохарканьем и выявляется рентгенологически (типичные треугольные тени). При аускультации сердца обнаруживают усиление и акцент II тона над трёхстворчатым клапаном и лёгочной артерией, систолический шум в этих точках. Возможны расщепление II тона, ритм галопа, что считают плохим прогностическим признаком. В области инфаркта лёгкого выслушивают ослабление дыхания, влажные хрипы и шум трения плевры.
Слайд 118
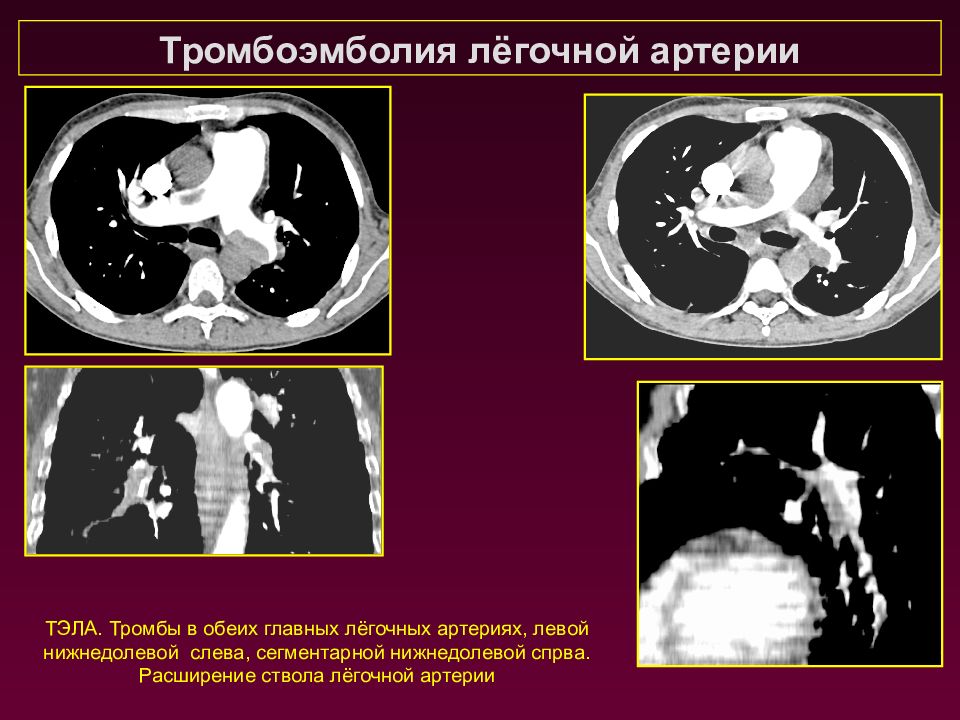
ТЭЛА. Тромбы в обеих главных лёгочных артериях, левой нижнедолевой слева, сегментарной нижнедолевой спрва. Расширение ствола лёгочной артерии Тромбоэмболия лёгочной артерии
Слайд 119
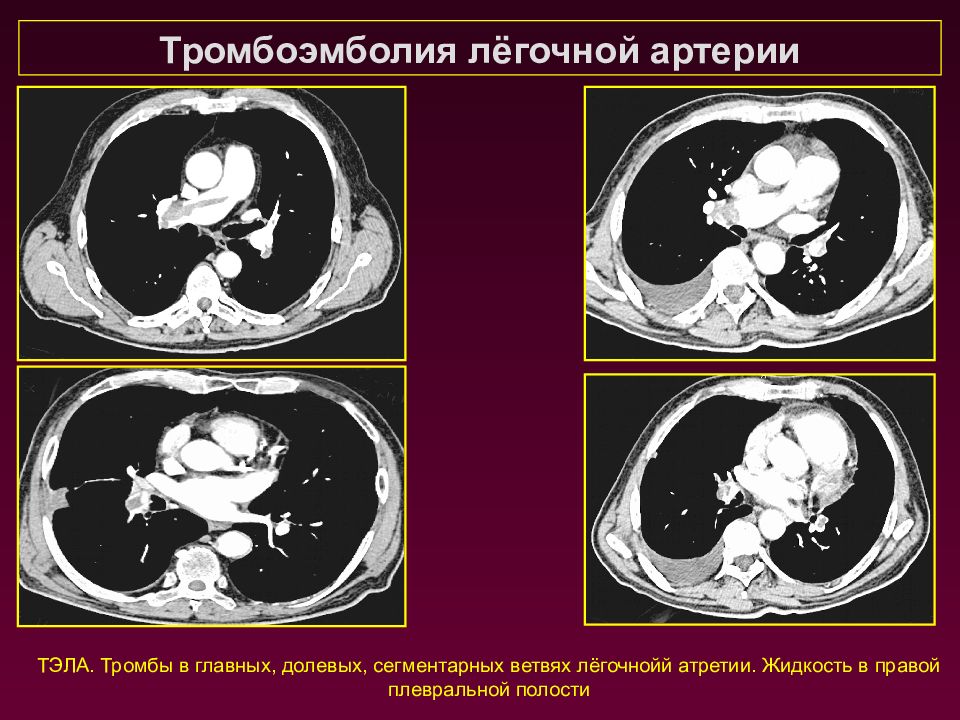
ТЭЛА. Тромбы в главных, долевых, сегментарных ветвях лёгочнойй атретии. Жидкость в правой плевральной полости Тромбоэмболия лёгочной артерии
Слайд 120
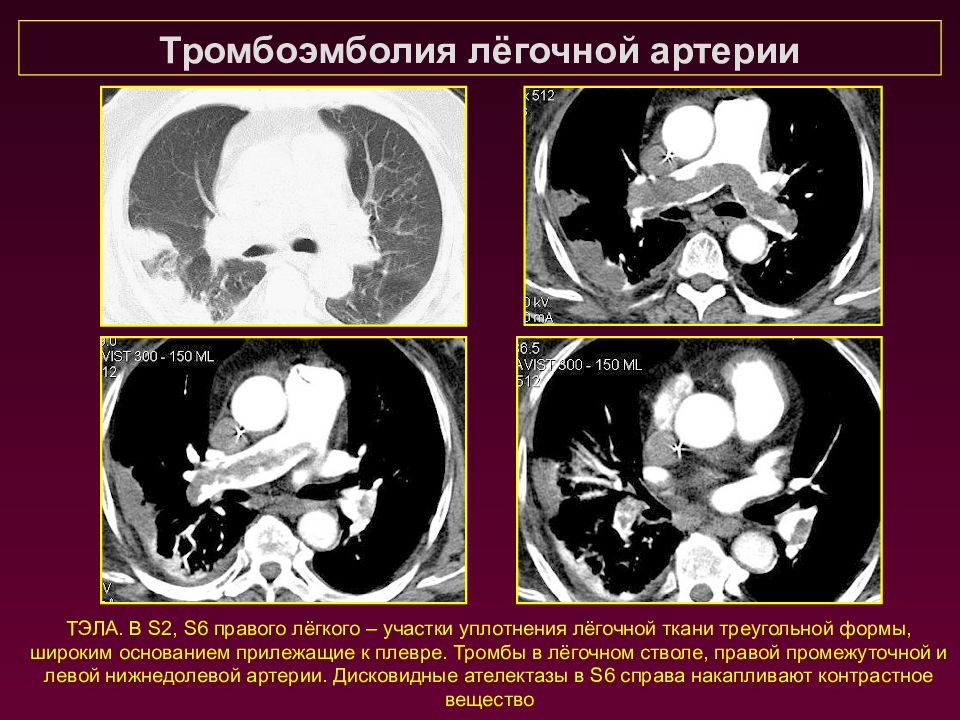
ТЭЛА. В S2, S6 правого лёгкого – участки уплотнения лёгочной ткани треугольной формы, широким основанием прилежащие к плевре. Тромбы в лёгочном стволе, правой промежуточной и левой нижнедолевой артерии. Дисковидные ателектазы в S6 справа накапливают контрастное вещество Тромбоэмболия лёгочной артерии
Слайд 121
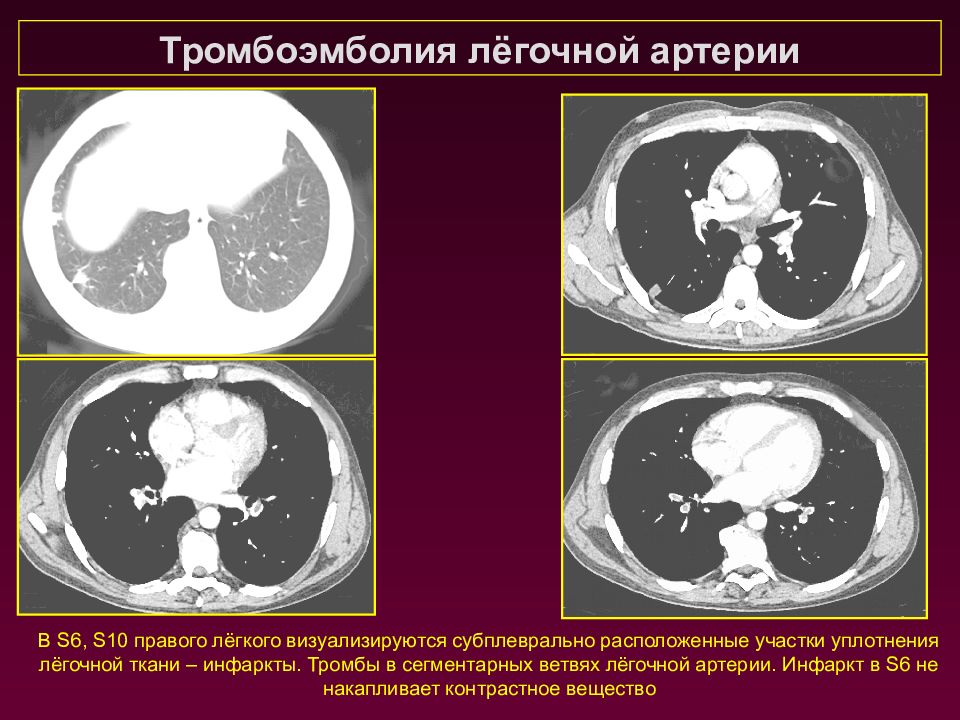
В S6, S10 правого лёгкого визуализируются субплеврально расположенные участки уплотнения лёгочной ткани – инфаркты. Тромбы в сегментарных ветвях лёгочной артерии. Инфаркт в S6 не накапливает контрастное вещество Тромбоэмболия лёгочной артерии
Слайд 122
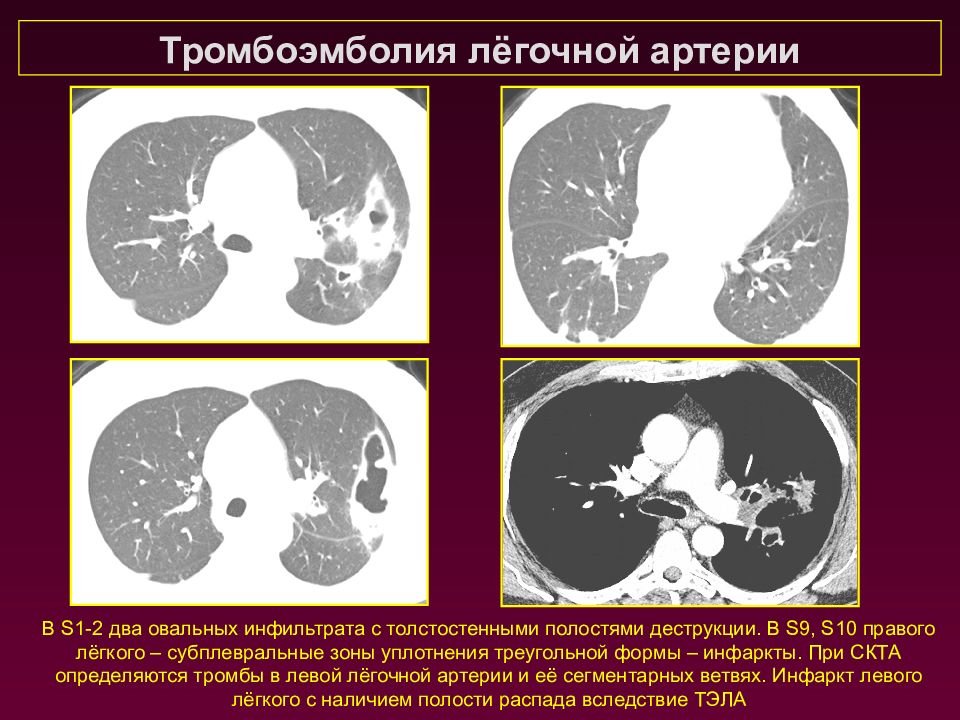
В S 1-2 два овальных инфильтрата с толстостенными полостями деструкции. В S 9, S 10 правого лёгкого – субплевральные зоны уплотнения треугольной формы – инфаркты. При СКТА определяются тромбы в левой лёгочной артерии и её сегментарных ветвях. Инфаркт левого лёгкого с наличием полости распада вследствие ТЭЛА Тромбоэмболия лёгочной артерии
Слайд 123
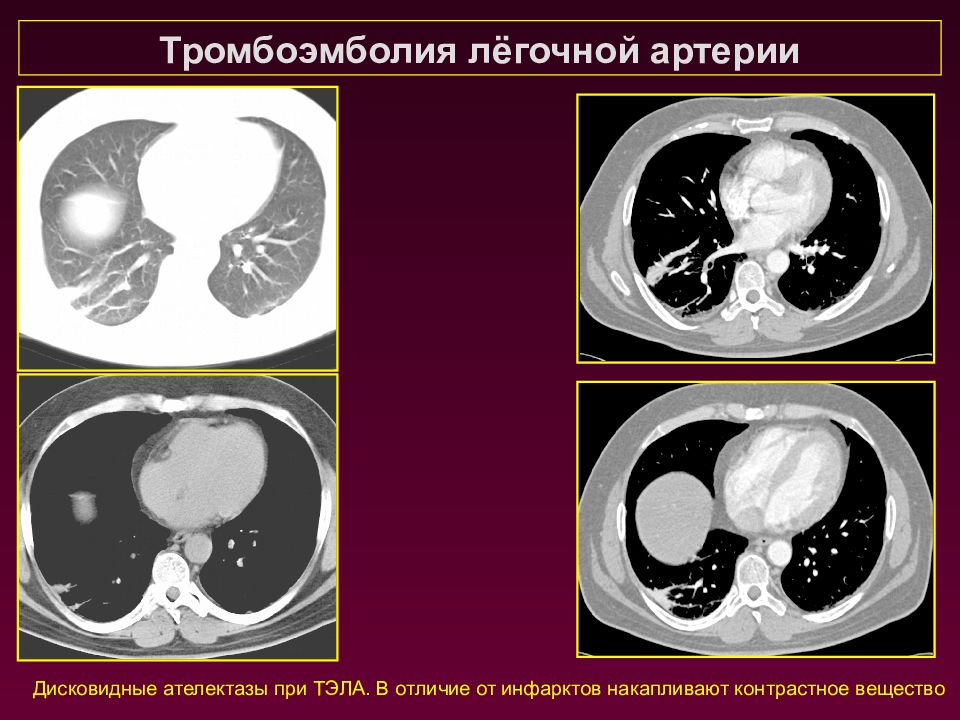
Дисковидные ателектазы при ТЭЛА. В отличие от инфарктов накапливают контрастное вещество Тромбоэмболия лёгочной артерии
Слайд 124
Изменения лёгочной ткани при ТЭЛА: мозаичность лёгочного рисунка и отёк Тромбоэмболия лёгочной артерии