Первый слайд презентации
Язвенная болезнь желудка и двенадцатиперстной кишки Доцент кафедры факультетской терапии В.В. Дубов
Язвенная болезнь (ЯБ) – хроническое рецидивирующее заболевание, протекающее с чередованием периодов обострения и ремиссии, основным признаком которого является образование дефекта (язвы) в стенке желудка и двенадцатиперстной кишки (ДПК), проникающего – в отличие от поверхностных повреждений слизистой оболочки (эрозий) – в подслизистый слой. Язвенная болезнь желудка и двенадцатиперстной кишки: определение
Слайд 3
Язвенная болезнь желудка и двенадцатиперстной кишки: эпидемиология Язвенн ой болезнь ю желудка (ЯБЖ) и ДПК в разных странах болеют 7-10 % взрослого населения (в РФ - 3 млн, оперируется каждый 10-й) Считается, что около 10% населения развитых стран страдают ЯБ хотя бы раз в жизни Распространённость язвы ДПК в 15-20 раз выше по сравнению с язвенной болезнью желудка Мужчины болеют чаще женщин (ЯБ ДПК в 2-4 раза, ЯБ желудка – примерно в 2 раза) Отмечается рост язвенных кровотечений, связанных с приемом НПВП
Различают: Язвенную болезнь. Симптоматические гастродуоденальные язвы. ЯБ, ассоциированную с НР. ЯБ, не ассоциированную с НР.
Слайд 5: В зависимости от локализации выделяют:
язвы желудка (кардиального и субкардиального отделов, тела желудка, антрального отдела, пилорического канала); язвы ДПК (луковицы и постбульбарного отдела); сочетанные язвы желудка и ДПК.
язвы малых (до 0,5 см в диаметре) размеров; язвы средних (0,6-1,9 см в диаметре) размеров; большие (2,0-3,0 см в диаметре) язвы; гигантские (свыше 3,0 см в диаметре) язвы. По числу язвенных поражений различают: одиночные язвы; множественные язвы.
Слайд 7: Отмечается стадия течения заболевания:
обострения; рубцевания (эндоскопически подтвержденная стадия "красного" и "белого" рубца); ремиссии; наличие рубцово-язвенной деформации желудка и ДПК.
Слайд 8: Осложнения ЯБ
Желудочно-кишечное кровотечение Перфорация полого органа Рубцовый стеноз Пенетрация Малигнизация
Слайд 9: Этиология язвенной болезни
К настоящему времени доказаны следующие основные причины язвенной болезни, для каждой из которых определены и изучены патофизиологические механизмы ее развития: избыточная продукция НС I ; местная инфекция бактериями H. pylori ; прием НПВП; другие факторы (курение, злоупотребление алкоголем, стресс).
Слайд 10: Патогенез язвенной болезни
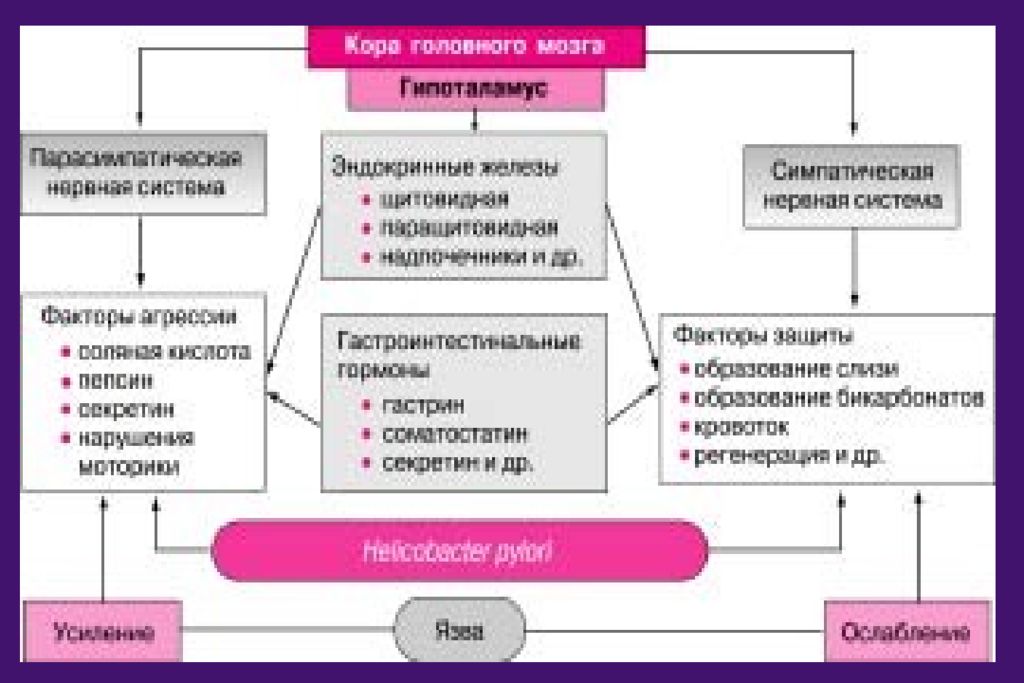
Решающее звено – дисбаланс между факторами «агрессии» и факторами «защиты» слизистой оболочки желудка и двенадцатиперстной кишки Патогенез язвенной болезни
Слайд 13
Генетическая предрасположенность: Увеличение массы обкладочных клеток Повышенное образование гастрина в ответ на приём пищи Нарушение нейроэндокринной регуляции: Усиление вагусного влияния Гиперплазия и гиперфункция G-,ECL- клеток, продуцирующих гастрин и гистамин Избыточная продукция HCl
Слайд 16: Инфекция H. pylori
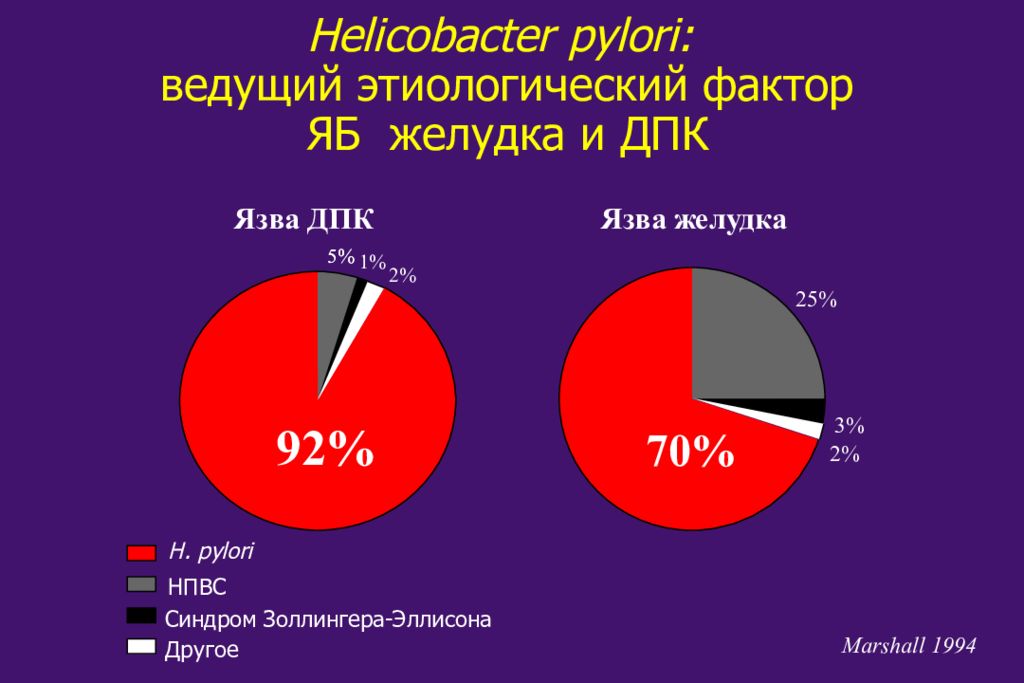
Более 70% взрослого населения и 40% детей в России инфицировано H.pylori С инфекцией H.pylori связаны: 92 % случаев язвенной болезни двенадцатиперстной кишки 70% случаев язвенной болезни желудка более 50 % случаев рака желудка Российская гастроэнтерологическая ассоциация Российская группа по изучению H.pylori
Слайд 17
Helicobacter pylori: ведущий этиологический фактор ЯБ желудка и ДПК Marshall 1994 Язва ДПК Язва желудка H. pylori НПВС Синдром Золлингера-Эллисона Другое 5% 92% 70% 5% 1% 2% 25% 3% 2%
Слайд 18
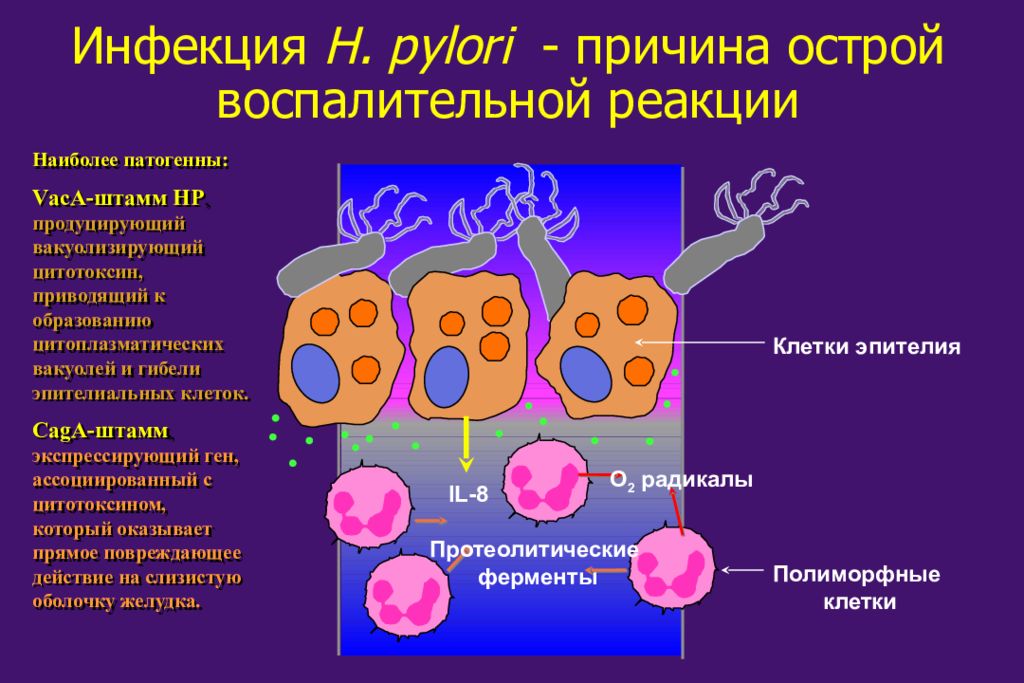
IL-8 Протеолитические ферменты O 2 радикалы Инфекция H. pylori - причина острой воспалительной реакции Клетки эпителия Полиморфные клетки Наиболее патогенны: VасА-штамм НР, продуцирующий вакуолизирующий цитотоксин, приводящий к образованию цитоплазматических вакуолей и гибели эпителиальных клеток. CagA-штамм, экспрессирующий ген, ассоциированный с цитотоксином, который оказывает прямое повреждающее действие на слизистую оболочку желудка.
Слайд 19
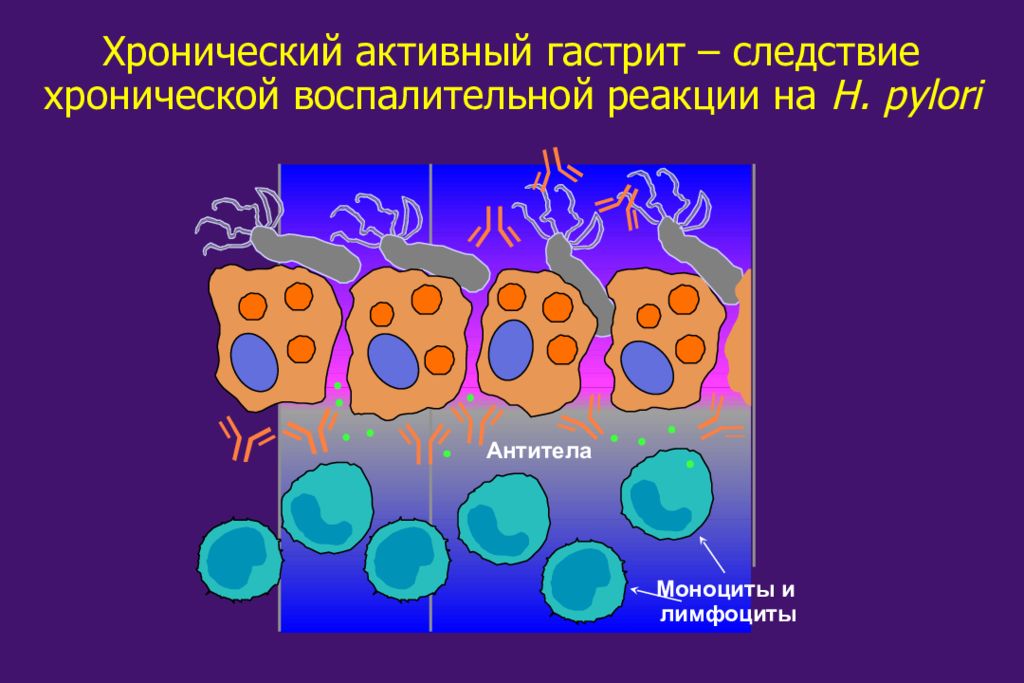
Антитела Моноциты и лимфоциты Хронический активный гастрит – следствие хронической воспалительной реакции на H. pylori
Слайд 20
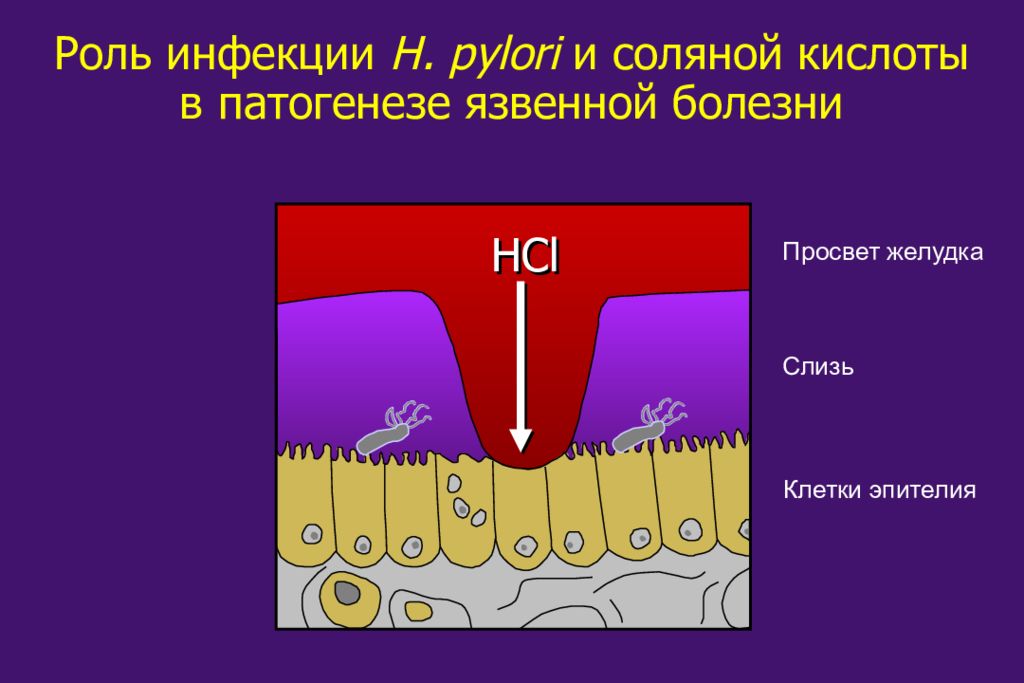
Роль инфекции H. pylori и соляной кислоты в патогенезе язвенной болезни Клетки эпителия Слизь Просвет желудка HCl
Слайд 21
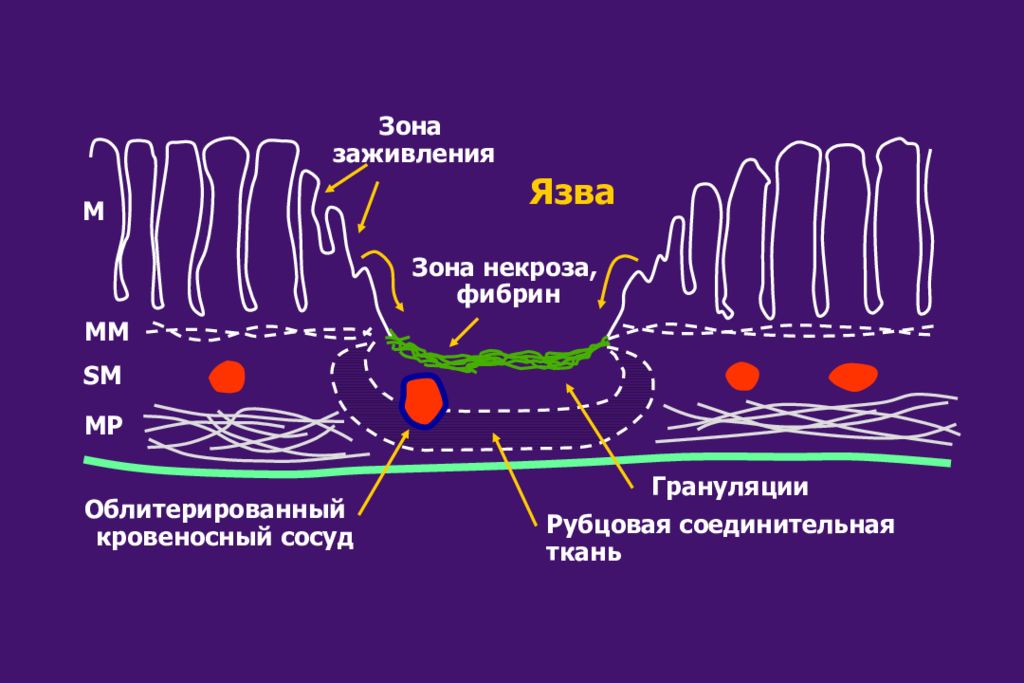
Облитерированный кровеносный сосуд Руб цовая соединительная ткань Грануляции Зона заживления Язва Зона некроза, фибрин M MM SM MP
Слайд 22: Клиническая картина
Ведущим синдромом обострения ЯБ являются боли в подложечной области, которые могут иррадиировать в левую половину грудной клетки и левую лопатку, грудной или поясничный отдел позвоночника. Боли возникают сразу после приема пищи (при язвах кардиального и субкардиального отделов желудка), через полчаса-час после еды (при язвах тела желудка), При язвах пилорического канала и луковицы ДПК обычно наблюдаются поздние боли (через 2-3 часа после еды), голодные боли, возникающие натощак и проходящие после приема пищи, а также ночные боли. Боли проходят после приема антацидов, антисекреторных и спазмолитических препаратов, применения тепла.
Слайд 23
Синдром язвенной диспепсии: отрыжка кислым, изжога, тошнота, запоры. Характерным симптомом является рвота кислым желудочным содержимым, возникающая на высоте болей и приносящая облегчение, в связи с чем больные могут вызывать ее искусственно. При обострении заболевания часто отмечается похудание, поскольку, несмотря на сохраненный аппетит, больные ограничивают себя в еде, опасаясь усиления болей. Следует считаться также и с возможностью бессимптомного течения язвенной болезни. По некоторым данным, частота таких случаев может достигать 30%.
Слайд 24: При объективном исследовании
В период обострения язвенной болезни часто удается выявить болезненность в эпигастральной области при пальпации, сочетающуюся с умеренной резистентностью мышц передней брюшной стенки. Также может обнаруживаться локальная перкуторная болезненность в этой же области (симптом Менделя). Однако эти признаки не являются строго специфичными для обострения язвенной болезни.
Слайд 25: Желудочно-кишечное кровотечение
Наблюдается у 15-20% больных ЯБ, чаще при желудочной локализации язв. Оно проявляется рвотой содержимым типа "кофейной гущи" (гематемезис) или черным дегтеобразным стулом (мелена). При массивном кровотечении и невысокой секреции соляной кислоты, а также локализации язвы в кардиальном отделе желудка в рвотных массах может отмечаться примесь неизмененной крови. Иногда на первое место в клинической картине язвенного кровотечения выступают общие жалобы (слабость, потеря сознания, снижение артериального давления, тахикардия), тогда как мелена может появиться лишь спустя несколько часов.
Слайд 26: Перфорация полого органа
Встречается у 5-15% больных ЯБ, чаще у мужчин. К ее развитию предрасполагают физическое перенапряжение, прием алкоголя, переедание. Иногда перфорация возникает внезапно, на фоне бессимптомного ("немого") течения язвенной болезни. Перфорация язвы клинически проявляется острейшими ("кинжальными") болями в подложечной области, развитием коллаптоидного состояния. При обследовании больного обнаруживаются "доскообразное" напряжение мышц передней брюшной стенки и резкая болезненность при пальпации живота, положительный симптом Щеткина-Блюмберга. В дальнейшем, иногда после периода мнимого улучшения прогрессирует картина разлитого перитонита.
Слайд 27: Рубцовый стеноз
Формируется обычно после рубцевания язв, расположенных в пилорическом канале или начальной части двенадцатиперстной кишки. Нередко развитию данного осложнения способствует операция ушивания прободной язвы данной области. Наиболее характерными клиническими симптомами стеноза привратника являются рвота пищей, съеденной накануне, а также отрыжка с запахом "тухлых" яиц. При пальпации живота в подложечной области можно выявить "поздний шум плеска" (симптом Василенко), иногда становится видимой перистальтика желудка. При декомпенсированном стенозе привратника может прогрессировать истощение больных, присоединяются электролитные нарушения.
Слайд 28: Пенетрация
Это проникновение язвы желудка или двенадцатиперстной кишки в окружающие ткани: поджелудочную железу, малый сальник, желчный пузырь и др. При пенетрации язвы появляются упорные боли, которые теряют прежнюю связь с приемом пищи, повышается температура тела, в анализах крови выявляется повышение СОЭ. Наличие пенетрации язвы подтверждается рентгенологически и эндоскопически.
Слайд 29: Малигнизация
Является не таким частым осложнением язв желудка, как считалось ранее. За малигнизацию язвы нередко ошибочно принимаются случаи своевременно не распознанного инфильтративно-язвенного рака желудка. Диагностика малигнизации язвы не всегда оказывается простой. Клинически иногда удается отметить изменение течения язвенной болезни с утратой периодичности и сезонности обострений. В анализах крови выявляют анемию, повышенное СОЭ. Окончательное заключение ставится при гистологическом исследовании биоптатов, взятых из различных участков язвы.
Слайд 30: Диагностика
Лабораторные методы Общий анализ крови: Клинический анализ крови при неосложненном течении язвенной болезни чаще всего остается без существенных изменений. Иногда отмечается незначительное повышение содержания гемоглобина и эритроцитов, но может обнаруживаться и анемия, свидетельствующая о явных или скрытых кровотечениях. Лейкоцитоз и ускорение СОЭ встречаются при осложненных формах язвенной болезни. Анализ кала на скрытую кровь.
Слайд 31: Инструментальные методы
Рентгенологическое исследование. Фиброгастродуоденоскопия с прицельной биопсией с последующим гистологическим исследованием биоптатов. Рн-метрия. Методы диагностики инфекции Helicobacter pylori.
Слайд 32: Искусственное контрастирование желудка путем приема внутрь водной взвеси сульфата бария
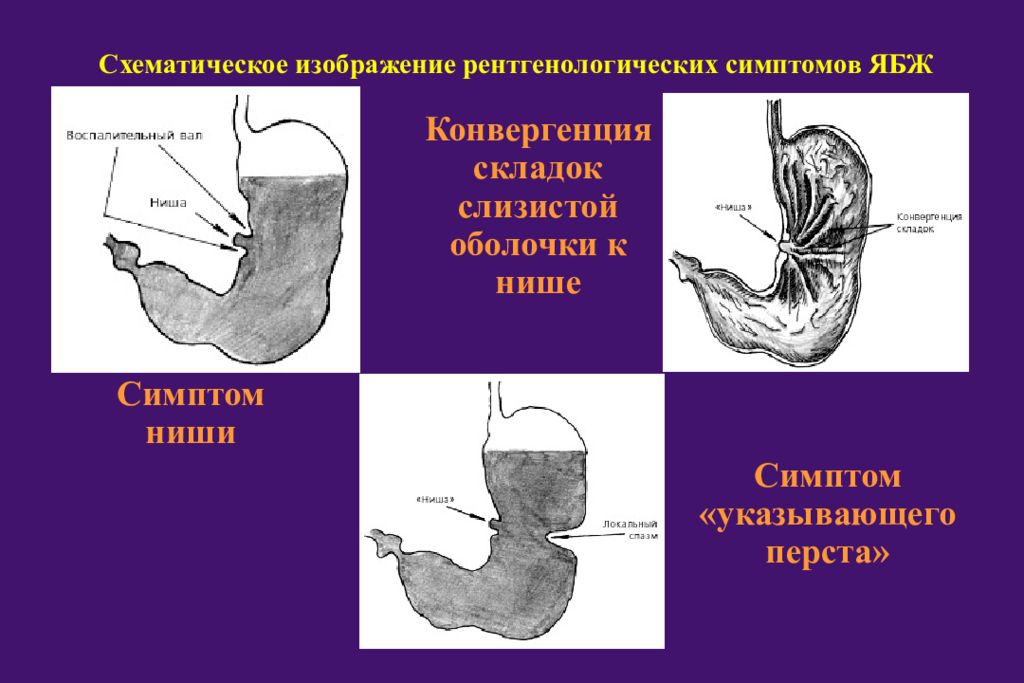
Наиболее типичными рентгенологическими признаками язвы желудка или двенадцатиперстной кишки являются: 1) симптом «ниши» (контура или рельефа слизистой) с воспалительным валиком вокруг нее; 2) конвергенция складок слизистой оболочки к нише; 3) симптом «указующего перста» (симптом де Кервена); 4) Ускоренное продвижение бариевой взвеси в области изъязвления ( симптом местной гипермобильности); 5) наличие большого количества жидкости в желудке натощак (неспецифический признак).
Слайд 33
Схематическое изображение рентгенологических симптомов ЯБЖ Симптом ниши Конвергенция складок слизистой оболочки к нише Симптом «указывающего перста»
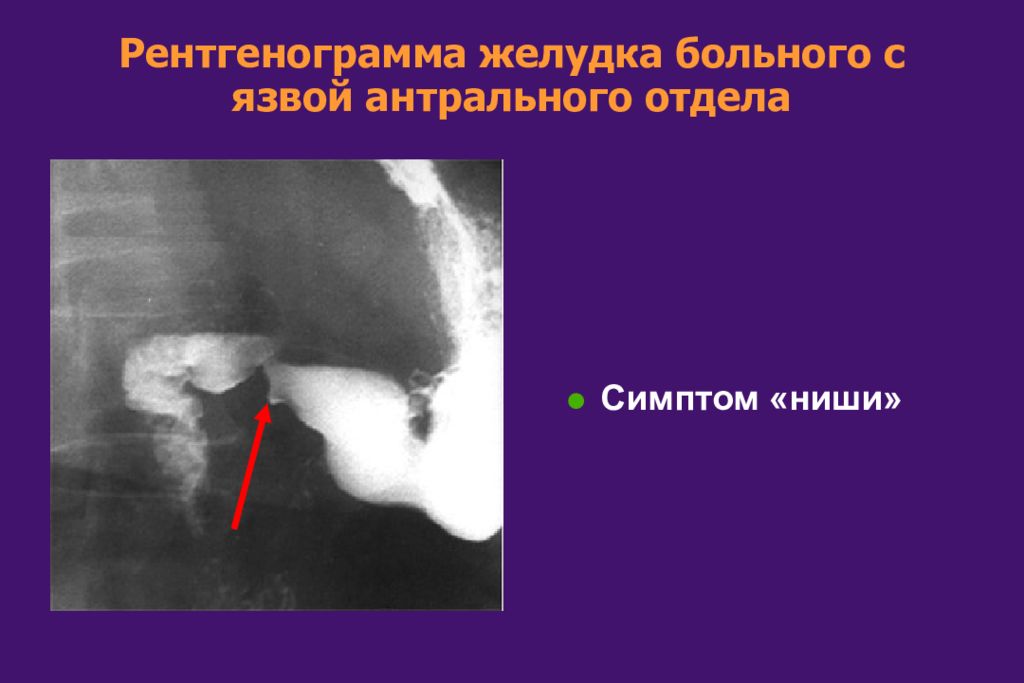
Слайд 34: Рентгенограмма желудка больного с язвой антрального отдела
Симптом «ниши»
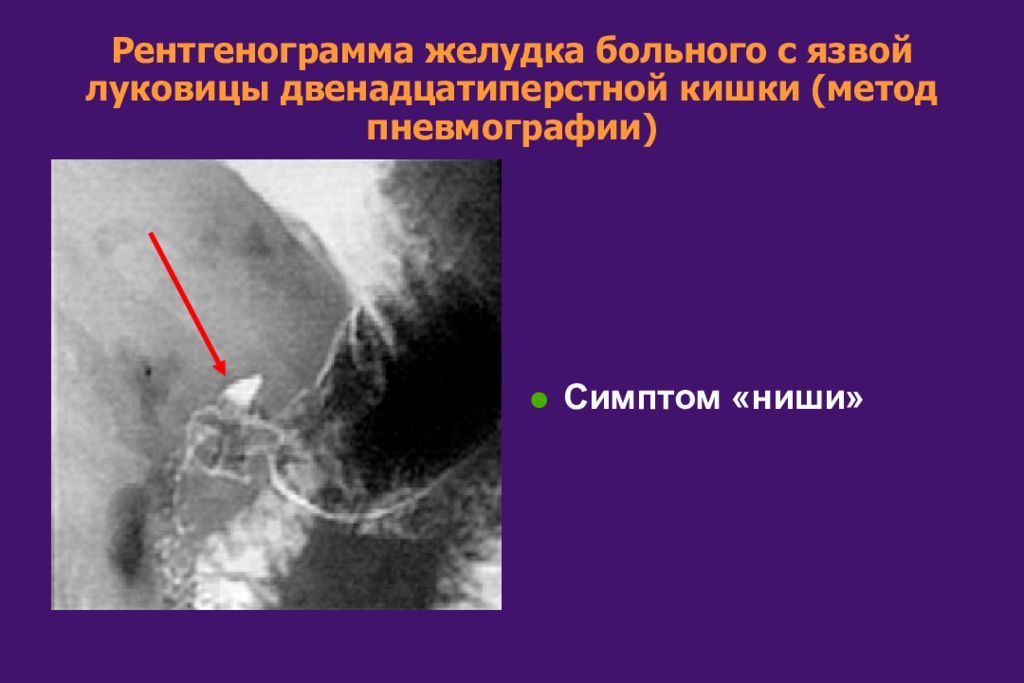
Слайд 35: Рентгенограмма желудка больного с язвой луковицы двенадцатиперстной кишки (метод пневмографии)
Симптом «ниши»
Слайд 36: ФГДС позволяет:
1. Выявить язвенный дефект и описать его локализацию, размеры, характер, наличие и распространенность сопутствующего воспаления слизистой; 2. Обеспечить объективный контроль за эффективностью противоязвенного лечения, скоростью и качеством рубцевания; 3. Проводить высокоэффективное местное лечение язвы путем введения различных лекарственных веществ непосредственно в область поражения или облучения язвы низкоинтенсивным гелий-неоновым лазером (эндоскопическая лазеротерапия).
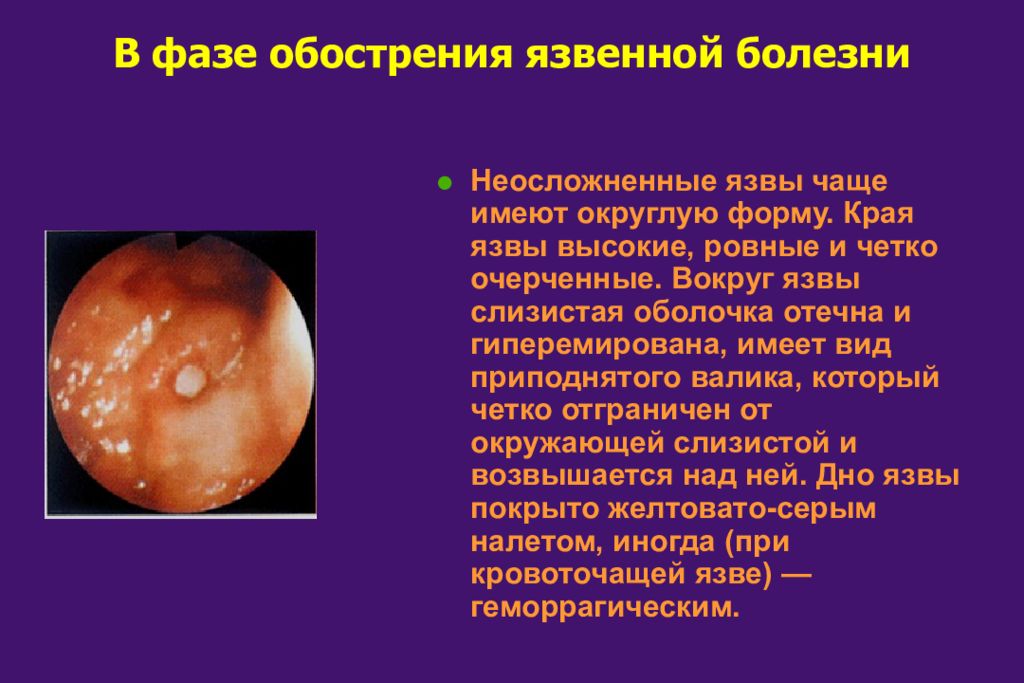
Слайд 37: В фазе обострения язвенной болезни
Неосложненные язвы чаще имеют округлую форму. Края язвы высокие, ровные и четко очерченные. Вокруг язвы слизистая оболочка отечна и гиперемирована, имеет вид приподнятого валика, который четко отграничен от окружающей слизистой и возвышается над ней. Дно язвы покрыто желтовато-серым налетом, иногда (при кровоточащей язве) — геморрагическим.
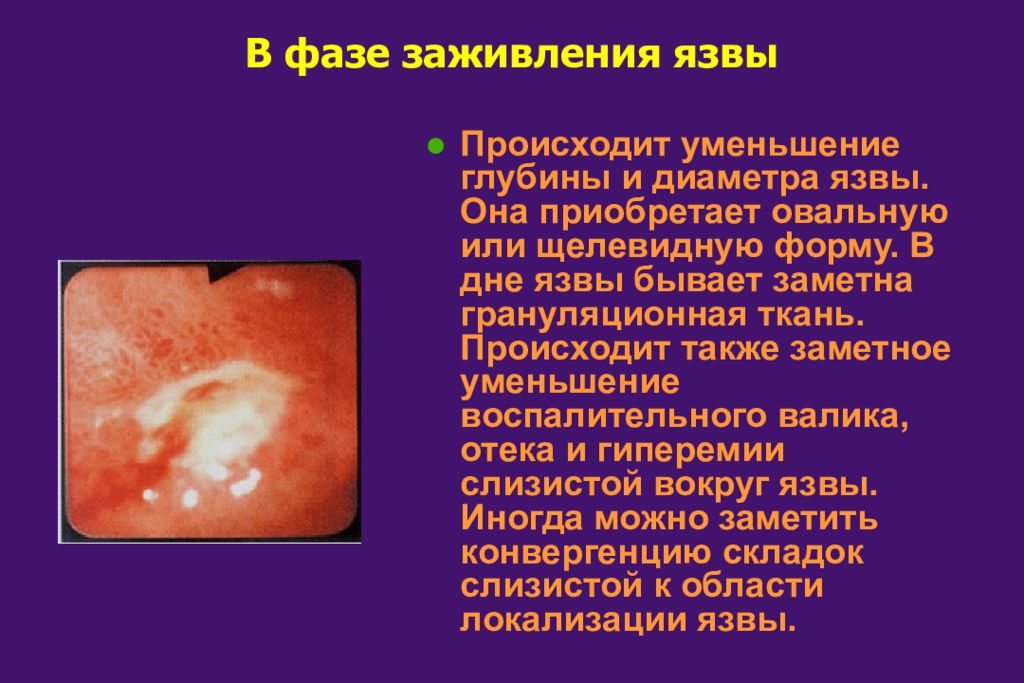
Слайд 38: В фазе заживления язвы
Происходит уменьшение глубины и диаметра язвы. Она приобретает овальную или щелевидную форму. В дне язвы бывает заметна грануляционная ткань. Происходит также заметное уменьшение воспалительного валика, отека и гиперемии слизистой вокруг язвы. Иногда можно заметить конвергенцию складок слизистой к области локализации язвы.
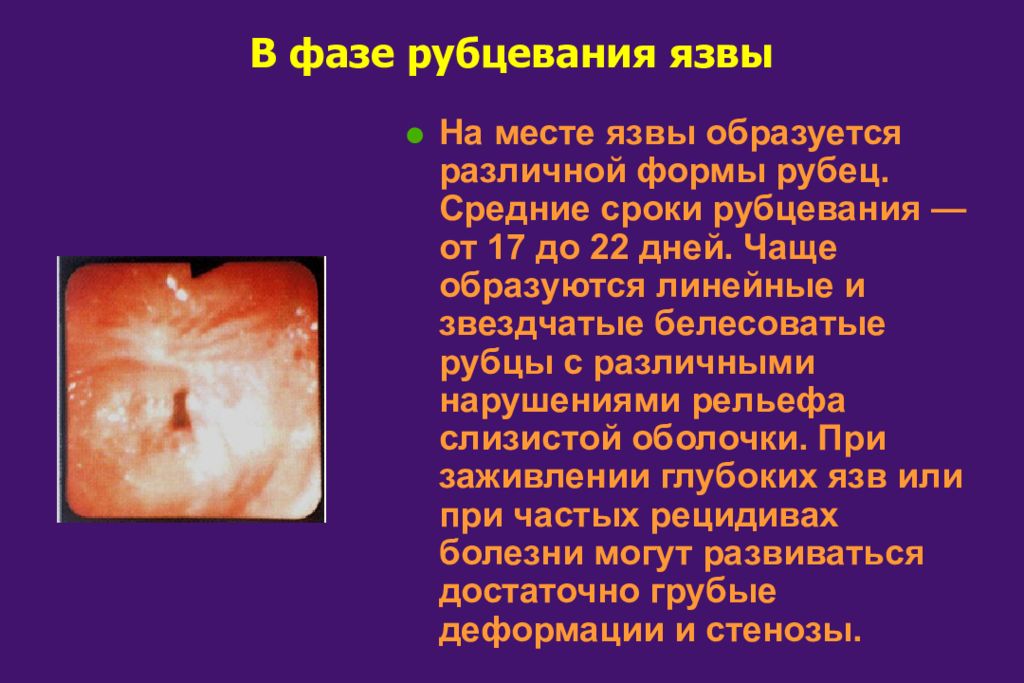
Слайд 39: В фазе рубцевания язвы
На месте язвы образуется различной формы рубец. Средние сроки рубцевания — от 17 до 22 дней. Чаще образуются линейные и звездчатые белесоватые рубцы с различными нарушениями рельефа слизистой оболочки. При заживлении глубоких язв или при частых рецидивах болезни могут развиваться достаточно грубые деформации и стенозы.
Слайд 40: Основные методы диагностики инфекции НР и показания к их применению
Метод диагностики Показания к применению Чувствитель -ность Специфич- ность Серологический Скрининговая диагностика инфекции НР 90% 90% Микробиологический Определение чувствительности НР к антибиотикам 80-90% 95% Морфологический Первичная диагностика инфекции НР у больных ЯБ 90% 90% Быстрый уреазный тест Первичная диагностика инфекции НР у больных ЯБ 90% 90% Дыхательный тест Контроль полноты эрадикации 95% 100%
Слайд 41: Дифференциальная диагностика
Симптоматические гастродуоденальные язвы (особенно лекарственные) часто развиваются остро, проявляясь иногда внезапным желудочно-кишечным кровотечением или прободением язв, протекают с нетипичными клиническими проявлениями (стертой картиной обострения, отсутствием сезонности и периодичности).
Слайд 42: Дифференциальная диагностика
Гастродуоденальные язвы при синдроме Золлингера-Эллисона отличаются от обычной язвенной болезни крайне тяжелым течением, множественной локализацией (нередко даже в тощей кишке), упорными поносами. При обследовании таких больных отмечается резко повышенный уровень желудочного кислотовыделения (особенно в базальных условиях), определяется увеличенное содержание гастрина в сыворотке крови (в 3-4 раза по сравнению с нормой). В распознавании синдрома Золлингера-Эллисона помогают провокационные тесты (с секретином, глюкагоном и др.), ультразвуковое исследование поджелудочной железы.
Слайд 43: Дифференциальная диагностика
Гастродуоденальные язвы у больных гиперпаратиреозом отличаются от язвенной болезни (помимо тяжелого течения, с частыми рецидивами, наклонностью к кровотечениям и перфорации) наличием признаков повышенной функции паращитовидных желез (мышечной слабости, болей в костях, жажды, полиурии). Диагноз ставится на основании изучения содержания кальция и фосфора в сыворотке крови, выявления признаков гипертиреоидной остеодистрофии, характерных симптомов поражения почек и неврологических расстройств.
Слайд 44: Дифференциальная диагностика
В пользу злокачественного характера поражения говорят его очень большие размеры (особенно у больных молодого возраста), локализация язвенного дефекта на большой кривизне желудка, наличие повышения СОЭ и гистаминустойчивой ахлоргидрии. При рентгенологическом и эндоскопическом исследовании в случаях злокачественных изъязвлений желудка выявляют неправильную форму язвенного дефекта, его неровные и бугристые края, инфильтрацию слизистой оболочки желудка вокруг язвы, ригидность стенки желудка в месте изъязвления. Окончательное заключение о характере язвенного поражения выносится после гистологического исследования биоптатов язвы.
Слайд 45
Основные цели терапии ЯБ желудка и ДПК Снижение секреции соляной кислоты (уменьшение агрессивного воздействия и создание условий для действия антибиотиков) Cанация слизистой оболочки желудка и двенадцатиперстной кишки от H. pylori Предупреждение рецидивов и осложнений
Слайд 46: Главное правило антисекриторной терапии
Уровень внутрижелудочной рН в течение суток (около 18 часов) должен быть выше 3 Этому правилу на сегодняшний день соответствуют только ИПП Прием ИПП ведется строго по протоколу (омепразол 10 мг / сут, рабепразол 20 мг / сут, лансопразол 30 мг / сут, пантопразол 40 мг / сут, эзомепразол (нексиум) 40 мг / сут) с эндоскопическим контролем через 4, 6 недель при ЯБДПК и 6, 8 недель - ЯБЖ.
Слайд 47
Эволюция терапии кислотозависимых заболеваний Ингибиторы протонной помпы Омепразол, лансопразол, пантопразол, рабепразол Изомеры ингибиторов протонной помпы Нексиум ® … 19 9 0 -е 2000 -е 1980-е Блокаторы Н 2 -рецепторов гистамина Циметидин, ранитидин, фамотидин, низатидин, роксатидин
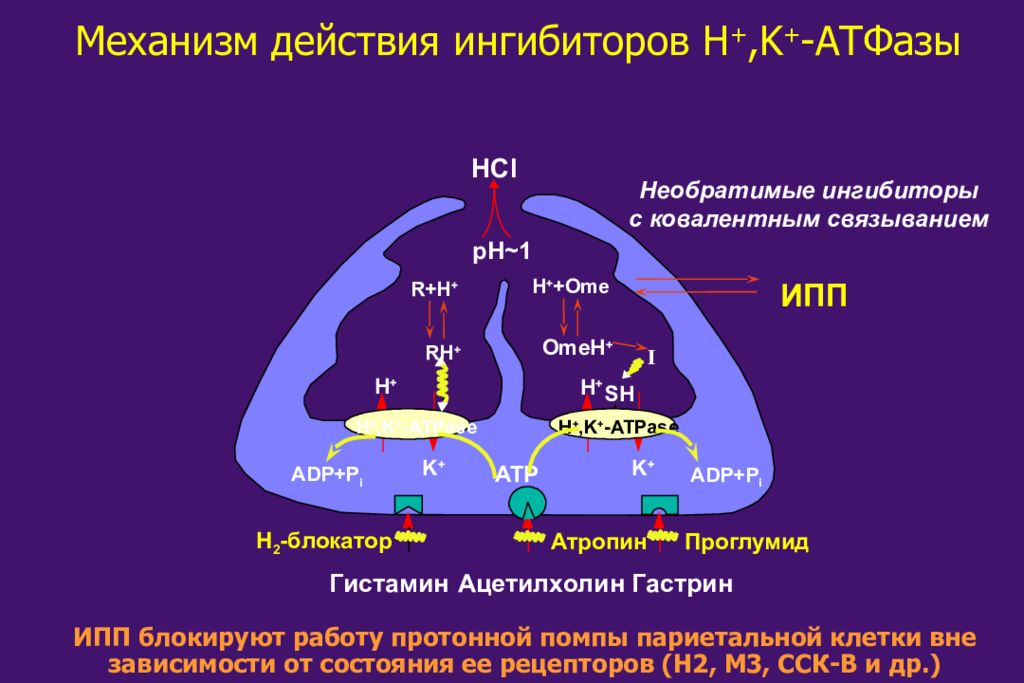
Слайд 48
Механизм действия ингибиторов H +,K + -AT Ф a зы Гистамин Ацетилхолин Гастрин Атропин Проглумид H 2 - блокатор H + K + K + H + H +,K + -ATPase H +,K + -ATPase ADP+P i ATP ADP+P i HCl pH~1 SH Необратимые ингибиторы с ковалентным связыванием ИПП H + +Ome OmeH + I R+H + RH + ИПП блокируют работу протонной помпы париетальной клетки вне зависимости от состояния ее рецепторов (Н2, М3, ССК-В и др.)
Слайд 49: Схемы поддерживающей терапии ЯБ
Ежедневный прием половинных доз ИПП снижает частоту рецидивов ЯБ до 15% в течение года. Терапия «по требованию» Терапия «выходного дня»: Отдых с Пн по Четв. Прием с Пят. по Воскр. Снижает частоту обострений ЯБ только до 35% в год
Слайд 50: Каким должен быть режим антихеликобактерной терапии?
Эффективным (эрадикация H.Pylori не менее 80%) Простым Хорошо переносимым Экономически оправданным
Слайд 51: Маастрихт 3» - лечение (1)
Терапия первой линии: ИПП в стандартной дозе 2 раза в сут. Кларитромицин 500 мг 2 раза в сут. Амоксициллин 1000 мг 2 раза в сут. или Метронидазол 500 мг 2 раза в сутки * Длительность терапии – не менее 7 дней, до 10 дней * При резистентности к метронидазолу менее 40% Malfertheiner P. Current concepts in the management of Helicobacter pylori infection Maastricht III Consensus Report. Gut 2007;56:772-81
Слайд 52: Маастрихт 3» - лечение (2)
Терапия второй линии: ИПП в стандартной дозе 2 раза в сутки Висмута субцитрат 120 мг 4 раза в сутки Метронидазол 500 мг 3 раза в сутки Тетрациклин 250 мг 4 раза в сутки Длительность терапии – не менее 10 дней, до 14 дней * При резистентности к метронидазолу менее 40% Malfertheiner P. Current concepts in the management of Helicobacter pylori infection Maastricht III Consensus Report. Gut 2007;56:772-81
Слайд 53: Абсолютными показаниями к экстренному хирургическому вмешательству являются:
перфорация язвы; профузное язвенное кровотечение с явлениями геморрагическорго шока или не купирующееся консервативно (в.т.ч. с использованием доступного арсенала эндоскопических методик).
Слайд 54: Абсолютными показаниями к срочному хирургическому вмешательству являются:
декомпенсированный пилородуоденальный стеноз ; высокий риск рецидива при остановившемся язвенном кровотечении или рецидивирующее кровотечение.
Слайд 55: Абсолютными показаниями к плановому хирургическому вмешательству являются:
компенсированный и субкомпенсированный пилородуоденальный стеноз ; пенетрирующая язва ; подтвержденное гистологически злокачественное перерождение язвы.
Слайд 56: Относительными показаниями к хирургическому лечению язвенной болезни являются:
тяжелое течение язвенной болезни: частота рецидивов более 2 раз в год, недостаточная эффективность стандартной медикаментозной терапии длительно не рубцующиеся на фоне традиционной терапии язвы: язва желудка - более 8 недель, язва ДПК - более 4 недель повторные кровотечения в анамнезе на фоне адекватной терапии каллезные язвы не рубцующиеся в течение 4-6 месяцев рецидив язвы после ранее проведенного ушивания по поводу перфорации множественные язвы в сочетании с высокой кислотностью желудочного сока отсутствие возможности для регулярного полноценного лечения желание больного радикально излечиться непереносимость компонентов медикаментозной терапии