Первый слайд презентации: Геморрагический васкулит у детей Зав.кафедрой факультетской педиатрии профессор Г.В. Санталова
Слайд 2: Впервые заболевание в 1801 году описал Хебердел в МКБ Х – «аллергическая пурпура» болезнь или пурпура Шейнлейн-Геноха Геморрагическая пурпура
Классификация вазопатий : Наследственные: Болезнь Рэндю-Ослера Ангиоматоз сетчатки Гиппеля-Линдау Синдром Луи-Барр Приобретенные: Системные васкулиты Симптоматические васкулиты при системных заболеваниях соединительной ткани Инфекционные и токсические вазопатии Геморрагическая саркома Капоши
Слайд 4: Системные васкулиты -
заболевания характеризующиеся первичным поражением стенки сосудов различного калибра по типу очагового воспаления и и вторичным вовлечением в патологический процесс органов и тканей области сосудистого повреждения
Слайд 5: Диагностическая классификация васкулитов Jennette JC, Falk RJ. N Engl J Med. 1997;337:1512-1523
Поражение артерий крупного калибра: Гигантоклеточный артериит Неспецифический аортоартериит (Такаясу) Поражение артерий среднего калибра: Узелковый полиартериит Синдром Кавасаки
Слайд 6
Поражение артерий мелкого калибра с отложением иммунных комплексов: Васкулит гиперчувствительности Пурпура Шенлейна-Геноха Синдром Бехчета Криоглобулинемия Вторичный васкулит (СКВ, ДМ, РА ) Поражение артерий мелкого калибра без иммунокомплексных депозитов ( пауцииммунные ) Гранулематоз Вегенера Васкулит Чарга – Стросса Микроскопический полиангиит
Слайд 7
Геморрагический иммунный микротромбоваскулит – иммуннокомплексное заболевание, характеризующееся повреждением микрососудов циркулирующими иммунными комплексами с последующим множественным микротромбообразованием в сосудах кожи, суставов, внутренних органов Чаще болеют мальчики 2:1 Пик заболеваемости в возрасте от 2 до 8 лет Распространенность 13,5 -25 :100000 Геморрагический васкулит или болезнь Шейнлейн-Геноха
Слайд 8: Этиология:
Инфекционные агенты Вакцинации Пищевая и медикаментозная аллергия Переохлаждение Стресс
Слайд 9: Патогенез ГВ
Образование ЦИК Феномен Артюсса (местная аллергическая реакция с воспалением и некрозом ткани при повторном подкожном или внутримышечном введении антигена - лекарственных средств и сывороток) Активация тромбоцитов 1 фаза ДВС-синдрома (выраженная гиперкоагуляция — значительно укорачивается время свертывания крови)
Слайд 10: Патофизиология
В основе патологических проявлений болезни Шенлейна-Геноха лежит: воспалительная реакция артериол и сосудов капиллярной сети нарушение структуры и функции эндотелия массивное тромбирование микроциркуляции серозное воспаление сосудистой стенки и периваскулярной ткани, происходящая под действием циркулирующих иммунных комплексов В крови повышено содержание иммуноглобулина А Иг А преобладает в составе иммунных комплексов Иг А обнаруживается в виде гранул при микроскопии биоптатов кожи и почек
Слайд 11: Причина формирования иммунных комплексов
инфицирование прием лекарственных препаратов изменение белкового состава плазмы Структурные изменения сосудистой стенки и нарушение синтеза коллагена приводят к контактной стимуляции тромбоцитов и провоцируют микротромбирование Локализация и выраженность клинических проявлений определяется зоной и массивностью поражения сосудов
Слайд 12: Патогенез телеангиэктатической геморрагии
неполноценность соединительной ткани структурные изменения соединительной ткани уменьшение содержания коллагена в сосудистой стенке Это приводит к: очаговому истончению стенок микрососудов расширению их просвета неполноценности локального гемостаза в связи с недостаточностью субэндотелия
основная роль - повышение содержания белка в плазме резкое увеличение вязкости крови замедление кровотока тромбообразование стаз и повреждение мелких сосудов «окутывание» тромбоцитов муфтой из белка, что приводит к их функциональной неполноценности
Слайд 15: С практической точки зрения следует выделять
Клинические формы: Простая (кожная, изолированная) Смешанные формы: Кожно-суставной синдром Пурпура с абдоминальным синдромом Пурпура с поражением почек Редкие варианты (кардит, неврологические расстройства)
Слайд 16: Течение ГВ:
Острое (3-4 недели) Затяжное (до 3-6 мес) Волнообразное Рецидивирующее Осложнения: Инвагинация кишечника, перфорация, Тромбозы и инфаркты органов Кровотечения из ЖКТ, почек, ВЧК Церебральные расстройства, невриты Развернутая клиника ДВС-синдрома
Слайд 17: Клинические проявления ГВ
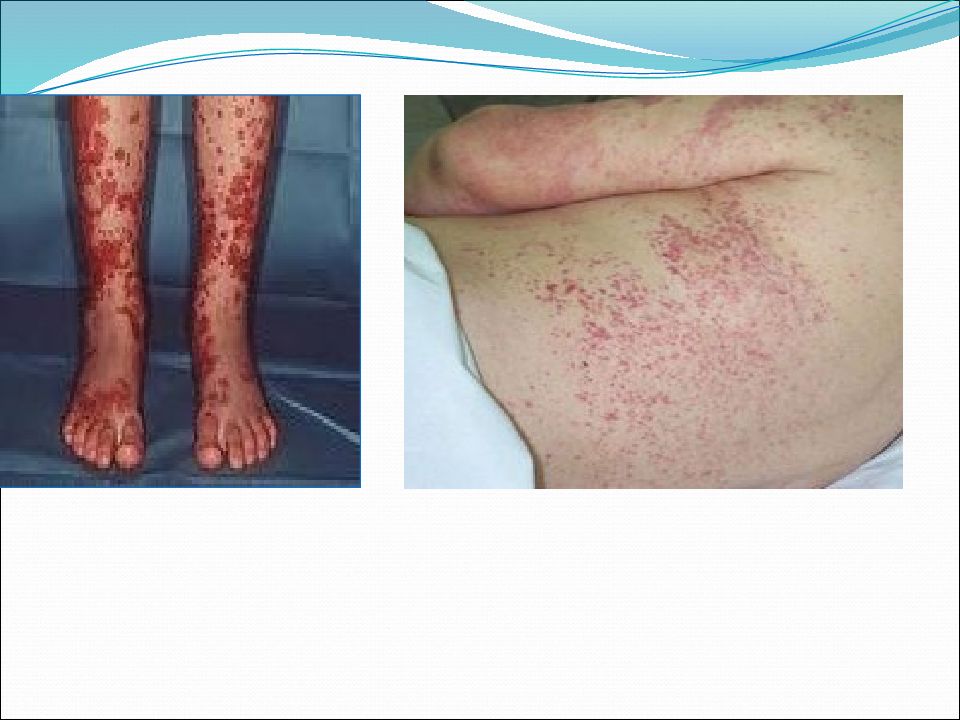
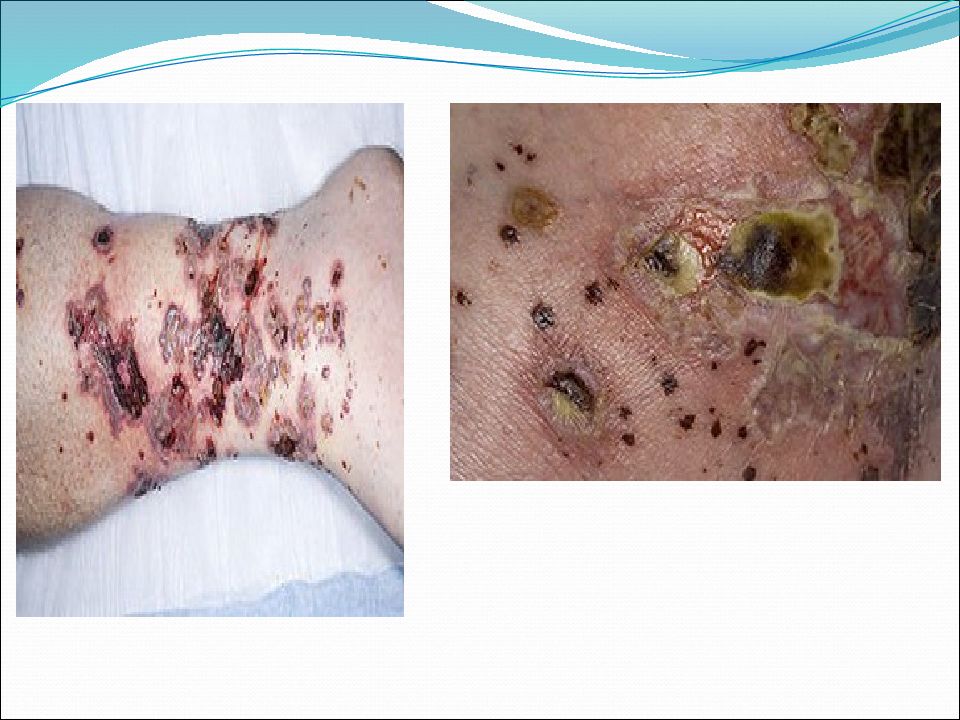
Кожный синдром (пурпура) - пятнисто-папулезные, экссудативно-геморрагические элементы сыпи симметрично располагающиеся преимущественно на разгибательных поверхностях конечностей, ягодицах и других частях тела
Слайд 20
Суставной синдром в виде артралгий или артритов крупных суставов с выраженным болевым синдромом
Слайд 21
Абдоминальный синдром – результат нарушения микроциркуляции в брыжейке, растяжения капсулы почки и других органов, реактивного панкреатита коликообразные боли в животе, рвота иногда с гематином жидким стулом с примесью крови, мелена
Слайд 22
Клинические варианты почечного синдрома: Транзиторный мочевой синдром ( микрогематурия ) Нефрит – гематурическая форма, смешанная форма, нефротический синдром, быстро погрессирующий гломерулонефрит
Слайд 23: Алгоритм диагностики
Определение синдрома гиперкоагуляции Определение серологической и иммунологической активности Оценка мочевого синдрома Выявление очагов инфекции Контроль эффективности терапии
Слайд 24: Оценка геморрагического синдрома
ОАК с обязательным определением времени свертывания крови (ВСК), длит. кровотеч (ДК), количества тромбоцитов и их функциональных свойств ВСК по Ли-Уайту ( N 5-7 min ) АЧТВ ( 35-45 сек ) Активированное частичное тромбопластиновое время или АЧТВ - показатель измерения эффективности «внутреннего» (путь контактной активации) и общего пути свертывания. АЧТВ также используется для контроля эффективности лечения гепарином - основным антикоагулянтом. Тест используется в сочетании с тестом протромбинового времени (ПВ), который измеряет внешний путь свертываемости коагулограмма
Слайд 25: Определение серологической и иммунологической активности
Острофазовые показатели (СОЭ, СРБ, серомукоиды, α 2-глобулины ) ЦИК, Ig A, Ig M, Ig E
Слайд 26: Оценка мочевого синдрома
ОАМ Проба Нечипоренко Проба Зимницкого Мочевина, креатинин УЗИ почек, γ -сцинтиография почек
Слайд 27: Выявление очагов инфекции
Посевы зева, носа, мочи, крови на флору и чувствительность к антибиотикам ИФА ВПГ, ВЭБ, ЦМВ, микоплазмы, хламидии ПЦР - гепатиты В, С Посев кала на дисбактериоз Кал на я/г, соскоб на э/б УЗИ орг. брюш. по показаниям - ФГДС Консультации: ЛОР, стоматолог, фтизиатр, гинеколог (у девочек)
Слайд 28: Контроль эффективности терапии
Определение в динамике ВСК по Ли-Уайту и АЧТВ Динамика мочевого синдрома Контроль уровня: фибриногена растворимых комплексов фибрин-мономера комплекса тромбин-антитромбин III D-димеров протромбинового фрагмента F w фибринолитической активности крови
Слайд 29: Характеристика данных исследования
Изменения лабораторных показателей неспецифичны Возможны: повышение СОЭ и лейкоцитов с нейтрофилёзом, эозинофилией, тромбоцитоз при кишечном кровотечении уровень гемоглобина и число эритроцитов снижены общий анализ мочи изменён при наличии нефрита, возможны транзиторные изменения мочевого осадка
Слайд 30: Характеристика данных исследования
диспротеинемия с повышением уровня альфа-2-глобулинов, повышение неспецифических показателей, характеризующих воспаление, - ДФА (дифениламиновая проба у здоровых людей в пределах 0,105 - 0,200 оптических единиц), серомукоида, С-реактивного белка, титров антистрептолизина О и антигиалуронидазы
Слайд 31: Иммунологические изменения
повышение уровня иммуноглобулина А повышение циркулирующих иммунных комплексов и криоглобулинов снижение уровня иммуноглобулина G снижение активности комплемента
Слайд 32
Лабораторные проявления гиперкоагуляции повышение уровня фибриногена повышение растворимых комплексов фибринмономеров повышение индуцированной агрегации тромбоцитов угнетение фибринолиза (максимально выражены при тяжелом течении заболевания)
Слайд 33: Волнообразное течение геморрагического васкулита
При появление симптомов нефрита: определение иммунного статуса выявление персистирующей вирусной и бактериальной инфекции Как правило, увеличены концентрации С-реактивного белка IgA в сыворотке крови уровень ЦИК и криоглобулинов уровень азотистых шлаков и калия сыворотки крови
Слайд 34: Дифференциальный диагноз:
Кожный синдром: Тромбоцитопении, тромбоцитопатии, Системные васкулиты Суставной синдром: Реактивные артропатии, системные заболевания соединительной ткани (ЮРА, СКВ, ЮДМ, СС)
Слайд 35: Дифференциальный диагноз:
Абдоминальный синдром: «острый живот» (острый аппендицит, кишечная непроходимость, перитонит) Поражение почек: Острый гломерулонефрит СКВ ГУС
Слайд 36: СХЕМА ЛЕЧЕНИЯ
Базисная терапия Симптоматическая терапия Альтернативная терапия
Слайд 37: Диета
Исключить дополнительную сенсибилизацию больных, в т. ч. и пищевыми аллергенами Необходима элиминационная (гипоаллергенная) диета: (исключаются экстрактивные вещества, яйцо, шоколад, какао, кофе, цитрусовые, клубника, земляника, красные яблоки, сдоба, продукты промышленного консервирования, а также индивидуально непереносимые пищевые продукты)
Слайд 38: Диета
При абдоминальном синдроме - диета № 1 При тяжелом нефрите — диета № 7 (без соли, по показаниям без мяса и творога) с постепенным переходом на гипохлоридную диету, добавляя соль в готовые блюда из расчета 0,5 г/сут., через 1,5-2 месяца — 3-4 г/сут. При указании в анамнезе лекарственной аллергии исключаются аллергизирующие медикаменты (в т. ч. все витамины), способные поддерживать или провоцировать обострения ГВ
Слайд 39: Энтеросорбция - связывание биологически активных веществ и токсинов в просвете кишечника
Показана при всех клинических формах ГВ Используются следующие препараты: тиоверол — 1 чайная ложка 2 раза в сутки; полифепан — 1 г/кг в сутки в 1-2 приема; нутриклинз — 1-2 капсулы 2 раза в сутки. Длительность терапии: при остром течении заболевания — 2-4 недели при волнообразном — 1-3 месяца
Слайд 40: Энтеросорбенты
Препараты Курс лечения Полисорб От 2 недель до 1 мес. При волнообразном течении до 3 мес. Полифепан Энтеросгель
Слайд 41: Базисная терапия
Ограничение двигательной активности ДИЕТА Антикоагулянты +антитромбин III (АТ III ) Дезагреганты Энтеросорбенты ГКС Антигистаминные препараты
Слайд 42: Двигательный режим
В острый период болезни - резкое ограничение двигательной активности (постельный режим) до стойкого исчезновения геморрагических высыпаний Через 5-7 дней после последних высыпаний режим постепенно становится менее строгим При нарушении постельного режима возможны повторные высыпания, объясняемые как «ортостатическая пурпура»
Слайд 43
В среднем длительность такого режима составляет 3-4 недели При нефрите длительность постельного режима зависит от его течения Возобновление геморрагических высыпаний требует возврата к постельному режиму
Слайд 44: Антиагрегантная терапия
Показана при всех клинических формах ГВ Основной механизм действия: угнетение циклооксигеназы, тромбоксан - и простациклинсинтетазы тромбоцитов, что способствует улучшению микроциркуляции за счет блокады агрегации тромбоцитов
Слайд 45: Суточные дозы используемых препаратов:
курантил — 3-5 мг/кг трентал — 5-10 мг/кг аспирин — 5-10 мг/кг (детям старше 15 лет) тиклопедин — 0,25 Назначаются антиагреганты в течение всего курса лечения (не менее 3-4 недель)
Слайд 46
При волнообразном течении кожной пурпуры -препараты используются до ее полного купирования При нефрите — длительно, до 6 мес., с повторными курсами в течение 2-3 мес. при сохранении микрогематурии и протеинурии При выраженной гиперкоагуляции - возможно назначение двух препаратов с различными механизмами действия (например, курантил и аспирин)
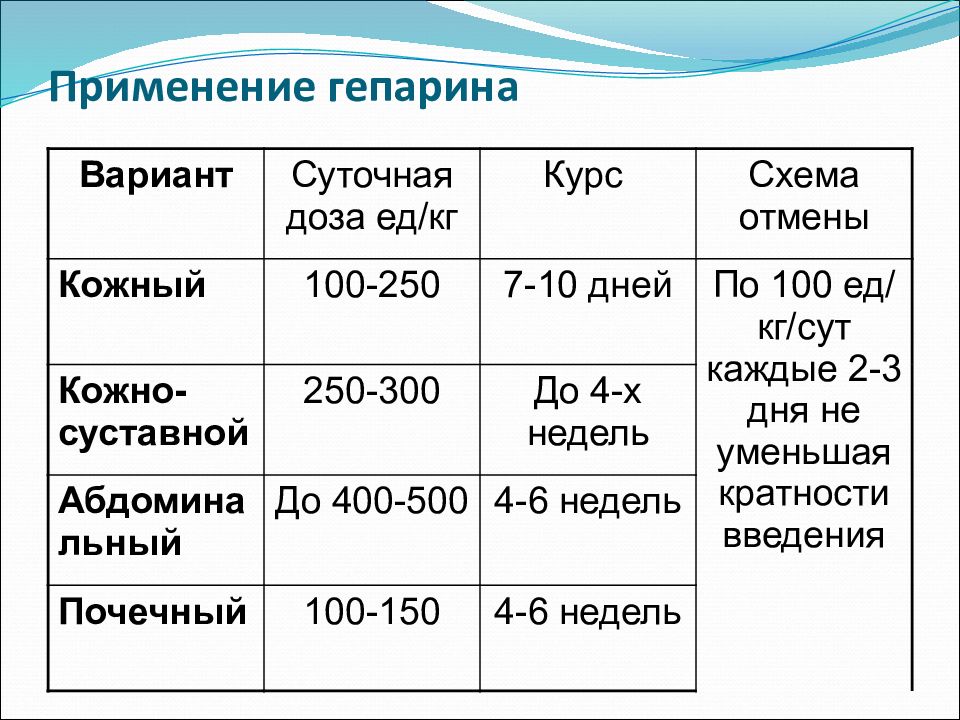
Слайд 47: Применение гепарина
Вариант Суточная доза ед /кг Курс Схема отмены Кожный 100-250 7-10 дней По 100 ед/кг/сут каждые 2-3 дня не уменьшая кратности введения Кожно-суставной 250-300 До 4-х недель Абдоминальный До 400-500 4-6 недель Почечный 100-150 4-6 недель
Слайд 48: Механизм действия гепарина
Гепарин ингибирует: факторы свертывания крови, активированные антитромбином III (AT-III); тромбин и активацию протромбина; активацию 1-го компонента комплемента Доза препарата и длительность применения определяются клинической формой болезни
Слайд 49
Эффективной дозой гепарина считается та, которая повышает активированное частичное тромбопластиновое время в 1,5-2 раза Эффект от применения гепарина проявляется только при взаимодействии с AT-III — главным ингибитором тромбина Поэтому, если у больного выявляется дефицит АТ-III, возможно использование свежезамороженной плазмы (СЗП) как источника АТ-III
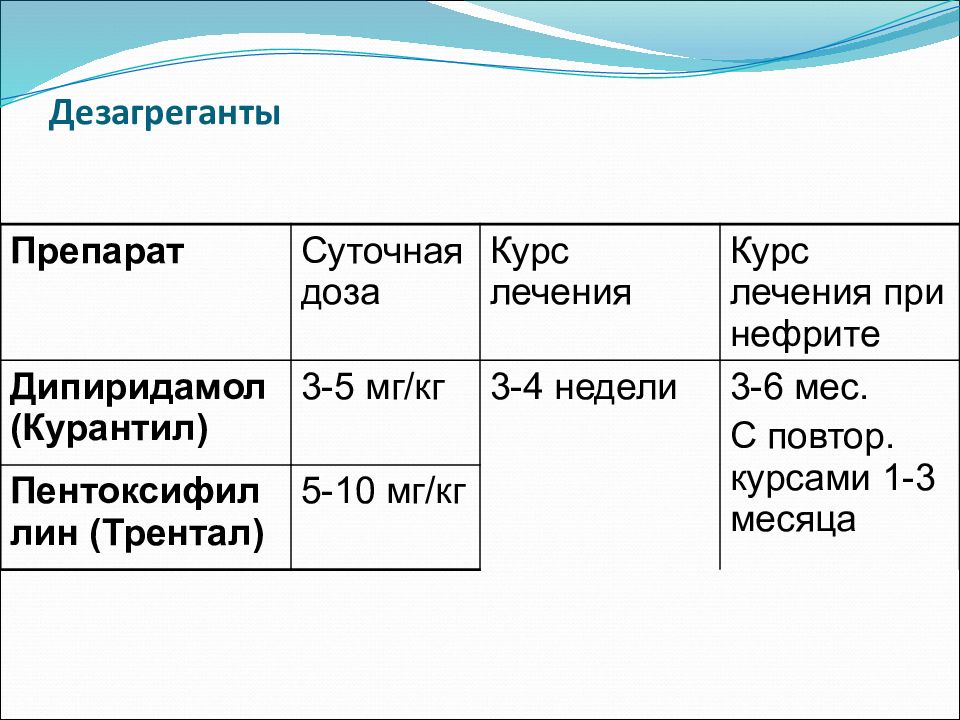
Слайд 50: Дезагреганты
Препарат Суточная доза Курс лечения Курс лечения при нефрите Дипиридамол ( Курантил ) 3-5 мг/кг 3-4 недели 3-6 мес. С повтор. курсами 1-3 месяца Пентоксифиллин ( Трентал ) 5-10 мг/кг
Слайд 51: Применение ГКС показано при кожно-суставной, абдоминальной форме, волнообразном течении, нефрите с макрогематурией и нефротическим синдромом
Преднизолон, метилпреднизолон суточная доза 1-2 мг/кг для перорального применения 5-10 мг/кг для внутривенного введения (каждые 8 часов) Курс лечения 7-21 день
Слайд 52: Антигистаминные препараты показаны
При наличии достоверных проявлений аллергии в дебюте заболевания или подтвержденной аллергии в анамнезе Рекомендуемые препарты: Кларитин, фенкарол Тавегил, супрастин Последовательными курсами по 14 дней
Слайд 53: Антибактериальная терапия
целесообразна при следующих факторах: сопутствующей инфекции; обострении хронических очагов инфекции; упорном волнообразном течении кожной пурпуры (как терапия ex juvantibus); формировании нефрита
Слайд 54: Необходимо помнить!
повышение температуры лейкоцитоз увеличение СОЭ могут быть обусловлены иммунным асептическим воспалением Оправданно назначение антибиотиков нового поколения — малоаллергизирующих, с широким спектром действия, одно-двукратным суточным приемом в возрастных дозах Наиболее эффективны макролиды (сумамед, клацид)
Слайд 55: При абдоминальном синдроме необходимо максимально перейти на парентеральное введение препаратов
Слайд 56: Инфузионная терапия показана при абдоминальном синдроме, тяжелом течении кожно-суставного синдрома
Препарат Суточная доза Реосорбилакт ( кристаллоидный плазмозаменитель ) 10-20 мл/кг Глюкозо (5%) -новокаиновая (0,25%) смесь 1:2 1:4 10мл/год жизни, но не более 100 мл Под контролем АД!!! Контрикал ( антипротеолитический фермент) До 20-40 тыс. ед Стрептокиназа ( расщепляет содержащийся в тромбах фибрин), урокиназа ( фибринолитическое средство) 4000 ед /кг за 10 мин, затем по схеме
Слайд 57: Использование СЗП (заместительная терапия АТ III - антитромбин )
Показания : Абдоминальный синдром Кожная пурпура с некротическими элементами Противопоказание: Поражение почек Суточная доза: 10-15 мл/кг Кратность введения: каждые 6-8 часов
Слайд 58: Лечение почечного синдрома
Производные гидроксихинолина (плаквенил, хингамин) – 4-6 мг/кг 1 р/д 6-12 недель с последующим снижением дозы до ¼ от начальной Азатиоприн (цитостатик) – 2 мг/кг/сут до 6 мес
Слайд 59: Производное хинолина — плаквенил
Действие: противовоспалительное иммуномодулирующее стабилизирует клеточные мембраны снижает высвобождение лизосомальных ферментов и некоторых лимфокинов, препятствует возникновению клона сенсибилизированных клеток, препятствует активации системы комплемента и Т-киллеров Терапевтический эффект развивается через 6-12 недель от начала лечения
Слайд 60
Плаквенил показан при нефрите — гематурической, нефротической и смешанной формах Суточная доза — 4-6 мг/кг, однократно на ночь Курс лечения — от 4 до 12 мес При макрогематурии, нефротической и смешанной формах нефрита плаквенил назначается на фоне терапии ГК при начале снижения их дозы Из-за опасности развития ретинопатии лечение проводится под контролем окулиста (1 раз в мес.) При нефрите у детей с ГВ применение плаквенила позволяет достичь ремиссии в большинстве случаев
Слайд 61: Цитостатики при ГВ
Используются при нефрите в следующих ситуациях: при наличии противопоказаний к терапии ГК при быстро прогрессирующем течении нефрита при рецидиве нефрита с макрогематурией при неэффективности проводимой терапии Использоваться они должны только в качестве средств выбора, учитывая их угнетающие действие на костный мозг, иммунитет и опасность возникновения соответствующих осложнений
Слайд 62
У детей целесообразно использовать азатиоприн (минимальное миелосупрессивное действие) Азатиоприн — антагонист пуриновых оснований : подавляет реакции клеточного иммунитета и антительного ответа нарушает процессы распознавания антигена за счет торможения развития клеточных рецепторов на лимфоидных клетках Суточная доза препарата — 2 мг/кг Длительность терапии — не менее 6 мес. (необходимо регулярно проводить контроль анализа крови)
Слайд 63: Симптоматическая терапия
Спазмолитические и обезболивающие средства Ингибиторы протеолиза Санация очагов инфекции
Слайд 64: Альтернативная терапия
НПВС ( диклофенак ) Мембраностабилизаторы (витамин Е, рутин)
Слайд 65: НПВП показаны
при упорном волнообразном течении кожной пурпуры, преимущественно с геморрагическим компонентом при наличии противопоказаний к терапии ГК Противовоспалительный эффект наиболее ярко выражен (при хорошей переносимости) у ортофена Суточная доза препарата — 1-2 мг/кг Длительность терапии — 4-6 недель Ортофен не следует назначать одновременно с ацетилсалициловой кислотой, т.к. уровень ортофена в плазме крови значительно снижается вследствие его вытеснения из связи с белками крови и быстрого выведения с желчью в кишечник
Слайд 66
Мембраностабилизаторы целесообразно использовать при: выраженной кожной пурпуре, волнообразном ее течении, Нефрите Их эффективность обусловлена: угнетающим действием на свободнорадикальные реакции, активацией синтеза факторов неспецифической защиты, потенцированием витамином Е действия противовоспалительных препаратов
Слайд 67
Мембраностабилизаторы Суточные дозы используемых препаратов: витамин Е — 5-10 мг/кг ретинол — 1,5-2 мг/кг, рутин — 3-5 мг/кг, димефосфон — 50-75 мг/кг. Длительность терапии — 1 мес., при необходимости возможны повторные курсы
Слайд 68
Иммуномодулирующая терапия при волнообразном течении кожной пурпуры при нефрите на фоне ОРВИ или обострении хронических очагов инфекции Наиболее эффективны следующие препараты: траумель (1 таблетка три раза в день в течение 1-3 мес.) дибазол (1-2 мг/кг в сутки в два приема в течение 1 мес.). При тяжелом течении васкулита возможно первоначальное введение траумеля в/м- 2 мл один раз в день в теч. 5-10 дней с последующим переходом на пероральный прием
Слайд 69: Диспансерное наблюдение больных васкулитами
Ежемесячное наблюдение в течение первого года, затем (до двух лет) – раз в квартал, далее – раз в 6 мес: Разработка индивидуального режима; Систематическое обследование; Контроль лечения, предупреждение осложнений; Санация очаговой инфекции Преемственность между педиатрической и терапевтической, ревматологической службами
Слайд 70: Прогноз
Выздоровление 50 % Рецидивирующее течение, моносиндромное (только кожная пурпура или хронический нефрит) Возможен исход в ХПН