Первый слайд презентации
Хронические облитерирующие заболевания артерий нижних конечностей (ХОЗАНК) это врожденные и приобретенные нарушения проходимости артерий НК в виде стеноза и/или окклюзии с развитием различной степени выраженности хронической ишемии тканей НК.
Слайд 2: Эпидемиология
ХОЗАНК составляют более 20% всех видов сердечно-сосудистой патологии и наблюдаются у 2 – 3% населения, увеличиваясь до 5 - 7 % у лиц старше 55 лет. В Европе каждый год ХОЗАНК в стадии «критической» ишемии диагностируются у 6 – 800 человек на 1 млн. жителей. Ежегодно в Ирландии и Великобритании на лечение и реабилитацию больных с ХОЗАНК расходуется более 200 млн. фунтов стерлингов. В США в год по поводу ХОЗАНК производится 400000 госпитализаций, при этом выполняется: 50000 ангиопластик артерий НК, 110000 шунтирований и 69000 ампутаций.
Слайд 4
Строение стенки артерий Интима : монослой эндотелиальных клеток (вырабатывают различные БАВ: гепарин, тромбоксан, простациклин и др.). Базальная мембрана : эндотелиальные клетки и соединительнотканный матрикс Внутренняя эластическая мембрана. Медия: циркулярно расположенные гладкомышечные клетки с соединительнотканными элементами. Наружная эластическая мембрана. Адвентиция : коллагеновые и эластиновые волокна с vasa vasorum, лимфатическими сосудами и нервами.
Слайд 5: Патогенез хронической ишемии НК
Это динамический каскадный процесс взаимодействия механизмов нарушения кровообращения и их компенсации. Прогрессирование первых и срыв последних приводят к необратимым изменениям в клетках.
Слайд 6
Стенозирование артерии 50% Уменьшение объемного кровотока и перфузионного давления ниже стеноза (окклюзии), увеличение периферического сопротивления (повышение вязкости, гематокрита, индекса жесткости эритроцитов, прилипание лейкоцитов к стенке артерий) Развитие компенсаторных механизмов: формирование коллатералей, дилатация периферических артериол Дальнейшее прогрессирование окклюзионного поражения, срыв компенсаторных механизмов Исчезновением градиента между артериальным и венозным руслом с развитием глобального нарушения микроциркуляции Нарушение транскапиллярного обмена кислорода ( в том числе за счет ригидности мембран эритроцитов), переход тканей на анаэробный гликолиз, ацидоз (накопление лактата, пирувата), отек тканей (ПОЛ), увеличение проницаемости сосудов, боль (активация ККС) Снижение действия -1-антитрипсина, активация цитокинов лейкоцитов, прилипших к стенкам сосудов сразвитием некротических изменений в тканях
Слайд 7: Хроническая ишемия тканей НК
Кожа : окраска бледная с «мраморным» оттенком, нарушение роста и выпадение волос, деформация ногтевых пластинок. Подкожно-жировая клетчатка : истончение вплоть до исчезновения. Нервы : развитие ишемической нейропатии: снижение чувствительности (онемение), парестезии (ошущения ползания мурашек, покалывания, жжения, холода), возникающие спонтанно. Мышцы : боли по типу перемежающейся хромоты ( claudicatio intermit е ns ). Кости и суставы : остеопороз, остеолиз, фрагментация участков костей, деформация и дезинтеграция суставов (наиболее характерны для больных с диабетической ангиопатией).
Слайд 8: Классификация хронической ишемии НК
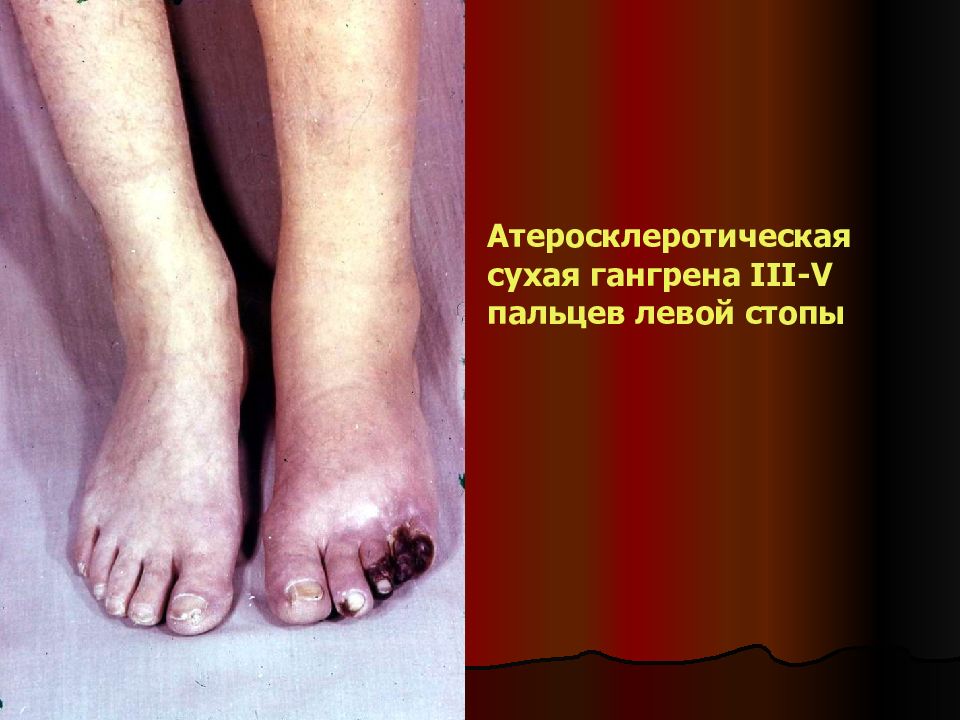
(по Fontein е в модификации акад. А.В Покровского 1982г., в основе – дистанция безболевой ходьбы в среднем темпе) Стадия I – функциональная компенсация (боли в НК появляются после прохождения не менее 1 км, наличие зябкости, похолодания, парестезий и т.д.). Стадия II – субкомпенсация (наличие боли по типу перемежающейся хромоты): II А – дистанция ходьбы > 200 м; II Б – дистанция ходьбы 200 м. C тадия III – декомпенсация (боли в покое). Стадия IV – наличие деструктивных изменений (трофические язвы, сухая или влажная гангрена). «Критическая» ишемия НК – клиническое состояние, характеризующееся персистирующей болью, требующей постоянного адекватного обезболивания длительностью более 2 недель, когда ЛПИ менее 50 мм рт.ст. при отсутствии или наличии трофических изменений ( Rudescheim, Германия 1991г.). По сути объединяет III и IV стадии.
Слайд 9: Обследование больных с ХОЗАНК
Осмотр : бледность кожных покровов, цианоз кожи (застой крови в капиллярах), запустение подкожных вен в горизонтальном положении (плохой приток крови), атрофия пораженной конечности. Пальпация : определение температуры кожных покровов и пульсации артерий НК (отчетливая, снижена, отсутствует). Аускультация : систолический шум над артерией (наличие стенозирующего процесса в ее проксимальной части). Проба с физической нагрузкой : применяется, когда есть клинические признаки ХОЗАНК, но нет отклонений (ходьба, приседания, сгибания в голиностопном суставе). Лабораторные исследования: Клинический анализ крови (Эр, Hb ); биохимия: липидный спектр (ЛПНП, ЛПОНП, триглицериды, КА), сахар; коагулограмма; при подозрении на воспалительное ХОЗАНК: иммунологическое, цитологическое (ЛЕ – клетки при СКВ) и гистологическое исследования. Физикальное обследование:
Слайд 10: Инструментальное обследование больных с ХОЗАНК:
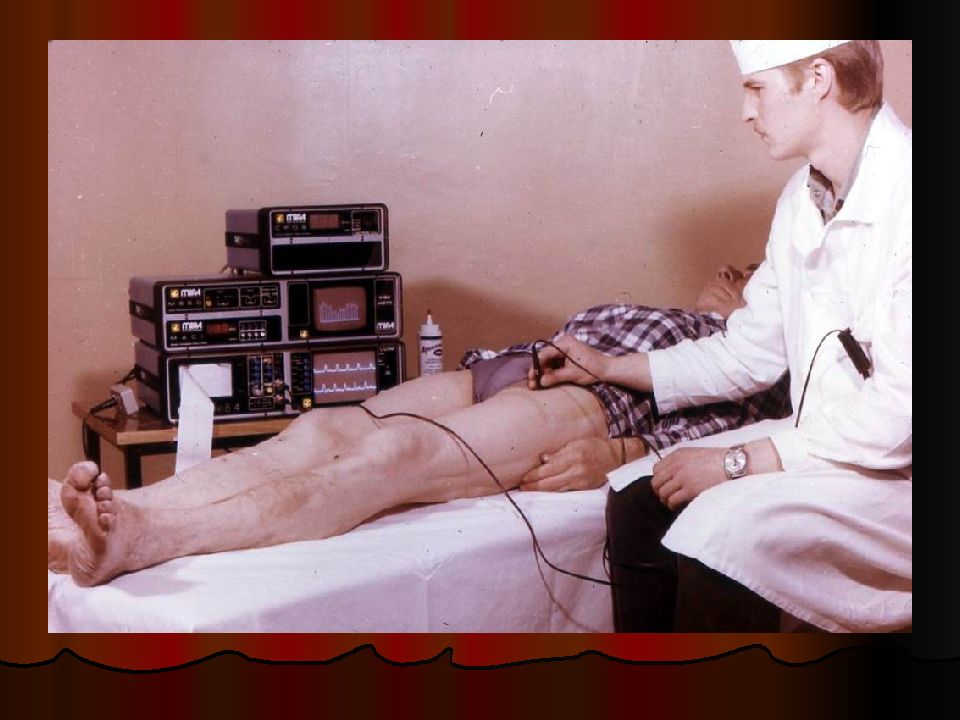
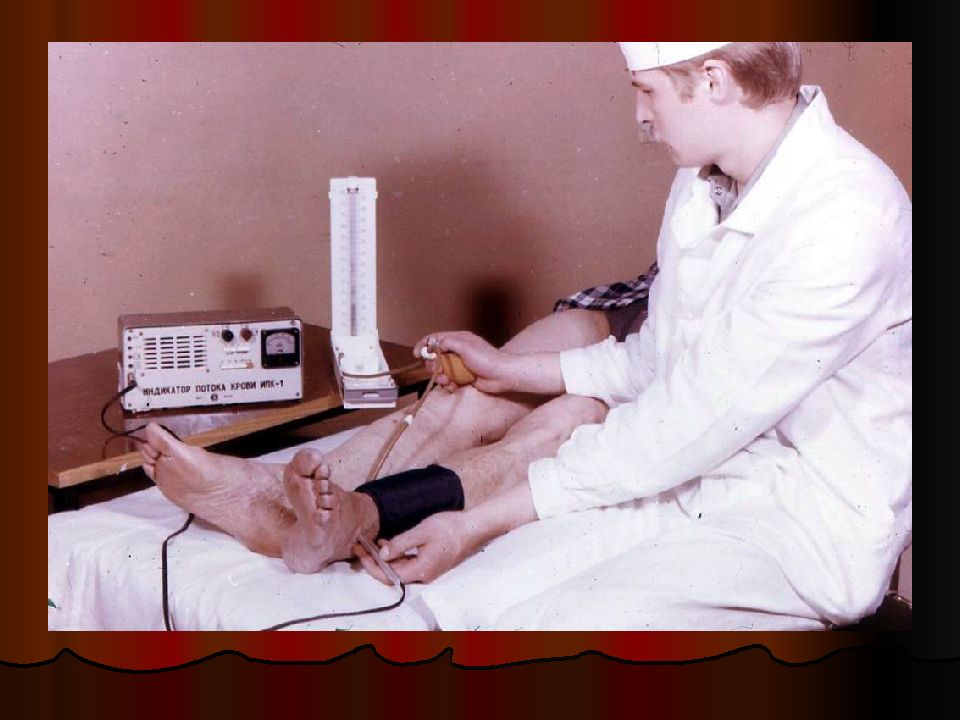
1.Ультразвуковое исследование сосудов – малоинвазивный метод, позволяющий изучить анатомические особенности сосуда и физические характеристики кровотока по нему с помощью допплерографии (отражение эхо-сигнала от форменных элементов крови, эффект К.Допплера, 1842г.). Методы: ультразвуковая доплерография (У ЗДГ); ультразвуковое дуплексное сканирование (УЗДС) ; ультразвуковое дуплексное сканирование с цветным допплеровским картированием по энергии (УЗДС ЦДКЭ). Для объективизации степени ишемии измеряют лодыжечно-плечевой индекс (ЛПИ) – интегральный показатель отношения АД в артериях голени на уровне лодыжки к АД в плечевых артериях при их проходимости. В норме ЛПИ равен 1 – 1,09; в стадии компенсации и субкомпенсации > 0,5; при декомпенсации < 0,5; при наличии некрозов < 0,3. Недостатки: на показатели влияют центральная гемодинамика и кальциноз артерий, не позволяет визуализировать весь артериальный бассейн.
Слайд 13
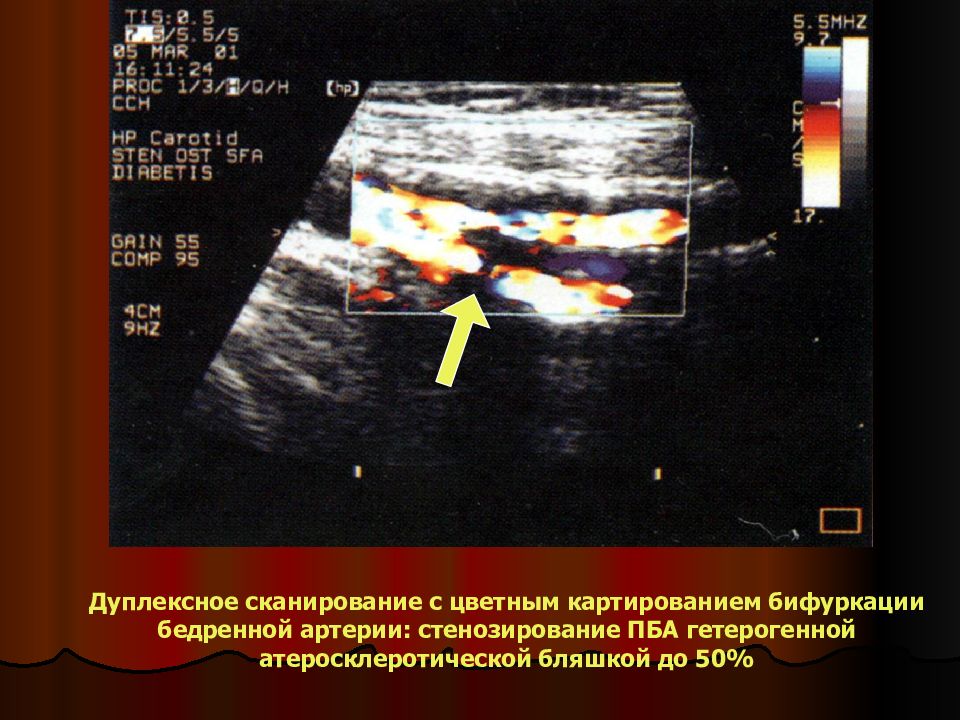
Дуплексное сканирование с цветным картированием бифуркации бедренной артерии: стенозирование ПБА гетерогенной атеросклеротической бляшкой до 50%
Слайд 14
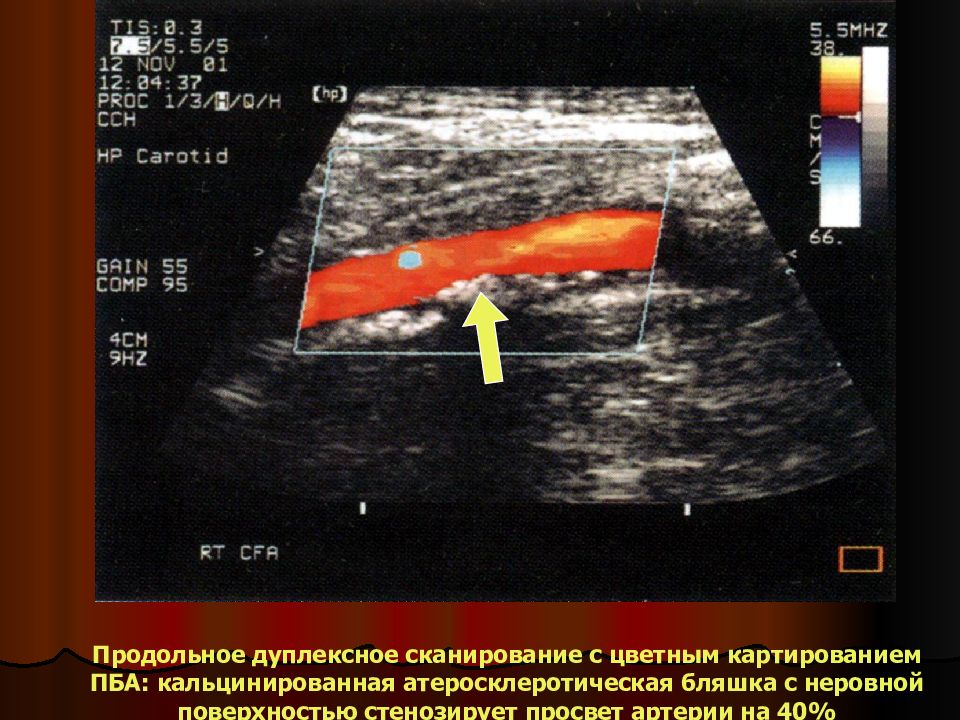
Продольное дуплексное сканирование с цветным картированием ПБА: кальцинированная атеросклеротическая бляшка с неровной поверхностью стенозирует просвет артерии на 40%
Слайд 15: Инструментальное исследование больных с ХОЗАНК:
2.Ангиография – «золотой» стандарт исследования артерий. Позволяет визуализировать весь артериальный бассейн НК. Инвазивна и поэтому потенциально опасна развитием осложнений (анафилаксия, гематомы в области пункции, тромбоз, расслоение артерии и др.). Показана в случаях необходимости хирургического лечения. 3. Дигитальная субтракционная ангиография. 4. Магнитно-резонансная ангиография (МРА). 5. Исследование микрогемодинамики: - определение транскутанного напряжения кислорода; - компьютерная видеокапилляроскопия; - лазерная допплеровская флоуметрия. 6. Рентгенологическое исследование костей (при наличии глубоких некрозов и у больных с диабетической ангиопатией).
Слайд 16
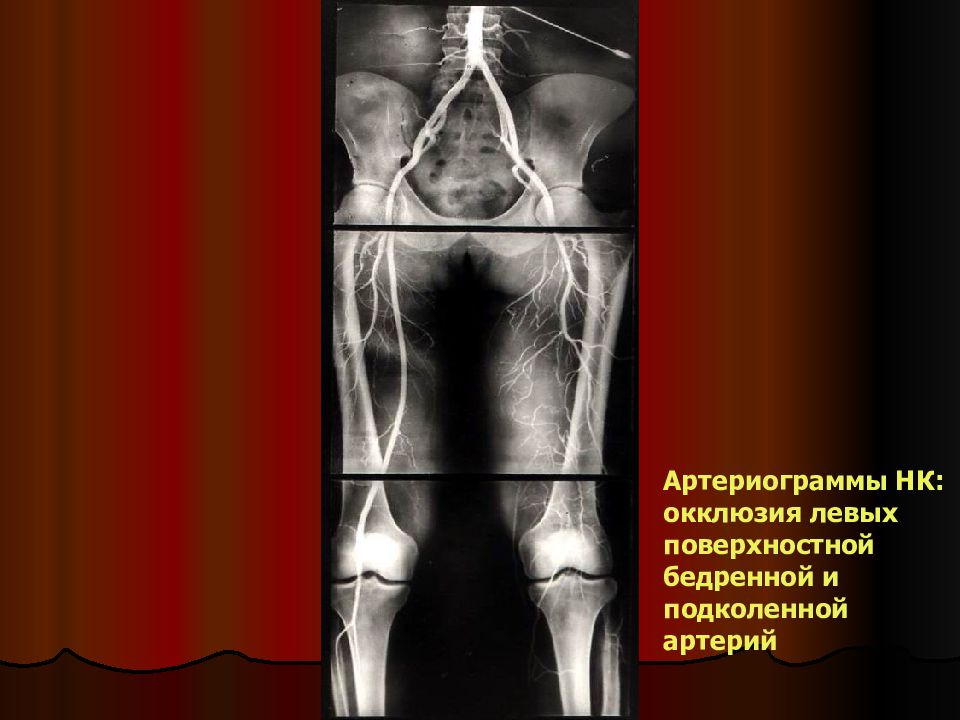
Артериограммы НК: окклюзия левых поверхностной бедренной и подколенной артерий
Слайд 17: Дифференциальный диагноз
ХОЗАНК следует дифференцировать с: Артрозо-артритами Остеохондрозом поясничного отдела позвоночника с корешковым синдромом Хронической венозной недостаточностью НК Иногда данные заболевания сочетаются с ХОЗАНК, что требует применения инструментальной диагностики (УЗДС артерий, вен; рентгенография, МРТ позвоночника и суставов).
Слайд 18
Атеросклероз - хроническое заболевание, возникающее в результате нарушения жиро-белкового обмена, характеризующееся поражением артерий эластического и мышечно- эластического типа. Причина ХОЗАНК в 85 – 90% случаев. Патогенез окончательно не установлен. Неблагоприятные факторы, способствующие развитию заболевания: курение; гиперлипидемия (повышение ЛПНП); гиподинамия; артериальная гипертензия; хронический стресс; ожирение; наследственность; мужской пол; сахарный диабет. Распространенность: активно развивается после 40 лет, после 55 более обширный, до 60 лет соотношение М : Ж – 10 : 1, после 60 – 1 : 1; после 70 темпы снижаются.
Слайд 19: Патологическая анатомия:
Преимущественно поражается интима без ослабления средней оболочки – образуется интимальная атерома, которая при прогрессировании вызывает стеноз и/или окклюзию артерии (локальную или диффузную), а иногда эмболизацию периферического русла. Диффузная деструкция с ослаблением медии способствует расширению и удлинению артерии, а при локальном прогрессировании - ее аневризматической трансформации. Преимущественная дегенерация медии (артериосклероз Менкеберга) встречается обычно у лиц пожилого возраста.
Слайд 20: Особенности Атеросклероза
Генерализованность (поражаются в большей или меньшей степени все артериальные бассейны). Поражаются крупные и среднего диаметра артерии НК (чаще инфраренальный сегмент аорты, подвздошные и бедренные артерии, реже подколенные и тибиальные артерии. Нередки многоуровневые поражения (до 30%), при которых наиболее выражена ишемия НК. С егментарность процесса способствует развитию коллатерального кровообращения НК, ведущую роль в котором играет глубокая артерия бедра. Нередкое сочетание стенозов (окклюзий) с аневризматической трансформацией артерий. Медленно прогрессирующее течение.
Слайд 21: Клиника атеросклероза артерий НК:
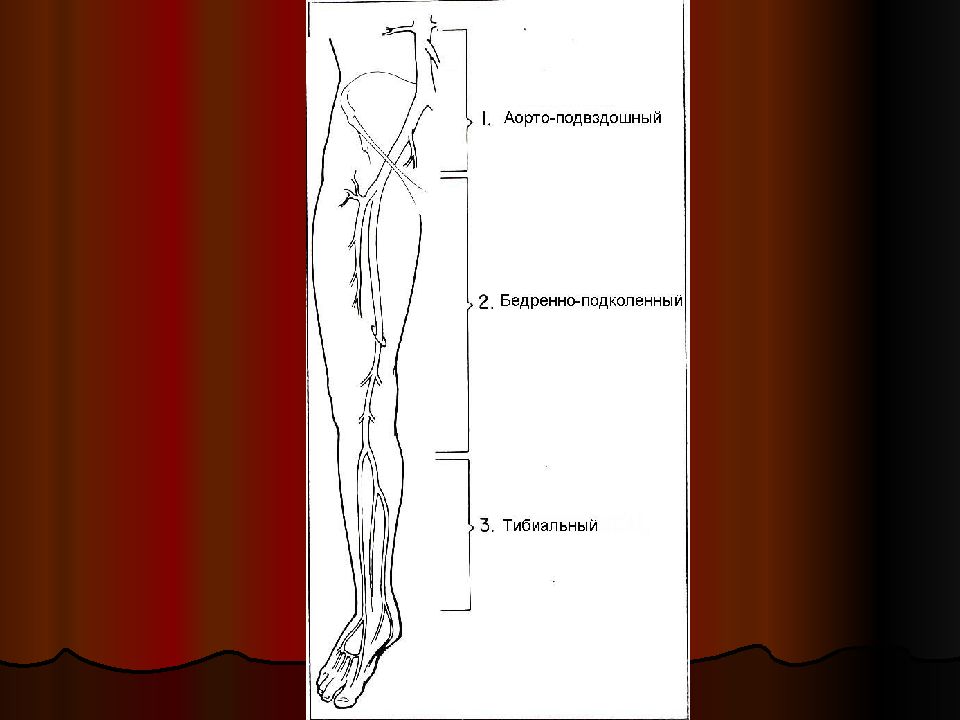
Область проявления симптомов зависит от уровня артериальной окклюзии: Окклюзия бифуркации аорты (синдром Лериша) : боли по типу «высокой» премежающейся хромоты в обеих НК; отсутствие пульса на всех артериях обеих НК; эректильная импотенция у мужчин. Окклюзия или стеноз инфраренального сегмента аорты (Юкстаренальные окклюзионные поражения аорты) – 4 –15% всех аорто-подвздошных поражений: проявления синдрома Лериша, снижение (отсутствие) пульсации брюшной аорты, боли в пояснице и нередко симптомы хронической ишемии органов пищеварения и почек в связи с частым поражением висцеральных артерий. Окклюзия бедренно-подколенного сегмента : наличие боли в НК по типу «низкой» перемежающейся хромоты (в икроножной мышце), сохраненная пульсация бедренной и отсутствие пульсации дистальных артерий.
Слайд 22
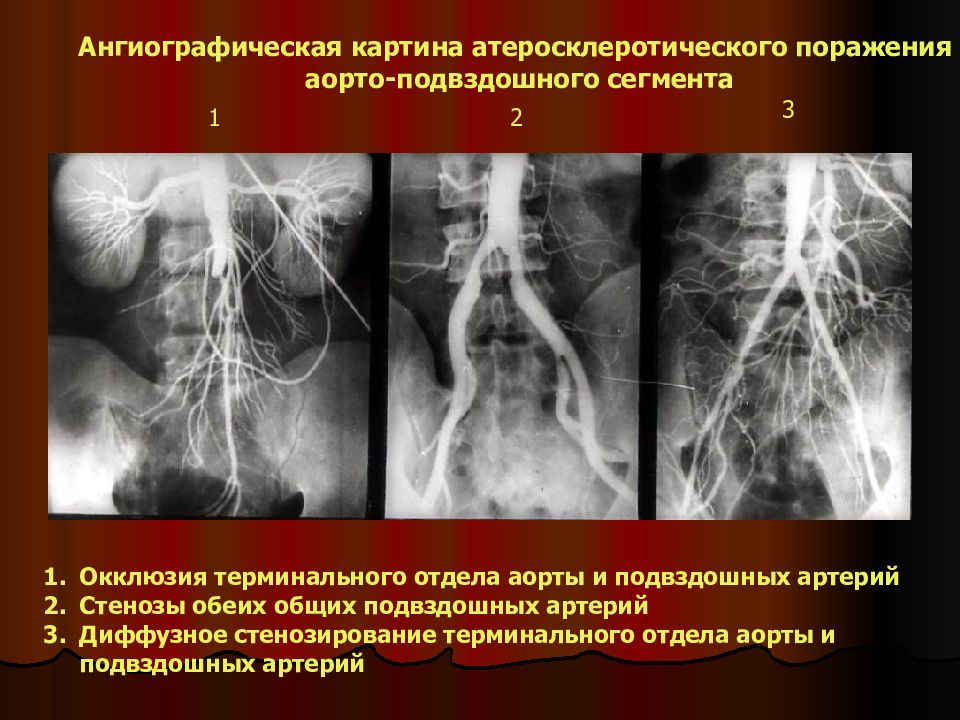
1 2 3 Ангиографическая картина атеросклеротического поражения аорто-подвздошного сегмента Окклюзия терминального отдела аорты и подвздошных артерий Стенозы обеих общих подвздошных артерий Диффузное стенозирование терминального отдела аорты и подвздошных артерий
Слайд 23
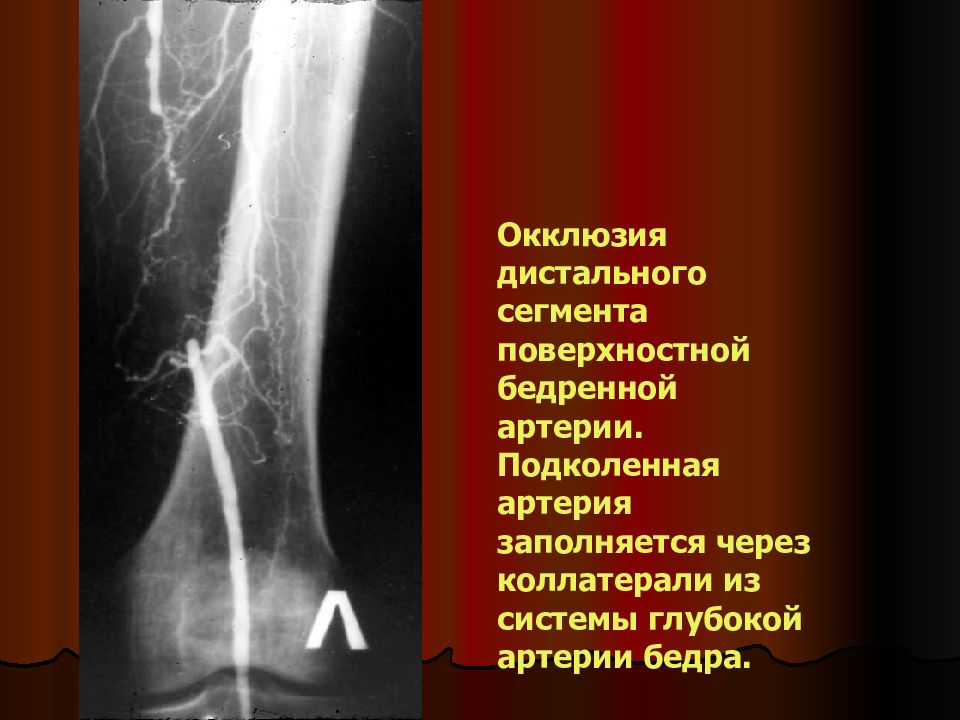
Окклюзия дистального сегмента поверхностной бедренной артерии. Подколенная артерия заполняется через коллатерали из системы глубокой артерии бедра.
Слайд 25: Консервативное лечение
Показано больным с I и II стадиями ишемии НК. Должно быть комплексным, пожизненным, непрерывным и индивидуальным. 1. Бросить курить !!!! 2. Улучшение микроциркуляции и ингибирование гиперпродукции цитокинов клетками (аспирин – 100 - 325 мг/сут; тиклид – 250 мг/сут; пентоксифилин (трентал) – 600 – 1200 мг/сутки). 3. Повышение антиоксидантной активности крови (вит.Е – 400 - 600 мг; танакан – 120 мг; вит.С; препараты чеснока; убихинон). 4. Нормализация или улучшение липидного обмена : а - уменьшение в рационе животных белков и жиров, увеличение физических нагрузок; б - добавление препаратов чеснока, незамещенных жирных кислот, эссенциальных фосфолипидов, антагонистов Са; в - при отсутствии эффекта – переход на пожизненный прием статинов, фибратов, секвестрантов жирных кислот (зокор, симгал, липримар, вазилип и т.д.). 5. Стимуляция коллатерального кровотока – ходьба до 60 минут в сутки.
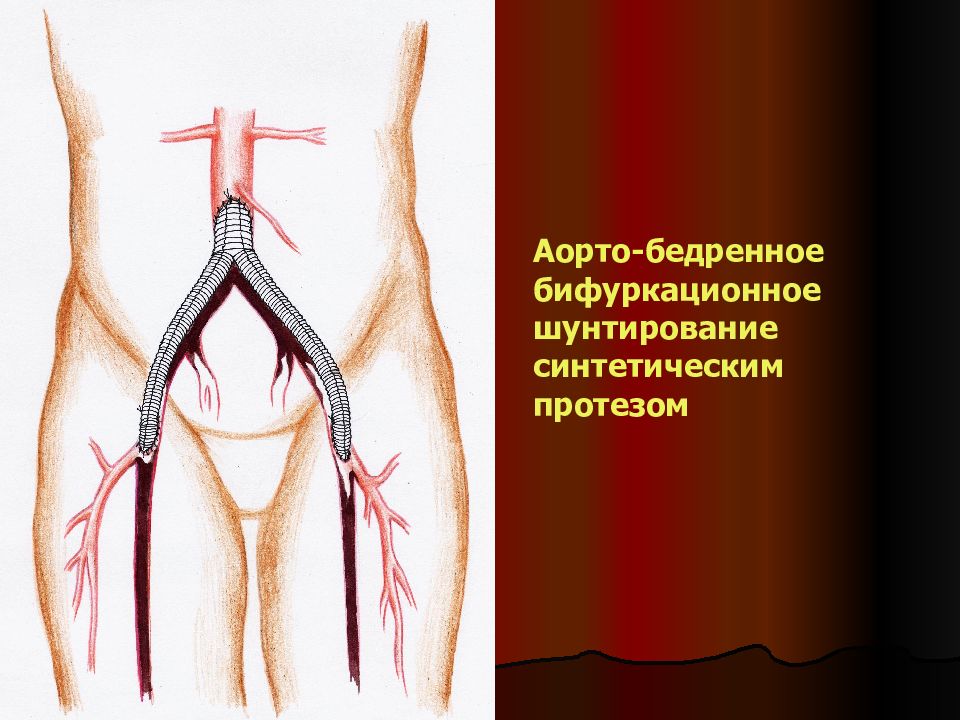
Слайд 26: Хирургическое лечение
Абсолютно показано больным с III и IV стадиями ишемии НК. Исключения: II Б стадия у больных с профессиями, требующими длительной ходьбы; настоятельная просьба больного. 1. Операции прямой реваскуляризации (шунтирование; эндартерэктомия; боковая пластика). Самые эффективные. Условия выполнимости: проходимость артериального русла выше и ниже окклюзии, отсутствие общих противопоказаний. При наличии последних, локальных стенозов (не > 10 см) и отсутствии кальциноза приемлема чрезкожная внутрипросветная ангиопластика со стентированием в связи с малой травматичностью. 2. Операции непрямой реваскуляризации (поясничная симпатэктомия; реваскуляризационная остеотрепанация (РОТ) ; артериализация венозного кровотока стопы). Улучшают кровообращение за счет стимуляции коллатерального кровотока. 3. Ампутации – вынужденные операции у больных с некротически измененными тканями НК и/или болями в покое, когда операции реваскуляризации оказались неэффективными или невозможными из-за общих противопоказаний и инкурабельности поражения. Главная задача – сохранение, по возможности, большей части конечности для лучшей реабилитации пациента.
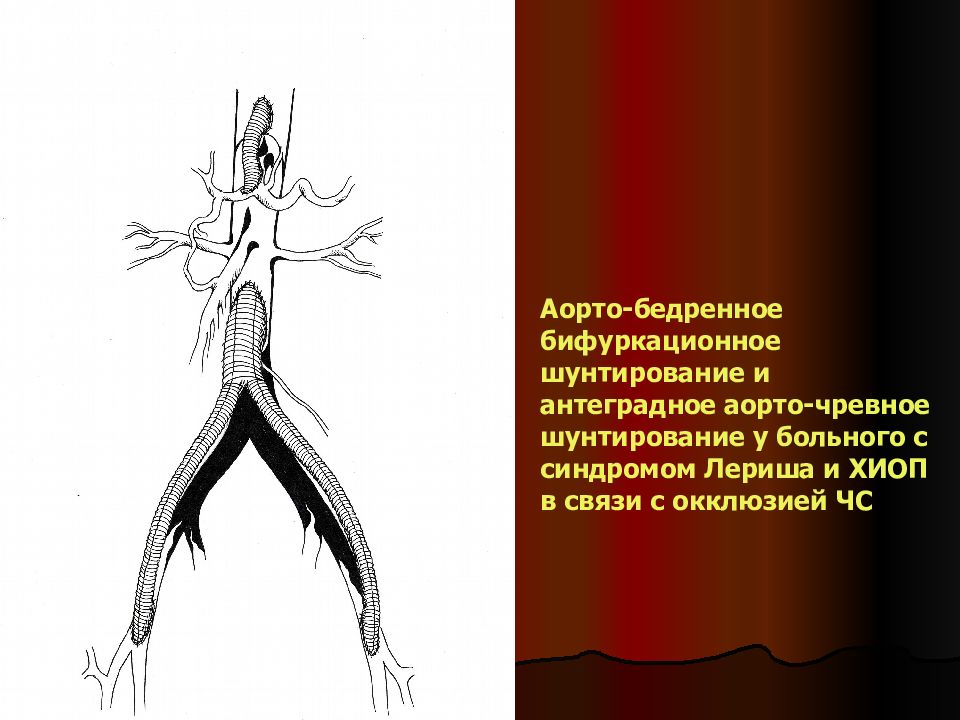
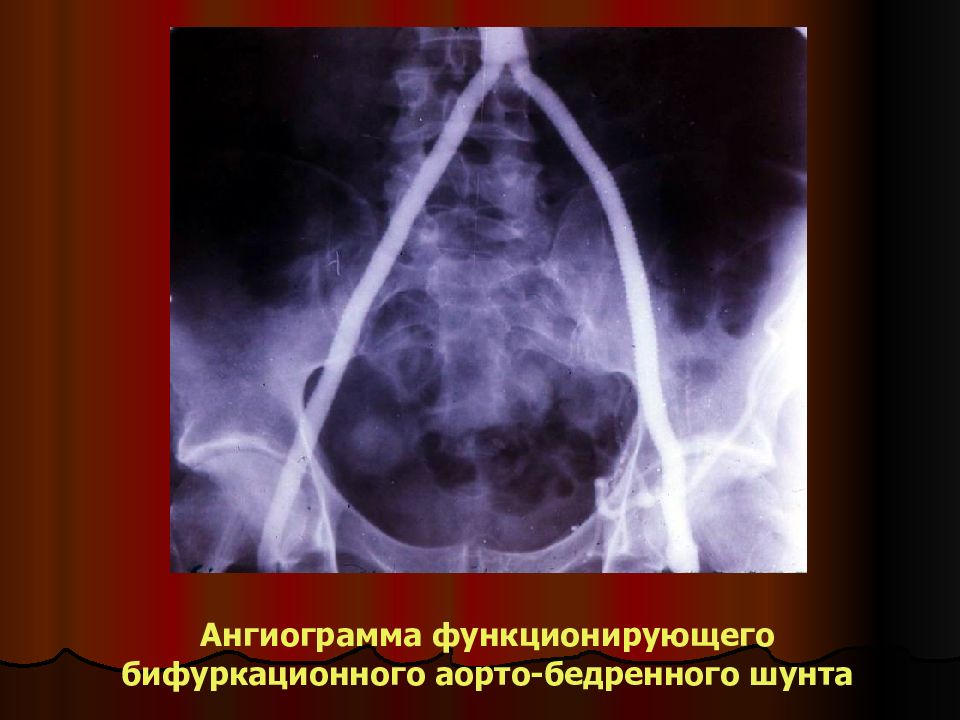
Слайд 28
Аорто-бедренное бифуркационное шунтирование и антеградное аорто-чревное шунтирование у больного с синдромом Лериша и ХИОП в связи с окклюзией ЧС
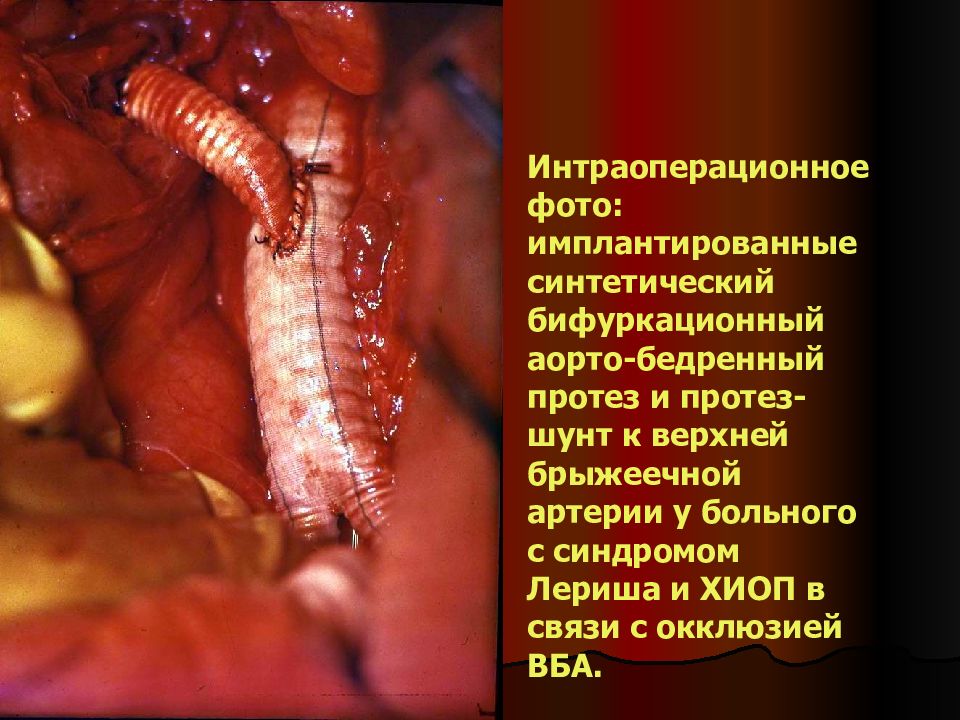
Слайд 29
Интраоперационное фото: имплантированные синтетический бифуркационный аорто-бедренный протез и протез-шунт к верхней брыжеечной артерии у больного с синдромом Лериша и ХИОП в связи с окклюзией ВБА.
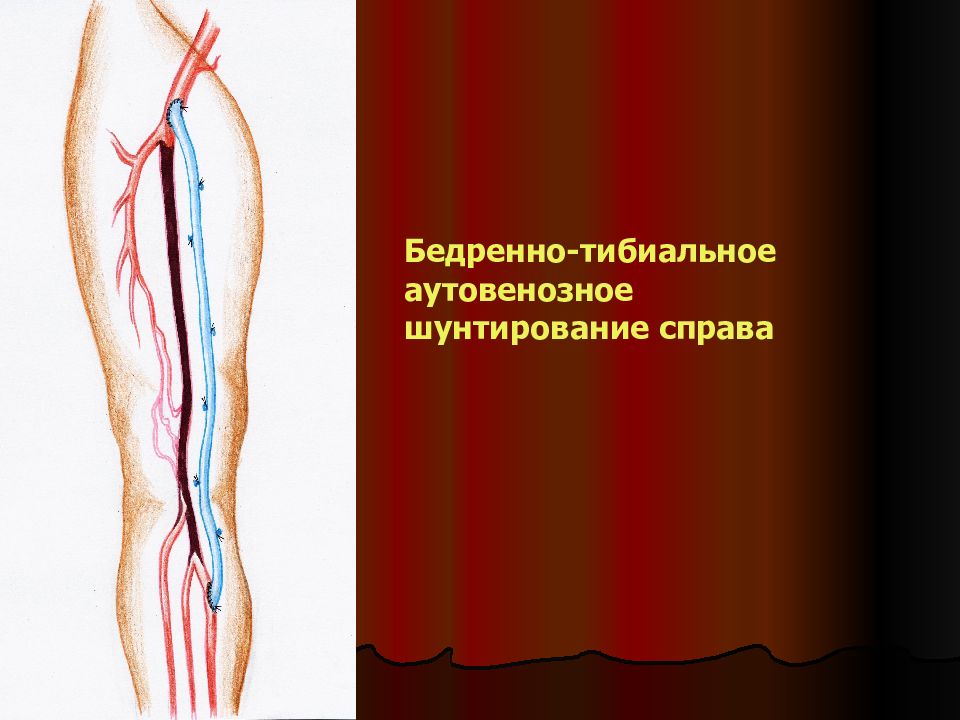
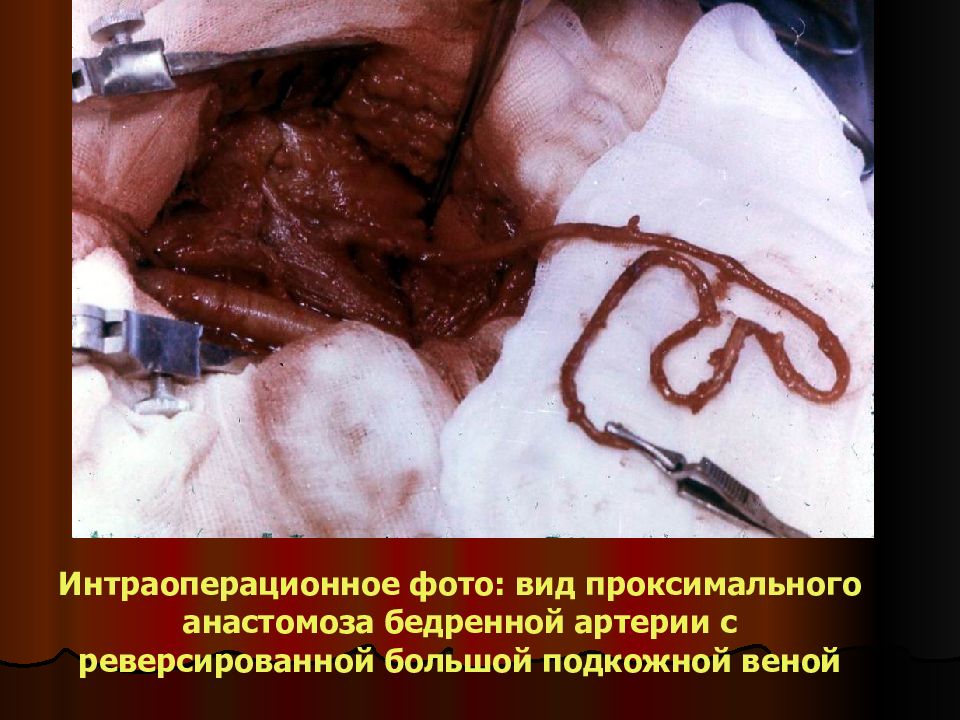
Слайд 32
Интраоперационное фото: вид проксимального анастомоза бедренной артерии с реверсированной большой подкожной веной
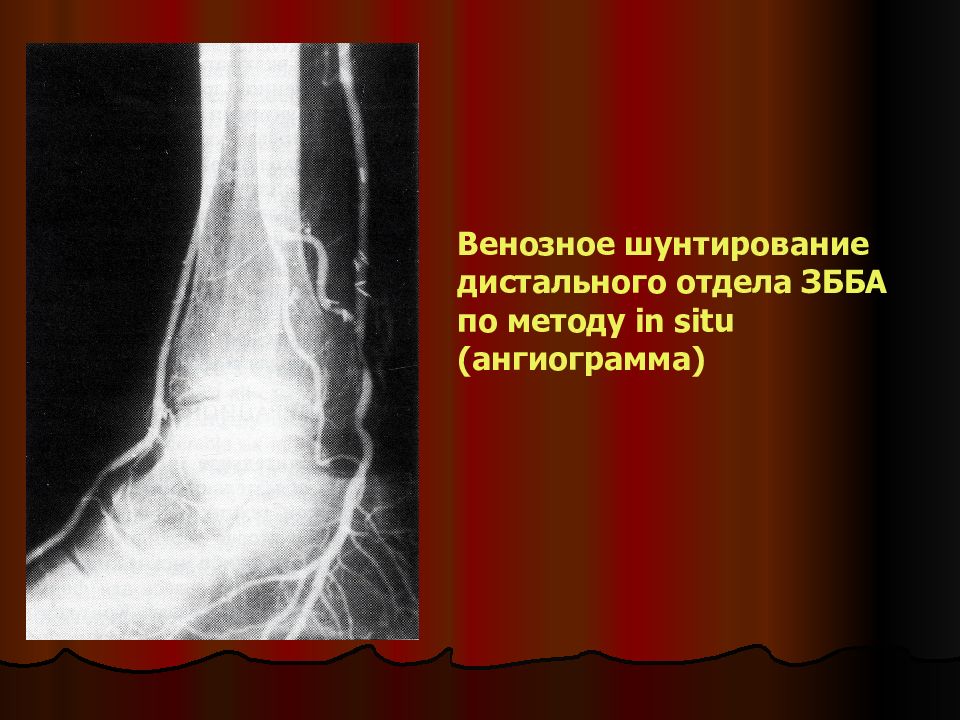
Слайд 33
Венозное шунтирование дистального отдела ЗББА по методу in situ (ангиограмма)
Слайд 34: Диабетические ангиопатии
это хроническое заболевание артериальных сосудов, вызванное метаболическими нарушениями, обусловленными, главным образом, гипергликемией. Увеличивают частоту гангрены НК у мужчин в 53, а у женщин в 71 раз чаще по сравнению с основной популяцией. Патогенез : не ясен. Распространенность : болеют мужчины и женщины в равных соотношениях чаще после 50 лет. Патологическая анатомия : 1. диабетическая макроангиопатия : атеросклероз, гиалиноз и склероз Менкеберга магистральных артерий голеней и стоп ; диабетическая микроангиопатия : утолщение базальной мембраны капилляров мышц за счет отложения в ней гликопротеидов. Определяет исход заболевания макро-ДА. 2. полинейропатия за счет образования нейрофибром большеберцового нерва и сегментарной демиелинизации волокон малоберцового нерва. Вызывает нарушения регуляции микроциркуляторного русла (констрикция прекапиляров, паралич артерио-венозных шунтов с повышением артерио-венозного сброса). «Тунельный» синдром за счет плотных сращений артерии и нерва с фасциями в медиальном лодыжковом канале поддерживает явления ангио- и нейропатии.
Слайд 35: Синдром диабетической стопы
(СДС) - симптомокомплекс, включающий в себя явления нейро- и ангиопатии стопы, проявляющийся гнойно-воспалительными изменениями и язвенно-некротическими поражениями. Развивается у 30-60% больных с СД. В зависимости от соотношения явлений нейро- и ангиопатии выделяют 3 формы СДС (Нидерланды, 1991): 1. Нейропатическая инфицированная (60-70%): длительный диабетический анамнез, отсутствует болевой синдром, обычная окраска кожных покровов, сохраненная пульсация артерий голени и стопы, нарушена чувствительность. 2. Ишемическая гангренозная : выраженный болевой синдром, бледные кожные покровы со снижением их температуры, резкое снижение или отсутствие пульсации артерий стоп, сохраненная чувствительность. 3. Смешанная : имеются те и другие проявления. Диагностика: 1. тщательный анамнез; 2. неврологический статус; 3. УЗДС с определением ЛПИ; 4. рентгенография стоп; 5. ангиография при наличии макроангиопатии; 6. бактериологическое исследование выделений.
Слайд 36: Лечение больных с СДС
Общие принципы 1. Оптимизация метаболического контроля 2. Антибиотикотерапия 3. Иммунокорекция Специфические мероприятия: Нейропатическая ДС : 1- разгрузка пораженной НК (постельный режим, кресло-качалка, ортопедическая обувь); 2 - местное лечение (некрэктомии, антисептики); 3 - лечение нейропатических отеков симпатомиметиками (эффедрин – 30 мг x 3 раз/сут). Ишемическая ДС : 1 - реологические растворы (реополиглюкин, реомакродекс); 2 - антиагреганты (пентоксифилин, трентал, вазопростан 48 мг в 150 мл физ.р-ра, медленно - № 10 – 14). Смешанная ДС : имеют значение все перечисленные мероприятия. Консервативная терапия:
Слайд 37: Лечение больных с СДС
Показания : декомпенсация кровообращения и прогрессирование гнойно-некротического поражения. 1. Реконструкции артерий голени при их курабельном поражении и отсутствии общих противопоказаний. 2. Непрямая реваскуляризация 3. Декомпрессия сосудисто-нервного пучка в медиальном лодыжковом канале. 3. В скрытие флегмон стопы. 4. Ампутации : на уровне стопы, если процесс не достиг уровня голеностопного сустава и на уровне голени или бедра, если он распространился на сустав и выше. Хирургическое лечение:
Слайд 38: Тромбангиит (болезнь Бюргера)
Описано Winivarter в 1879г., изучено Bourger в 1908,24 гг. Характеризуется облитерацией мелких и средних артерий и вен вследствие воспалительных изменений. Патогенез не ясен: 1 – реакция на табакокурение и 2 –аутоиммуннное нарушение в виде реакции на коллаген I и III типов, содержащийся в сосудистой стенке. Патанатомия : негнойный панартериит и панфлебит с тромбозом пораженных сосудов. Чаще поражаются артерии, поверхностные вены голеней и стоп. Из-за пролонгированности поражения имеется мало условий для развития коллатерального кровоснабжения. Распространенность : чаще страдают мужчины курильщики в возрасте от 20 до 40 лет (95%). Клиника : проявляется симптомами артериальной ишемии и поверхностными тромбофлебитами (40%), нередко быстро прогрессирующее течение. Диагностика : УЗДГ (резкое снижение кровотока на стопе и пальцах) и ангиография ( сегментарные окклюзии дистальных артерий и «штопорообразные» коллатерали). Лечение : Консервативное 1.бросить курить; 2. ходьба пешком по 15-20 мин/сут при отсутствии язв и некрозов (при их наличии постельный режим); 3. улучшение микроциркуляции; Хирургическое поясничная симпатэктомия, артериализация венозного кровотока стопы, ампутации. Прогноз : неблагоприятный в плане сохранения НК, хороший для жизни.
Слайд 39
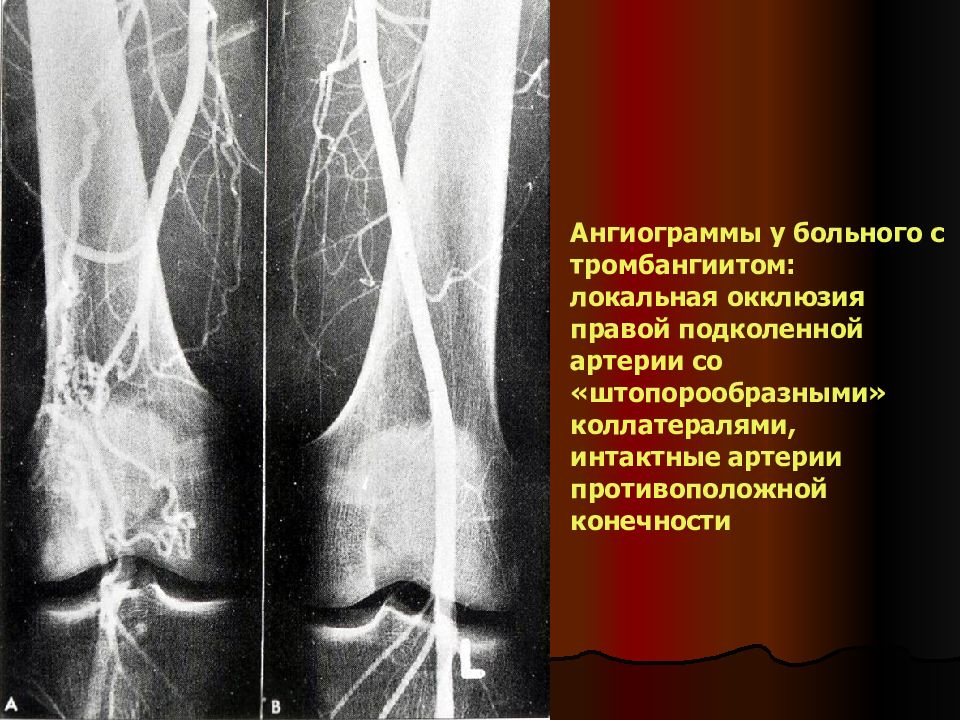
Ангиограммы у больного с тромбангиитом: локальная окклюзия правой подколенной артерии со «штопорообразными» коллатералями, интактные артерии противоположной конечности
Слайд 40: Неспецифический аорто-артериит
Впервые описан Такаясу в 1908г. Это воспалительное заболевание неясной этиологии, поражающее аорту и ее ветви. Патогенез : отдается предпочтение аутоиммунному механизму. Распространенность : описан во всем мире, но чаще болеют женщины желтой расы в возрасте 15 – 30 лет. Патанатомия : воспаление захватывает три слоя артерий. Острая стадия – микронекрозы и абсцессы, инфильтрация различными клетками, в том числе, гигантскими. Хроническая : пролиферация интимы, фиброз медии, фиброз и склероз адвентиции. В процесс вовлекается стенка аорты и проксимальные сегменты ее крупных ветвей. Локализации процесса : 1 – преимущественно ветви дуги аорты (70%); 2 – торакоабдоминальный отдел аорты и ее висцеральные ветви; 3 – сочетание этих локализаций. Клиника : острая стадия ( 50% больных) - утомляемость недомогание, повышение температуры, ознобы, артралгии, хроническая – облитерация аорты и ее ветвей с развитием ишемии НК, почек и ЖКТ. Диагностика : УЗДГ и аортография (характерные “веретенообразные” стенозы, распространяющиеся от аорты на ее ветви). Лечение : Консервативное в острую стадию – кортикостероиды (преднизолон 60-100 мг/сут) или циклофосфамид (2 мг/кг/сут) Хирургическое при недостаточности кровоснабжения НК, почек и ЖКТ : наиболее приемлемо шунтирование. Прогноз: благоприятный при отсутствии осложнений
Слайд 41: Коллагенозы
Узелковый периартериит – системное заболевание артерий среднего и малого диаметра, характеризующееся некрозом средней оболочки артерий и периваскулярным воспалением. Поражаются кожа, почки, сердце и ЖКТ с развитием ишемии вплоть до инфаркта. Системная красная волчанка (СКВ ) -коллагеноз, при котором поражаются артерии малого диаметра - артерии пальцев. Пароксизмальное поражение пальцев вплоть до развития некроза. Склеродермия – системное заболевание, при котором происходит утолщение, фрагментация коллагеновых и утолщение эластиновых волокон. Утолщение интимы артериол кожи, мышц, почек, сердца, ЖКТ и ЦНС. Диагностика : 1 - системность поражения; 2 - гистологическое исследование биоптатов кожи, мышц; 3 - цитология крови : ЛЕ- клетки (75%); 4 - видеокапилляроскопия; 5 - лазерная допплеровская флоуметрия. Лечение : 1 - противовоспалительные, 2 - цитостатики, 3 - антиагреганты.
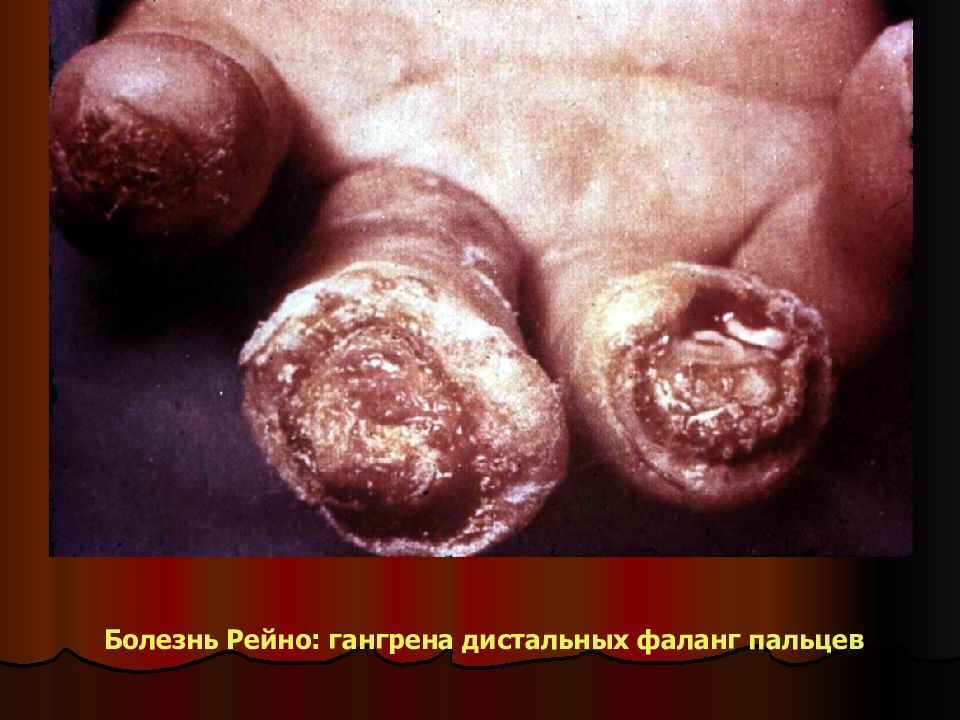
Слайд 42: Болезнь и синдром Рейно
Это функциональное поражение периферических артерий, проявляющееся спазмом или чрезмерным расширением этих сосудов. Болезнь Рейно вызывается центральными нарушениями регуляции симпатической нервной системы. Чаще болеют женщины ( 60 - 90%). Синдром Рейно сопровождает другие ХОЗАНК. Патанатомия : на ранних стадиях болезни артерии не изменены, на поздних истончены и тромбированы. При синдроме в артериях изменения, характерные для основного заболевания. Клиника : приступы побледнения или цианоза пальцев после психоэмоционального перенапряжения или холода двух- или трехфазного характера (цианоз и гиперемия; бледность, цианоз, покраснение) от нескольких минут до нескольких часов вплоть до развития некрозов тканей. Диагностика: плетизмография до и после погружения пальцев в холодную воду. Дифф.диагностика : при болезни поражение двухстороннее, длительное существование симптомов (более 2 лет) без признаков прогрессирования, нет другого ХОЗАНК. Лечение : Консервативное – седативные (фенобарбитал 15-30 мг 3-4 раза); препарат выбора - празозин по 1-2 мг перед сном и утром; нифедипин 10-30 мг 3 раза; трентал по 400 мг 3 раза. Хирургическое лечение – симпатэктомия и ампутации фаланг пальцев.