Первый слайд презентации
Лучевая диагностика в онкологии Профессор кафедры рентгенологии и радиологии с курсом ультразвуковой диагностики В.В. Рязанов
Слайд 2: Ежегодно в мире от злокачественных новообразований умирает 6,2 млн.человек ( Globocan, 2012 )
РОССИЯ мужчины женщины Рак молочной железы – 16,7% Колоректальный рак - 14,9% Рак желудка – 13,4% Рак легкого – 6,9% Рак легкого – 30% Рак желудка - 14,9% Колоректальный рак – 10,0% Рак предстательной железы – 4,7%
Слайд 3: Основные причины запущенности онкологических заболеваний:
48% - «виновата болезнь» (скрытое течение заболевания) 22% - «виноват больной» (несвоевременное обращение больного к врачу) 30% - «виноват врач» (врачебные ошибки и длительное обследование) Лучевая диагностика
Слайд 4
Лучевая диагностика в онкологии – комплекс лучевых исследований и организационных мероприятий по их выполнению, направленных на выявление, стадирование и контроль лечения опухолей (новообразований) органов и тканей
Слайд 5
Основными направлениями лучевой диагностики в онкологии являются: I. ранняя (доклиническая) диагностика новообразований или скрининг онкологических заболеваний; II. оценка патологических изменений органов и тканей при использовании неинвазивных лучевых технологий; II.1. диагностика и дифференциальная диагностика выявленных патологических изменений, в частности онкологических и не онкологических заболеваний, определение анатомических и функциональных особенностей патологического процесса; II.2. стадирование злокачественных опухолей, включая традиционную оценку распространенности первичной опухоли ( T ), метастазов в регионарные лимфатические узлы (N) и наличие отдаленных метастазов (M) ; II.3. оценка результатов хирургического, лекарственного и лучевого лечения, включая как изменение собственно опухолевой ткани, так и возникающие в ходе лечения осложнения или реакции; II.4. динамическое наблюдение за больными в отдаленные сроки после лечения; III. интервенционные радиологические процедуры, т.е. малоинвазивные лечебные и диагностические мероприятия под контролем различных лучевых технологий
Слайд 6: I. Скрининг онкологических заболеваний
Скрининг как организационное мероприятие направлен на выявление заболевания у лиц, не имеющих клинических проявлений этого заболевания и, следовательно, не имеющих оснований для обращения за медицинской помощью.
Слайд 7: Основные требования к любым программам скрининга онкологических заболеваний
заболевание должно быть достаточно распространенным и иметь большое социальное значение; необходим диагностический тест (метод лучевой диагностики), позволяющий надежно выявлять заболевание в доклинической стадии; должна существовать возможность излечения выявленного заболевания с помощью существующих методов; скрининг должен приводить к снижению смертности от данного заболевания в популяции; скрининг должен быть экономически выгоден, т.е. затраты на раннюю диагностику должны быть ниже затрат на лечение больных, обращающихся за медицинской помощью с клиническими симптомами. I.
Слайд 8
Указанные принципы в настоящее время реализованы в лишь одной скрининговой программе, основанной на применении лучевой технологии- маммографический скрининг непальпируемого рака молочных желез I.
Слайд 9: При онкологическом скрининге существуют определенные понятия:
Выявление новообразования в доклиническом периоде – обнаружение его до появления клинических признаков, говорящих о наличии определенного заболевания I.
Слайд 10
Раннее выявление опухоли – соответствует такому моменту ее развития, когда еще нет распространения на соседние анатомические структуры I.
Слайд 11
Своевременное выявление опухоли – соответствует стадии развития опухоли, при которой выполнимо специальное радикальное лечение, но нет уверенности в отсутствии макро – и микрометастазирования ( T 1 N 1-2 M 0 ), ( T 2 N 1-2 M 0 ) I.
Слайд 12
Позднее выявление – соответствует запущенной стадии развития опухоли, при которой радикальное лечение невыполнимо, а болезнь уже вошла в финальную фазу ( T 3-4 N 0-2 M 0 -1 ), ( T 1 N 3 M 0 -1 ) I.
В прошлые годы в лучевой диагностике доминировал принцип последовательного продвижения от простой методики к более сложной, однако в течение последних лет все большее распространение получает принципиально иной подход. Он заключается в выборе наиболее результативных, в том числе и наиболее дорогостоящих методик или их сочетания для получения максимально быстрого и эффективного результата. Типичным примером последних лет в этой области является применение позитронно-эмиссионной томографии совмещенной с КТ или МРТ для оценки распространенности опухолевого процесса на уровне всего организма
II.1.
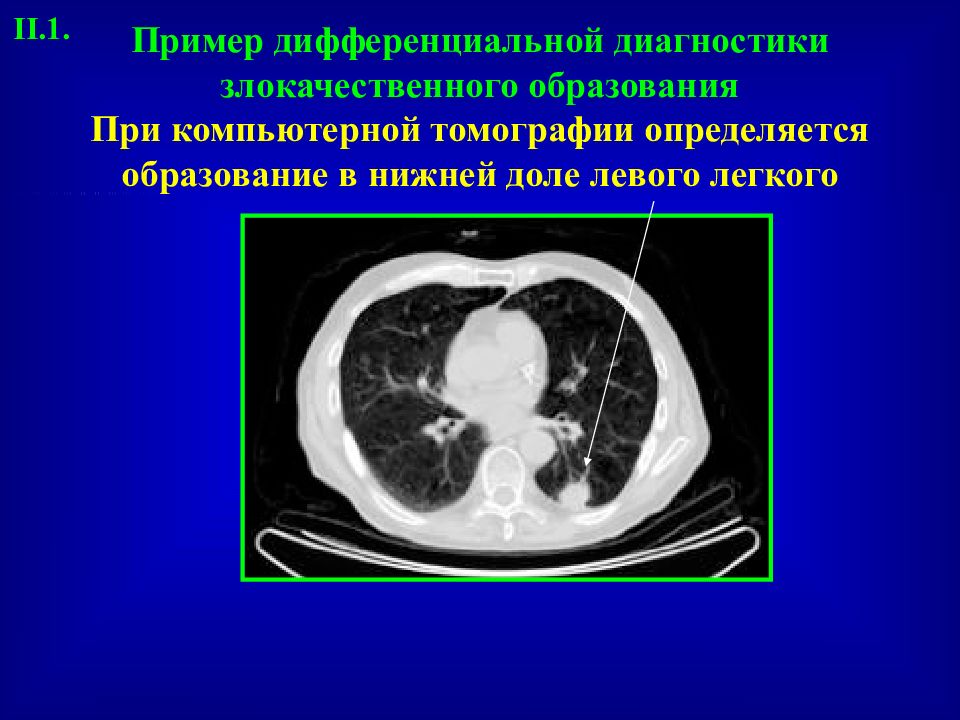
Слайд 15
Вопросы: Я думаю что: A) Образование доброкачественное, я займу выжидательную позицию и буду выполнять динамическую КТ Б ) Это рак и направлю на биопсию В ) Я не знаю, рекомендую ПЭТ с ФДГ Г ) В случае негативного ПЭТ не буду подвергать пациента биопсии II.1.
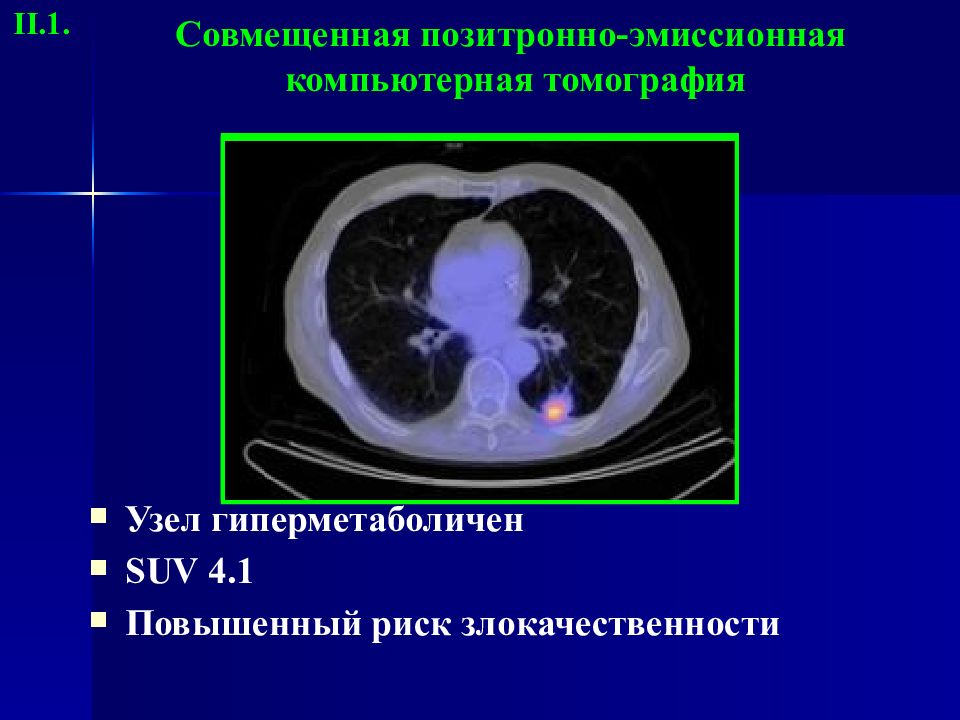
Слайд 16
Узел гиперметаболичен SUV 4.1 Повышенный риск злокачественности Совмещенная позитронно-эмиссионная компьютерная томография II.1.
Слайд 17
« Польза » ПЭТ/КТ Характеризует узел, как вероятно злокачественный Не найдено других гиперметаболических фокусов Пациент отправлен на торакотомию, выявлена аденокарцинома, стадирована II.1.
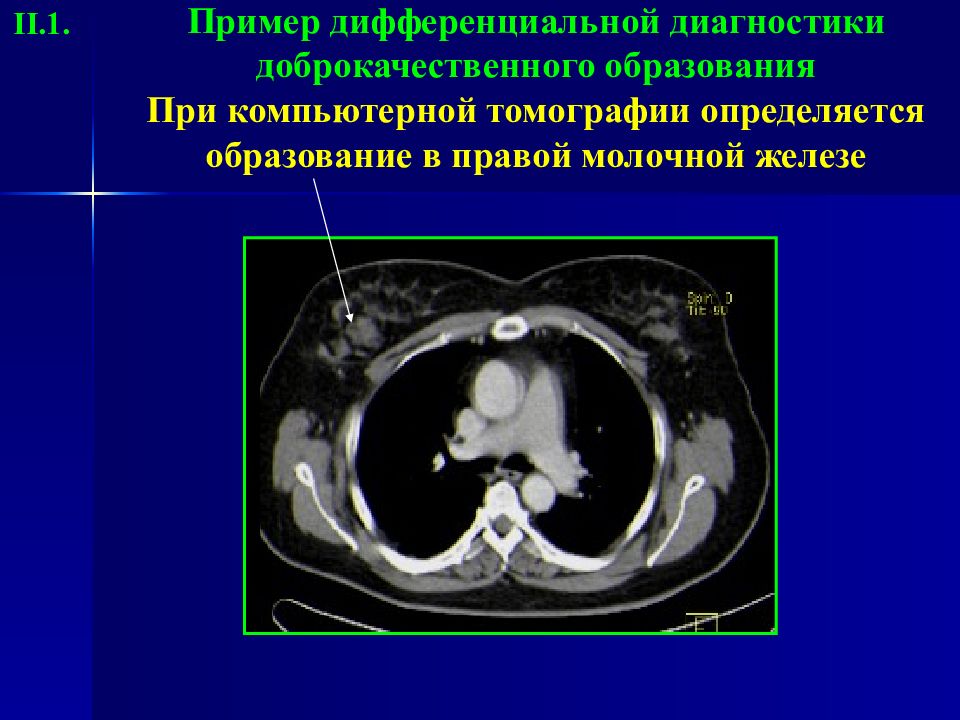
Слайд 18: Пример дифференциальной диагностики доброкачественного образования При компьютерной томографии определяется образование в правой молочной железе
II.1.
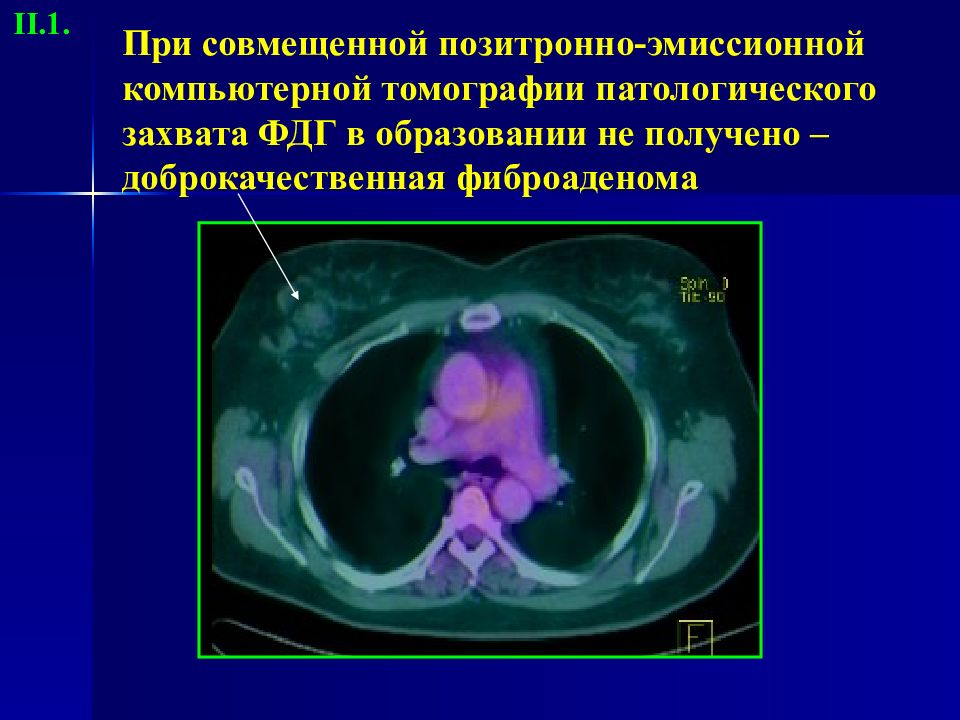
Слайд 19: При совмещенной позитронно-эмиссионной компьютерной томографии патологического захвата ФДГ в образовании не получено – доброкачественная фиброаденома
II.1.
Слайд 20: II.2. Стадирование злокачественных опухолей
Для оценки распространенности злокачественных заболеванийиспользуется международная ТNМ классификация. Она разработана французом Пьером Дено в 1943-52 гг. и с 1987 г. стала применяться во многих странах. На основе этой классификации определяются планирование лечения, прогноз, оценка результатов лечения. Имеется возможность сравнивать результаты лечения онкологических больных в различных клиниках. В настоящее время используется 7-ой пересмотр этой классификации от 2008 года.
Слайд 21: В этой классификации:
Т - степень местного распространения опухоли, N - отсутствие или наличие регионарных метастазов, М - отсутствие или наличие отдаленных метастазов. Добавление чисел к этим трем компонентам означает распространенность процесса: для «Т» это 0-4, для «N»от 0 до 3, для М - 0 или 1. II.2.
Слайд 22: Оценка по «Т» критерию включает:
ТХ - оценить размеры и местное распространение первичной опухоли не представляется возможным Т0 - первичная опухоль не определяется Tis - преинвазивная карцинома (карцинома in situ) Т1 - опухоль распространяется по пораженному органу на малое расстояние. Т2 – опухоль распространяется по пораженному органу на большое расстояние, но не пытается прорасти вглубь органа. ТЗ – опухоль прорастает в орган. Т4 - опухоль распространяется на соседние структуры. II.2.
Слайд 23
I уровень – клетки меланомы находятся в пределах эпидермиса и характер инвазии соответствует меланоме in situ; II уровень – опухоль разрушает базальную мембрану и инвазирует верхние отделы сосочкового слоя дермы; III уровень – клетки меланомы заполняют весь сосочковый слой дермы, но не проникают в подлежащий ретикулярный слой; IV уровень – инвазия ретикулярного слоя дермы; V уровень – инвазия подлежащей жировой клетчатки Уровни инвазии меланомы II.2.
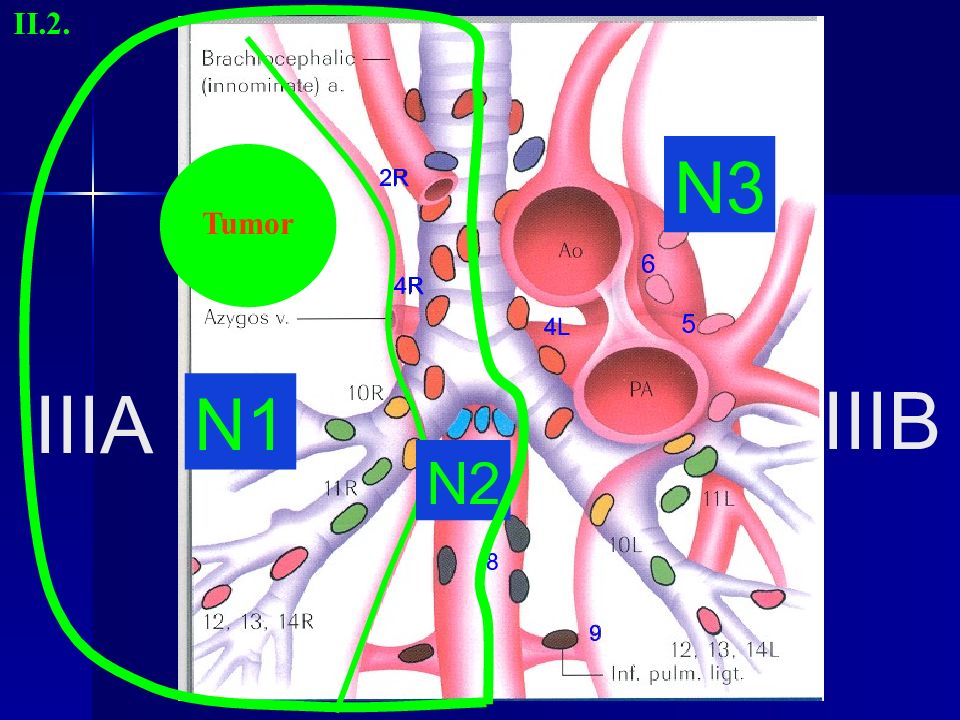
Слайд 24: Оценка по « N » критерию включает:
Nx -недостаточно данных для оценки регионарных лимфатических узлов N0 –лимфоузлы не поражены N1 –поражен один регионарный узел N2 –поражены несколько регионарных лимфоузлов N3 –поражены отдаленные лимфоузлы II.2.
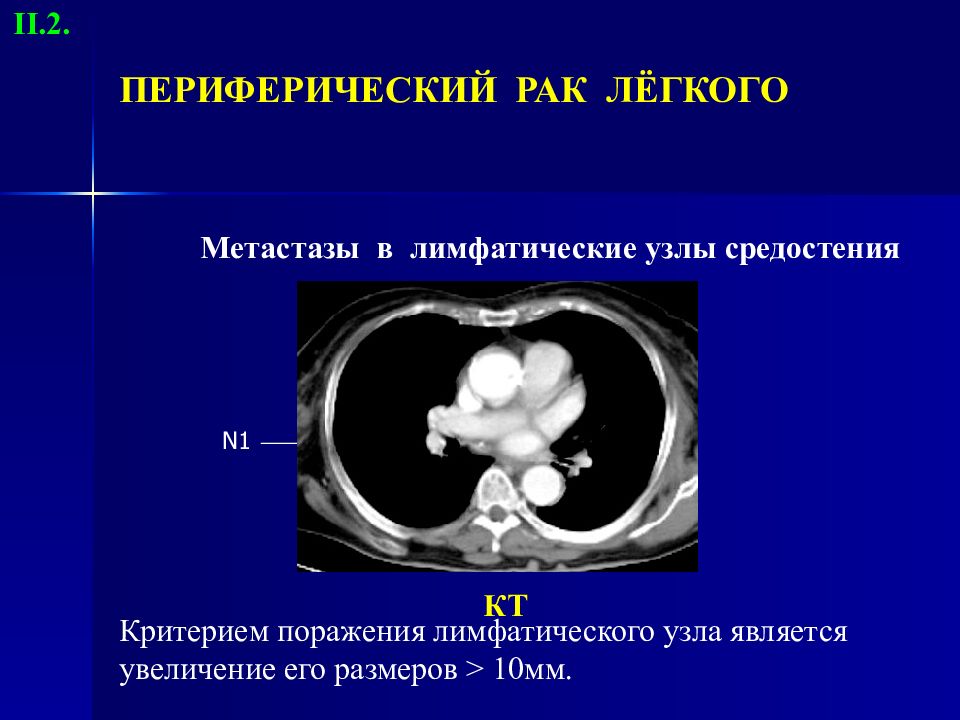
Слайд 26: ПЕРИФЕРИЧЕСКИЙ РАК ЛЁГКОГО
КТ Метастазы в лимфатические узлы средостения N1 Критерием поражения лимфатического узла является увеличение его размеров > 10мм. II.2.
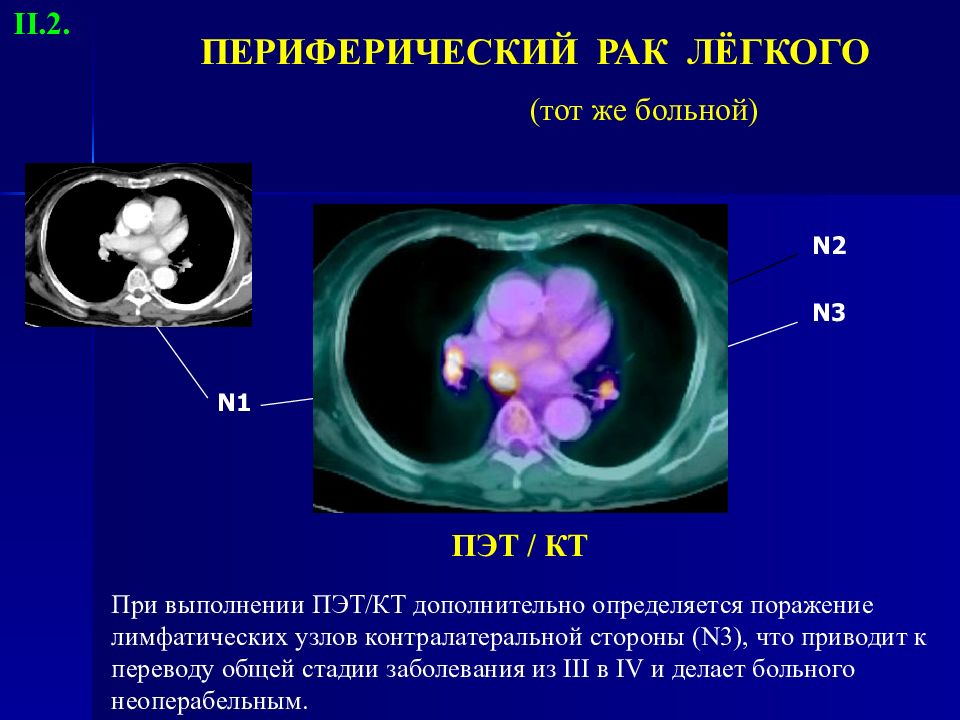
Слайд 27: ПЕРИФЕРИЧЕСКИЙ РАК ЛЁГКОГО (тот же больной)
ПЭТ / КТ N2 N3 При выполнении ПЭТ/КТ дополнительно определяется поражение лимфатических узлов контралатеральной стороны ( N3 ), что приводит к переводу общей стадии заболевания из III в IV и делает больного неоперабельным. N 1 II.2.
Слайд 28: Оценка по «М» критерию включает:
MX - недостаточно данных для определения отдаленных метастазов М0 - нет признаков отдаленных метастазов M1 - имеются отдаленные метастазы. II.2.
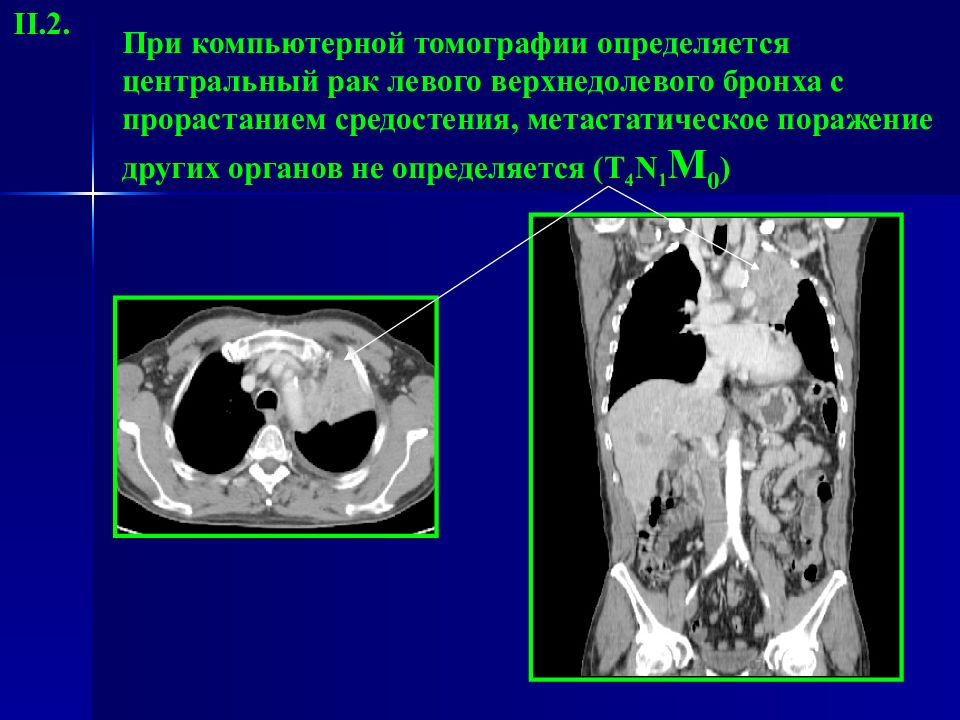
Слайд 29: При компьютерной томографии определяется центральный рак левого верхнедолевого бронха с прорастанием средостения, метастатическое поражение других органов не определяется ( T 4 N 1 M 0 )
II.2.
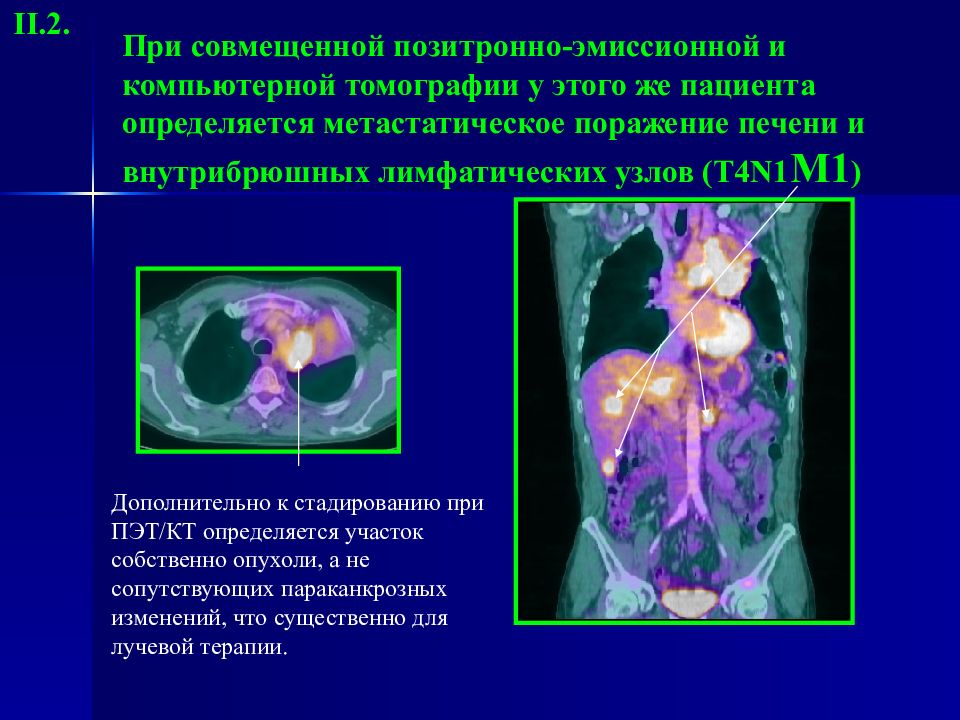
Слайд 30: При совмещенной позитронно-эмиссионной и компьютерной томографии у этого же пациента определяется метастатическое поражение печени и внутрибрюшных лимфатических узлов ( T 4 N1 M 1 )
Дополнительно к стадированию при ПЭТ/КТ определяется участок собственно опухоли, а не сопутствующих параканкрозных изменений, что существенно для лучевой терапии. II.2.
Слайд 31: Группировка по стадиям
Стадия 0 Tis N0 M0 Стадия I T1 N0 M0 Стадия II T2 N0 M0 Стадия III T1, T2 T3 N1 N0, N1 M0 M0 Стадия IV T4 любая Т N3 любая N M0 M1 II.2.
Слайд 32
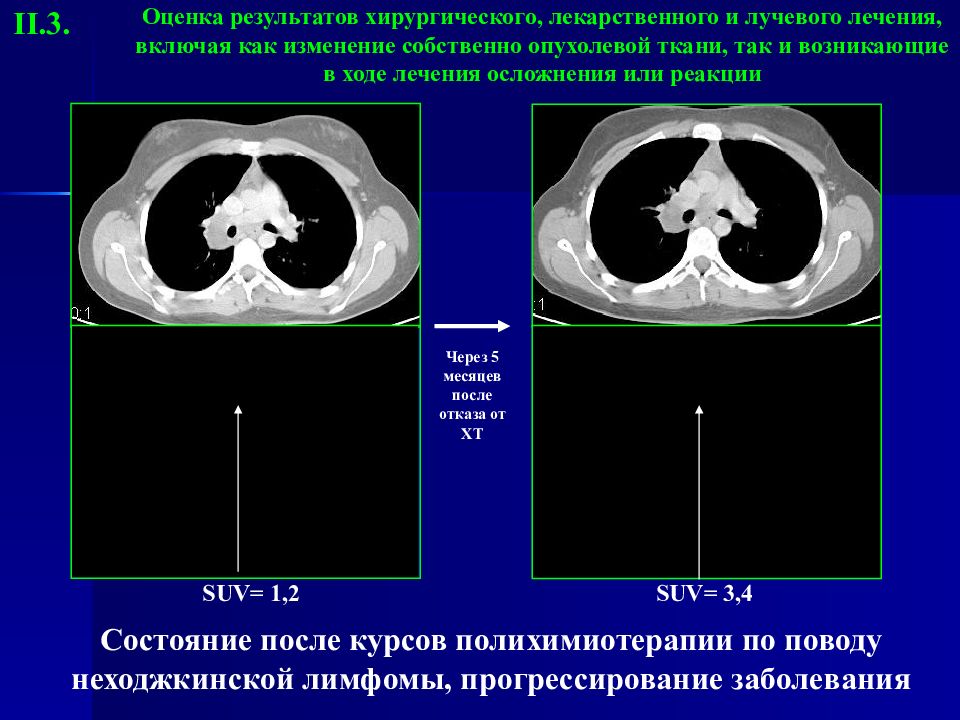
Оценка результатов хирургического, лекарственного и лучевого лечения, включая как изменение собственно опухолевой ткани, так и возникающие в ходе лечения осложнения или реакции Через 5 месяцев после отказа от ХТ Состояние после курсов полихимиотерапии по поводу неходжкинской лимфомы, прогрессирование заболевания SUV= 1,2 SUV= 3,4 II.3.
Слайд 33
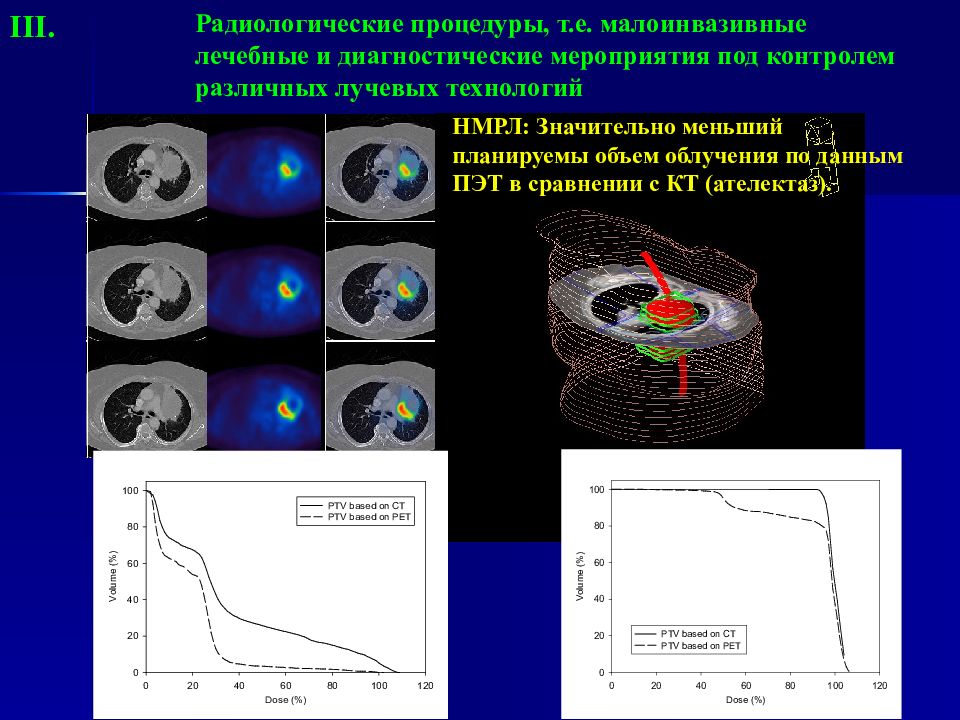
PET- Plan CT- Plan НМРЛ : Значительно меньший планируемы объем облучения по данным ПЭТ в сравнении с КТ ( ателектаз ). ПЭТ/КТ - планирование Изодозное распределение ПЭТ/КТ Расчет дозы К T- планирование Изодозное расределение КТ Расчет дозы Радиологические процедуры, т.е. малоинвазивные лечебные и диагностические мероприятия под контролем различных лучевых технологий III.
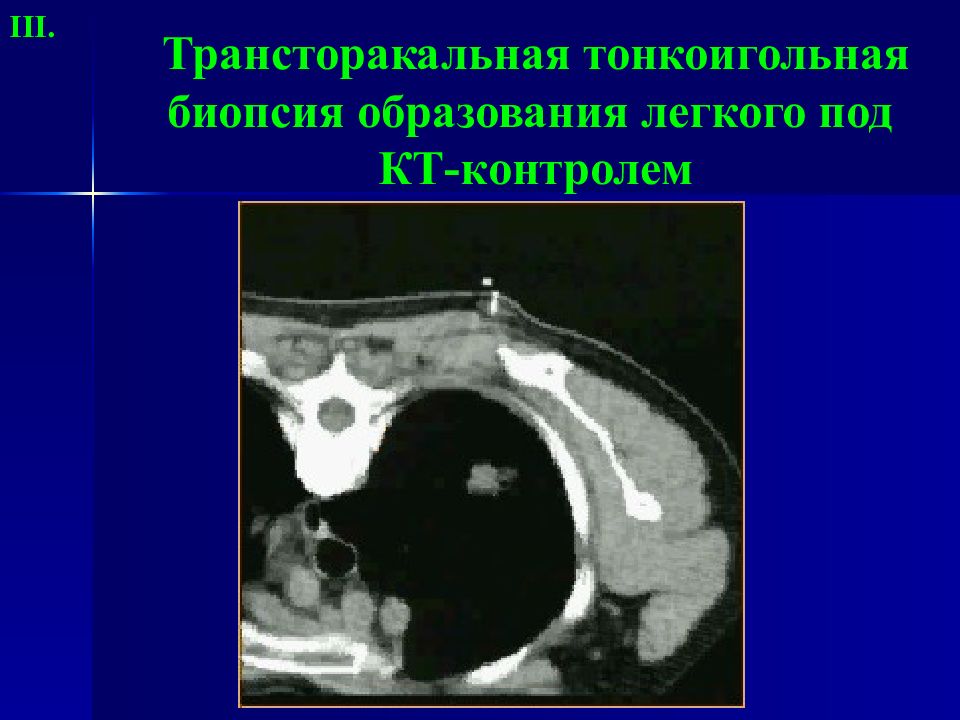
Слайд 34: Трансторакальная тонкоигольная биопсия образования легкого под КТ-контролем
III.
Слайд 36: О П У Х О Л И Г О Л О В Ы И Ш Е И
Включает опухоли, развивающиеся из: Губы, полость рта Глотка: ротоглотка, носоглотка, гортаноглотка Гортань Верхнечелюстная пазуха Полость носа и решетчатый синус Слюнные железы Щитовидную железу Опухоли, развивающиеся в малых слюнных железах, верхних отделов дыхательного и пищеварительного трактов, классифицируются аналогично опухолям данной анатомической зоны, например ротовая полость
Слайд 37
Лучевая диагностика: Область применения Метод лучевой диагностики Дифференциальная диагностика первичного опухолевого узла УЗИ, МРТ, КТ, ПЭТ/КТ Стадирование по TNM ПЭТ/КТ Контроль лечения МРТ, КТ, ПЭТ/КТ
Слайд 38
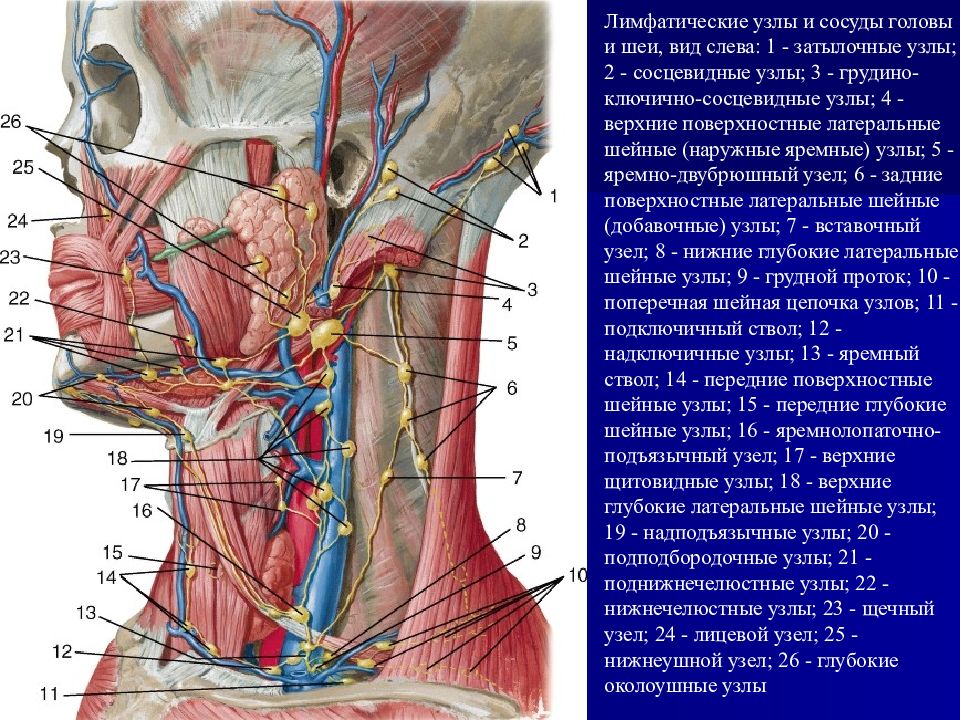
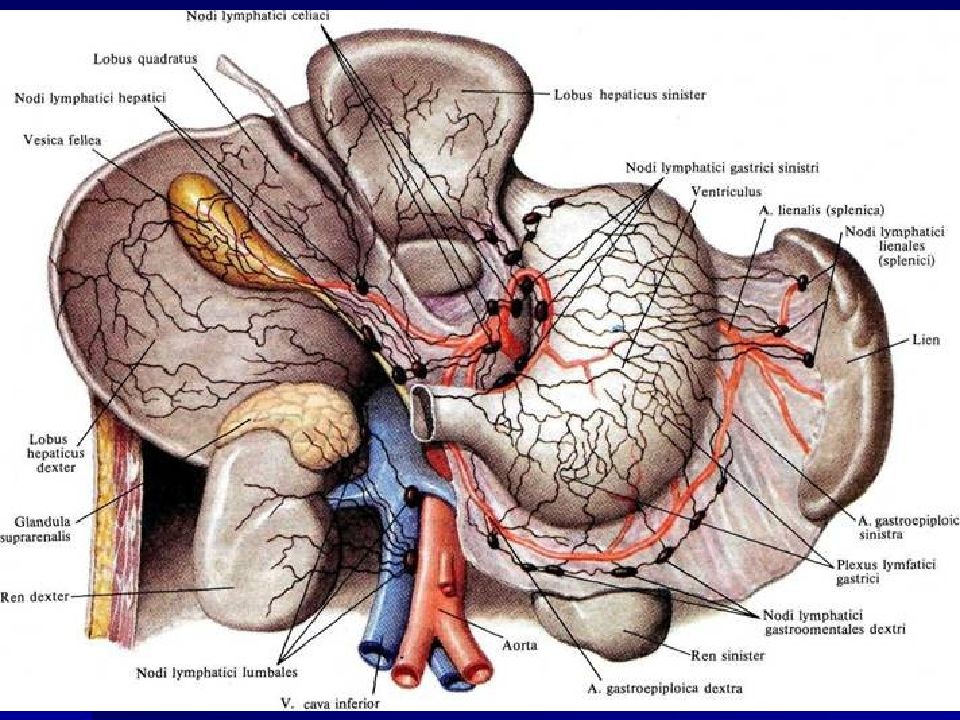
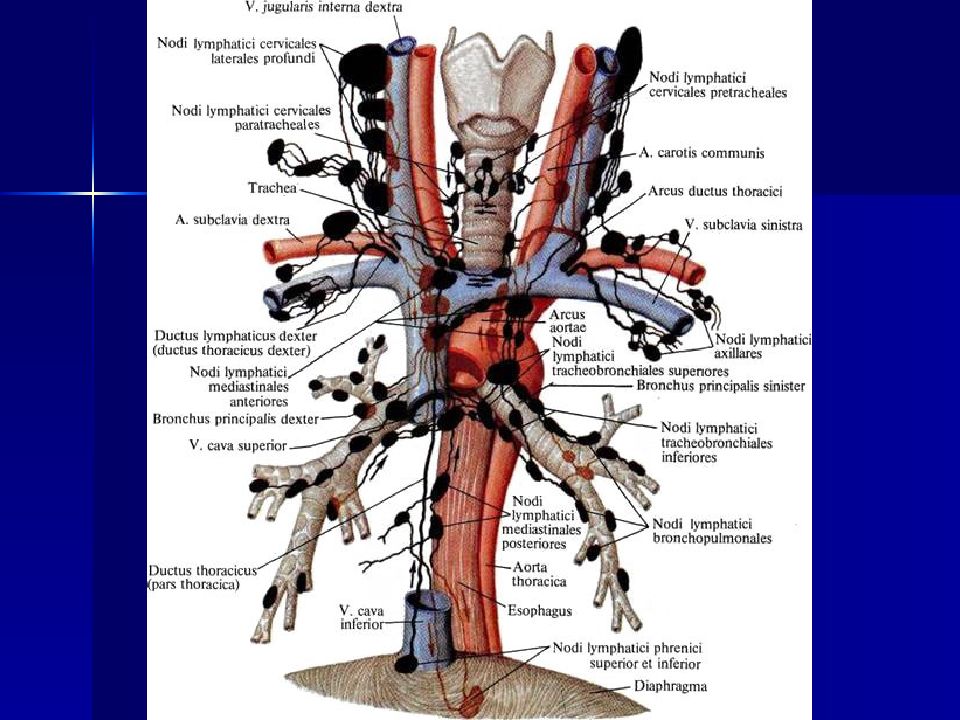
Лимфатические узлы и сосуды головы и шеи, вид слева: 1 - затылочные узлы; 2 - сосцевидные узлы; 3 - грудино-ключично-сосцевидные узлы; 4 - верхние поверхностные латеральные шейные (наружные яремные) узлы; 5 - яремно-двубрюшный узел; 6 - задние поверхностные латеральные шейные (добавочные) узлы; 7 - вставочный узел; 8 - нижние глубокие латеральные шейные узлы; 9 - грудной проток; 10 - поперечная шейная цепочка узлов; 11 - подключичный ствол; 12 - надключичные узлы; 13 - яремный ствол; 14 - передние поверхностные шейные узлы; 15 - передние глубокие шейные узлы; 16 - яремнолопаточно-подъязычный узел; 17 - верхние щитовидные узлы; 18 - верхние глубокие латеральные шейные узлы; 19 - надподъязычные узлы; 20 - подподбородочные узлы; 21 - поднижнечелюстные узлы; 22 - нижнечелюстные узлы; 23 - щечный узел; 24 - лицевой узел; 25 - нижнеушной узел; 26 - глубокие околоушные узлы
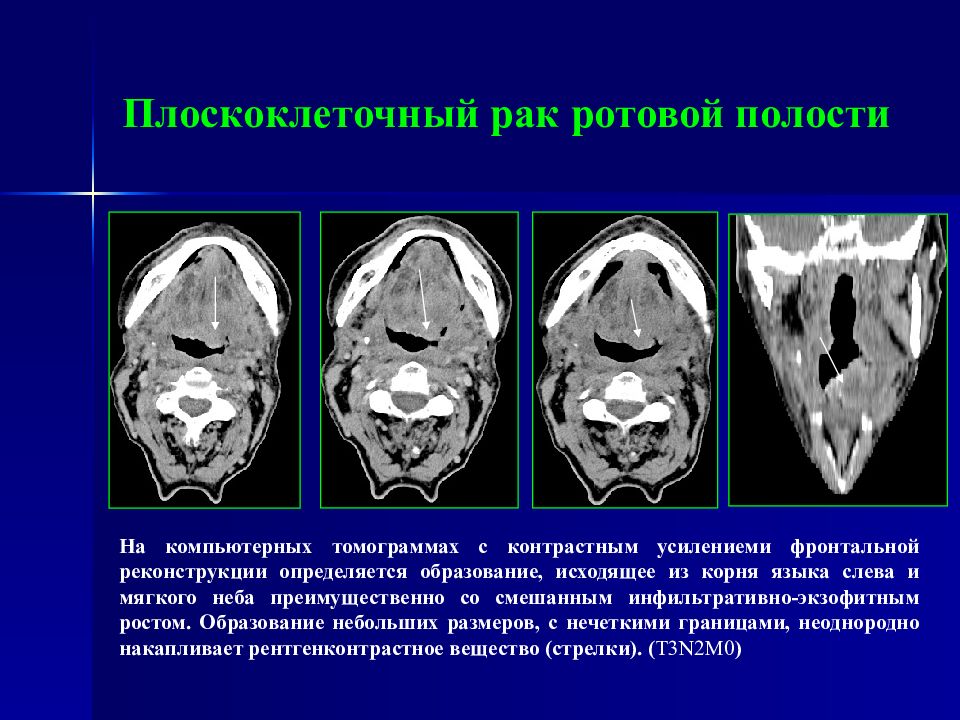
Слайд 39: Плоскоклеточный рак ротовой полости
На компьютерных томограммах с контрастным усилениеми фронтальной реконструкции определяется образование, исходящее из корня языка слева и мягкого неба преимущественно со смешанным инфильтративно-экзофитным ростом. Образование небольших размеров, с нечеткими границами, неоднородно накапливает рентгенконтрастное вещество (стрелки). ( T 3 N 2 M0 )
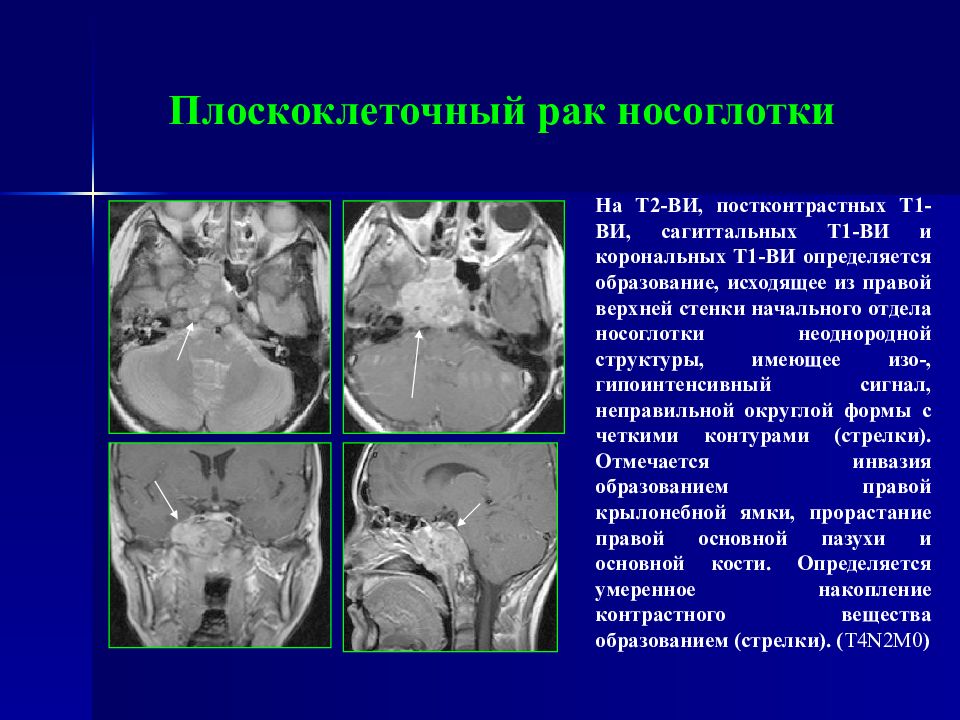
Слайд 40: Плоскоклеточный рак носоглотки
На Т2-ВИ, постконтрастных Т1-ВИ, сагиттальных Т1-ВИ и корональных Т1-ВИ определяется образование, исходящее из правой верхней стенки начального отдела носоглотки неоднородной структуры, имеющее изо-, гипоинтенсивный сигнал, неправильной округлой формы с четкими контурами (стрелки). Отмечается инвазия образованием правой крылонебной ямки, прорастание правой основной пазухи и основной кости. Определяется умеренное накопление контрастного вещества образованием (стрелки). ( T 4 N 2 M0 )
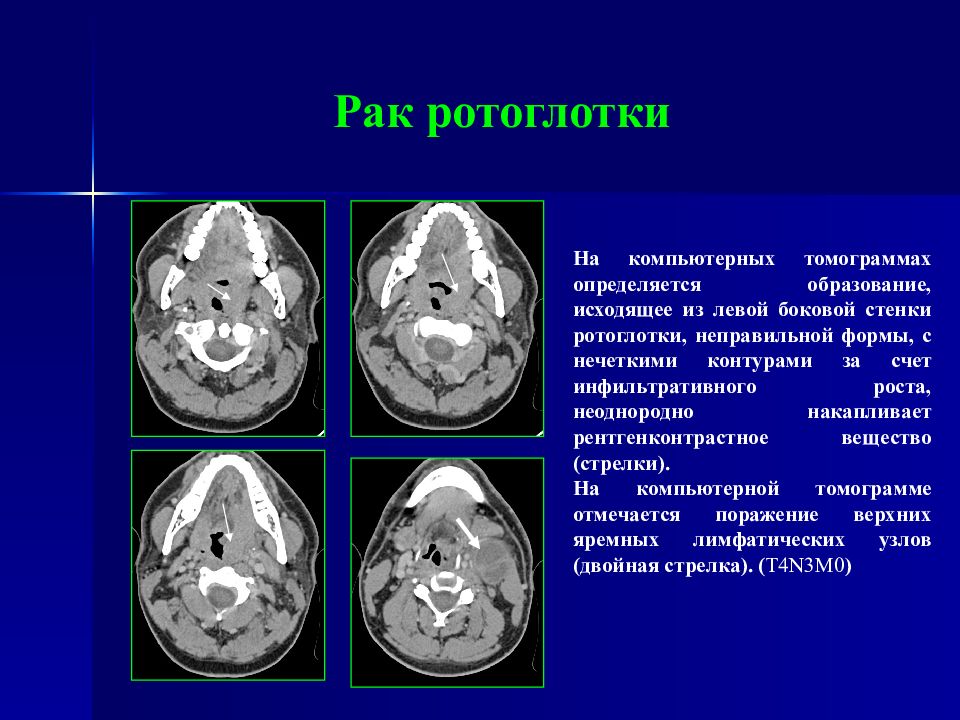
Слайд 41: Рак ротоглотки
На компьютерных томограммах определяется образование, исходящее из левой боковой стенки ротоглотки, неправильной формы, с нечеткими контурами за счет инфильтративного роста, неоднородно накапливает рентгенконтрастное вещество (стрелки). На компьютерной томограмме отмечается поражение верхних яремных лимфатических узлов (двойная стрелка). ( T 4 N 3 M0 )
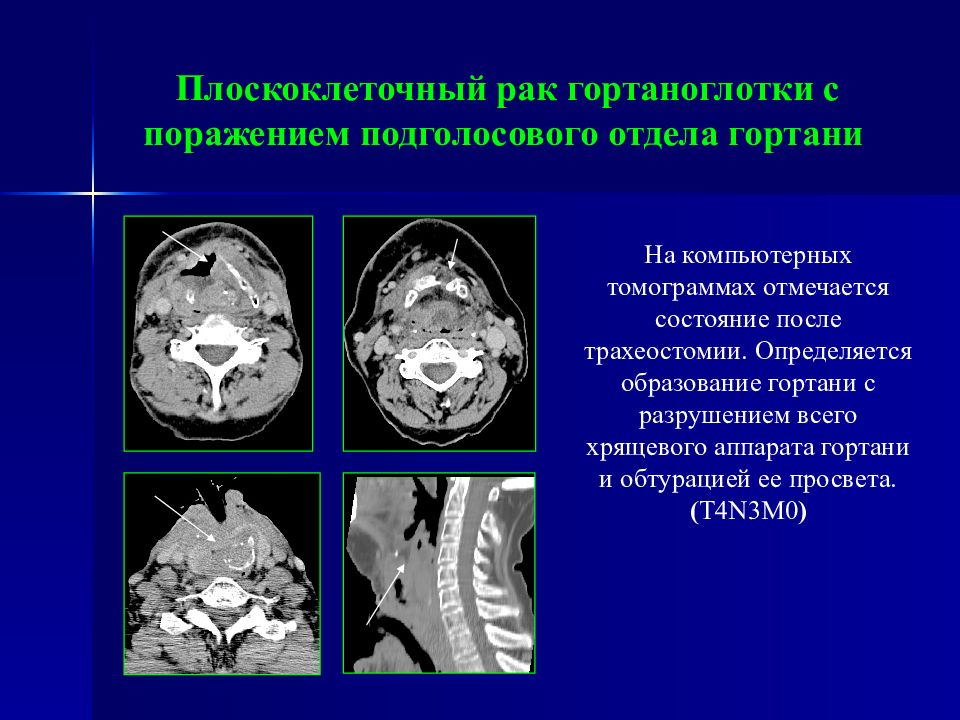
Слайд 42: Плоскоклеточный рак гортаноглотки с поражением подголосового отдела гортани
На компьютерных томограммах отмечается состояние после трахеостомии. Определяется образование гортани с разрушением всего хрящевого аппарата гортани и обтурацией ее просвета. ( T 4 N 3 M0 )
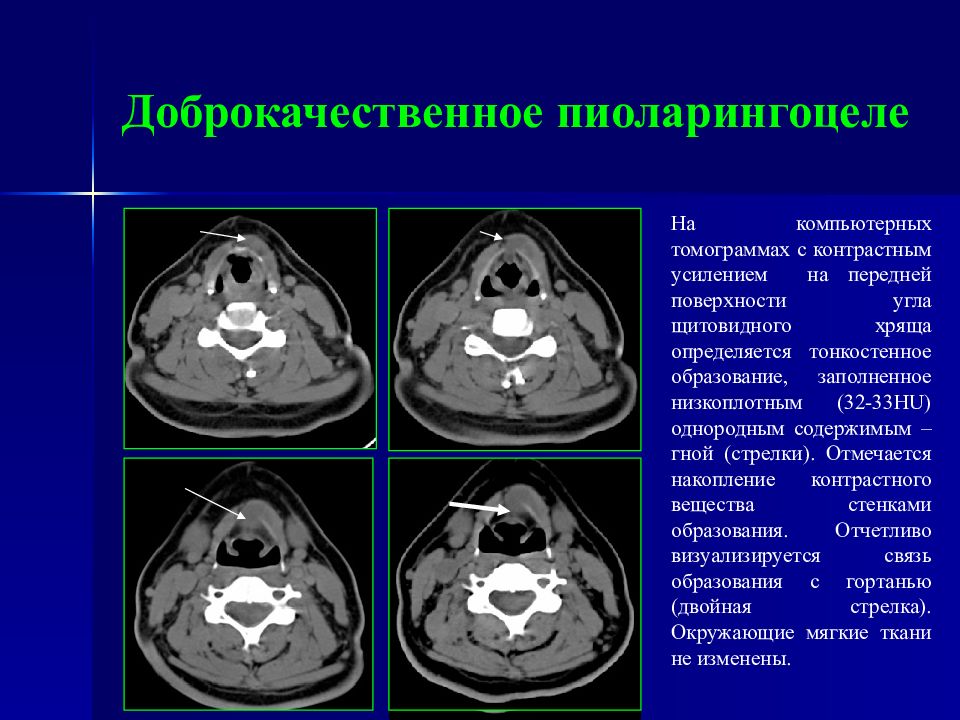
Слайд 43: Доброкачественное пиоларингоцеле
На компьютерных томограммах с контрастным усилением на передней поверхности угла щитовидного хряща определяется тонкостенное образование, заполненное низкоплотным (32-33 HU ) однородным содержимым – гной (стрелки). Отмечается накопление контрастного вещества стенками образования. Отчетливо визуализируется связь образования с гортанью (двойная стрелка). Окружающие мягкие ткани не изменены.
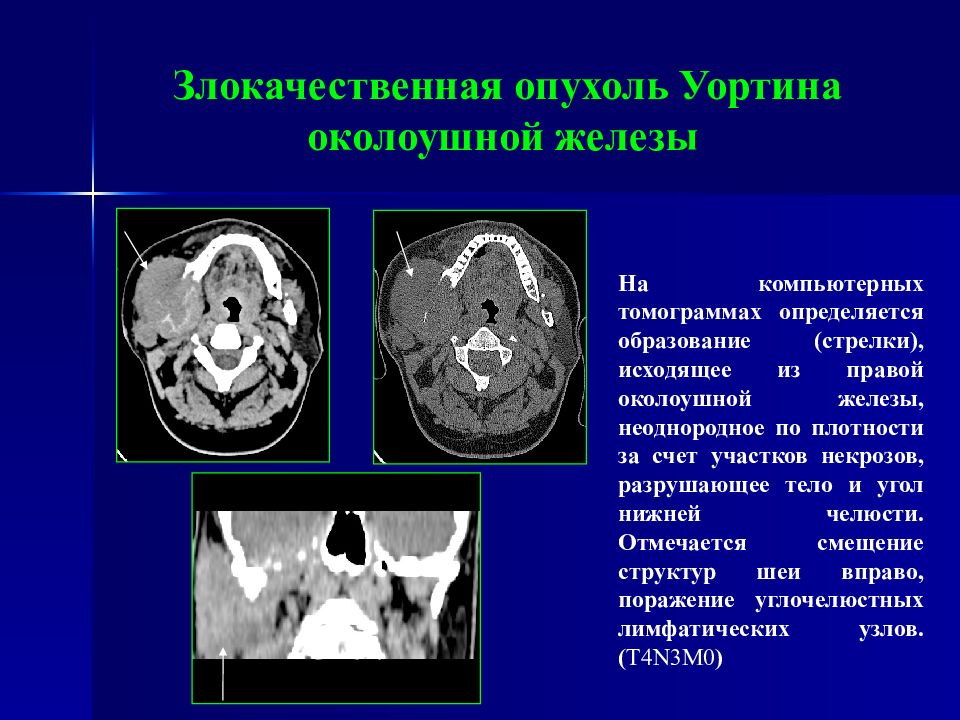
На компьютерных томограммах определяется образование (стрелки), исходящее из правой околоушной железы, неоднородное по плотности за счет участков некрозов, разрушающее тело и угол нижней челюсти. Отмечается смещение структур шеи вправо, поражение углочелюстных лимфатических узлов. ( T 4 N 3 M0 )
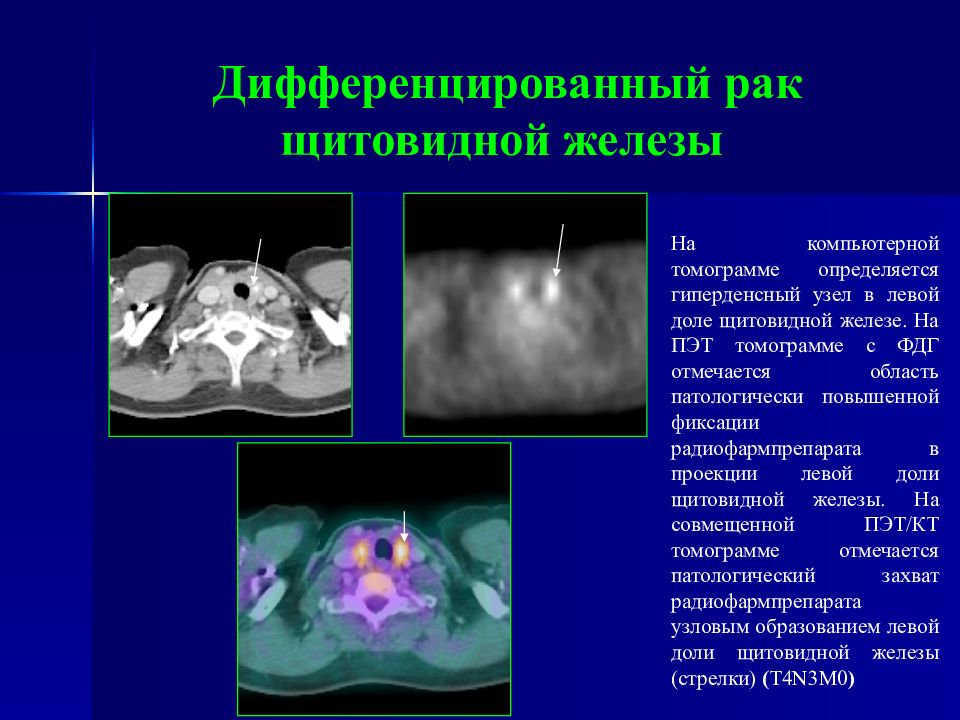
Слайд 45: Дифференцированный рак щитовидной железы
На компьютерной томограмме определяется гиперденсный узел в левой доле щитовидной железе. На ПЭТ томограмме с ФДГ отмечается область патологически повышенной фиксации радиофармпрепарата в проекции левой доли щитовидной железы. На совмещенной ПЭТ / КТ томограмме отмечается патологический захват радиофармпрепарата узловым образованием левой доли щитовидной железы (стрелки) ( T4N3M0 )
Слайд 46: ОПУХОЛИ ПИЩЕВАРИТЕЛЬНОГО ТРАК ТА
Включены опухоли из следующих анатомических областей : Пищевод Желудок Тонкая кишка Ободочная и прямая кишка Анальный канал Печень Желчный пузырь Внепеченочные желчные протоки Фатеров сосок Поджелудочная железа
Слайд 47
Лучевая диагностика: Область применения Метод лучевой диагностики Дифференциальная диагностика первичного опухолевого узла Рентгеноконтрастные исследования пищевода и желудка, толстой кишки; КТ, МРТ, ПЭТ/КТ Стадирование по TNM КТ, МРТ (головной мозг), ПЭТ/КТ Контроль лечения КТ, ПЭТ/КТ
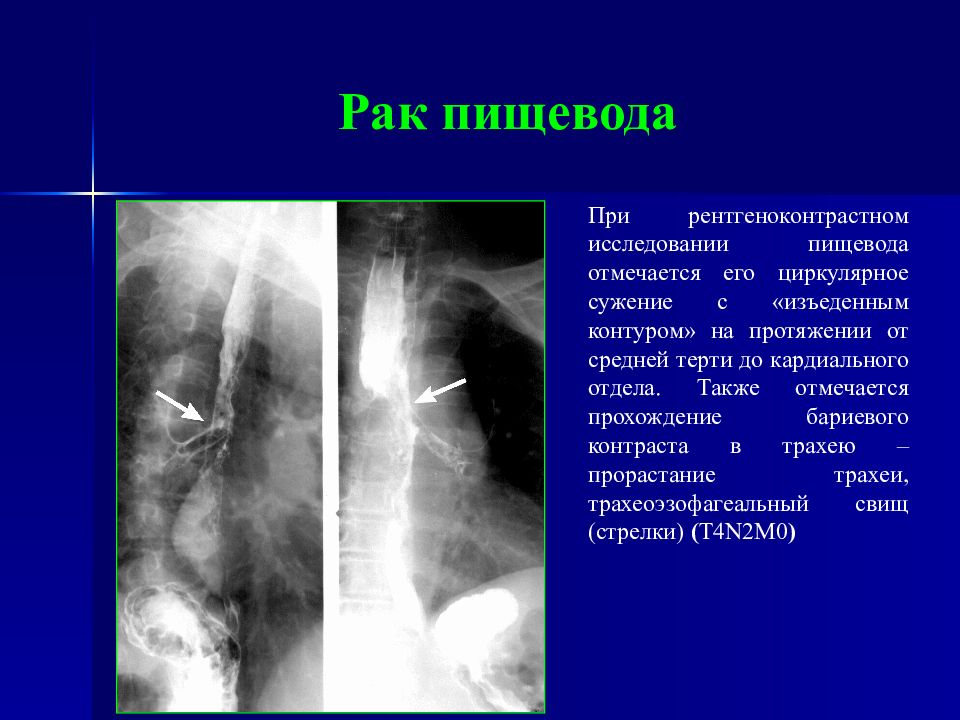
Слайд 49: Рак пищевода
При рентгеноконтрастном исследовании пищевода отмечается его циркулярное сужение с «изъеденным контуром» на протяжении от средней терти до кардиального отдела. Также отмечается прохождение бариевого контраста в трахею – прорастание трахеи, трахеоэзофагеальный свищ (стрелки) ( T4N 2 M0 )
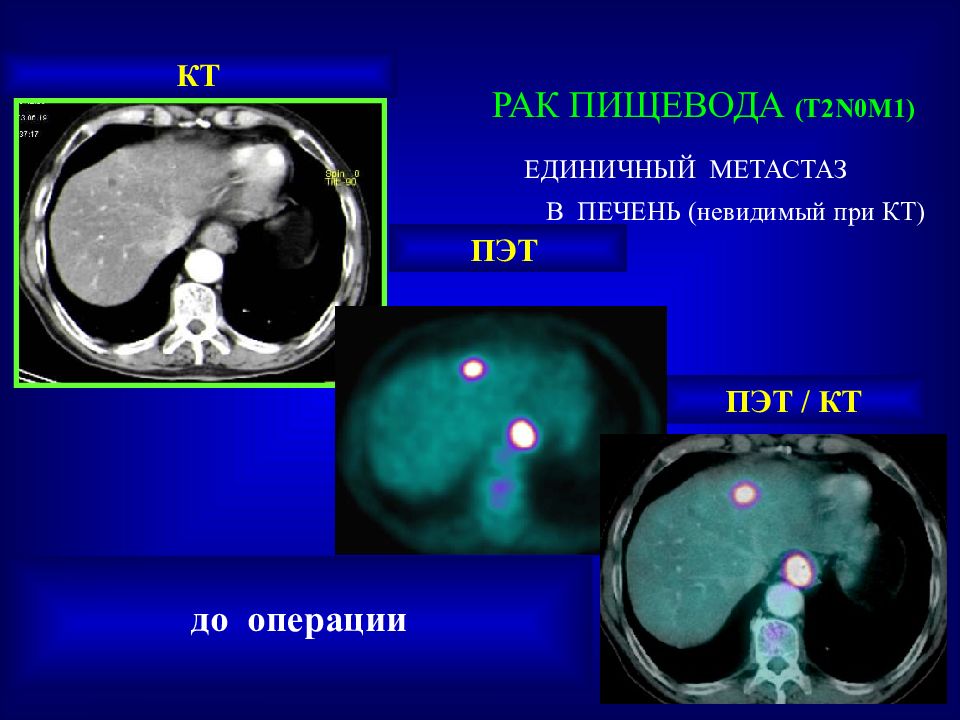
Слайд 50: РАК ПИЩЕВОДА ( T2N0M1 ) ЕДИНИЧНЫЙ МЕТАСТАЗ В ПЕЧЕНЬ (невидимый при КТ)
ПЭТ / КТ ПЭТ КТ до операции
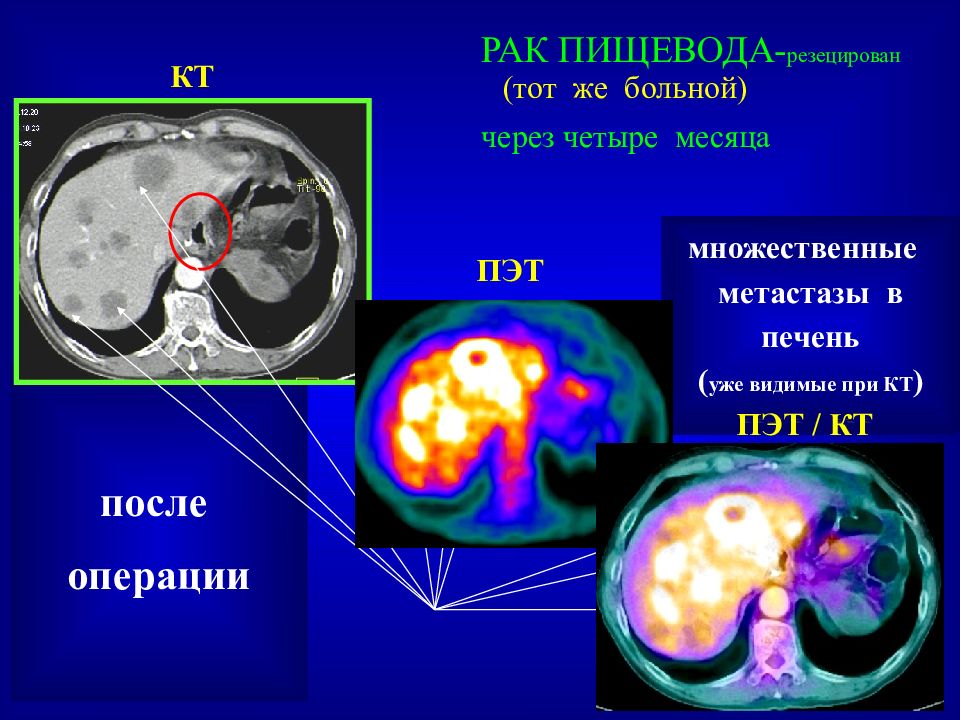
Слайд 51: РАК ПИЩЕВОДА- резецирован (тот же больной) через четыре месяца
после операции ПЭТ / КТ ПЭТ КТ множественные метастазы в печень ( уже видимые при КТ ) ПЭТ / КТ
Слайд 52: Рак тела желудка
При рентгеноконтрастном исследовании желудка отмечается его циркулярное сужение в области тела (тугое наполнение), складки слизистой изъедены (двойное контрастирование).
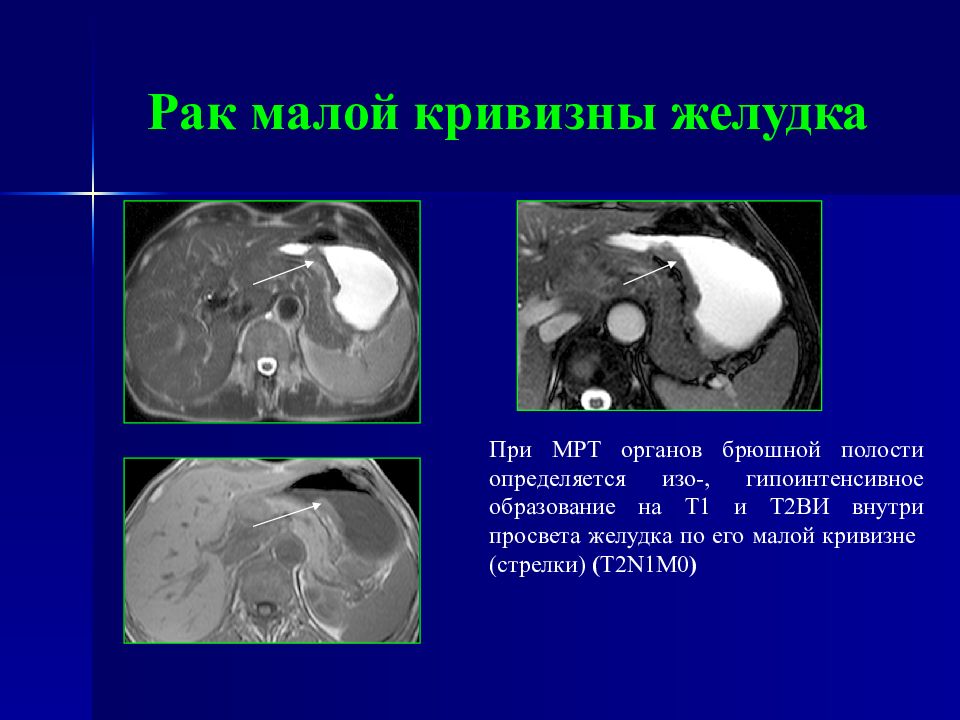
Слайд 53: Рак малой кривизны желудка
При МРТ органов брюшной полости определяется изо-, гипоинтенсивное образование на Т1 и Т2ВИ внутри просвета желудка по его малой кривизне (стрелки) ( T 2 N 1 M0 )
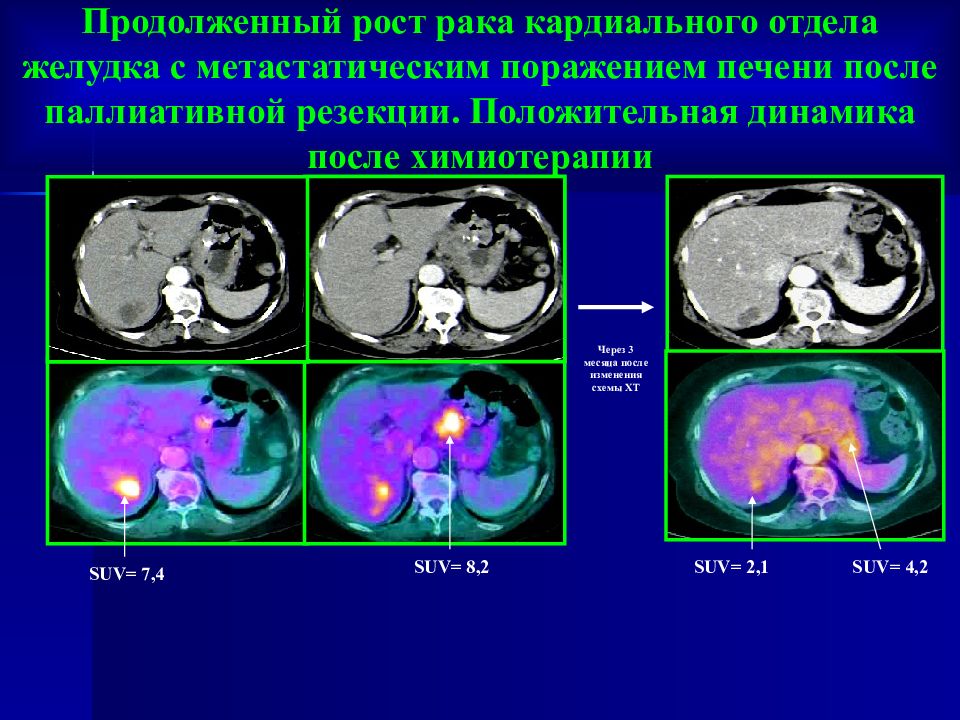
Слайд 54
Продолженный рост рака кардиального отдела желудка с метастатическим поражением печени после паллиативной резекции. Положительная динамика после химиотерапии Через 3 месяца после изменения схемы ХТ SUV= 8,2 SUV= 4,2 SUV= 7,4 SUV= 2,1
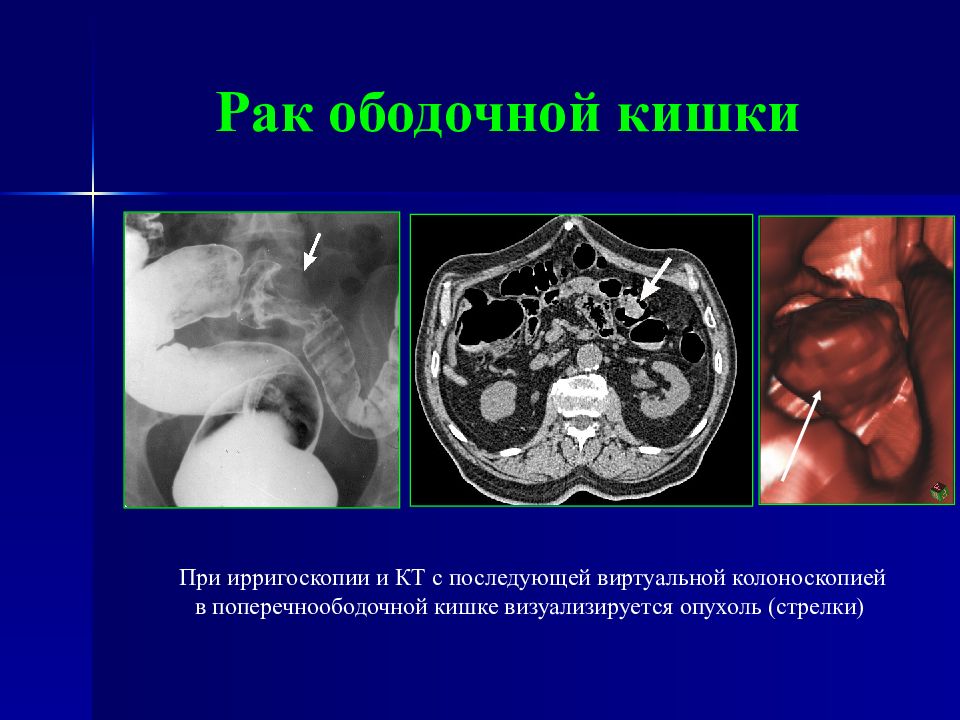
Слайд 55: Рак ободочной кишки
При ирригоскопии и КТ с последующей виртуальной колоноскопией в поперечноободочной кишке визуализируется опухоль (стрелки)
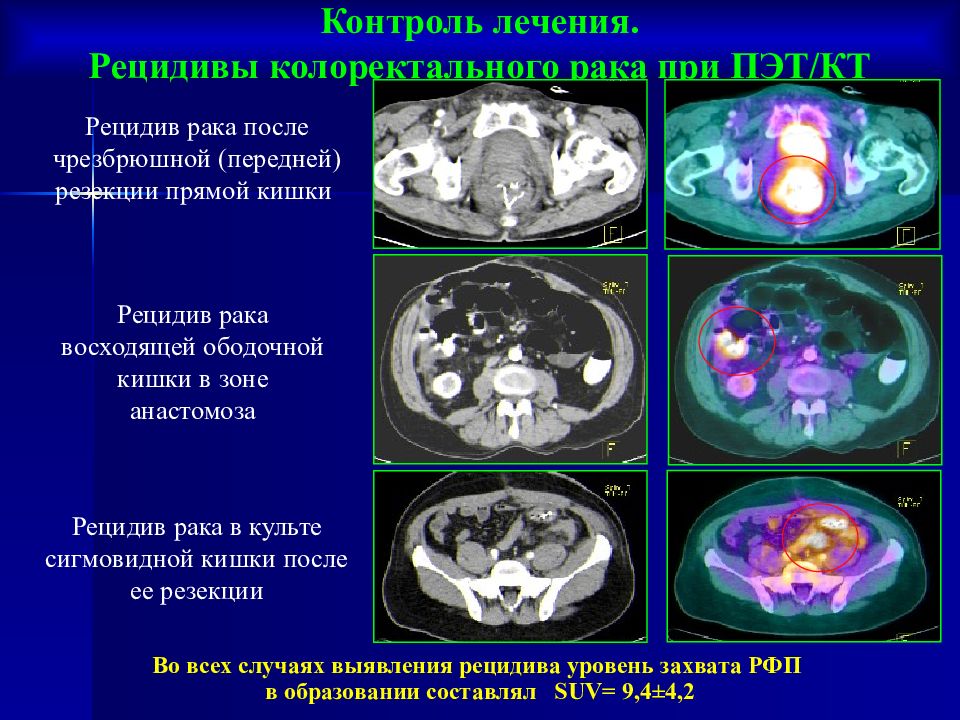
Слайд 56
Контроль лечения. Рецидивы колоректального рака при ПЭТ/КТ Во всех случаях выявления рецидива уровень захвата РФП в образовании составлял SUV= 9,4 ± 4,2 Рецидив рака после чрезбрюшной (передней) резекции прямой кишки Рецидив рака восходящей ободочной кишки в зоне анастомоза Рецидив рака в культе сигмовидной кишки после ее резекции
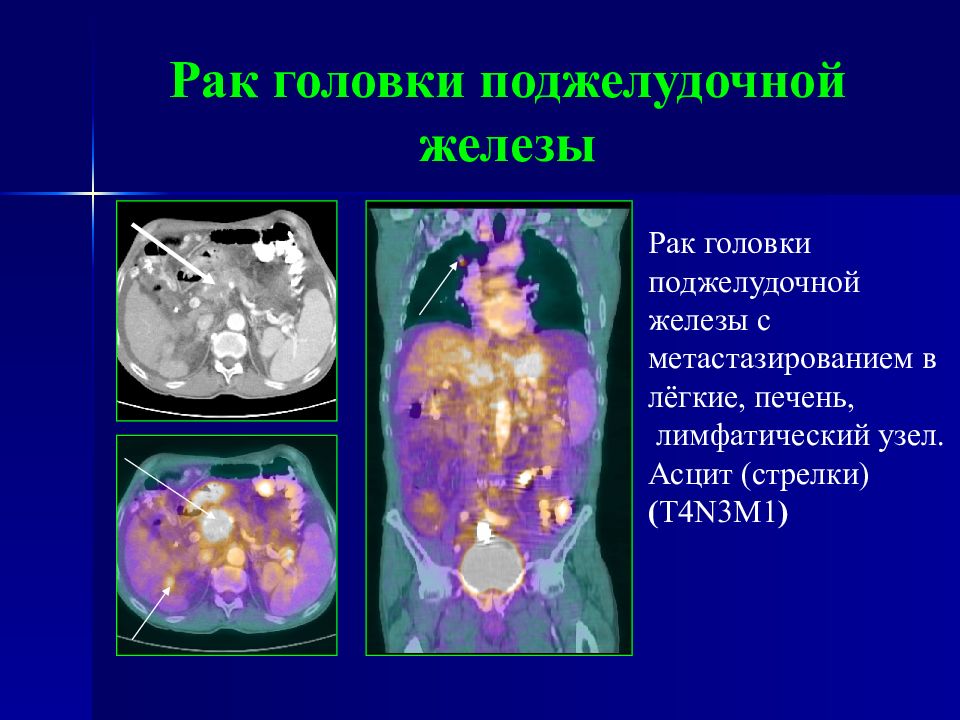
Слайд 57: Рак головки поджелудочной железы
Рак головки поджелудочной железы с метастазированием в лёгкие, печень, лимфатический узел. Асцит (стрелки) ( T4N 3 M 1 )
Слайд 58: О п у х о л и л е г к и х и п л е в р ы
Рак легких и злокачественная мезотелиома плевры
Слайд 59
Лучевая диагностика: Область применения Метод лучевой диагностики Дифференциальная диагностика первичного опухолевого узла Рентгенография, КТ, ПЭТ/КТ Стадирование по TNM КТ, ПЭТ/КТ, МРТ(головной мозг) Контроль лечения КТ, ПЭТ/КТ
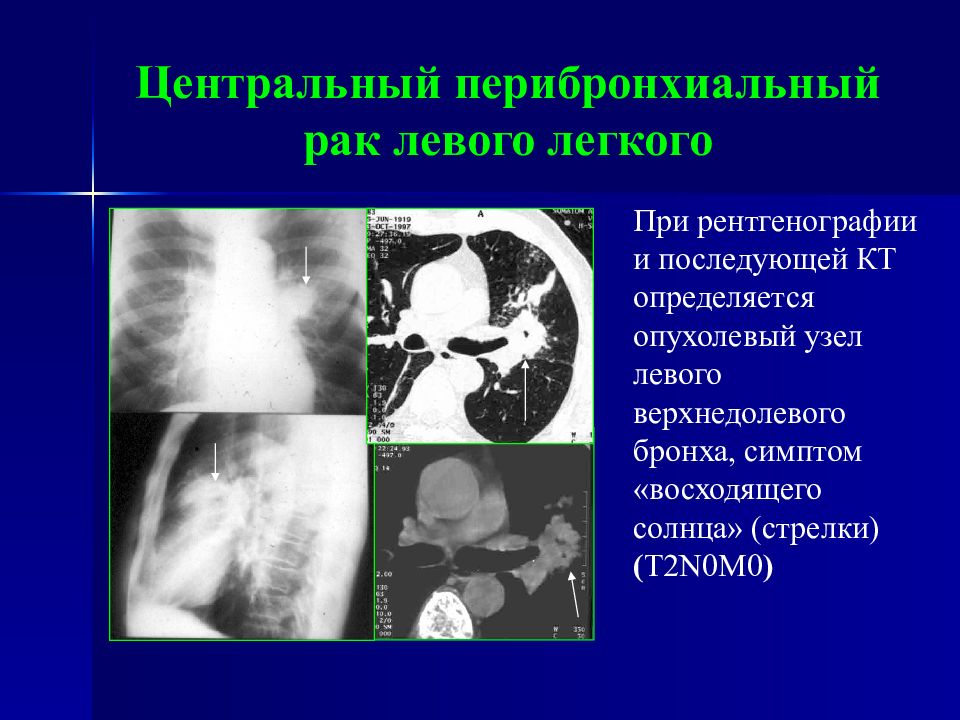
Слайд 61: Центральный перибронхиальный рак левого легкого
При рентгенографии и последующей КТ определяется опухолевый узел левого верхнедолевого бронха, симптом «восходящего солнца» (стрелки) ( T 2 N 0 M 0 )
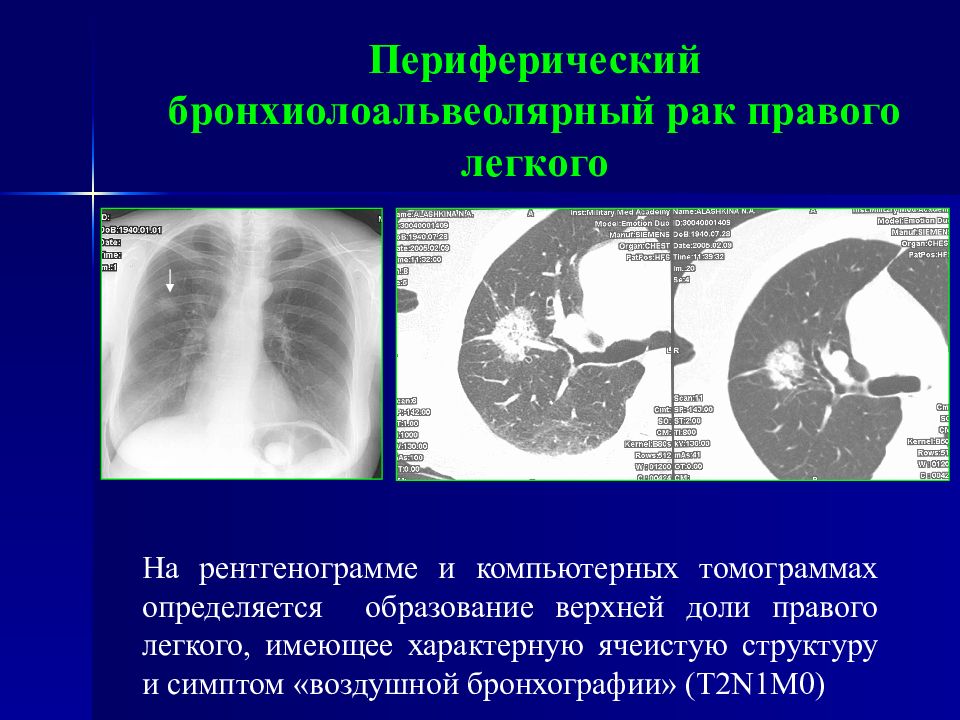
Слайд 63: Периферический бронхиолоальвеолярный рак правого легкого
На рентгенограмме и компьютерных томограммах определяется образование верхней доли правого легкого, имеющее характерную ячеистую структуру и симптом «воздушной бронхографии» (Т2 N 1М0)
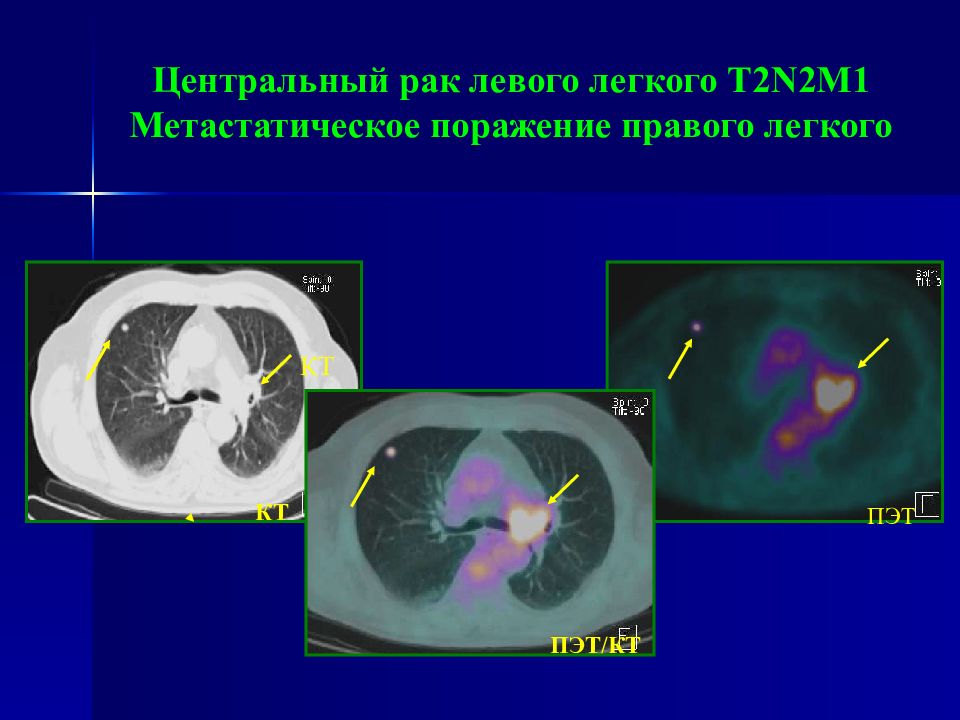
Слайд 64: Центральный рак левого легкого Т2 N 2 M 1 Метастатическое поражение правого легкого
КТ ПЭТ ПЭТ/КТ КТ
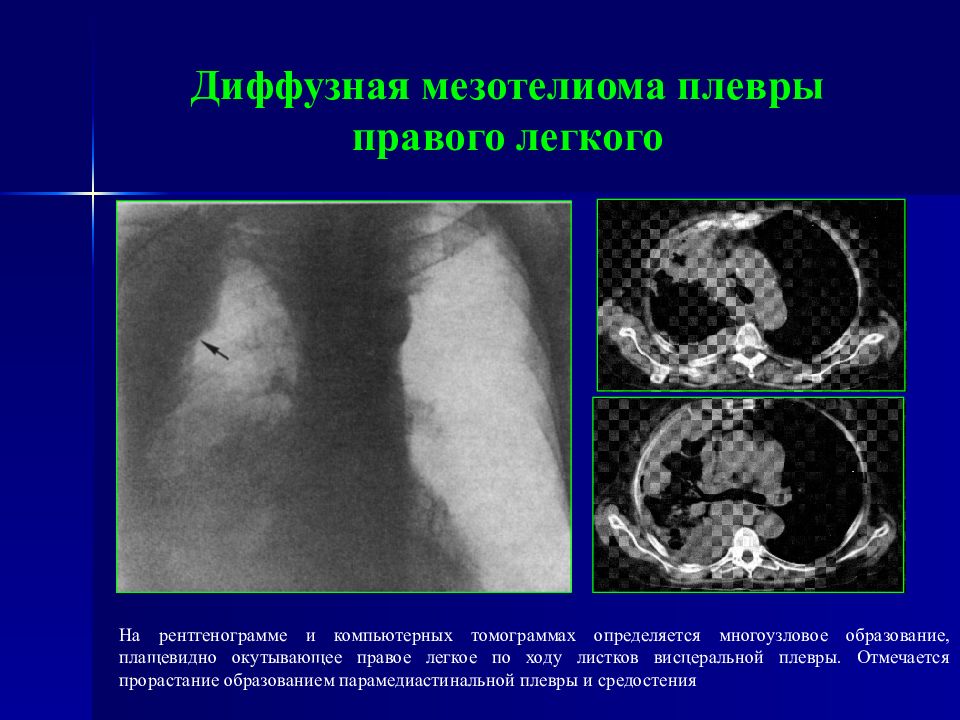
Слайд 65: Диффузная мезотелиома плевры правого легкого
На рентгенограмме и компьютерных томограммах определяется многоузловое образование, плащевидно окутывающее правое легкое по ходу листков висцеральной плевры. Отмечается прорастание образованием парамедиастинальной плевры и средостения
Слайд 67
Лучевая диагностика: Область применения Метод лучевой диагностики Дифференциальная диагностика первичного опухолевого узла Рентгенография, УЗИ, КТ, МРТ Стадирование по TNM ПЭТ/КТ, МРТ(головной мозг), ОФЭКТ(скелет) Контроль лечения МРТ, КТ, ПЭТ/КТ
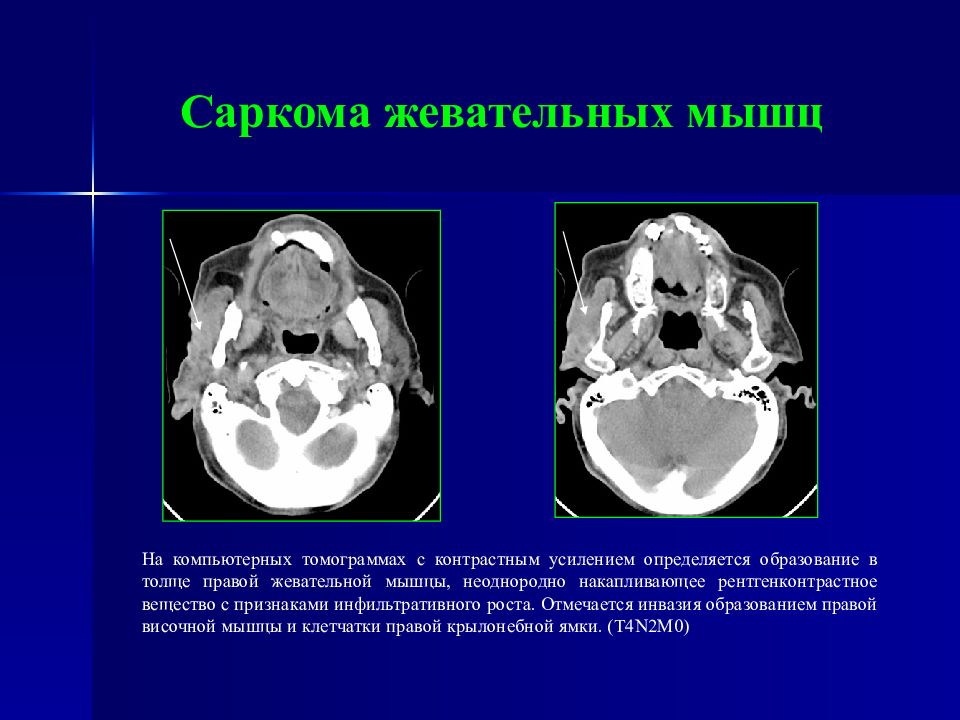
Слайд 68: Саркома жевательных мышц
На компьютерных томограммах с контрастным усилением определяется образование в толще правой жевательной мышцы, неоднородно накапливающее рентгенконтрастное вещество с признаками инфильтративного роста. Отмечается инвазия образованием правой височной мышцы и клетчатки правой крылонебной ямки. (Т4 N 2М0)
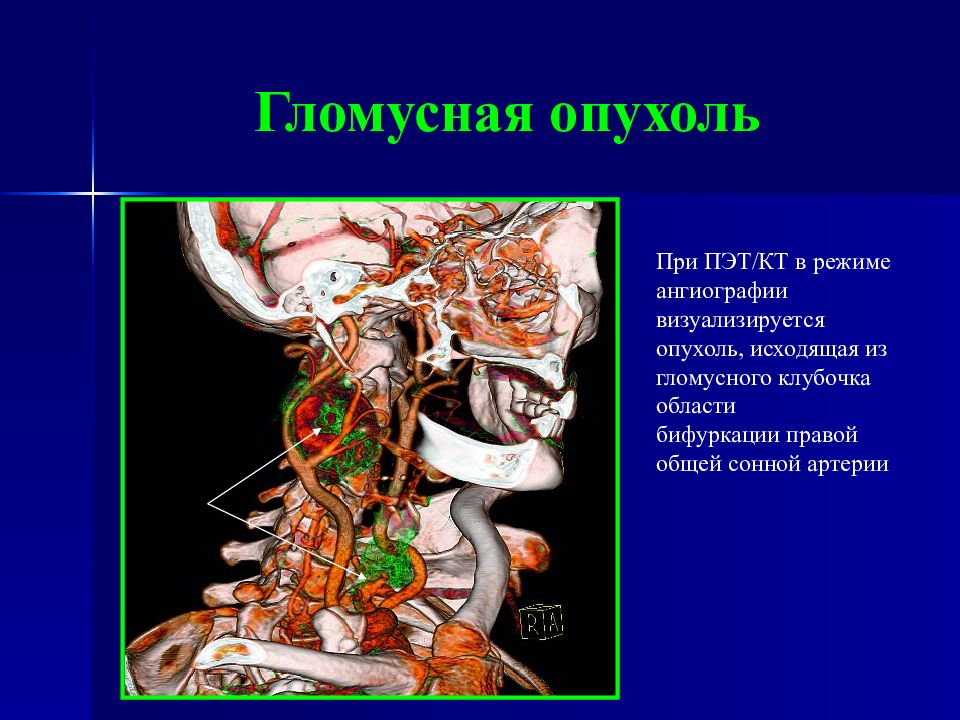
Слайд 69: Гломусная опухоль
При ПЭТ/КТ в режиме ангиографии визуализируется опухоль, исходящая из гломусного клубочка области бифуркации правой общей сонной артерии
Слайд 70: ОПУХОЛИ КОЖИ
Рак кожи (исключая веко, вульву и половой член) Злокачественная меланома кожи
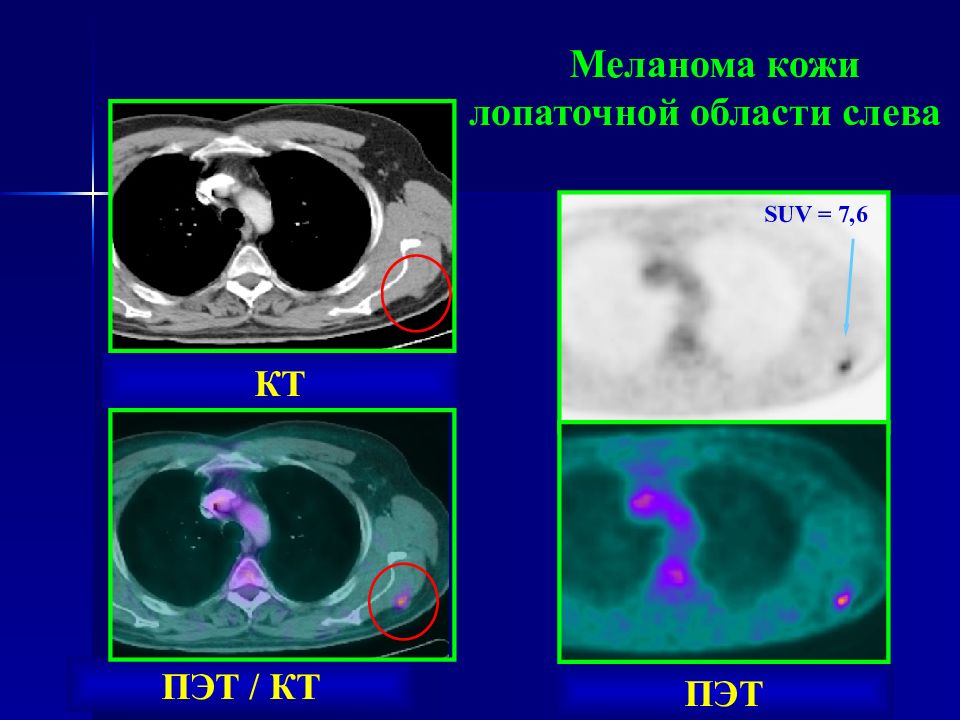
Слайд 71
Лучевая диагностика: Область применения Метод лучевой диагностики Дифференциальная диагностика первичного опухолевого узла Биопсия, УЗИ Стадирование по TNM ПЭТ/КТ, ОФЭКТ(скелет) МРТ (головной мозг) Контроль лечения УЗИ, ПЭТ/КТ
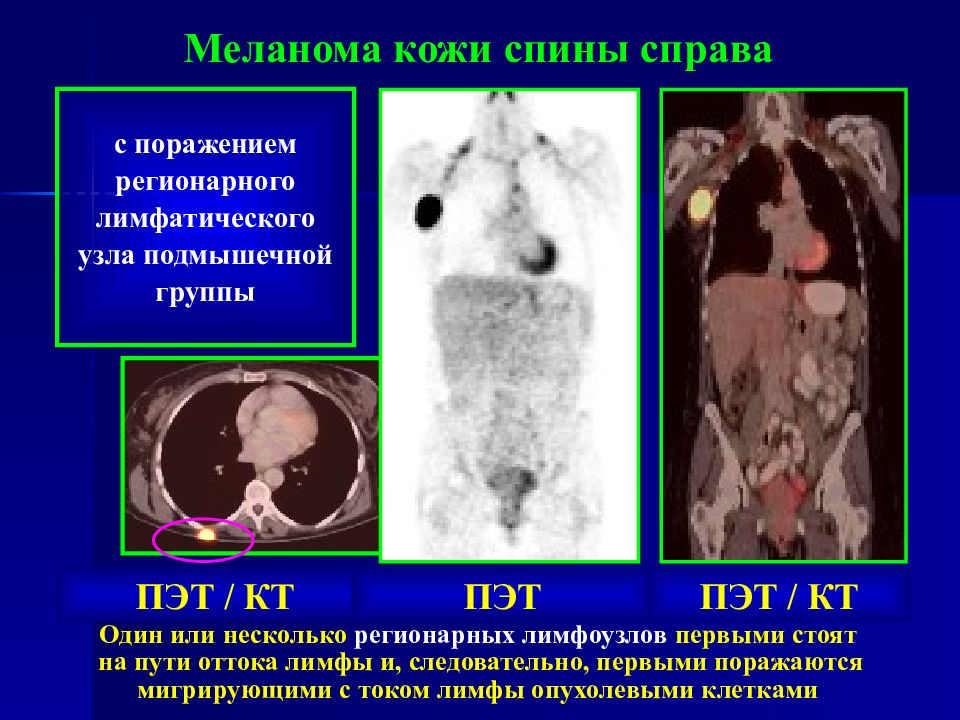
Слайд 73
Меланома кожи спины справа с поражением регионарного лимфатического узла подмышечной группы ПЭТ / КТ ПЭТ ПЭТ / КТ Один или несколько регионарных лимфоузлов первыми стоят на пути оттока лимфы и, следовательно, первыми поражаются мигрирующими с током лимфы опухолевыми клетками
Слайд 76
Лучевая диагностика: Область применения Метод лучевой диагностики Дифференциальная диагностика первичного опухолевого узла Маммография, УЗИ, МРТ, ПЭТ/КТ Стадирование по TNM МРТ, ПЭТ/КТ, ОФЭКТ(скелет) Контроль лечения МРТ, ПЭТ/КТ с ФДГ
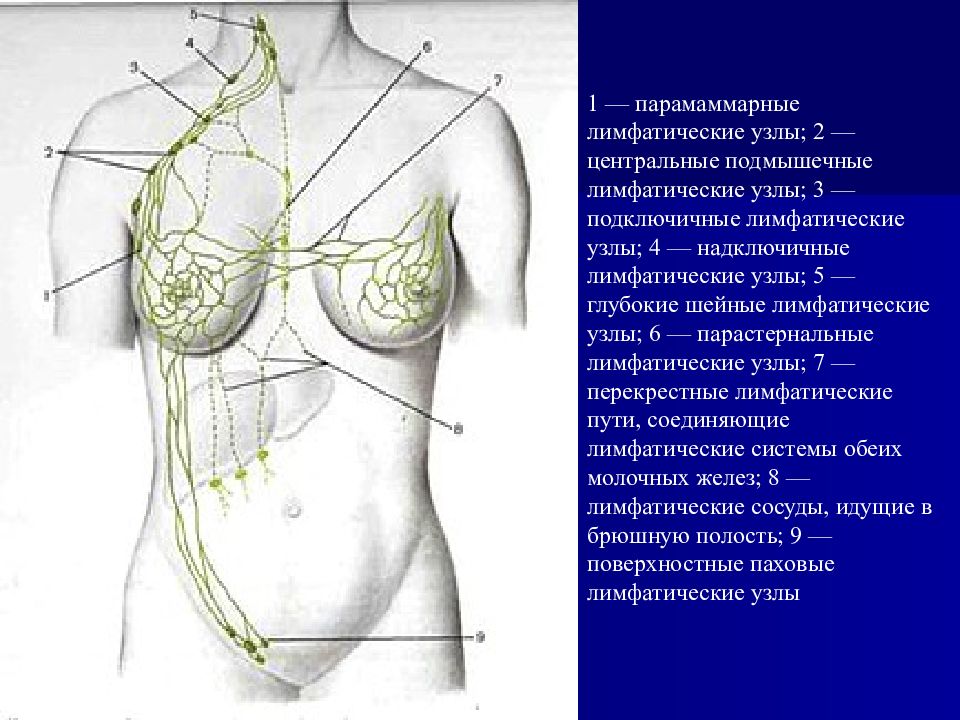
Слайд 77
1 — парамаммарные лимфатические узлы; 2 — центральные подмышечные лимфатические узлы; 3 — подключичные лимфатические узлы; 4 — надключичные лимфатические узлы; 5 — глубокие шейные лимфатические узлы; 6 — парастернальные лимфатические узлы; 7 — перекрестные лимфатические пути, соединяющие лимфатические системы обеих молочных желез; 8 — лимфатические сосуды, идущие в брюшную полость; 9 — поверхностные паховые лимфатические узлы
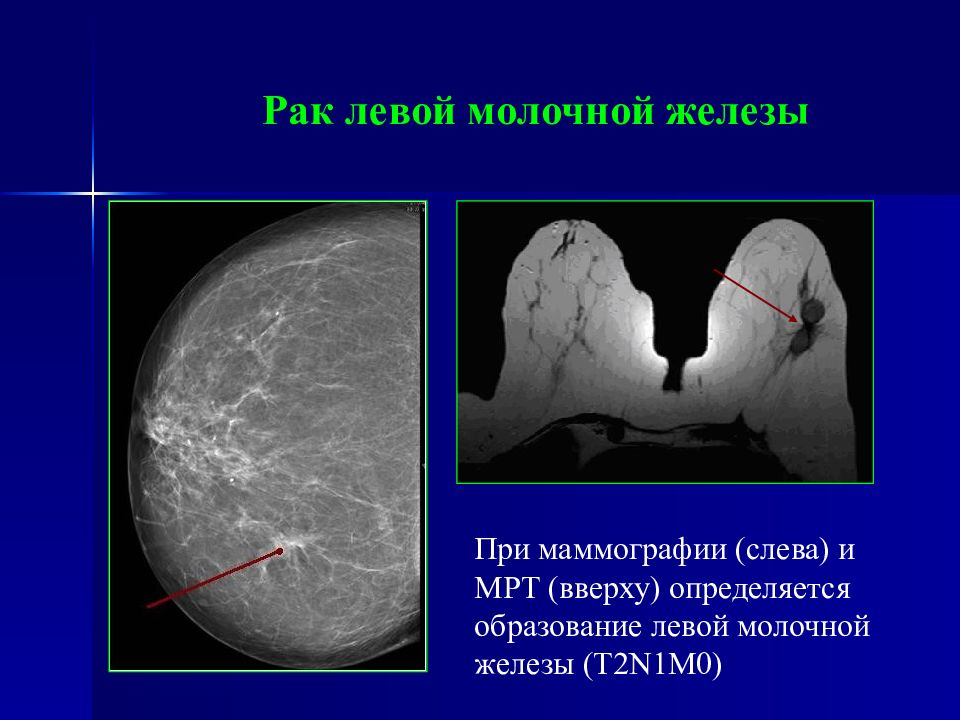
Слайд 78: Рак левой молочной железы
При маммографии (слева) и МРТ (вверху) определяется образование левой молочной железы ( Т2 N1M0)
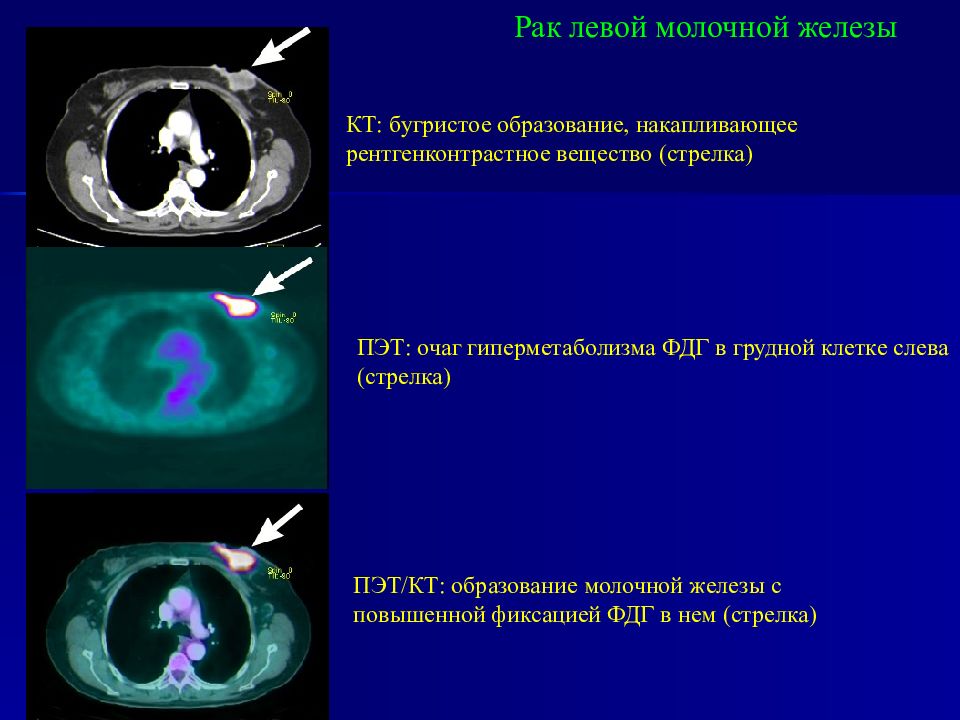
Слайд 79
Рак левой молочной железы КТ: бугристое образование, накапливающее рентгенконтрастное вещество (стрелка) ПЭТ: очаг гиперметаболизма ФДГ в грудной клетке слева (стрелка) ПЭТ/КТ: образование молочной железы с повышенной фиксацией ФДГ в нем (стрелка)
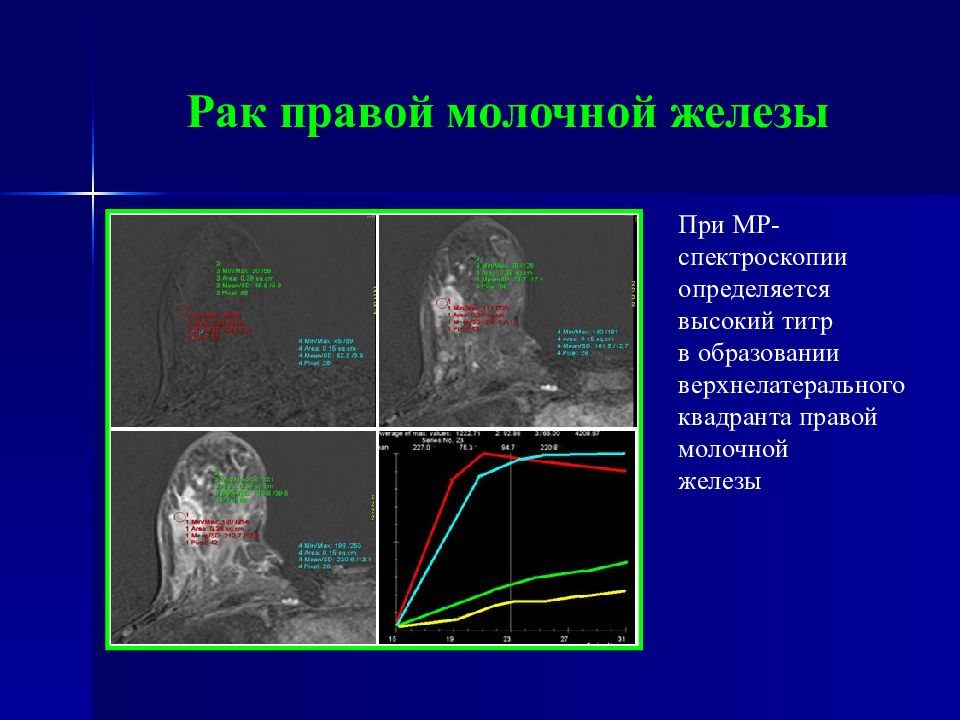
Слайд 80: Рак правой молочной железы
При МР-спектроскопии определяется высокий титр в образовании верхнелатерального квадранта правой молочной железы
Слайд 81: УРОЛОГИЧЕСКИЕ ОПУХОЛИ
Включает опухоли из: Половой член Предстательная железа Яичко Почки Почечная лоханка и мочеточник Мочевой пузырь Мочеиспускательный канал
Слайд 82: ОПУХОЛИ ЖЕНСКИХ ПОЛОВЫХ ОРГАНОВ
Включает опухоли из: Вульва Влагалище Шейка матки Тело матки Яичники Маточная труба Трофобластические опухоли
Слайд 83
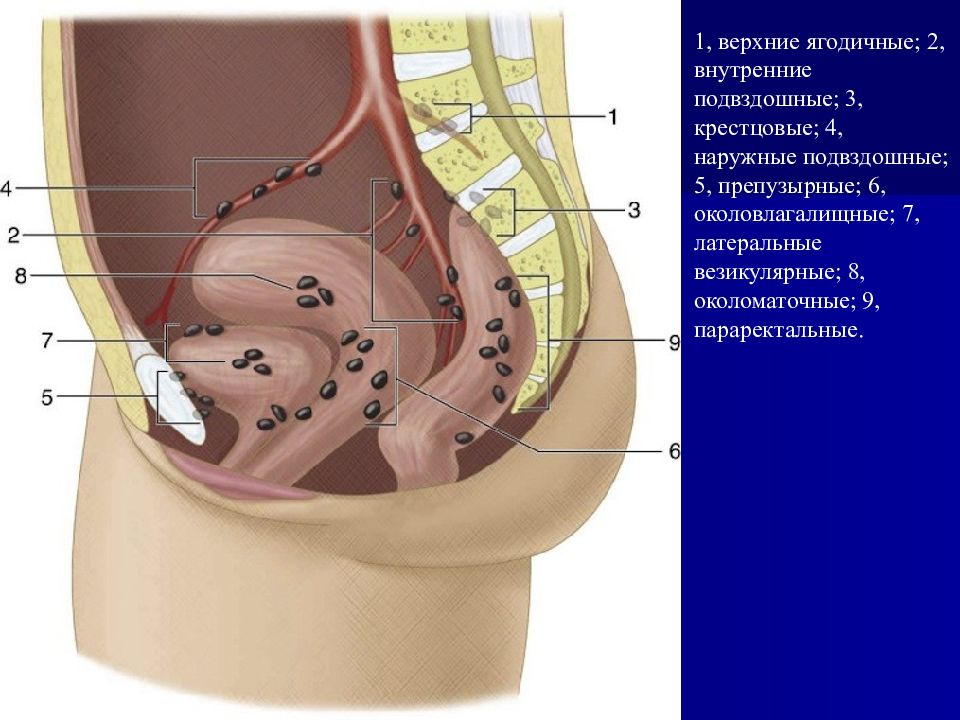
1, верхние ягодичные; 2, внутренние подвздошные; 3, крестцовые; 4, наружные подвздошные; 5, препузырные; 6, околовлагалищные; 7, латеральные везикулярные; 8, околоматочные; 9, параректальные.
Слайд 84
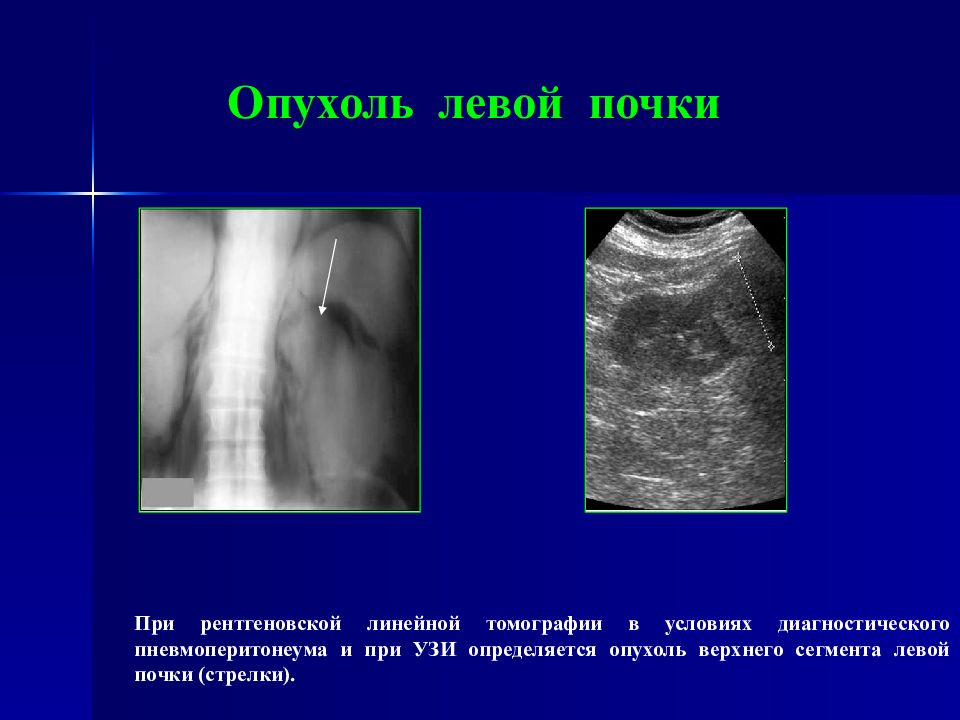
Опухоль левой почки При рентгеновской линейной томографии в условиях диагностического пневмоперитонеума и при УЗИ определяется опухоль верхнего сегмента левой почки (стрелки).
Слайд 85: Опухоль левой почки
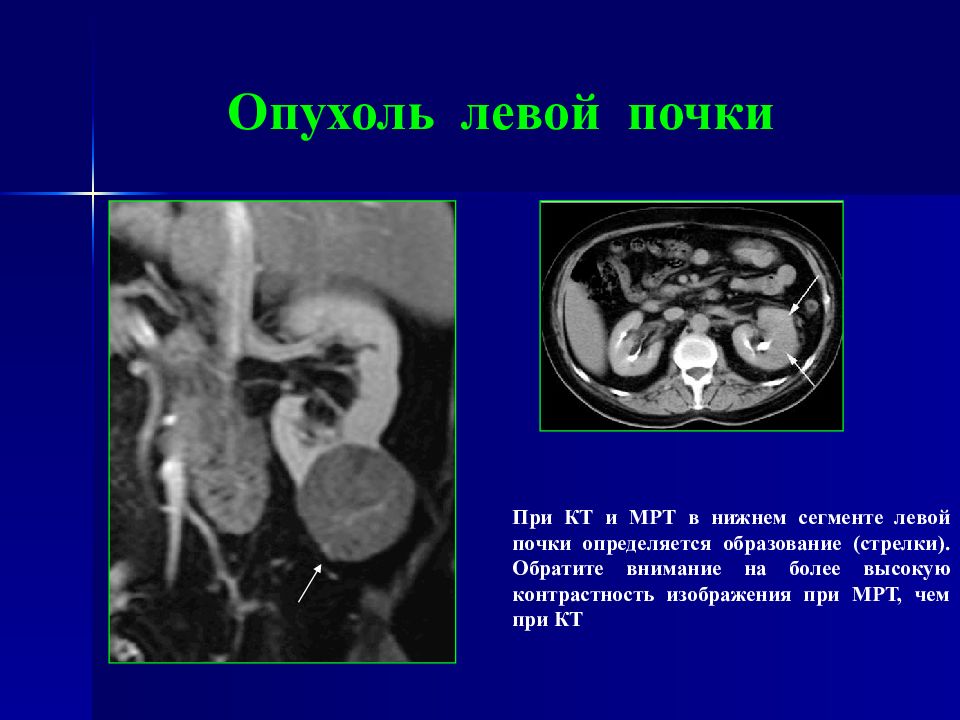
При КТ и МРТ в нижнем сегменте левой почки определяется образование (стрелки). Обратите внимание на более высокую контрастность изображения при МРТ, чем при КТ
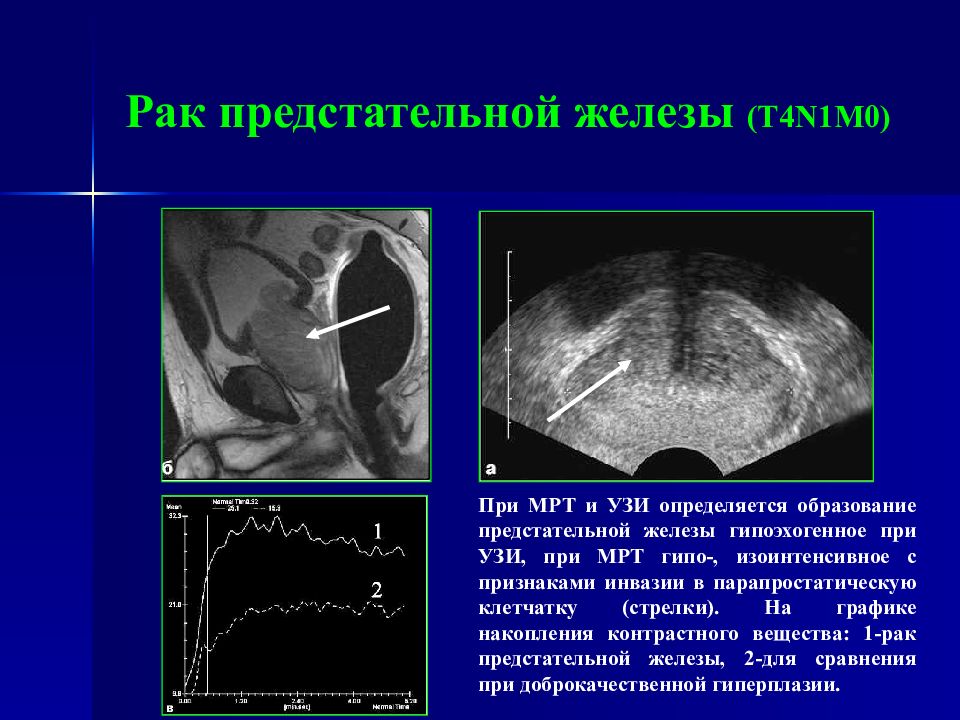
Слайд 86: Рак предстательной железы ( T4N1M0 )
При МРТ и УЗИ определяется образование предстательной железы гипоэхогенное при УЗИ, при МРТ гипо-, изоинтенсивное с признаками инвазии в парапростатическую клетчатку ( стрелки ). На графике накопления контрастного вещества: 1-рак предстательной железы, 2-для сравнения при доброкачественной гиперплазии.
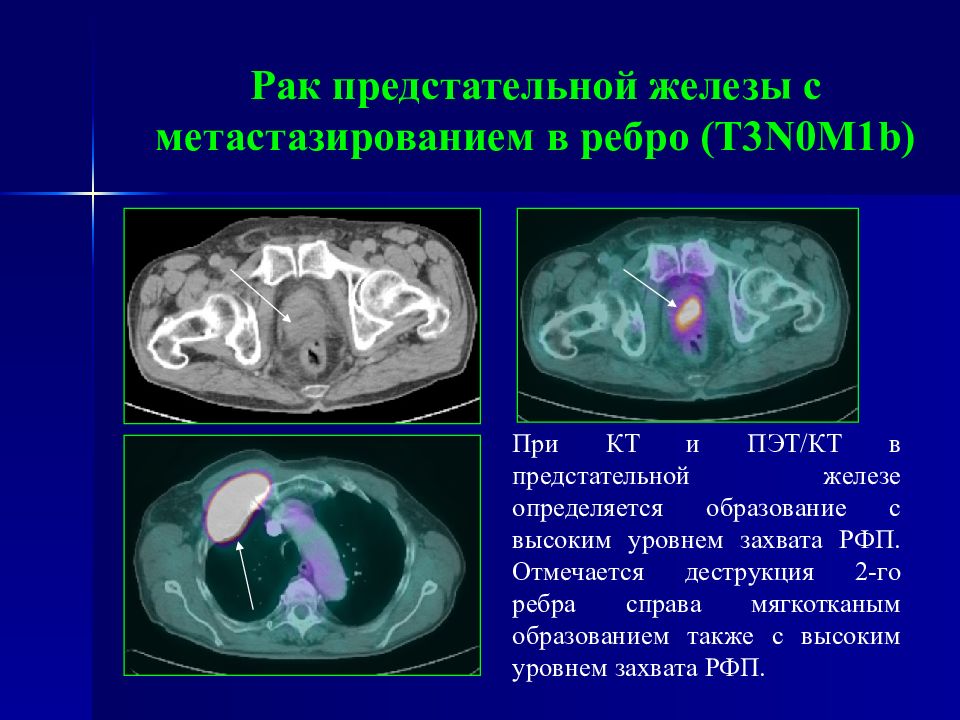
Слайд 87: Рак предстательной железы с метастазированием в ребро ( T3N0M1b )
При КТ и ПЭТ/КТ в предстательной железе определяется образование с высоким уровнем захвата РФП. Отмечается деструкция 2-го ребра справа мягкотканым образованием также с высоким уровнем захвата РФП.
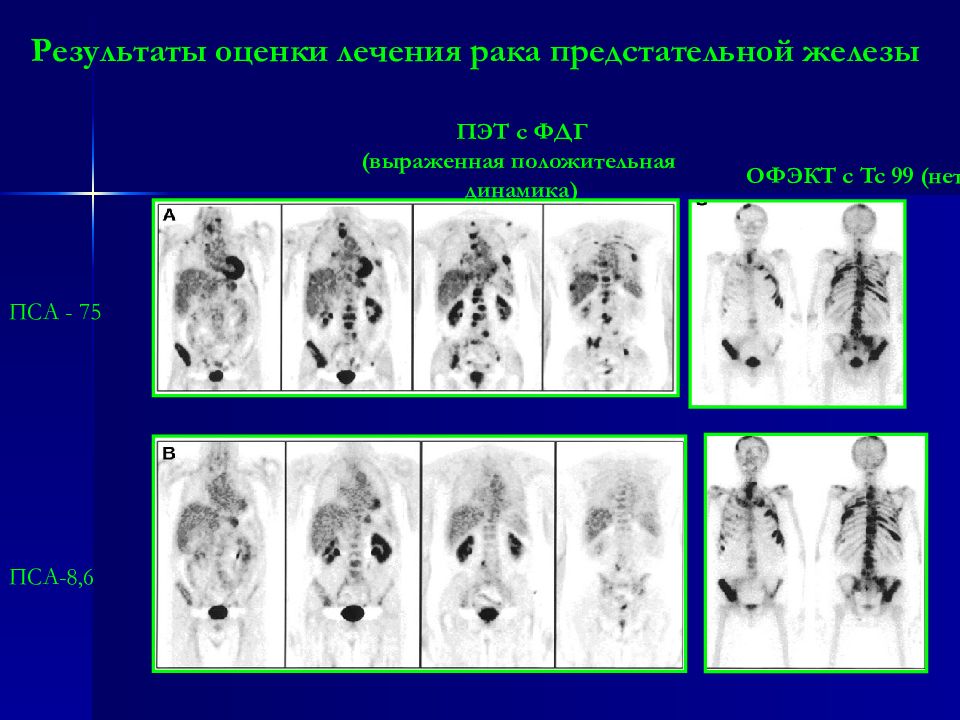
Слайд 88
Результаты оценки лечения рака предстательной железы ОФЭКТ c Tc 99 ( нет динамики ) ПЭТ с ФДГ (выраженная положительная динамика) ПСА - 75 ПСА-8,6
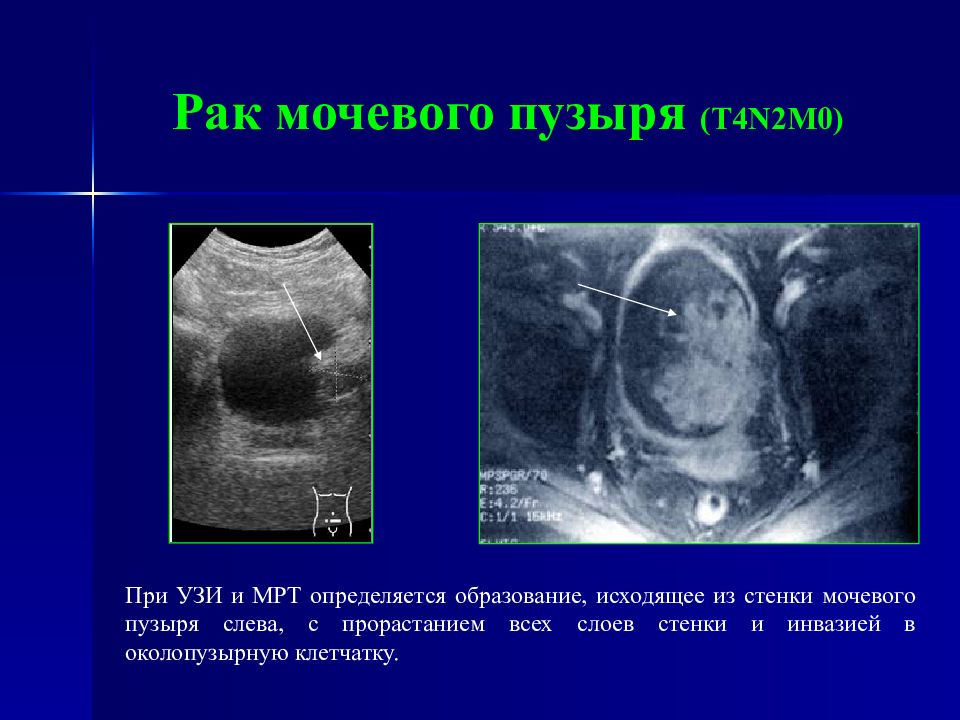
Слайд 89: Рак мочевого пузыря ( T4N2M0 )
При УЗИ и МРТ определяется образование, исходящее из стенки мочевого пузыря слева, с прорастанием всех слоев стенки и инвазией в околопузырную клетчатку.
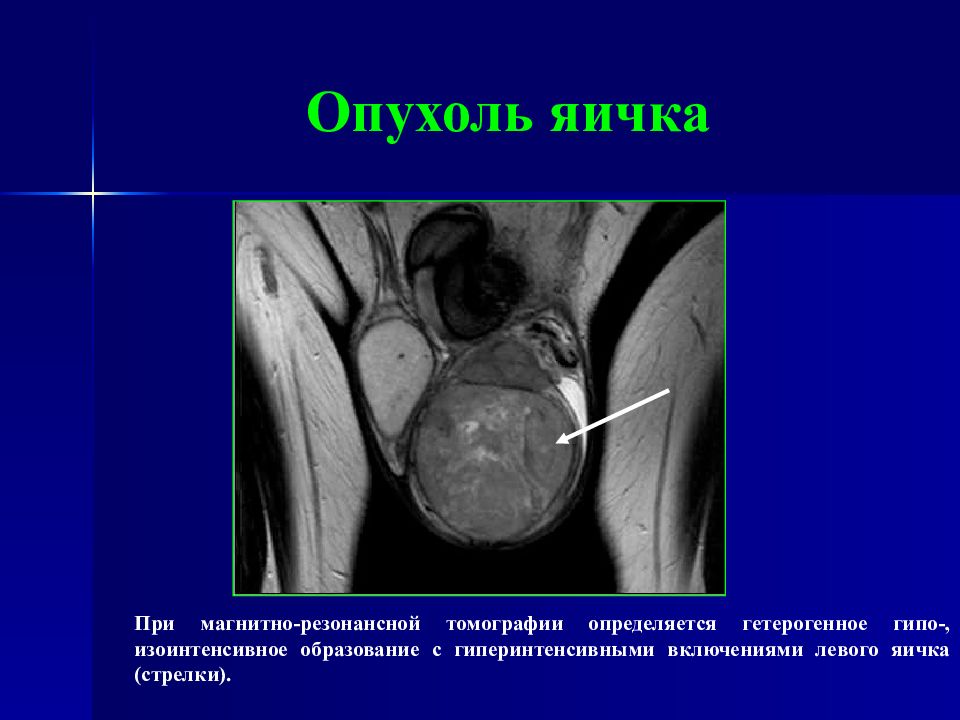
Слайд 90: Опухоль яичка
При магнитно-резонансной томографии определяется гетерогенное гипо-, изоинтенсивное образование с гиперинтенсивными включениями левого яичка (стрелки).
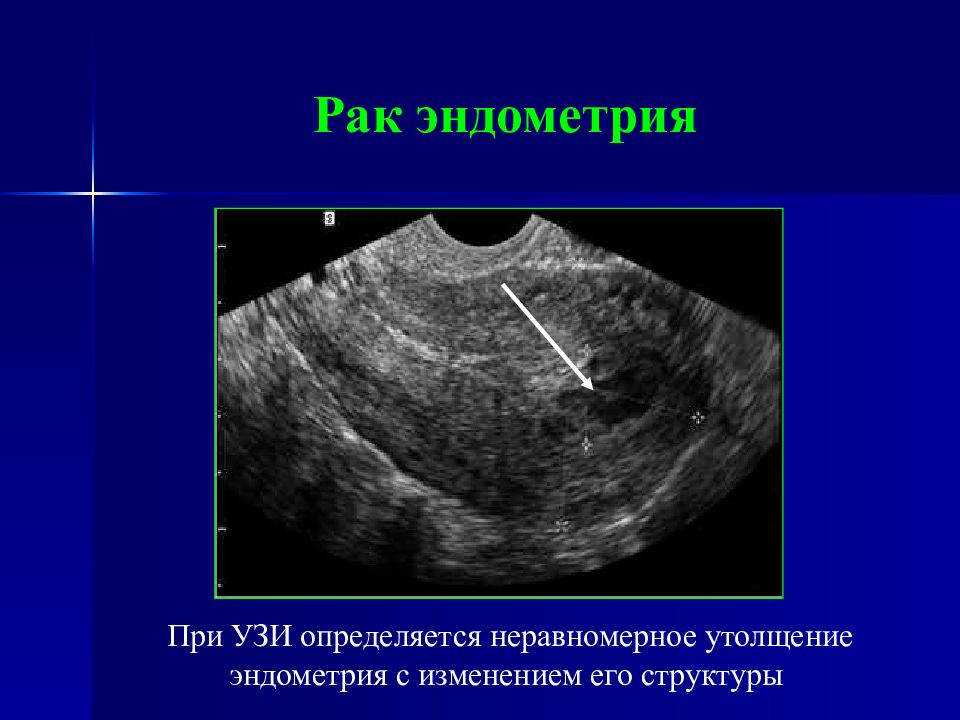
Слайд 91: Рак эндометрия
При УЗИ определяется неравномерное утолщение эндометрия с изменением его структуры
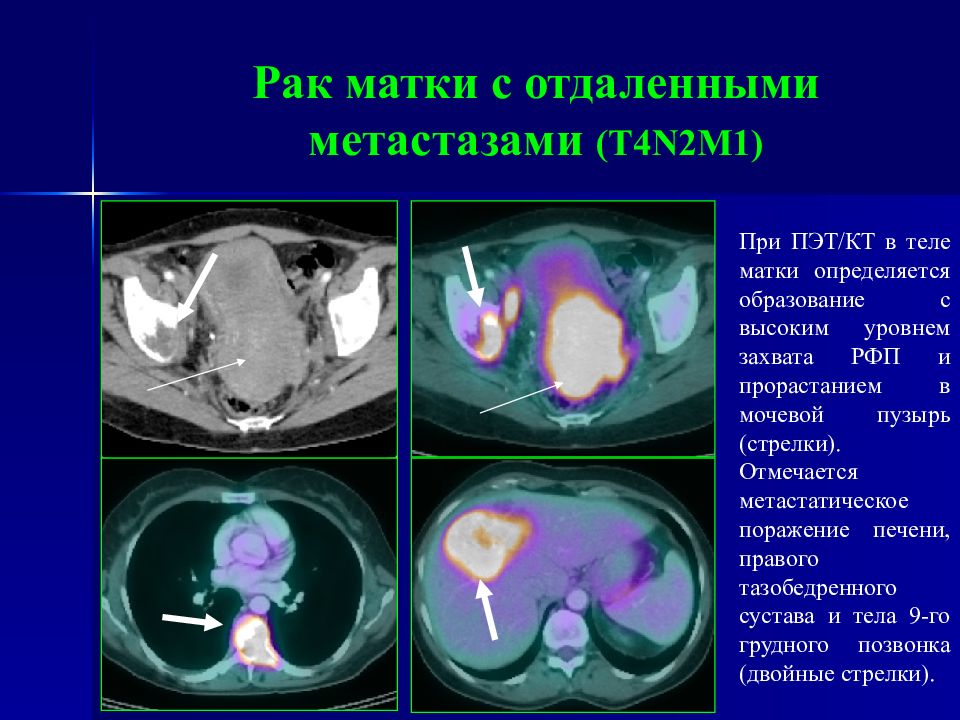
Слайд 92: Рак матки с отдаленными метастазами ( T4N2M1 )
При ПЭТ/КТ в теле матки определяется образование с высоким уровнем захвата РФП и прорастанием в мочевой пузырь (стрелки). Отмечается метастатическое поражение печени, правого тазобедренного сустава и тела 9-го грудного позвонка (двойные стрелки).
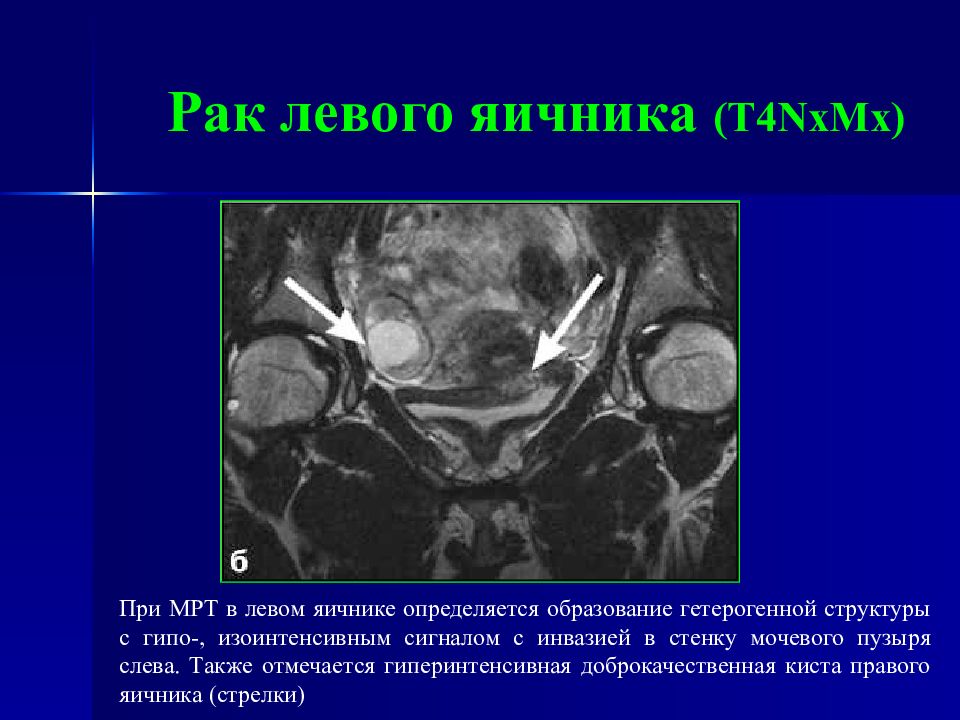
Слайд 93: Рак левого яичника ( T4NxMx )
При МРТ в левом яичнике определяется образование гетерогенной структуры с гипо-, изоинтенсивным сигналом с инвазией в стенку мочевого пузыря слева. Также отмечается гиперинтенсивная доброкачественная киста правого яичника (стрелки)
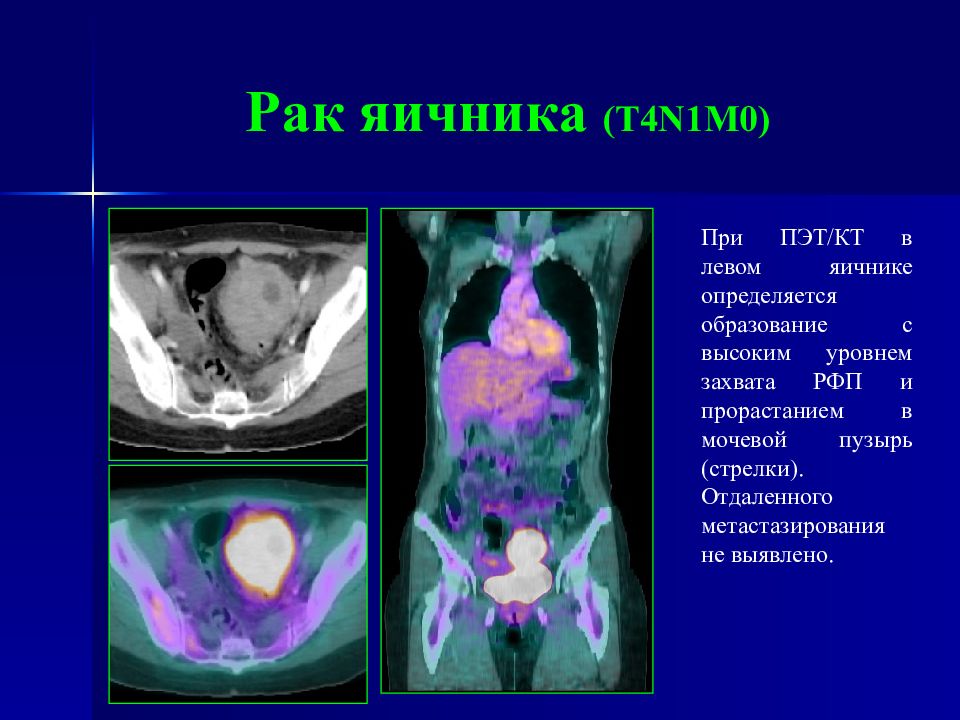
Слайд 94: Рак яичника ( T4N1M0 )
При ПЭТ/КТ в левом яичнике определяется образование с высоким уровнем захвата РФП и прорастанием в мочевой пузырь (стрелки). Отдаленного метастазирования не выявлено.
Слайд 95: Опухоли центральной нервной системы
Астроцитарные опухоли: - диффузная астроцитома: - фибриллярная астроцитома, - протоплазматическая астроцитома, - гемистоцитическая астроцитома, - анапластическая астроцитома, - глиобластома: - гигантоклеточная глиобластома, - глиосаркома, - пилоцитарная астроцитома, плеоморфная ксантоастроцитома, субэпендимарная гигантоклеточная астроцитома. Олигодендроглиальные опухоли: - олигодендроглиома, анапластическая олигодендроглиома. Смешанные глиомы: - олигоастроцитома, - анапластическая олигоастроцитома. Эпендимарные опухоли: - эпендимома: - клеточная, - сосочковая, светлоклеточная, - таницитарная, - анапластическая эпендимома, - миксопапилярная эпендимома, - субэпендимома. Опухоли сосудистого сплетения: - папиллома сосудистого сплетения, - рак сосудистого сплетения. Глиальные опухоли неясного происхождения: - астробластома, - глиоматоз мозга, - хордоидная глиома III желудочка. Нейрональные и смешанные нейронально-глиальные опухоли: - ганглиоцитома, - диспластическая ганглиоцитома мозжечка (Лермитта-Дюкло), - десмопластическая астроцитома/ганглиома у детей, - дизэмбриопластическая нейроэпителиальная опухоль, - ганглиоглиома, - анапластическая ганглиоглиома, - центральная нейроцитома, - мозжечковая липонейроцитома, - параганглиома терминальной нити. Нейробластные опухоли: - ольфакторная нейробластома (эстезионейробластома), - ольфакторная нейроэпителиома, - нейробластомы надпочечника и симпатической нервной системы. Паренхиматозные опухоли шишковидной железы: - пинеоцитома, - пинеобластома, - паренхиматозная опухоль шишковидной железы промежуточной дифференцировки. Эмбриональные опухоли: - медуллоэпителиома, - эпендимобластома, - медуллобластома: - десмопластическая медуллобластома, - крупноклеточная медуллобластома, - медулломиобластома, - меланинсодержащая медуллобластома, - супратенториальная примитивная нейроэктодермальная опухоль (ПНЕО): - нейробластома, - ганглионейробластома, - атипичная тератоидная/рабдоидная опухоль.
Слайд 96
Лучевая диагностика: Область применения Метод лучевой диагностики Дифференциальная диагностика первичного опухолевого узла МРТ, КТ, ПЭТ/КТ, ОФЭКТ Стадирование по TNM не проводится Контроль лечения МРТ, КТ, ПЭТ/КТ, ОФЭКТ
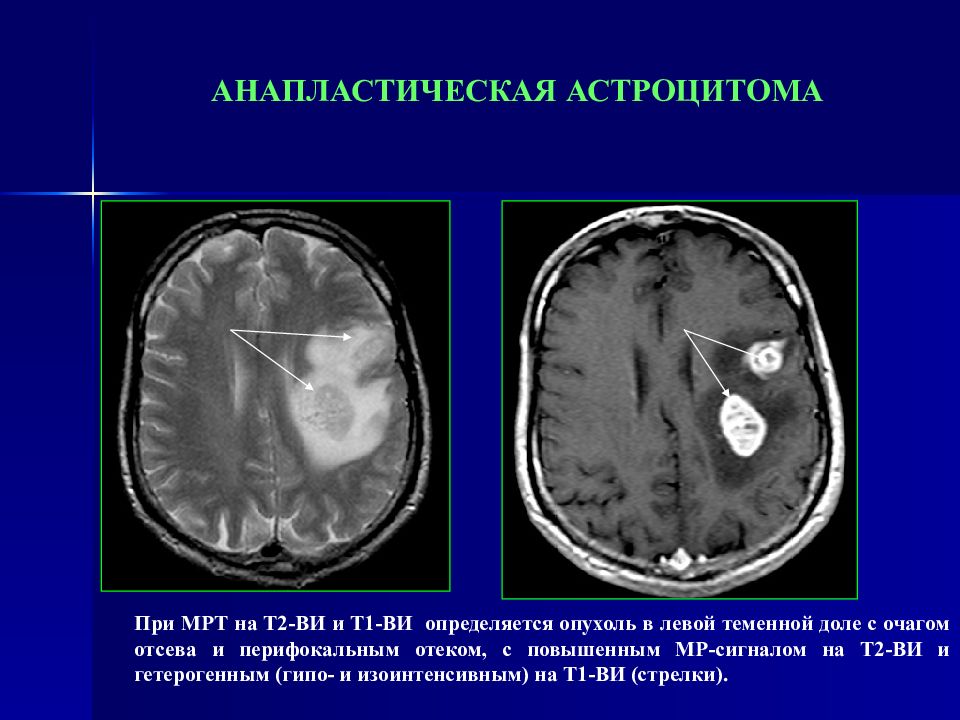
Слайд 97: АНАПЛАСТИЧЕСКАЯ АСТРОЦИТОМА
При МРТ на Т2-ВИ и Т1-ВИ определяется опухоль в левой теменной доле с очагом отсева и перифокальным отеком, с повышенным МР-сигналом на Т2-ВИ и гетерогенным (гипо- и изоинтенсивным) на Т1-ВИ (стрелки).
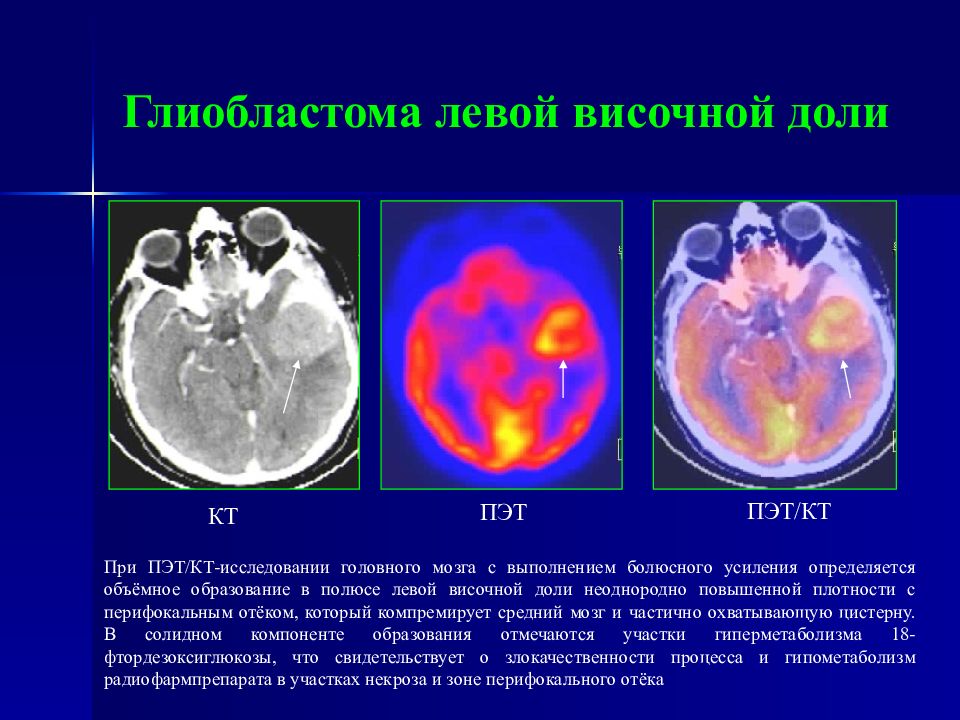
Слайд 98: Глиобластома левой височной доли
КТ ПЭТ ПЭТ/КТ При ПЭТ/КТ-исследовании головного мозга с выполнением болюсного усиления определяется объёмное образование в полюсе левой височной доли неоднородно повышенной плотности с перифокальным отёком, который компремирует средний мозг и частично охватывающую цистерну. В солидном компоненте образования отмечаются участки гиперметаболизма 18-фтордезоксиглюкозы, что свидетельствует о злокачественности процесса и гипометаболизм радиофармпрепарата в участках некроза и зоне перифокального отёка
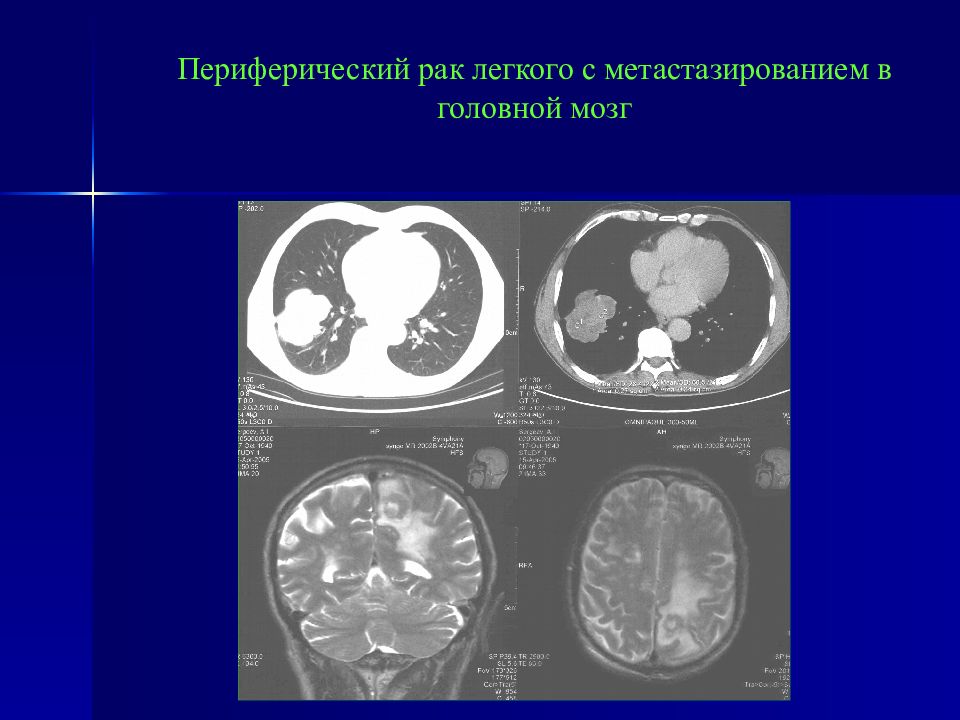
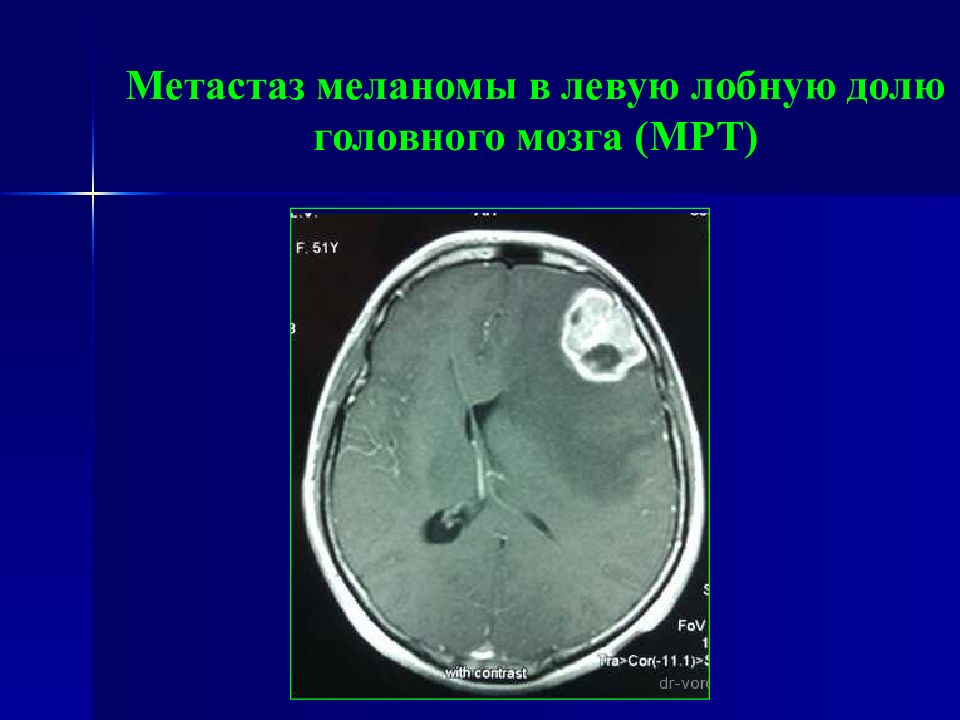
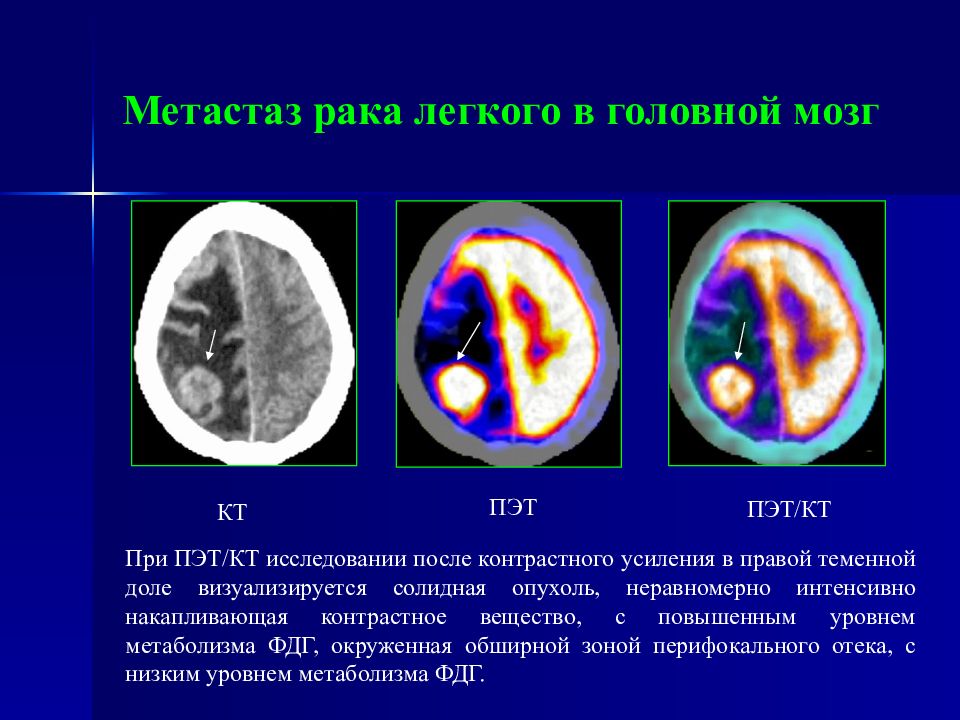
Слайд 99: Метастаз рака легкого в головной мозг
ПЭТ/КТ КТ ПЭТ При ПЭТ/КТ исследовании после контрастного усиления в правой теменной доле визуализируется солидная опухоль, неравномерно интенсивно накапливающая контрастное вещество, с повышенным уровнем метаболизма ФДГ, окруженная обширной зоной перифокального отека, с низким уровнем метаболизма ФДГ.
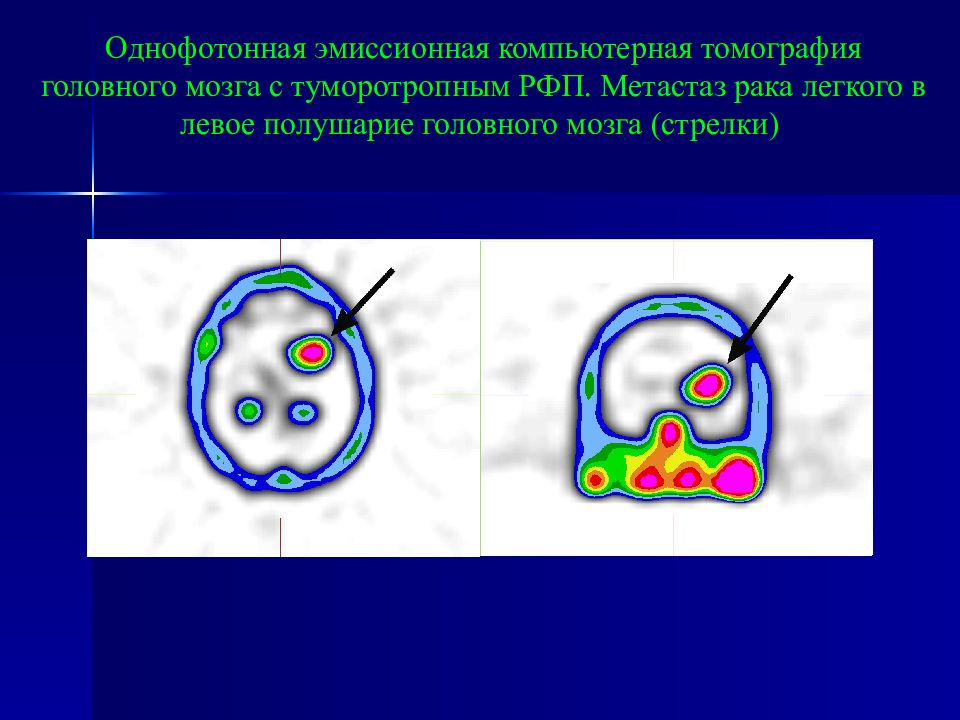
Слайд 100
Однофотонная эмиссионная компьютерная томография головного мозга с туморотропным РФП. Метастаз рака легкого в левое полушарие головного мозга (стрелки)
Слайд 101
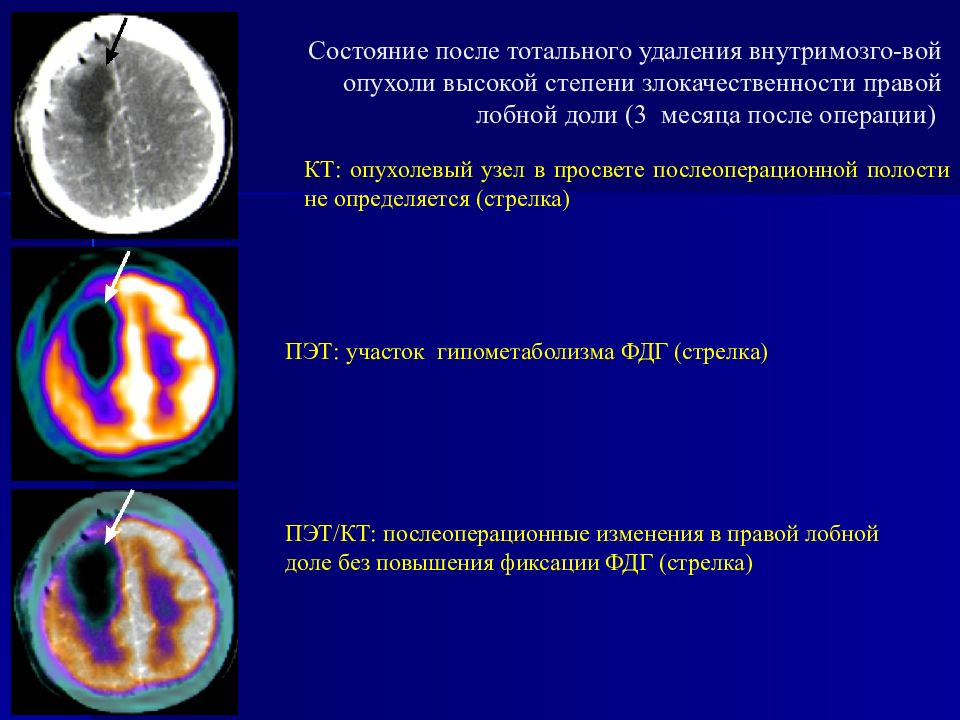
Состояние после тотального удаления внутримозго-вой опухоли высокой степени злокачественности правой лобной доли (3 месяца после операции) КТ: опухолевый узел в просвете послеоперационной полости не определяется (стрелка) ПЭТ: участок гипометаболизма ФДГ (стрелка) ПЭТ/КТ: послеоперационные изменения в правой лобной доле без повышения фиксации ФДГ (стрелка)
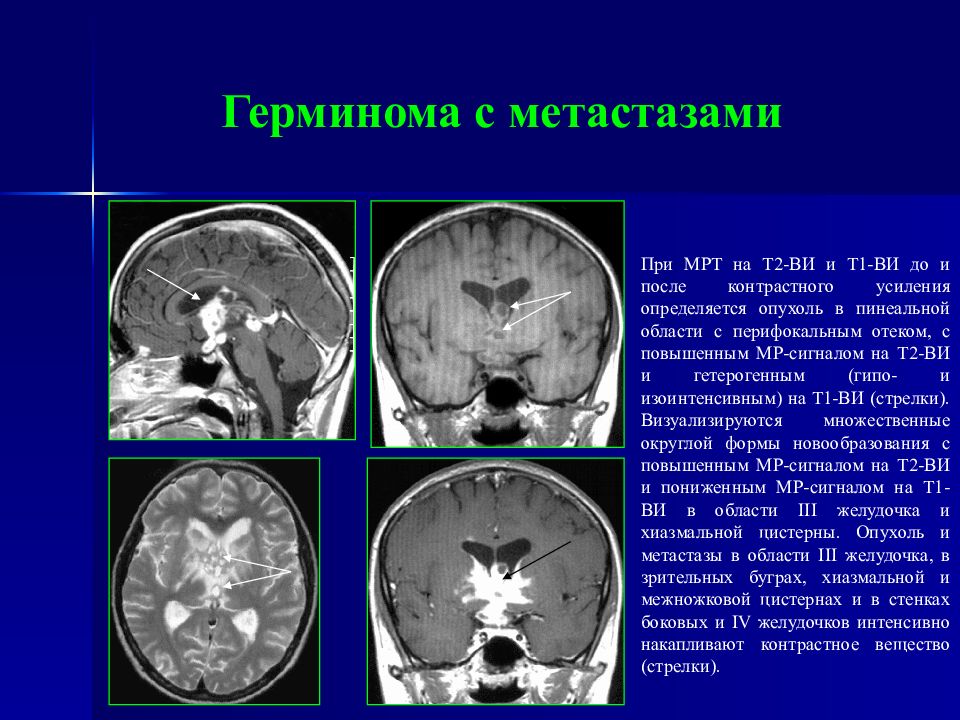
Слайд 102: Герминома с метастазами
При МРТ на Т2-ВИ и Т1-ВИ до и после контрастного усиления определяется опухоль в пинеальной области с перифокальным отеком, с повышенным МР-сигналом на Т2-ВИ и гетерогенным (гипо- и изоинтенсивным) на Т1-ВИ (стрелки). Визуализируются множественные округлой формы новообразования с повышенным МР-сигналом на Т2-ВИ и пониженным МР-сигналом на Т1-ВИ в области III желудочка и хиазмальной цистерны. Опухоль и метастазы в области III желудочка, в зрительных буграх, хиазмальной и межножковой цистернах и в стенках боковых и IV желудочков интенсивно накапливают контрастное вещество (стрелки).
Слайд 103: Спинальные опухоли
Экстрамедуллярные - Невриномы - Менингиомы Интрамедуллярные - Эпендимомы - Астроцитомы - Глиобластомы
Слайд 104
Лучевая диагностика: Область применения Метод лучевой диагностики Дифференциальная диагностика первичного опухолевого узла МРТ, КТ Стадирование по TNM не проводится Контроль лечения МРТ, КТ
Слайд 105
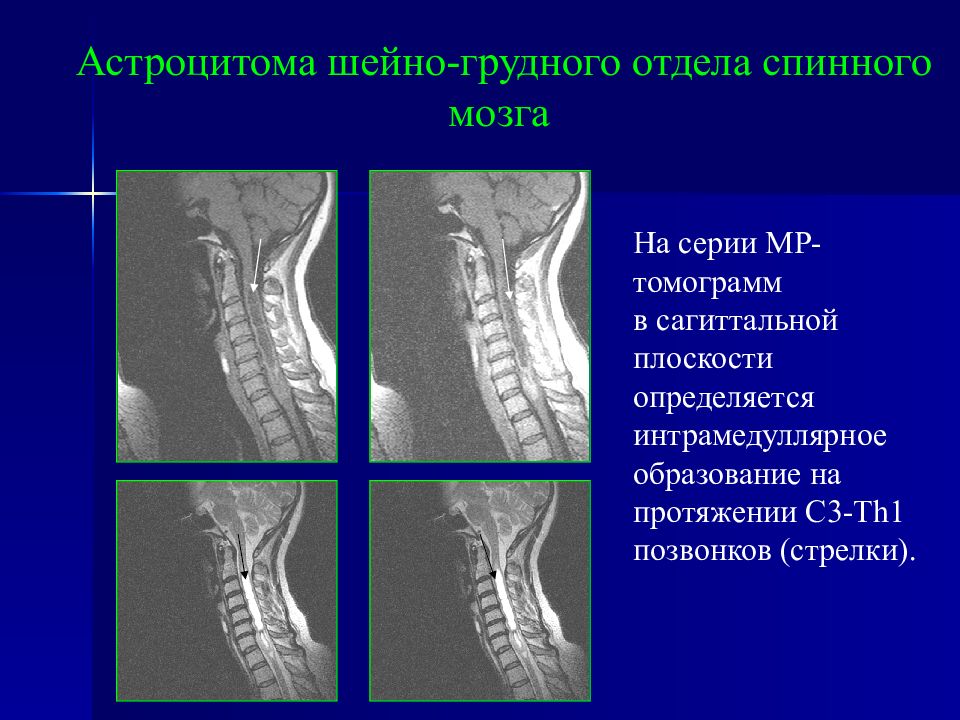
Астроцитома шейно-грудного отдела спинного мозга На серии МР-томограмм в сагиттальной плоскости определяется интрамедуллярное образование на протяжении С3- Th1 позвонков ( стрелки ).
Слайд 106
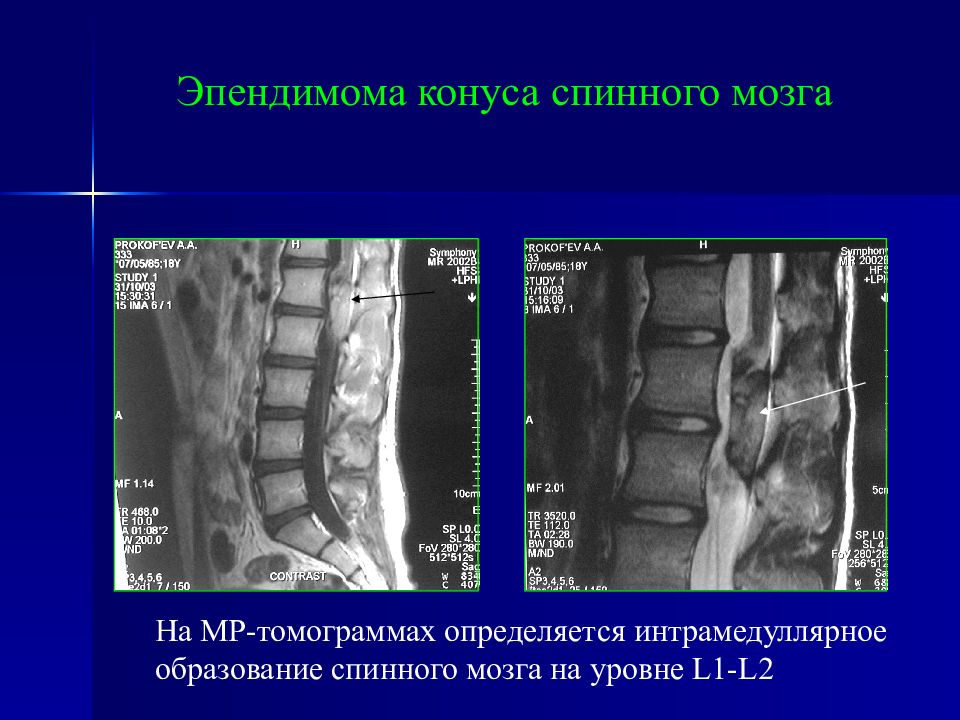
Эпендимома конуса спинного мозга На МР-томограммах определяется интрамедуллярное образование спинного мозга на уровне L 1- L 2
Слайд 107
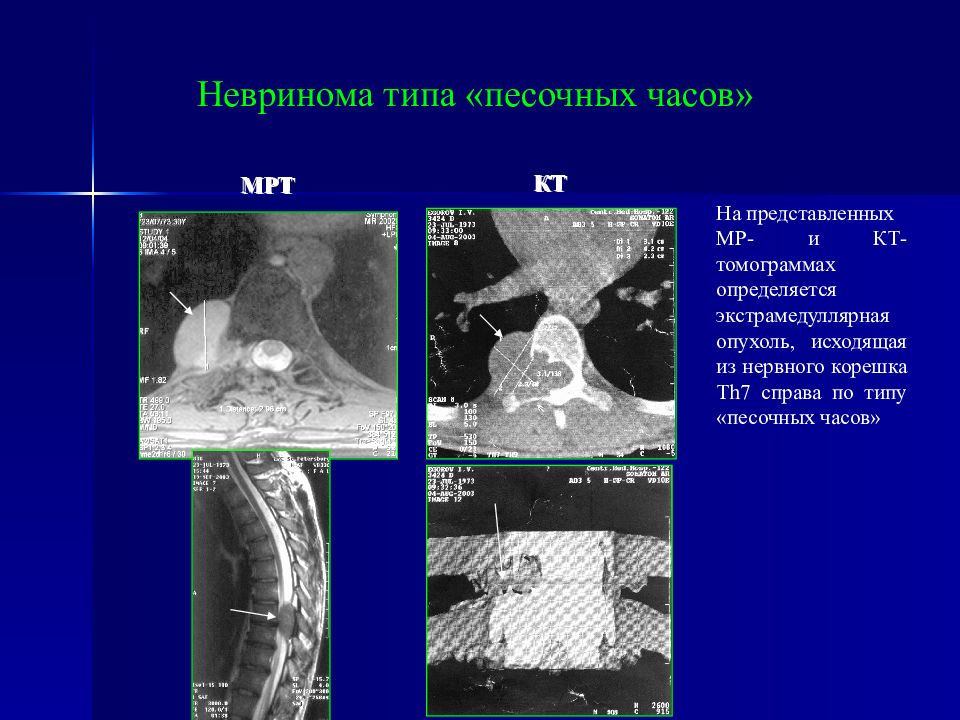
На представленных МР- и КТ-томограммах определяется экстрамедуллярная опухоль, исходящая из нервного корешка Th7 справа по типу «песочных часов» Невринома типа «песочных часов» МРТ КТ МРТ КТ
Слайд 108
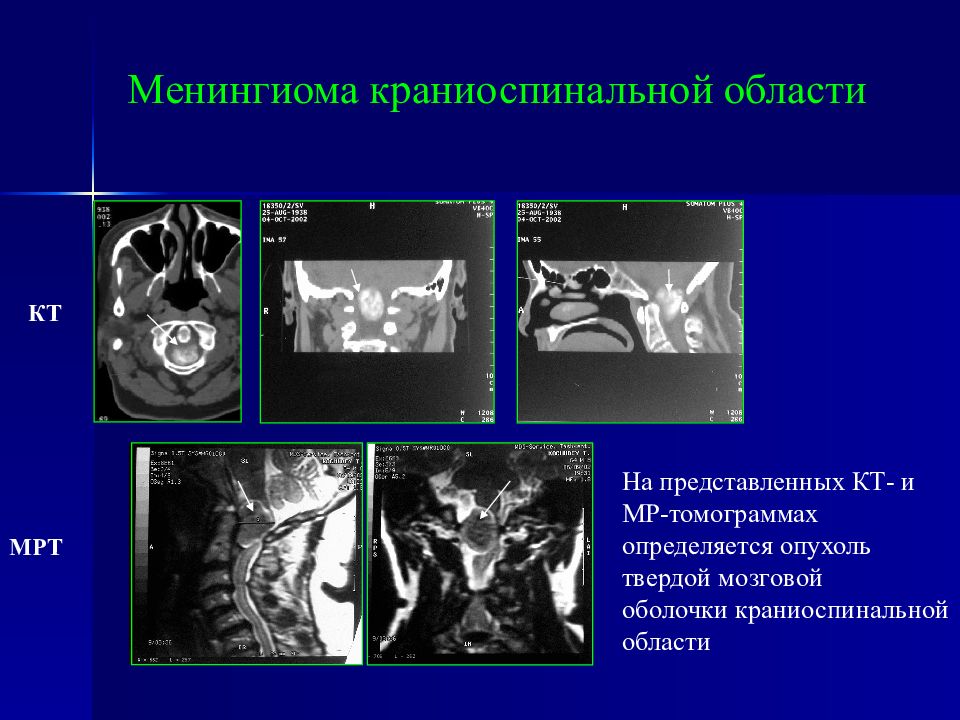
МРТ КТ На представленных КТ- и МР-томограммах определяется опухоль твердой мозговой оболочки краниоспинальной области Менингиома краниоспинальной области
Слайд 109: ЛИМФОГРАНУЛОМАТОЗ и НЕХОДЖКИНСКИЕ ЛИМФОМЫ (Злокачественные гемобластозы) Классификация по Ann-Arbor (1971 г. )
I стадия -- поражение одной области или двух смежных лимфатических узлов (I), расположенных по одну сторону диафрагмы или наличие одного экстранодального инфильтрата. II стадия -- поражение двух и более лимфатических узлов несмежных групп, расположенных по одну сторону диафрагмы или то же в сочетании с экстранодальным инфильтратом III стадия -- поражение двух и более групп лимфатических узлов по обе стороны диафрагмы, которое может сочетаться с поражением лимфатического органа, или с локальным поражением экстралимфатического органа или ткани или с поражением того и другого. IV стадия -- диффузное или диссеминированное поражение одного или более экстралимфатического органа или ткани при наличии или отсутствии поражения лимфатических узлов и лимфатических органов (любое поражение печени или костного мозга дает основание к установлению IV ст.).
Слайд 110
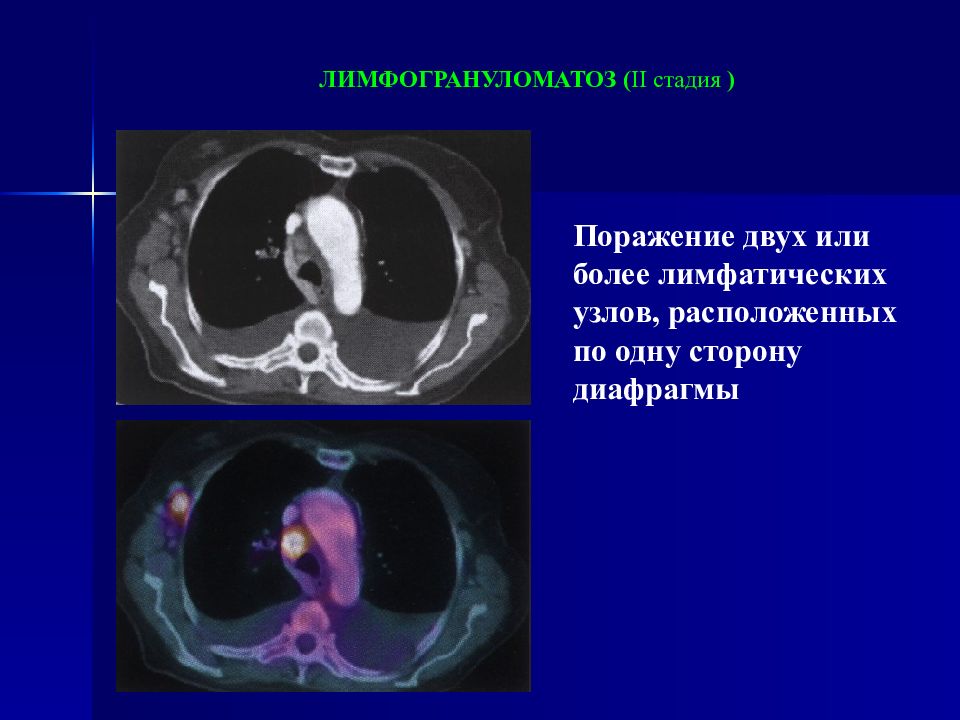
ЛИМФОГРАНУЛОМАТОЗ ( I I стадия ) Поражение двух или более лимфатических узлов, расположенных по одну сторону диафрагмы
Слайд 111
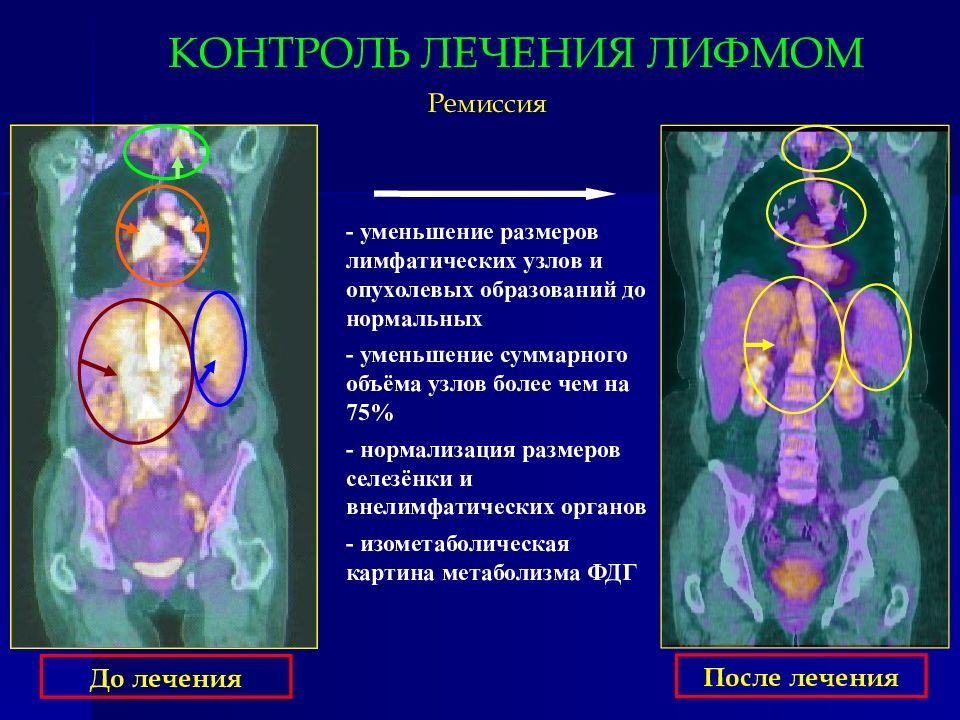
Ремиссия - уменьшение размеров лимфатических узлов и опухолевых образований до нормальных - уменьшение суммарного объёма узлов более чем на 75% - нормализация размеров селезёнки и внелимфатических органов - изометаболическая картина метаболизма ФДГ До лечения После лечения КОНТРОЛЬ ЛЕЧЕНИЯ ЛИФМОМ