Слайд 2: Ведение
Koretz RL,1984: - ‘‘Есть ли данные в поддержку энтерального питания?’’ « … мы не располагаем достаточным количество данных, позволяющих определить показания для нутриционной поддержки…» С тех пор, ситуация изменилась: появились доказательства того, что недокармливание является независимым фактором риска: увеличения заболеваемости, увеличения сроков госпитализации, увеличения частоты повторных госпитализаций, замедления выздоровления, снижения качества жизни, повышения затрат на лечение, повышения смертности. Stratton RJ, Green CJ, Elia M, 2003
Слайд 3: Интеграция нутриционной поддержки в схемы лечения
Нутриционная поддержка не является специфическим методом лечения. Она предотвращает разрушительное действие голодания, пока основной патологический процесс разрешается самостоятельно или под действием лечения. Погрешности в различных аспектах лечения могут сводить на нет преимущества, которые дает нутриционная поддержка; точно так же и неадекватное, несбалансированное или чрезмерное питание отрицательно влияет на другие аспекты лечения и снижает их эффективность. Интеграция нутриционной поддержки в схемы лечения
Слайд 4: Приказ МЗ РФ № 330 от 5.08.2003
« О мерах по совершенствованию лечебного питания в лечебно-профилактических учреждениях Российской Федерации ». В нем – Инструкция по организации энтерального питания в лечебно-профилактических учреждениях.
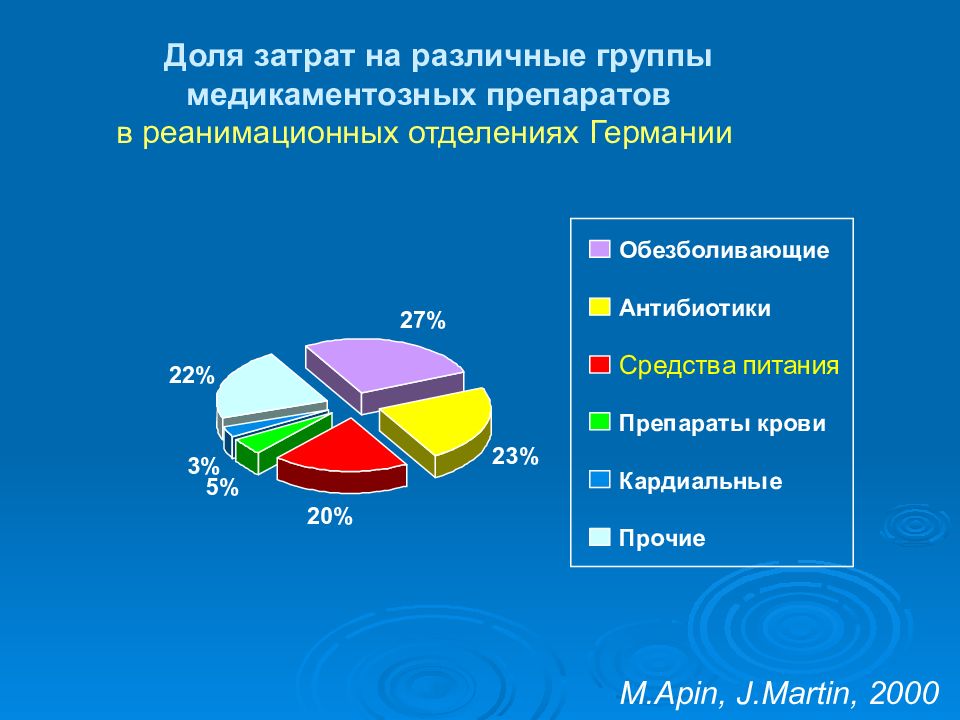
Слайд 5: Доля затрат на различные группы медикаментозных препаратов в реанимационных отделениях Германии
M.Apin, J.Martin, 2000
Слайд 6
“ Адекватная и своевременная нутриционная поддержка позволяет типовой крупной больнице в США сэкономить денежные средства в 1 миллион долларов в год. ” (Из доклада профессора P.Furst, президента Европейского общества энтерального и парентерального питания на Совете Европы, Страсбург, 21 ноября 2001 г.)
Слайд 7
Проведение ранней аргументированной нутриционной поддержки позволяет: Отказаться от введения препаратов угнетающих желудочную секрецию и противогрибковых препаратов Снизить расход антибактериальных препаратов на 30% снизить объем в/в инфузии кристаллоидов на 45%, Коллоидов и пепаратов крови (СЗП, альбумин) в 5 раз, Эритроцитарной массы в 2 раза Заболотских И.Б., Шатохин А.В., 2006
Слайд 8: Клиническая и экономическая эффективность нутриционной поддержки
Сокращение частоты нозокомиальных (госпитальных) пневмоний на 20-25 % Сокращение частоты раневых инфекций - 15-40 % Сокращение сроков пребывания в ОРИТ на 3-4 суток Сокращение сроков пребывания в стационаре на 25 % Сокращение расхода препаратов крови на 15-30 % Снижение послеоперационной и реанимационной летальности на 8-15 % (ожоги, политравма, ЧМТ, тяжелый ССВО, ПОН) Средняя экономия на 1 больного от 540 до 3875 $ (C.Green 1999), от 6000 до 15000 руб. Лейдерман И.Н., Руднов В.А. 2001; Заболотских И.Б., Шатохин А.В. 2006
Слайд 9: Принципы нутриционной поддержки
1) Своевременность Раннее начало НП (до развития тяжелой недостаточности питания). 2) Адекватность Полностью компенсировать потери азота и энерготраты больных. 3) Оптимальность Оптимальный путь (энтеральное питание). Оптимальный состав (сбалансированные смеси). Оптимальные сроки (не менее 10-14 суток). Приказ МЗ РФ №330
Слайд 10: Алгоритм назначения нутриционной поддержки
1. Оценка нутриционного статуса пациента 2. Диагностика степени тяжести и типа недостаточности питания 3. Выбор метода нутриционной поддержки (парентеральное, энтеральное, пероральное питание) 4. Расчет потребностей организма в энергии и нутриентах 5. Выбор питательных смесей (растворов) Приказ МЗ РФ №330
Слайд 11: Стандарты диагностики недостаточности питания
Оценка нутриционного статуса Антропометрические данные: Рост Масса тела Индекс массы тела (ИМТ) Окружность плеча (ОП) Измерение кожно-жировой складки трицепса (КЖСТ) Биохимические данные: Общий белок Альбумин Трасферрин Иммуно-логические данные: Общее количество лифоцитов Антропометрические методы исследования Лабораторные методы исследования Приказ МЗ РФ №330
Слайд 12: Лабораторные методы исследования
Наиболее часто используемые показатели: Общий белок Альбумин – надежный прогностический маркер Трансферрин, преальбумин – выявляет ранние изменения белкового питания Абсолютное число лимфоцитов (АЧЛ) – оценивает состояние иммунной системы, супрессия которой коррелирует со степенью белковой недостаточности АЧЛ = (% лимфоцитов количество лейкоцитов)/100 Лабораторные методы исследования Методическое письмо МЗ РФ 2002 Департамента мед помощи населению
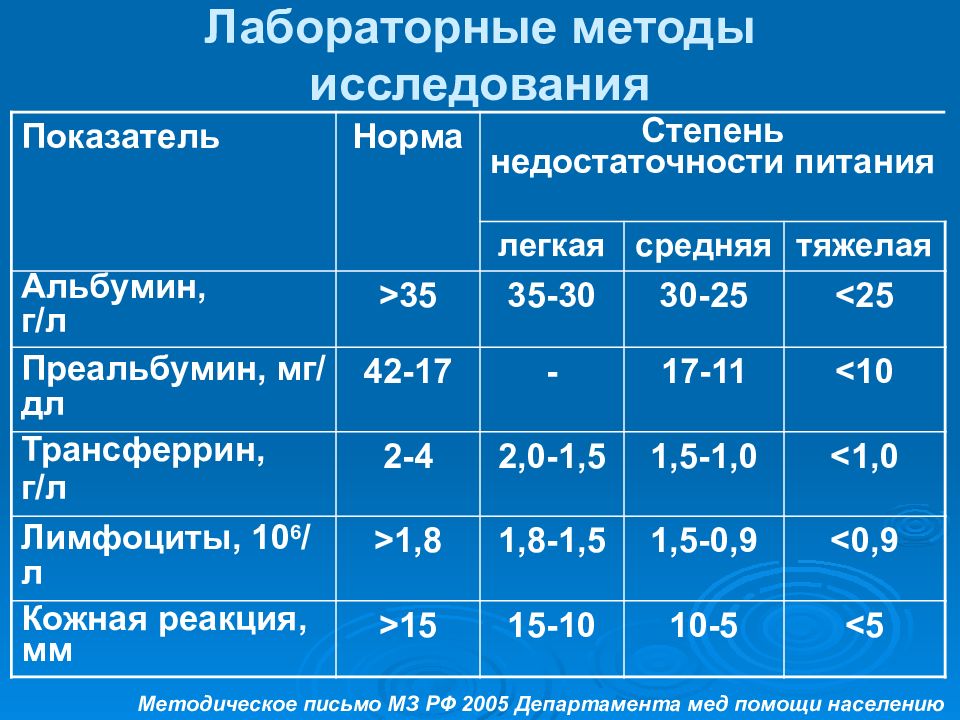
Слайд 13: Лабораторные методы исследования
Показатель Норма Степень недостаточности питания легкая средняя тяжелая Альбумин, г/л >35 35-30 30-25 <25 Преальбумин, мг/дл 42-17 - 17-11 < 10 Трансферрин, г/л 2-4 2,0-1, 5 1, 5 -1, 0 <1, 0 Лимфоциты, 10 6 /л >1,8 1,8-1,5 1,5-0,9 <0,9 Кожная реакция, мм >15 15-10 10-5 <5 Методическое письмо МЗ РФ 2005 Департамента мед помощи населению
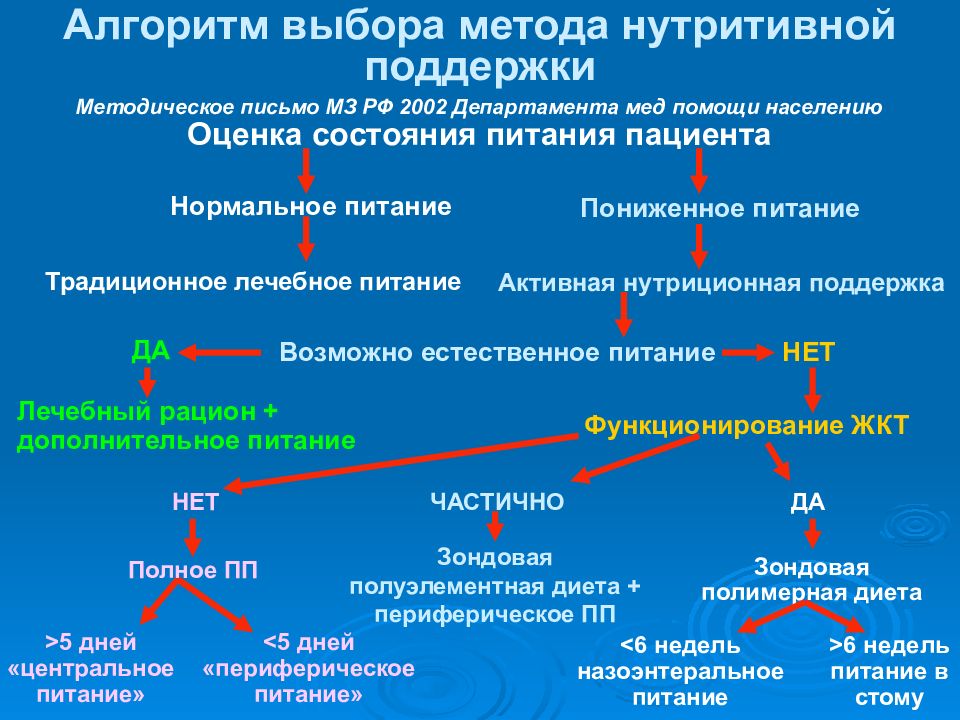
Слайд 14: Алгоритм выбора метода нутритивной поддержки
Оценка состояния питания пациента Нормальное питание Пониженное питание Традиционное лечебное питание Активная нутриционная поддержка Возможно естественное питание ДА НЕТ Лечебный рацион + дополнительное питание Функционирование ЖКТ ДА ЧАСТИЧНО НЕТ Зондовая полимерная диета Зондовая полуэлементная диета + периферическое ПП Полное ПП > 5 дней «центральное питание» < 5 дней «периферическое питание» < 6 недель назоэнтеральное питание > 6 недель питание в стому Методическое письмо МЗ РФ 2002 Департамента мед помощи населению
Слайд 15: Определение потребностей в основных нутриентах
1. Базисные потребности в соответствии с основным обменом Для этого используются таблицы или формулы Например формула Харриса – Бенедикта: ЭОО (муж) = 66+(13,7хМТ)+(5хР)-(6,8хВ) ЭОО (жен) = 655+(9,6хМТ)+(1,8хР)-(4,7хВ) где ЕОО – энергопотребность основного обмена (ккал/сутки); МТ – масса тела (кг); Р – рост (см); В – возраст (лет) 2. Дополнительные потребности, связанные с наличием стресса Для определения фактических энергозатрат необходимо учесть ряд факторов - фактор активности (ФА), стресса (ФС), температуры (ТФ) и дефицит массы тела (ДМТ) : ФРЭ = ЭОО х ФА х ФС х ТФ х ДМТ или используя непрямую калориметрию: РЭ = 24 х (3,94 х ( VO 2 ) + 1,1 х (VCO 2 )) х ФА где VO 2 - количество поглощенного О 2 VO 2 - количество выделенного CO 2 Приказ МЗ РФ №330
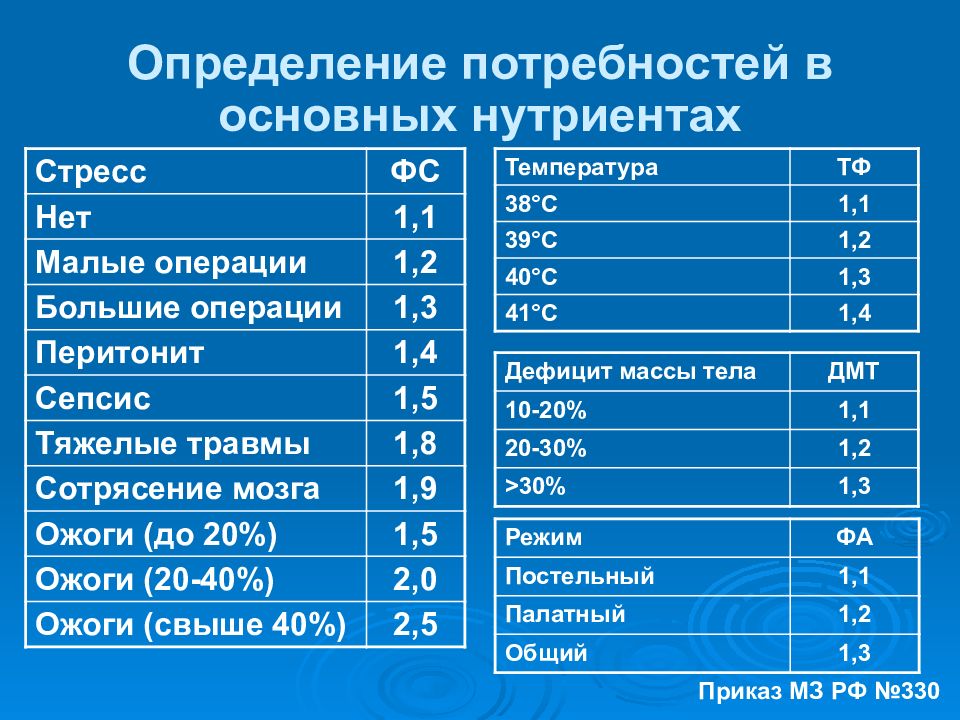
Слайд 16: Определение потребностей в основных нутриентах
Режим ФА Постельный 1,1 Палатный 1,2 Общий 1,3 Температура ТФ 38 ° С 1,1 39 ° С 1,2 40 ° С 1,3 41 ° С 1,4 Стресс ФС Нет 1,1 Малые операции 1,2 Большие операции 1,3 Перитонит 1,4 Сепсис 1,5 Тяжелые травмы 1,8 Сотрясение мозга 1,9 Ожоги (до 20%) 1,5 Ожоги (20-40%) 2,0 Ожоги (свыше 40%) 2,5 Дефицит массы тела ДМТ 10-20% 1,1 20-30% 1,2 > 30% 1,3 Приказ МЗ РФ №330
Слайд 17: Расход энергии в покое при критических состояниях
Клиническая ситуация ЭОО (%) Источник Сепсис + спонтанное дыхание 121 ± 27 Арноль с соавт., 1992 Сепсис + ИВЛ 155 ± 14 Крейман с соавт., 1993 Септический шок + ИВЛ 102 ± 14 Крейман с соавт., 1993 Политравма + сепсис + ИВЛ + ППП 191 ± 38 Франкенфиелд с соавт., 1994 2 этап
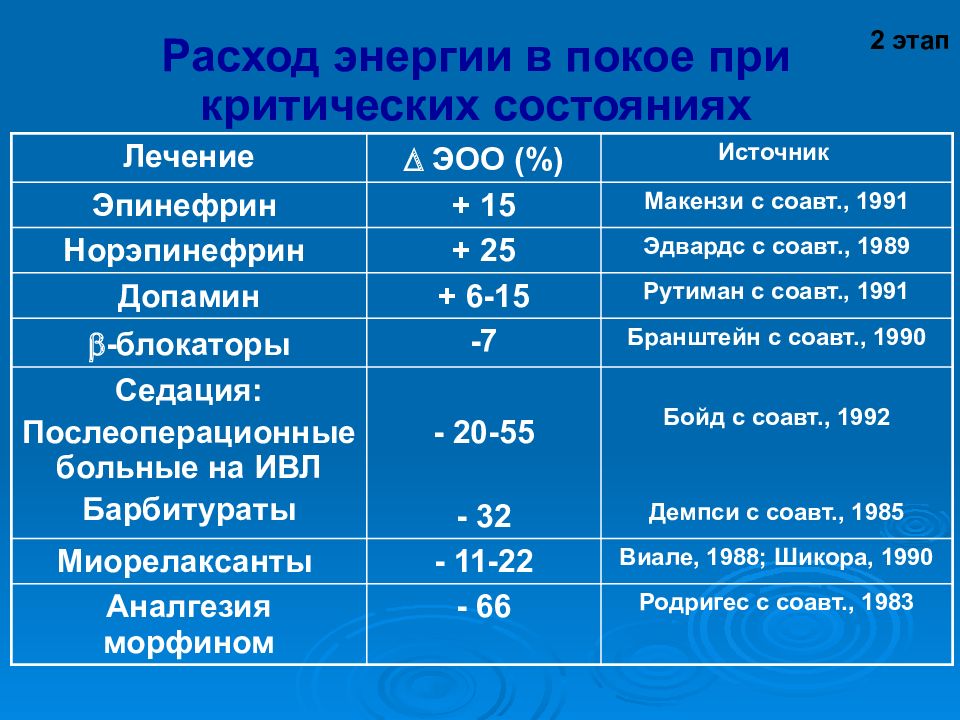
Слайд 18
Лечение ЭОО (%) Источник Эпинефрин + 15 Макензи с соавт., 1991 Норэпинефрин + 25 Эдвардс с соавт., 1989 Допамин + 6-15 Рутиман с соавт., 1991 -блокаторы -7 Бранштейн с соавт., 1990 Седация: Послеоперационные больные на ИВЛ Барбитураты - 20-55 - 32 Бойд с соавт., 1992 Демпси с соавт., 1985 Миорелаксанты - 11-22 Виале, 1988; Шикора, 1990 Аналгезия морфином - 66 Родригес с соавт., 1983 2 этап Расход энергии в покое при критических состояниях
Слайд 19: Расчет потребностей организма в энергии и белке
Расчет потребности в белке: Азотистый баланс – оценка направленности белкового метаболизма АБ (г/сут) = введенный белок / 6,25 – азот мочевины (г) – 4 ! С отрицательным азотистым балансом связано десятикратное увеличение смертности. Азотистый баланс отражает степень тяжести заболевания ( Sitzmann JV et al., 1989). Азот / калории = 1:130-180 Единственным ограничением, не позволяющим таким образом рассчитать потребность в белке, является наличие у больного явлений острой или хронической почечной недостаточности Расчет потребностей организма в энергии и белке Приказ МЗ РФ №330, Руководство ESPEN 200 8
Слайд 20: Энтеральное питание
Использование ЭП позволяет добиться: Предотвращения атрофии слизистой ЖКТ ↓ выраженность стресс-реакции Иммуномодулирующего действия ↑ мезентериального и печеночного кровотока ↓ частоты ЖК кровотечений ↓ риска инфекционных осложнений и развития СПОН Профилактики бактериальной транслокации Методическое письмо МЗ РФ 200 5 Департамента мед помощи населению
Слайд 21: Энтеральное питание
Показания: Все пациенты, которые, не смогут питаться в течение ближайших трех дней естественным путем, должны получать ЭП (степень рекомендации С). Sandstrom R, Drott C, Hyltander A, et al. 1993
Слайд 22: Энтеральное питание
Абсолютные: Желудочно-кишечные кровотечения Кишечная непроходимость Острый тяжелый панкреатит ( per os ) Тяжелые формы мальабсорбции Анурия (до диализной терапии) Относительные: Выраженная рвота, диарея (до купирования) Приказ МЗ РФ №330 Противопоказания
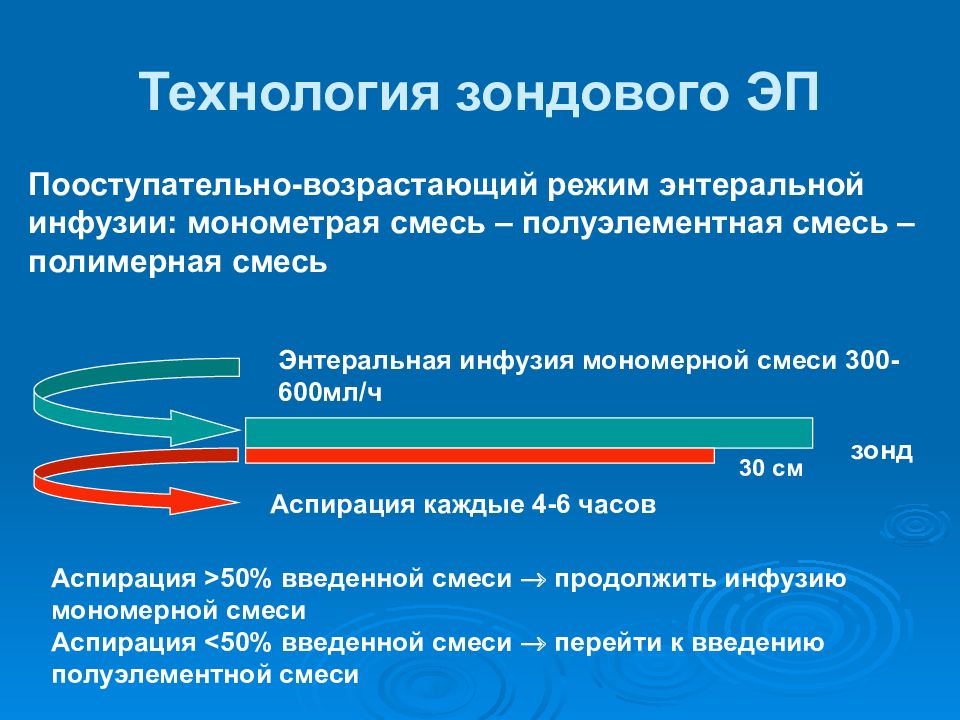
Слайд 23: Технология зондового ЭП
30 см Энтеральная инфузия мономерной смеси 300-600мл/ч Аспирация каждые 4-6 часов Пооступательно-возрастающий режим энтеральной инфузии: монометрая смесь – полуэлементная смесь – полимерная смесь зонд Аспирация >50% введенной смеси продолжить инфузию мономерной смеси Аспирация < 50% введенной смеси перейти к введению полуэлементной смеси
Слайд 25
При невозможности проведения энтерального питания – используется методика «минимального энтерального питания» до 250 мл/сут ESPEN, 2002
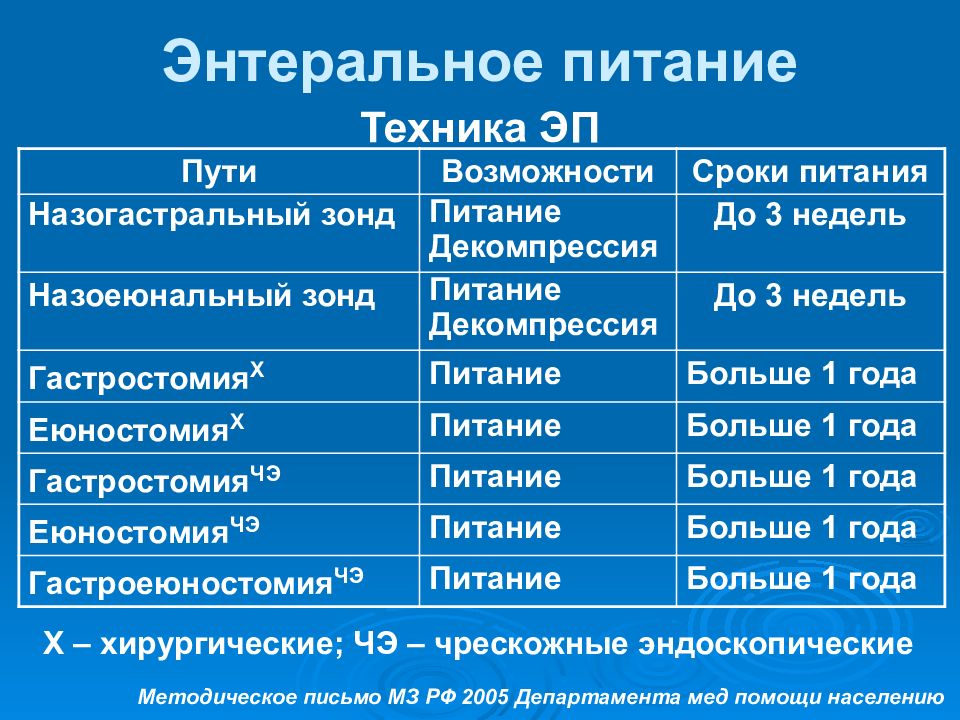
Слайд 26: Энтеральное питание
Техника ЭП Пути Возможности Сроки питания Назогастральный зонд Питание Декомпрессия До 3 недель Назоеюнальный зонд Питание Декомпрессия До 3 недель Гастростомия Х Питание Больше 1 года Еюностомия Х Питание Больше 1 года Гастростомия ЧЭ Питание Больше 1 года Еюностомия ЧЭ Питание Больше 1 года Гастроеюностомия ЧЭ Питание Больше 1 года Х – хирургические; ЧЭ – чрескожные эндоскопические Методическое письмо МЗ РФ 2005 Департамента мед помощи населению
Слайд 27: Энтеральные смеси
Полноценные (если вводятся в рекомендуемых количествах), то есть полностью покрывать все потребности в питательных веществах Неполноценные, они не могут использоваться в качестве единственного источника питательных веществ
Слайд 28: Стандартные смеси
Стандартные смеси имеют состав, который удовлетворяет потребности здорового человека в макро- и микронутриентах. Большинство стандартных смесей содержат цельный белок, жиры в форме длинноцепочечных триглицеридов и / или пищевые волокна. Большинство стандартных смесей не содержат глютена и лактозы.
Слайд 29: Специальные смеси
Специальные смеси имеют состав, адаптированный для пациентов со специфическими потребностями в макро- и микронутриентах и/или с патологией ЖКТ, либо метаболическими нарушениями Смеси Состав Иммуно - модулирующие Иммуномодулирующие смеси содержат вещества, усиливающие или ослабляющие иммунный ответ Низко- и высоко-калорийные Стандартные питательные смеси содержат от 0.9 до 1.2 ккал в мл, смесь с калоражем > 1.2 ккал/мл – высококалорийная, < 0.9 ккал/мл – низкокалорийная
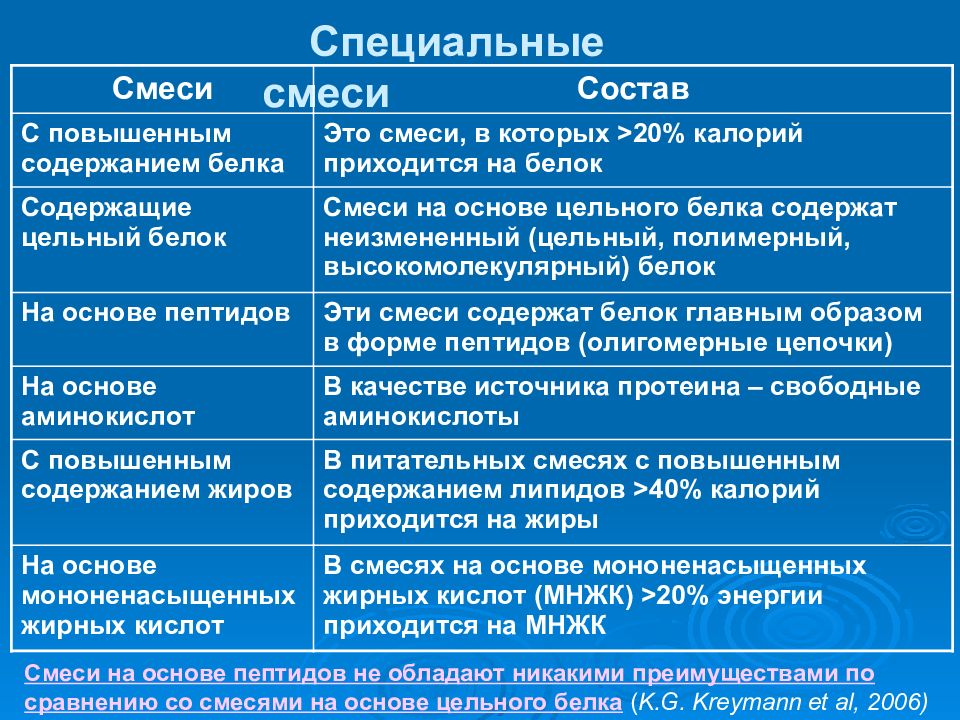
Слайд 30: Специальные смеси
Смеси Состав С повышенным содержанием белка Это смеси, в которых > 20 % калорий приходится на белок Содержащие цельный белок Смеси на основе цельного белка содержат неизмененный (цельный, полимерный, высокомолекулярный) белок На основе пептидов Эти смеси содержат белок главным образом в форме пептидов (олигомерные цепочки) На основе аминокислот В качестве источника протеина – свободные аминокислоты С повышенным содержанием жиров В питательных смесях с повышенным содержанием липидов > 40% калорий приходится на жиры На основе мононенасыщенных жирных кислот В смесях на основе мононенасыщенных жирных кислот (МНЖК) > 20% энергии приходится на МНЖК Смеси на основе пептидов не обладают никакими преимуществами по сравнению со смесями на основе цельного белка ( K.G. Kreymann et al, 2006 )
Слайд 31: Предпочтительный тип питательной смеси
Смеси на основе пептидов не обладают никакими преимуществами по сравнению со смесями на основе цельного белка ( доказательство уровня Ia). В большинстве случаев приемлемо использование смесей на основе цельного белка ( доказательство уровня C). При плохой переносимости ЭП (в том числе при увеличении остаточного объема желудка) следует использовать метоклопрамид или эритромицин (рекомендация уровня С). ESPEN, 2008
Слайд 32: Пищевые волокна в энтеральном питании
Необходимы для поддержания нормального функционирования ЖКТ Физические свойства волокон (водоемкость, растворимость, вязкость, абсорбция, ферментация) воздействуют на пищеварение и всасывание Некоторые пищевые волокна обладают пребиотическими свойствами (стимулируют рост бифидобактерий) Главное место действия волокон – толстый кишечник (растворимые волокна ферментируются а нерастворимые – увеличивают объем и частоту стула) R. Meier, 2003
Слайд 33: Пищевые волокна
Здоровому человеку рекомендуется употреблять 15-30 г пищевых волокон в сутки, пациенты на ЭП должны получать столько же. Главное назначение питательных смесей с волокнами – обеспечение работы кишечника, повышение устойчивости ЖКТ (предотвращение диареи), а также контроль гликемии и липидемии. Клинических исследований по использованию смесей, содержащих волокна, не достаточно для разработки доказательных рекомендаций по их использованию ( Meier R, Gassull M, 2004 ).
Слайд 34: Пищевые волокна
Ферментирующиеся пищевые волокна эффективно уменьшают диарею у пациентов, перенесших оперативное вмешательство, и у пациентов в критическом состоянии. ( Homann HH et al., 1 994; Schultz AA et al., 2000 ; Spapen H et al., 2001 ). Для пациентов ОРИТ и пациентов, длительно находящихся на ЭП, лучше всего использовать смесь набухающих и ферментирующихся волокон. Смесь из соевых и овсяных полисахаридов эффективно снижают частоту и объем стула у пациентов на ЭП ( Shankardass K et al., 1990; Zarling EJ et al., 1994; Bass DJ et al., 1996 ; Nakao M et al., 2002 ).
Слайд 35: Какое количество ЭП является адекватным?
Рекомендовать какой-то определенный объем ЭП невозможно, в каждом случае он должен соответствовать течению заболевания и толерантности ЖКТ. В острую фазу течения заболевания не следует превышать количества в 2 0–25 ккал/кг/сут, так как это может отрицательно влиять на исходы (уровень рекомендации С). В период реконвалесценции оптимальным является введение 25–30 ккал/кг в сутки (уровень рекомендации С). ESPEN, 2008
Слайд 36: Предпочтительный способ введения питательной смеси
При критической патологии нет существенной разницы между внутриеюнальным и внутрижелудочным питанием (рекомендация уровня С). Рекомендуется проводить внутриеюнальное питание в том случае, если технически это легко осуществимо (рекомендация уровня С). В противном случае внутриеюнальное питание следует проводить лишь тогда, когда доказана непереносимость внутрижелудочного питания (рекомендация уровня С). При плохой переносимости ЭП (в том числе при увеличении остаточного объема желудка) следует использовать метоклопрамид или эритромицин (рекомендация уровня С). Мы пришли к заключению, что данные, полученные в ходе этих исследований, не дают оснований для рутинного применения прокинетиков (рекомендация уровня А). ESPEN, 2008
Слайд 37: Раннее ЭП ( < 24-48 часов после госпитализации в ОРИТ)
Нет данных, свидетельствующих об улучшении исходов при раннем ЭП среди пациентов в критическом состоянии. Тем не менее, эксперты считают, что при стабильной гемодинамике и при сохранной функции ЖКТ питание следует начинать как можно раньше ( <24 ч) ( рекомендация уровня C). ESPEN, 2008
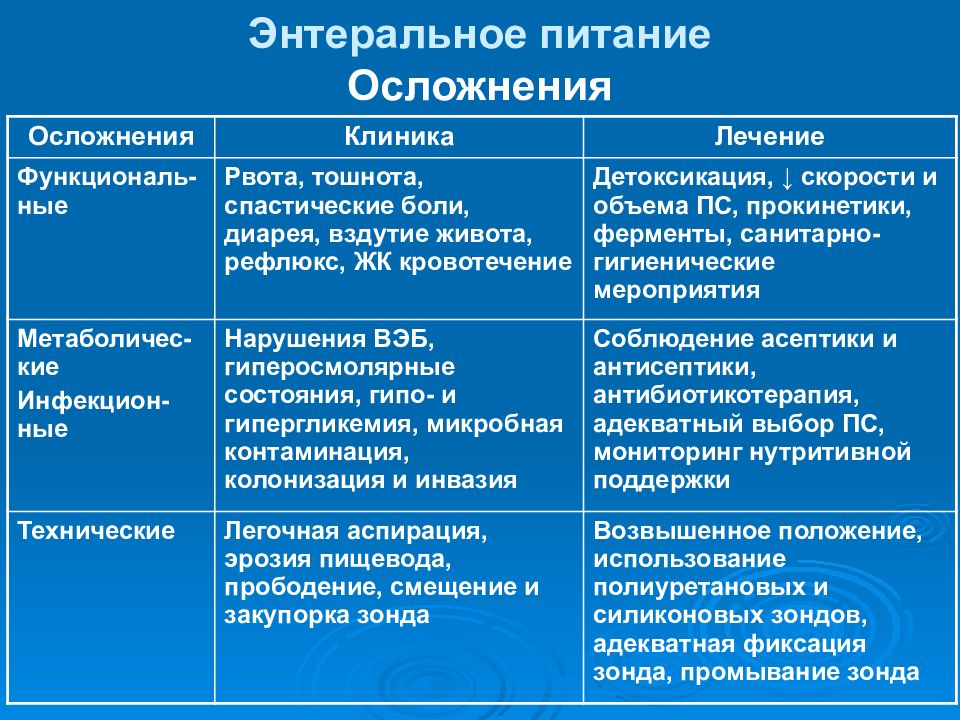
Слайд 38: Энтеральное питание
Осложнения Осложнения Клиника Лечение Функциональ-ные Рвота, тошнота, спастические боли, диарея, вздутие живота, рефлюкс, ЖК кровотечение Детоксикация, ↓ скорости и объема ПС, прокинетики, ферменты, с а нитарно-гигиенические мероприятия Метаболичес-кие Инфекцион- ные Нарушения ВЭБ, гиперосмолярные состояния, гипо- и гипергликемия, микробная контаминация, колонизация и инвазия Соблюдение асептики и антисептики, антибиотикотерапия, адекватный выбор ПС, мониторинг нутритивной поддержки Технические Легочная аспирация, эрозия пищевода, прободение, смещение и закупорка зонда Возвышенное положение, использование полиуретановых и силиконовых зондов, адекватная фиксация зонда, промывание зонда
Слайд 39: Парентеральное питание
Показания: Невозможность энтерального питания (абсолютные противопоказания к ЭП). Невозможность полного возмещения энергетических затрат энтеральным путем. ESPEN 2003, ESPEN 2008
Слайд 40: Парентеральное питание
Противопоказания: I. АБСОЛЮТНЫЕ: Нестабильное клиническое состояние (шок, острая некомпенсированная кровопотеря, выраженные нарушения ВЭБ и КЩС) Функционирующий ЖКТ Невозможность достижения соответствующего венозного доступа Терминальное или критическое состояние, метаболическое расстройство, если риск осложнений выше, чем польза от ПП II. ОТНОСИТЕЛЬНЫЕ: Непереносимость отдельных ингредиентов ПП Определенные виды патологии, когда применение каких-либо ингредиентов ПП нежелательно Жировая эмболия ESPEN, 2003 И.Н. Лейдерман, 2004; Jay M. Mirtallo et al., 2004
Слайд 41: Метаболические расстройства, являющиеся абсолютным противопоказанием к ПП
Метаболические расстройства Нарушения Гипергликемия Глюкоза сыворотки > 16 ммоль/л Гиперосмолярность Осмолярность > 350 мОсм/кг Гипернатриемия Na сыворотки > 150 ммоль/л Гиперкалиемия >6 ммоль/л Гипокалиемия <3 ммоль/л Гиперхлоремический метаболический ацидоз Cl сыворотки > 115 ммоль/л Гипорхлоремический метаболический алкалоз Cl сыворотки <8 5 ммоль/л Нестабильность гемодинамики Дефицит жидкости, ↓ перфузионное давление Jay M. Mirtallo et al., ASPEN 2004
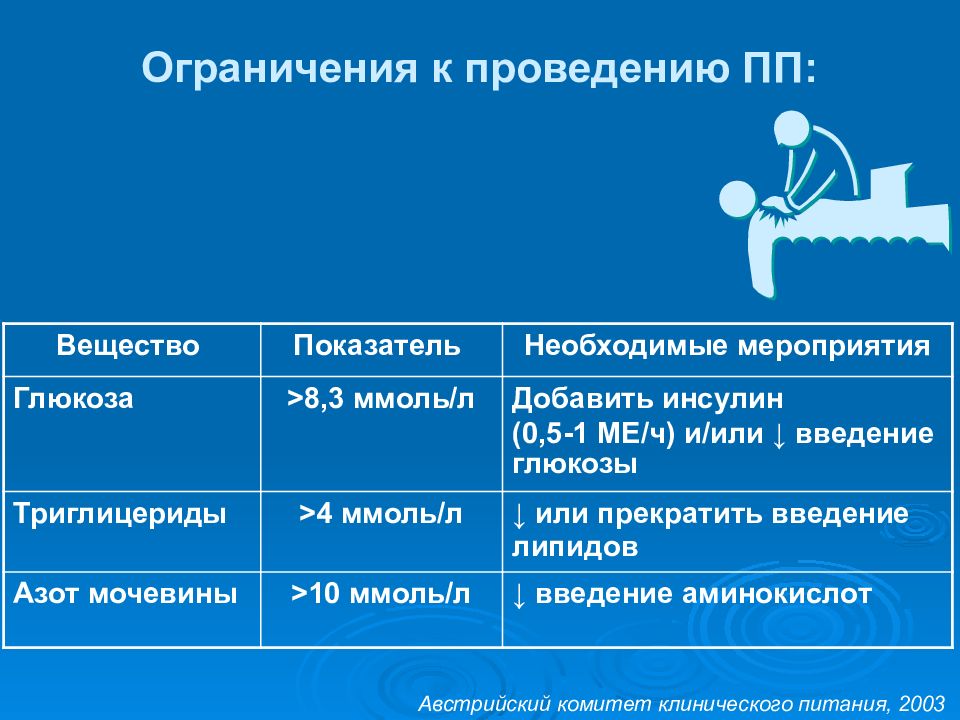
Слайд 42
Ограничения к проведению ПП: Вещество Показатель Необходимые мероприятия Глюкоза > 8,3 ммоль/л Добавить инсулин (0,5-1 МЕ/ч) и/или ↓ введение глюкозы Триглицериды > 4 ммоль/л ↓ или прекратить введение липидов Азот мочевины > 10 ммоль/л ↓ введение аминокислот Австрийский комитет клинического питания, 2003
Слайд 43: Парентеральное питание
Техника ПП: Устранение гемодинамических расстройств, грубых нарушений КОС, микро- и макро циркуляции, восполнение дефицита электролитов и ОЦК Параллельное введение донаторов энергии и пластического материала Гиперосмолярные растворы – в центральную вену Инфузионные системы для ППП меняются каждые 24 часа Скорость инфузии жировых эмульсий: 10% - < 100мл/ч, 20% - <50 мл/ч ППП должно обязательно включать концентраты глюкозы И.Н. Лейдерман, 2002
Слайд 44: Парентеральное питание
Режимы ПП: Круглосуточный Оптимально для больных в стационаре Наилучшая переносимость и утилизация субстратов Продленный (в течение 18-20 часов) Хорошая переносимость В интервалах необходимо вводить 5% глюкозу Циклический (в течение 8-12 часов) Удобно при домашнем парентеральном питании Хорошая переносимость после периода адаптации И.Н. Лейдерман, 2004
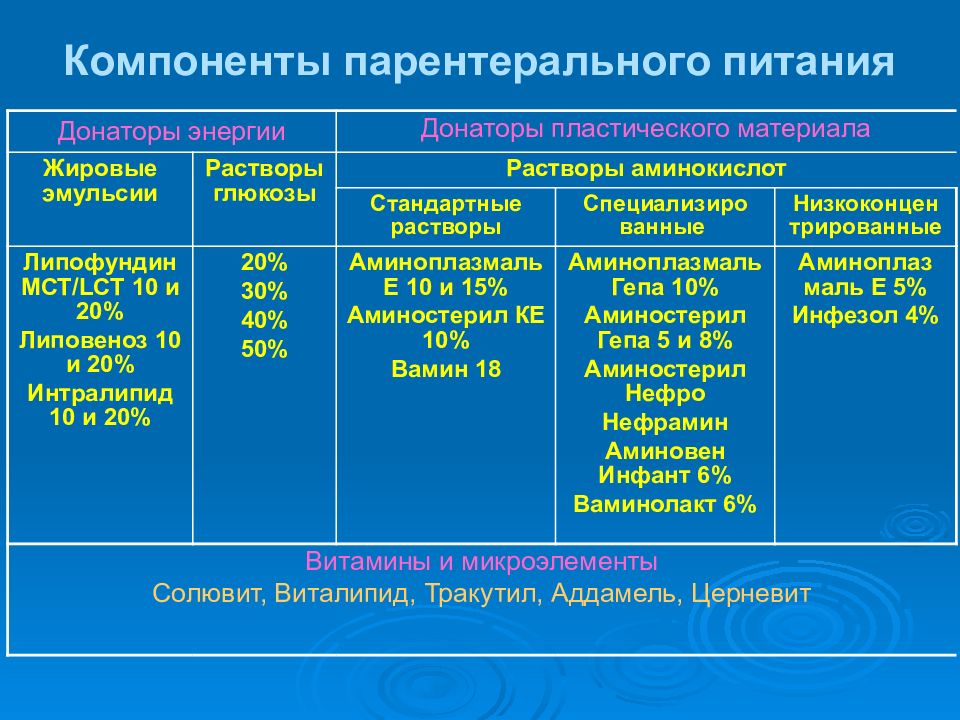
Слайд 45: Компоненты парентерального питания
Донаторы энергии Донаторы пластического материала Жировые эмульсии Растворы глюкозы Растворы аминокислот Стандартные растворы Специализиро ванные Низкоконцен трированные Липофундин МСТ/ L СТ 10 и 20% Липовеноз 10 и 20% Интралипид 10 и 20% 20% 30% 40% 50% Аминоплазмаль Е 10 и 15% Аминостерил КЕ 10% Вамин 18 Аминоплазмаль Гепа 10% Аминостерил Гепа 5 и 8% Аминостерил Нефро Нефрамин Аминовен Инфант 6% Ваминолакт 6% Аминоплаз маль Е 5% Инфезол 4% Витамины и микроэлементы Солювит, Виталипид, Тракутил, Аддамель, Церневит
Слайд 46: Какие препараты для ПП имеются в больницах:
Однокомпонентные в стеклянных флаконах Аминокислотные растворы ( стандартные, специальные ) Растворы глюкозы Жировые эмульсии ( на основе соевого, оливкового/соевого масел, рыбьего жира, MCT/LCT) Микронутриенты : витамины, микроэлементы, электролиты Многокомпонентные Двух- трехкомпонентные пластиковые контейнеры
Слайд 47: Отдельные компоненты
Преимущества : Возможность индивидуального дозирования каждого компонента Возможность прекращения введения каждого компонента Отдельные компоненты – „ рождественская елка “
Слайд 48: Отдельные компоненты
Недостатки : Увеличивается время для расчета требуемых компонентов Затраты времени на подготовку ПП ( подсоединение инфузионных систем, насосов и т.д. ) Увеличивается риск инфицирования ! Увеличивается опасность медицинских ошибок : (выбор дозы, скорость введения и т.д.) Различные потери продуктов Риск разбить стеклянный флакон Большая стоимость ( в том числе за счет дополнительных затрат медицинского персонала, использования нескольких систем, насосов и т.д. !) Неудобно для домашнего или амбулаторного применения
Слайд 49: Концепция многокомпонентных контейнеров
Преимущества : Обеспечивают потребности большинства пациентов (80%) Делают терапию более удобной Готовы к употреблению без подготовительного периода Просты в использовании Обеспечивают повышенную безопасность пациента ( риска контаминации, катетерного сепсиса на 50-60% K. Achach 2002 ) Сберегают время медперсонала Снижают стоимость лечения ( на 12-23% K.Achach 2002 ) Можно использовать в амбулаторных условиях
Слайд 50: Парентеральное питание
Осложнения ПП Осложнения Патология Профилактика Инфекционные Флебиты и тромбозы, катетерный сепсис Соблюдение асептики, правильный уход за катетером, использование силиконовых катетеров Метаболи-ческие Расстройства КОС, гипо- и гипер-состояния Мониторинг показателей гомеостаза, соблюдение правил введения растворов ПП И.Н. Лейдерман, 2002
Слайд 51
При введении аминокислот… …необходимо одновременное введение источников энергии (углеводов, жиров) …необходимо строго соблюдать рекомендации по скорости введения растворов ESPEN, 2003
Слайд 52
Ключевые положения ПП В режимы ПП должны включаться различные источники энергии; обычное соотношение углеводов и жиров составляет 50-70:30-50% Использование только углеводов или только жиров чревато различными осложнениями (печеночный стеатоз, гипергликемия, гипертриглицеридемия) Jay M. Mirtallo et al., ASPEN 2004
Слайд 53
Важно помнить обеспечение питательными веществами не должно превышать возможную скорость их утилизации потребность в питательных веществах отдельных пациентов может быть выше или ниже расчетных показателей Необходим качественный мониторинг ! И.Н. Лейдерман, 2002
Слайд 54: Преимущества энтерального питания по сравнению с парентеральным питанием
Более физиологичный путь введения нутриентов в организм Не вызывает опасных осложнений, связанных с катетеризацией вен (пневмоторакс, эмболия, тромбоз, катетерный сепсис и др.) Дешевле парентерального питания в 5-6 раз Carol L Braunschweig et al. Am J Clin Nutr 2001
Слайд 55: ЭП в сравнении с ПП
Энтеральное питание имело значительно более низкий риск инфекции (5%*, 9%**, 30%***) по сравнению с ПП (11%*, 18%**, 43%***) Разницы риска других осложнений между ЭП (6%*, 3%**, 10%***) и ПП (7%*, 4%**, 10%***) не наблюдалось * - Moore et al, 1989г. ** - Kudsk et al, 19 92г. *** - Meyenfeldt et al, 19 92г.
Слайд 56: Стандартная терапия ( СТ) в сравнении с ПП
При применении СТ отмечался значительно более низкий риск инфекции (57%*) по сравнению с ПП (91%*) и тенденция к меньшему числу других осложнений (СТ-89%*, ПП-95%*) В группе исследуемых с высоким % недостаточного белкового питания СТ по сравнению с ПП была связана со значительно более высоким риском смертности (СТ-11%**, ПП-3%**) и тенденцией к более высокому риску инфекции (СТ-38%**, ПП-36%**) * - Sandstrom et al, 19 93г. ** - Muller et al, 1982 г.
Слайд 57: Нутриционная поддержка в ОРИТ
Строгий контроль уровня глюкозы и поддержание нормогликемии (уровень глюкозы 4,5-8,2 ммоль/л) с помощью инсулинотерапии по сравнению с общим режимом (коррекция гипергликемии при уровне глюкозе > 12,1 ммоль/л) приводит : к снижению внутрибольничной смертности на 34% (преимущества инсулинотерапии при длительном пребывании пациентов в ОРИТ (более 5 суток) проявляется снижением смертности с 20, 2% до 10, 6% ), к значительному снижению длительности ИВЛ и длительности пребывания в ОРИТ к снижению частоты развития инфекционных осложнений, органной недостаточности и полинейропатии Поддержание концентрации глюкозы ниже уровня 8, 2 ммоль/л является ключевым моментом для достижения максимального положительного эффекта Van den Berghe G et al., 2001; Van den Berghe G et al., 2003
Слайд 58: Резюме
Рекомендация Уровень Эксперты рекомендуют начинать ЭП в первые 24 часа при условии стабильной гемодинамики и нормальной работе ЖКТ С Данных за положительное влияние раннего ЭП на исходы критической патологии нет С Объем ЭП должен соответствовать течению заболевания и нормально переносится ЖКТ С При переносимости ЭП и в том случае, если с помощью ЭП удается покрыть практически все потребности пациента, ПП нужно избегать ( Dhaliwal R et al, 2004 ) А Суточный каллораж: в острую фазу ≤ 20–25 ккал/кг, в анаболической фазе 25-30 ккал/кг С Kreymann K. G. et al, 2006, ESPEN, 2008
Слайд 59
Рекомендация Уровень При плохой переносимости ЭП (при увеличении остаточного объема желудка) следует использовать метоклопрамид и эритромицин С Пациенты с тяжелым истощением должны получать ЭП из расчета 25-30 ккал/кг/сут. Если это невозможно, следует начинать вспомогательное ПП. С У критических пациентов нет существенной разницы между внутрижелудочным и внутриеюнальным питанием ( Boivin MA et al, 2001; Day L, et al, 2001 ; Delegge MH, 2002 ) С При ПП следует тщательно избегать перекармливания С Пациентам ОРИТ в очень тяжелом состоянии, не способным усваивать более 700 мл энтерального питания в сутки, не следует давать иммуномодулирующие смеси В Резюме Kreymann K. G. et al, 2006, ESPEN, 2008
Слайд 60: Нутриционная поддержка в неврологии
Особенности: Мераболическая неоднородность при различных патологиях: гиперметаболизм+гиперкатаболизм (ЧМТ, ОНМК, нейроинфекция, постгипоксическая энцефалопатия, спинальная травма, опухоли ЦНС) Нормо- и гипометаболизм (миастения, рассеянный склероз, аппалический синдром, болезнь Альцгеймера, Паркинсона, Гийена Барре) Адекватная функция ЖКТ ESPEN, 2003
Слайд 61: Нутритивная поддержка при ЧМТ
Показания: пациенты РО, в состоянии гиперкатаболизма не способные самостоятельно и / или адекватно питаться Назначение ЭП целесообразно в пределах 72 часов, а ПП (при невозможности ЭП) до 48 часов ( Twyman D.,1997, Irving S.Y., 2000) Энергетические потребности при ЧМТ – 25-35 ккал / кг / сут, белковая потребность – 2-2,5 г / кг / сут ( Pomposelli J.J., Bustrian B.R.1994, Wilson R.F., Tzburski J.G. 1998 ) Энергия основного обмена при ЧМТ на 0,1 при Т > 37,0 ° С, и на 0,3 при отсутствии седации ( Burger N., Dumont J.C.,1998) ESPEN, 2003
Слайд 62: Нутритивная поддержка при ЧМТ ( особенности)
гликемии > 1 2 ммоль / л при имеющейся ишемии мозга приводит к накоплению лактата, вторичной ишемии и отдаленного неврологического результата. Коррекцию инсулином следует начинать при уровне гликемии > 1 1,1 ммоль / л Уровень гликемии напрямую коррелирует с тяжестью поражения мозга ( Robertson C.S. et al, 1992, Senftlenben U. et al, 2000 ) Общий суточный калораж на 30-40% обеспечивается жирами ( Turner W.W., 1985, Cochran E.B. et al, 1989, Twyman D., 1997) Обеспечить белок 2-2,3 г / кг / сут Липиды предпочтительнее с разветвленной цепью Ранее энтеральное питание ( Senftlenben U. et al, 2000 ) ESPEN, 2003
Слайд 63: Нутритивная поддержка при ЧМТ
Современные концепции и методы нутритивной поддержки (ЭП, ПП, ФП) – позволяет коррегировать сложнейшие метаболические растройства и поддерживать в течении длительного времени жизнедеятельность организма в критических состояниях. (Bakar J.P., Lemoyne M.,1987, Verity S.,1996, Heyland.,1998)
Слайд 64: Нутриционная поддержка при дыхательной недостаточности
Особенности: Гиперметаболизм Нарушение диффузии газов, развитие интерстициального отека, эластичности легких ( гиповентиляция, гипоксия, гиперкапния) Спазм бронхеол и легочных вен Инактивация сурфактанта Подбор нутриентов с учетом их отрицательного влияния ESPEN, 2003 И.Н. Лейдерман, 2004
Слайд 65: Основные клинические характеристики
Прогрессирующая гипоксемия, рефрактерная к ↑ FiO 2 Признаки повышения работы пациента, связанной с дыханием (диспноэ, тахипноэ, торакоабдоминальный асинхронизм) Гологорский В.А. и соавт., 1996г.
Слайд 66: Нутриционная поддержка при дыхательной недостаточности
Методика: Ограничение введения глюкозы до 1,4-2,0 г/кг/сут (растворы 10-20%) 50% небелковых калорий – обеспечивается липидами Диета изокалорийная Предпочтение энтеральному введению нутриентов Рекомендуются специальные адаптированные смеси для энтерального питания ESPEN, 2003 И.Н. Лейдерман, 2004
Слайд 67: Иммуномодулирующее питание
Иммуномодулирующее питание – это парентеральное или энтеральное питание с использованием специфических нутриентов, влияющих на иммунный ответ организма, в концентрациях больших, чем в обычной сбалансированной диете: глютамин, аргинин, таурин нуклеотиды, омега-3 жирные кислоты разветвленные аминокислоты Иммунопитание – потенциальная возможность модулировать активность иммунной системы при введении специфических нутриентов Daren K. Heyland et al., 2001
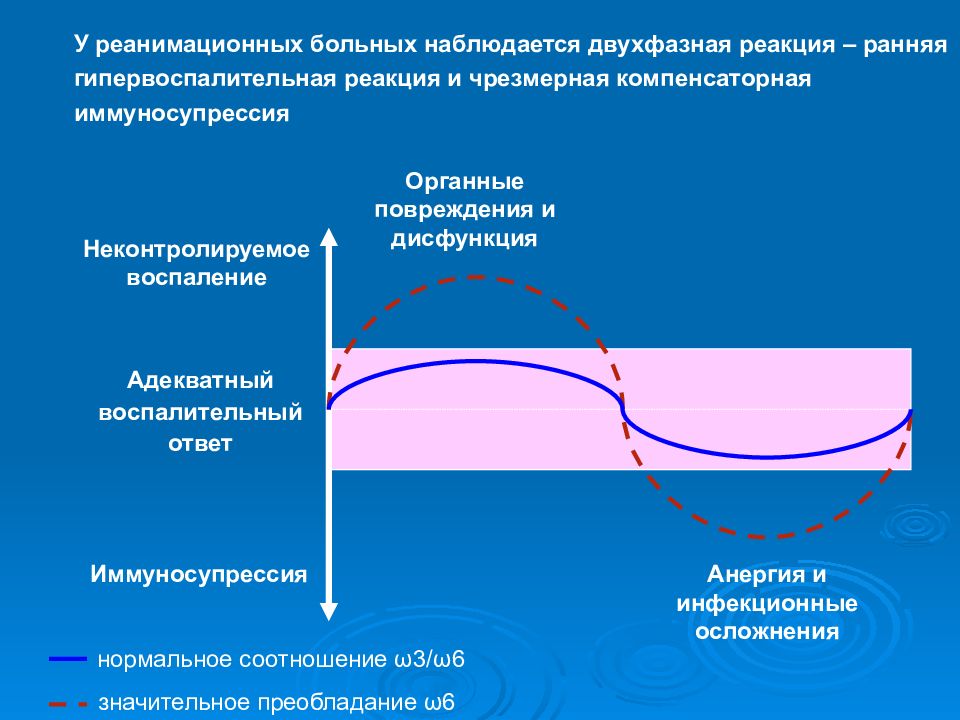
Слайд 68
Адекватный воспалительный ответ Неконтролируемое воспаление Иммуносупрессия Органные повреждения и дисфункция Анергия и инфекционные осложнения нормальное соотношение ω 3/ ω 6 значительное преобладание ω 6 У реанимационных больных наблюдается двухфазная реакция – ранняя гипервоспалительная реакция и чрезмерная компенсаторная иммуносупрессия
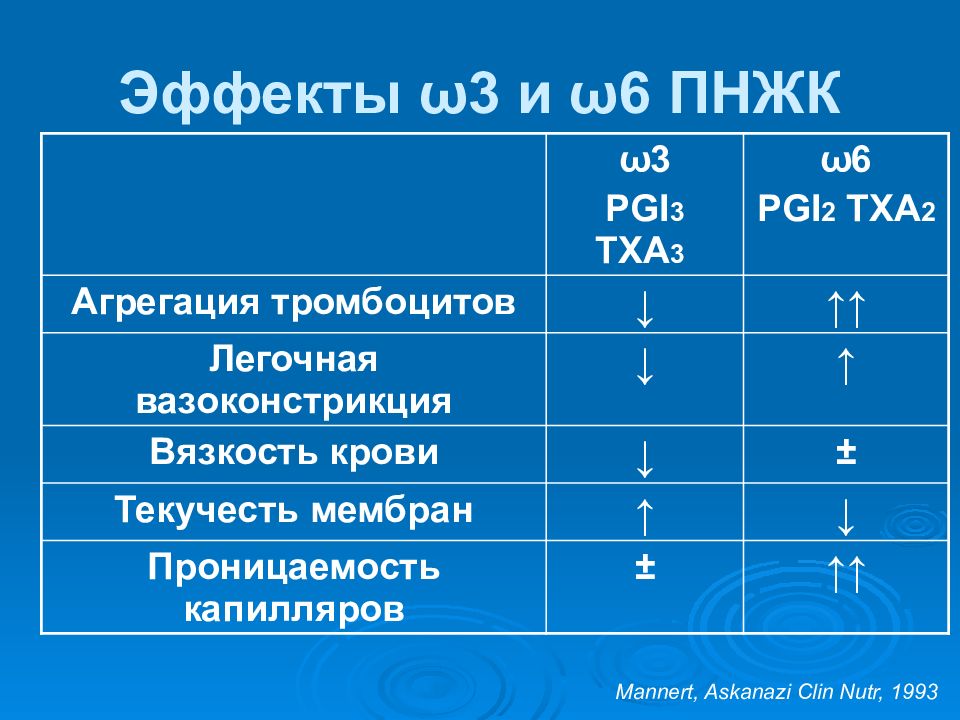
Слайд 69: Эффекты ω 3 и ω 6 ПНЖК
ω 3 PGI 3 TXA 3 ω 6 PGI 2 TXA 2 Агрегация тромбоцитов ↓ ↑↑ Легочная вазоконстрикция ↓ ↑ Вязкость крови ↓ ± Текучесть мембран ↑ ↓ Проницаемость капилляров ± ↑↑ Mannert, Askanazi Clin Nutr, 1993
Слайд 70
Для хирургические пациентов, перенесших плановые оперативные вмешательства на верхних отделах ЖКТ, пациенты с травмами рекомендуется иммуномодулирующее питание (рекомендация уровня А) Рекомендации по энтеральному питанию у тяжелобольных пациентов с ОРДС/ОПЛ плановые хирургические пациенты пациенты с травмами Clin Nutr 2006; 25; 224-244
Слайд 71
Септические пациенты (APACHE II <15) должны получать иммуномодулирующее питание ( рекомендация уровня B) Никаких преимуществ для пациентов с тяжелым сепсисом иммуномодулирующие питание не дает, поэтому не рекомендуется к применению ( рекомендация уровня B) септические пациенты Рекомендации по энтеральному питанию у тяжелобольных пациентов с ОРДС/ОПЛ Clin Nutr 2006; 25; 210-223
Слайд 72
Рекомендации по энтеральному питанию у тяжелобольных пациентов с ОРДС/ОПЛ Clin Nutr 2006; 25; 210-223 Иммуномодулирующее питание не должно применяться рутинно у ожоговых пациентов. Стандартные дозы микроэлементов для этой группы пациентов должны быть увеличены ( медь 40,4 мкмоль/сут, цинк 406 мкмоль/сут и селен 2,9 мкмоль/сут ) ( рекомендация уровня A) ожоговые пациенты
Слайд 73
Пациенты ОРИТ в крайне тяжелом состоянии, не способные усваивать более 700 мл ЭП в сутки, не должны получать иммуномодулирующие питание (уровень доказательства В). критические пациенты ОРИТ Рекомендации по энтеральному питанию у тяжелобольных пациентов с ОРДС/ОПЛ Clin Nutr 2006; 25; 210-223
Слайд 74
Пациенты с ОРДС должны получать ЭП, обогащенное ɷ-3 жирными кислотами и антиоксидантами ( рекомендация уровня B) Проспективное рандомизированное контролируемое исследование ( Gadek JE, DeMichele SJ et al, 1999). Использовалась специальная высокожирная смесь, содержащая эйкозапентаеновую кислоту, γ -линоленовую кислоту и антиоксиданты. В экспериментальной группе отмечалось значительное уменьшение длительности ИВЛ (11 дней против 16. 3, P = 0. 016), продолжительности пребывания в ОРИТ ( 12.8 дней против 17.5) и снижение частоты развития органной недостаточности. Однако статистически достоверной разницы между группами не выявлено, по этому рекомендация уровня В. пациенты с ОРДС Рекомендации по энтеральному питанию у тяжелобольных пациентов с ОРДС/ОПЛ
Слайд 75: Рекомендации по энтеральному питанию у тяжелобольных пациентов с ОРДС/ОПЛ
Society of Critical Care Medicine (SCCM), American Society for Parenteral and Enteral Nutrition ( ASPEN ), European Society for Parenteral and Enteral Nutrition (ESPEN), Канадский комитет по созданию рекомендаций для клинической практики в интенсивной терапии Heyland D.K., Dhaliwal R., Drover J.W., et al. JPEN 2003; Kreymann K.G., Berger M.M. et al., Clin Nutr 2006; 25; 210-223; McClave S.A., Martindale R.G. et al., JPEN 2009; 33; 277-316; “ Больные ОРДС и тяжелым ОПЛ должны получать ЭП характеризующееся противовоспалительным липидным профилем и содержащее антиоксиданты “
Слайд 76: Оксепа
Уникальная смесь для ЭП Нет аналогов Удовлетворяет существующим рекомендациям ЭП для больных с ОРДС/ОПЛ Может широко использоваться в реаниматологии у тяжелобольных на ИВЛ, включая больных с ССВО, сепсисом, ОРДС/ОПЛ 4 этап
Слайд 77: Нутриционная поддержка при печеночной недостаточности
Особенности: ↓ белково-синтетической функции Изменения аминокислотного спектра ( ↑ ароматических АК, ↓ АК с разветвленной цепью) ↑ липолиза (↑ в крови свободных жирных кислот, глицерина, кетоновых тел) Нарушения углеводного обмена ( ↑ глюконеогенез, гипергликемия, ↓ запасы гликогена) Гиперметаболизм и энцефалопатия Подбор нутриентов с учетом их отрицательного влияния И.Н. Лейдерман с соавт., 2004
Слайд 78: Нутриционная поддержка при печеночной недостаточности
Методика: Специальные питательные смеси и растворы аминокислот с ↓ ароматических АК, ↑ АК с разветвленной цепью Диета изокалорийная 25-35 ккал/кг/сут Рекомендуемые дозы Б:Ж:У – 1,5:1,5:5 г/кг/сут И.Н. Лейдерман с соавт., 2004
Слайд 79: Нутриционная поддержка при почечной недостаточности
Особенности: ↑ катаболизма белка Уремический эндотоксикоз Сопутствующие изменения ф у нкционального состояния ЖКТ Рекомендуемые дозы Б:Ж:У – 1,5:1,5:5 г/кг/сут Нарушения ВЭБ Подбор нутриентов с учетом их отрицательного влияния И.Н. Лейдерман с соавт., 2004
Слайд 80: Нутриционная поддержка при почечной недостаточности
Методика: Специализированные растворы АК для парентерального питания и питательные смеси для энтерального (содержат незаменимые аминокислоты) Ограничение объема вводимых сред Гиперкалорийная диета Растворы глюкозы (высококонцентрированные) – 50% жировых эмульсий – 30-35% аминокислот – 15-20% И.Н. Лейдерман с соавт., 2004
Слайд 81: Нутриционная поддержка при почечной недостаточности
Методика ПП: Гемодиализ Без диализа Объем 1000 + СД 1500-1700 мл/сут Энергия >35 ккал/сут > 35 ккал/сут Белки 0,8-1,5 г/кг/сут 0,6-1,0 г/кг/сут Жиры 1,0-1,5 г/кг/сут 1,0-1,5 г/кг/сут Углеводы 5-6 г/кг/сут 5-6 г/кг/сут И.Н. Лейдерман с соавт., 2004
Последний слайд презентации: Нутриционная поддержка: Нутриционная поддержка при почечной недостаточности
Методика ЭП: Гемодиализ Без диализа Смеси Гиперкалорийрые (2 ккал/мл) Гиперкалорийрые (2 ккал/мл) Содержание белка Содержание белка до 14% ↓ содержание белка (незаменимые АК + гистидин) И.Н. Лейдерман с соавт., 2004