Первый слайд презентации: Острая ревматическая лихорадка (ревматизм). Этиология и патогенез. Классификация. Клинические симптомы. Принципы лечения
Клиническая лекция, 2013
Слайд 2: Острая ревматическая лихорадка (ревматизм)
Острая ревматическая лихорадка (ревматизм) – системное воспалительное заболевание соединительной ткани с преимущественной локализацией процесса в сердечно-сосудистой системе, развивающееся у предрасположенных к нему лиц, главным образом молодого возраста, и обусловленное инфекцией - гемолитическим стрептококком группы А.
Слайд 3: Историческая справка
Впервые это заболевание описали Буйо (1835) и Сокольский (1836), поэтому одно из названий острой ревматической лихорадки – болезнь Сокольского-Буйо.
Слайд 4
Заболеваемость ревматизмом колеблется от 0,5 до 2,0% всего населения. Следствием его являются приобретенные пороки сердца. Ревматизм чаще всего начинается в возрасте от 7 до 20 лет. Крайне редко он возникает в возрасте до 3 лет и после 40–45 лет. Женщины болеют ревматизмом почти в 2 раза чаще, чем мужчины.
ревматизм возникает через 2 - 3 недели после стрептококковой инфекции (ангина, рожа, скарлатина) выделение β -гемолитического стрептококка группы А у большинства больных увеличение титра антистрептококковых антител АТ: антистрептолизина О, антистрептогиалуронидазы, антистрептокиназы. положительный эффект от антибактериальной профилактики и лечения.
Слайд 6
ОРЛ – аутоиммунное заболевание Стрептококк – пусковой фактор аутоиммунной агрессии. Ревматизм развивается лишь у 2-3% людей после стрептококковой инфекции, следовательно, существует генетическая предрасположенность с дефектом иммунной защиты. Патогенным действием обладает сам стрептококк и его продукты: S - стрептокиназа – поражает суставы, О-стрептолизин – повреждает сердце.
Слайд 7: Патогенез ОРЛ связывают с аутоиммунной агрессией
Доказательства аутоиммунного повреждения: в сыворотке крови – перекрестно-реагирующие антисарколеммные АТ обнаружение АТ, связанных с мио-, эндокардом выявление иммунных комплексов в миокарде (в обл. Ашоф-Талалаевских гранулем) и в воспалительно-измененных сердечных клапанах у пациентов с хореей находят перекрестно-реагирующие АТ против АГ Nucleus condatus и Nucleus subtalamicus.
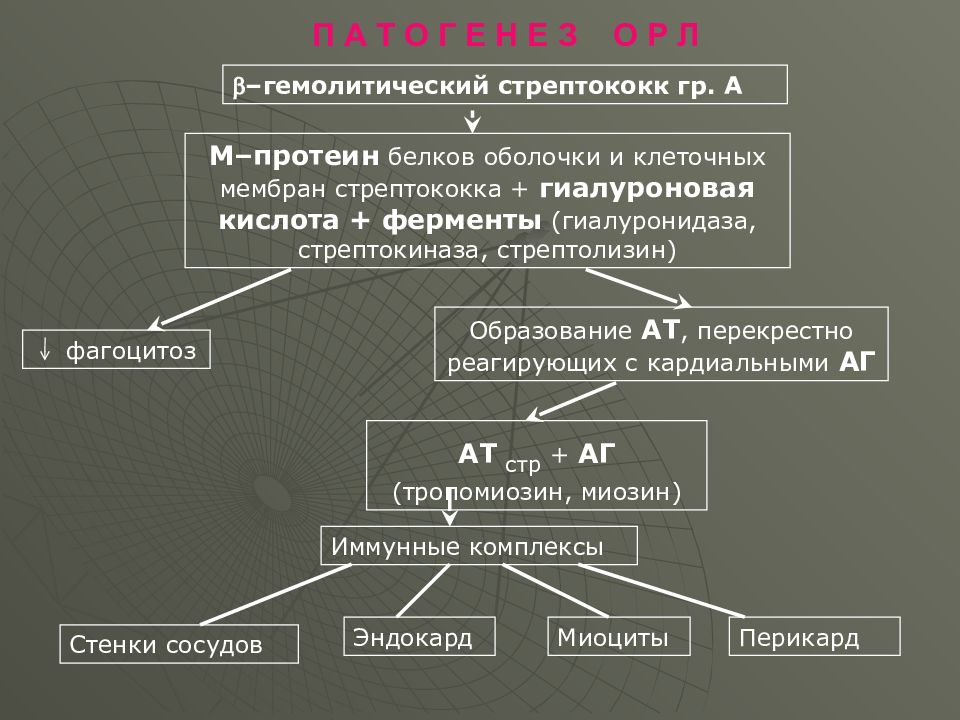
Слайд 8: П А Т О Г Е Н Е З О Р Л
– гемолитический стрептококк гр. А М–протеин белков оболочки и клеточных мембран стрептококка + гиалуроновая кислота + ферменты (гиалуронидаза, стрептокиназа, стрептолизин) фагоцитоз Образование АТ, перекрестно реагирующих с кардиальными АГ АТ стр + АГ (тропомиозин, миозин) Иммунные комплексы Стенки сосудов Эндокард Миоциты Перикард
Слайд 9
Стадии развития Ашоф-Талалаевской гранулемы Фазы Альтеративно-экссудативная стадия (острое воспаление) Мукоидное набухание Фибриноидные изменения Пролиферативная стадия Гранулематозная фаза Гранулематозно-склеротическая стадия (хронический фиброз) Склерозирование Патологическая анатомия Каждая фаза длится 1-2 месяца.
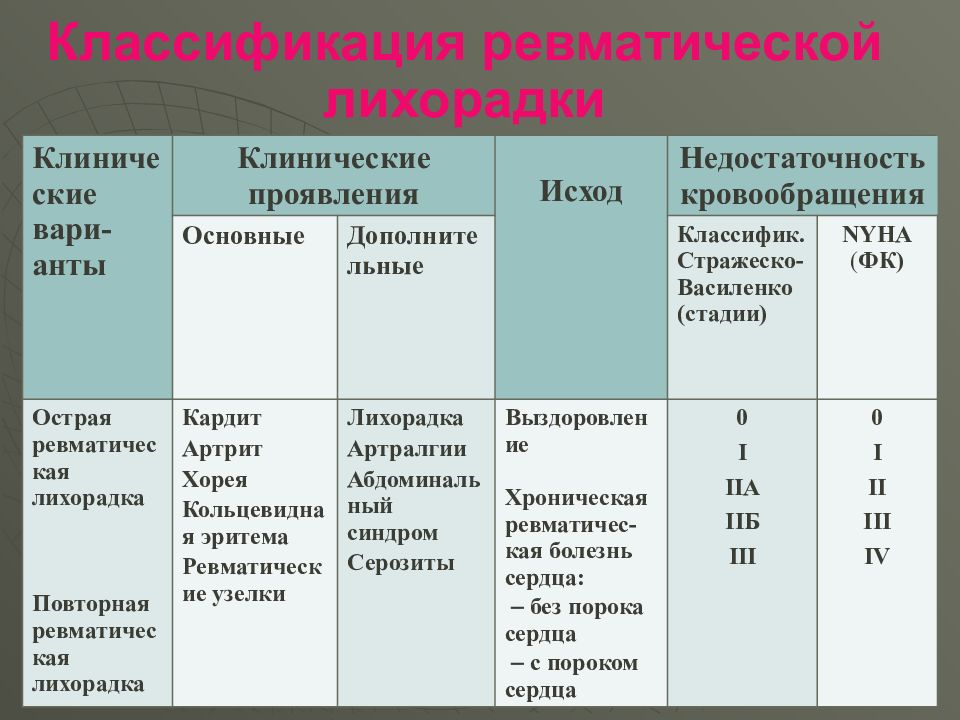
Слайд 10: Классификация ревматической лихорадки
Клинические вари-анты Клинические проявления Исход Недостаточностькровообращения Основные Дополнительные Классифик. Стражеско-Василенко (стадии) NYHA ( ФК) Острая ревматическая лихорадка Повторная ревматическая лихорадка Кардит Артрит Хорея Кольцевидная эритема Ревматические узелки Лихорадка Артралгии Абдоминальный синдром Серозиты Выздоровление Хроническая ревматичес-кая болезнь сердца: без порока сердца с пороком сердца 0 I IIA II Б III 0 I II III IV
Слайд 11: Диагностические критерии ревматизма
“ Большие ” критерии “ Малые ” критерии Кардит Полиартрит Хорея Сиденгема Кольцевидная эритема Подкожные узелки Лихорадка Артралгии Атака ревматизма в анамнезе Увеличение СОЭ или повышение С-реактивного белка Лейкоцитоз Удлинение инт. PQ на ЭКГ О высокой вероятности ОРЛ свидетельствует наличие 2-х больших критериев или 1 большого и двух маленьких + данные о стрептококковой инфекции ( недавняя стрептококковая инфекция, подтвержденная положит. Результатаом мазка из зева, либо обнаружением антигена, либо высоким или нарастающим титром антистрептококковых антител)
Слайд 12
При ОРЛ поражаются все оболочки сердца, главным образом миокарда и эндокарда с возникновением порока сердца и в последующем развитием сердечной недостаточности.
Слайд 13: Особенности ревматического миокардита
В 80-100% сл. поражается миокард, нередко процесс одновременно поражает эндокард и миокард Жалобы: ноющие боли в обл. сердца, одышка незначительная, сердцебиение, лихорадка Об-но : смещение границ сердца кнаружи, на верхушке – ослабление I тона, слабый, мягкий систолический шум, тахикардия. Можно выслушать ритм галопа (патологический III или IV тоны)
Слайд 14
Дополнительные методы исследования ЭКГ : нарушение автоматизма синусового узла синусовая тахикардия или синусовая аритмия вольтаж зубцов R снижен, короткие фазы реполяризации – зубец Т сглажен либо исчезает нарушение функции возбудимости : Э/С, МА нарушение функции проводимости – блокады (часто AV – блокада). ЭХО-КС: утолщение створок клапанов (при эндокардите), дилатация полостей сердца и снижение фракции выброса при тяжелом течении ревмокардита.
Слайд 15: Ревматический эндокардит
Ревматический эндокардит – причина не менее 80% всех приобретенных пороков сердца. Чаще вовлекается митральный клапан, в 2 раза реже – аортальный, еще реже трикуспидальный. Диагностика эндокардита сложная, основывается на данных аускультации сердца и методах ультразвукового исследования сердца
Слайд 16: Ревматический перикардит
Чаще сухой, реже экссудативный Жалобы на боль и тяжесть за грудиной, усиливающуюся при дыхании и движении При экссудативном перикардите границы сердца смещены кнаружи, площадь абсолютной тупости увеличена. Трапецевидная конфигурация сердца. Тоны приглушены. При сухом перикардите может быть шум трения перикарда.
Слайд 17: Особенности ревматического полиартрита
Чаще поражаются крупные суставы (коленные, голеностопные, локтевые, плечевые, лучезапястные) Характерна боль в суставах, припухлость, покраснение. Движение вызывает резкое усиление боли. Контуры сустава сглажены (серозный выпот в полость сустава и воспалительный отек околосуставной ткани). Кожа над суставами гиперемирована. Характерна симметричность поражения, летучесть воспалительных изменений и доброкачественность течения. В 5 – 7% случаев в области суставов по ходу сухожилий выявляются ревматические узелки.
Слайд 18: Степени активности острой ревматической лихорадки
III (максимальная) степень активности – яркие общие и местные проявления с лихорадкой, экссудативным компонентом пораженных органов; нейтрофильный лейкоцитоз, СОЭ 40 мм/ч и выше, резкое повышение С–реакт. белка (+++) и других белков острой фазы воспаления, резкое увеличение 2 -глобулинов, фибриногена, высокие титры антистрептококковых антител II (умеренная) степень активности – умеренно выраженные клинические проявления с субфебрилитетом или без него, без выраженного экссудативного компонента в органах, острофазовые и иммунные показатели выражены умеренно (СОЭ 20-40 мм/ч), небольшое повышение титров антистрептококковых антител I (минимальная) степень активности – клинические симптомы и изменения лабораторных показателей слабо выражены
Слайд 19: Принципы лечения острой ревматической лихорадки
Лечение стрептококковой инфекции (антибактериальная терапия – антибиотики пенициллинового ряда) Подавление активности ревматического процесса (НПВП) Коррекция иммунологических нарушений (при тяжелом ревмокардите – кортикостероиды ) Противорецидивные мероприятия включают санацию очагов инфекции, проведение круглогодичной бициллинопрофилактики ( бициллин 5) и курсов противовоспалительной терапии при появлении признаков стрептококковой инфекции; весной и осенью – НПВП 4 – 6 нед.
Слайд 20: Митральные и аортальные пороки сердца. Нарушения гемодинамики. Симптомы, механизм их развития
Слайд 22
Пороки сердца - стойкие патологические изменения строения клапанов сердца. 1.Врожденные 2.Приобретенные
Слайд 23: Этиология приобретенных пороков сердца:
- ревматический эндокардит - 90% - бактериальный (септический) эндокардит (язвенно-некротический процесс), чаще поражается аортальный клапан - сифилис висцеральный - (аортит, мезаортит ) – чаще поражается аортальный клапан - атеросклероз аорты (аортальный клапан) - травмы сердца и др.
Слайд 24: Пороки сердца (по типу анатомического поражения)
недостаточность клапана - воспаление створок клапана ведет к их деформации, рубцеванию, в результате створки не прикрывают отверстия. стеноз клапанного отверстия – сращение створок сужение клапанного отверстия комбинированный порок (сочетание стеноза отверстия и недостаточности клапана) сочетанный порок (поражение нескольких клапанов, напр., МК и АК)
Слайд 25: Периоды течения порока сердца:
Компенсация – гипертрофия отделов сердца и обеспечение гемодинамики. Самочувствие удовлетворительное. Порок выявляется случайно. Декомпенсация – резервы истощаются, сократительная способность уменьшается, развивается сердечная недостаточность.
Слайд 26: Недостаточность МК
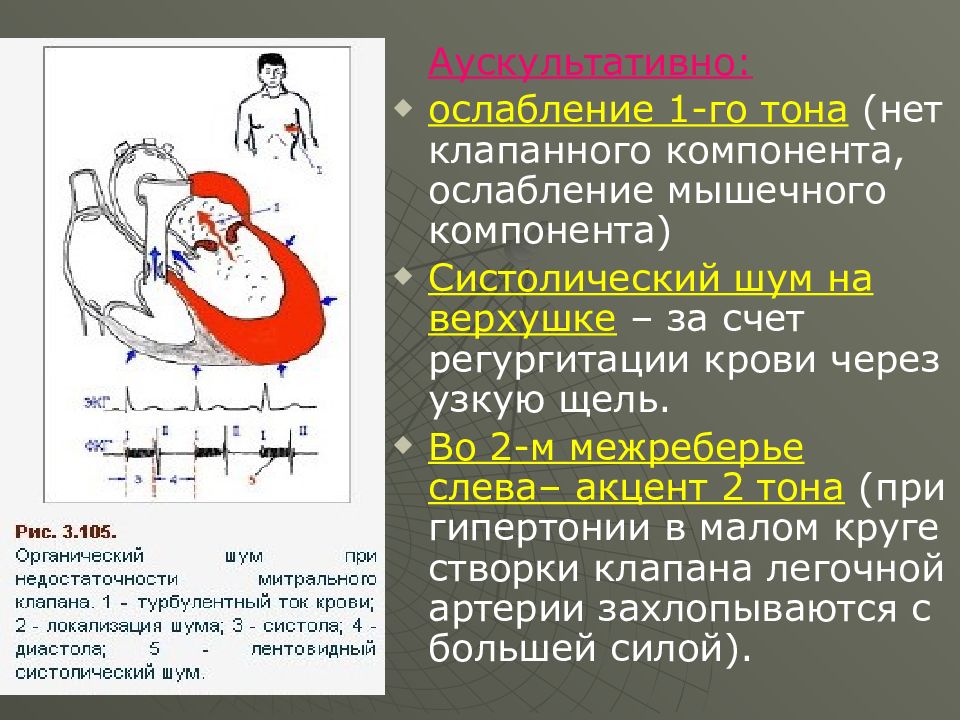
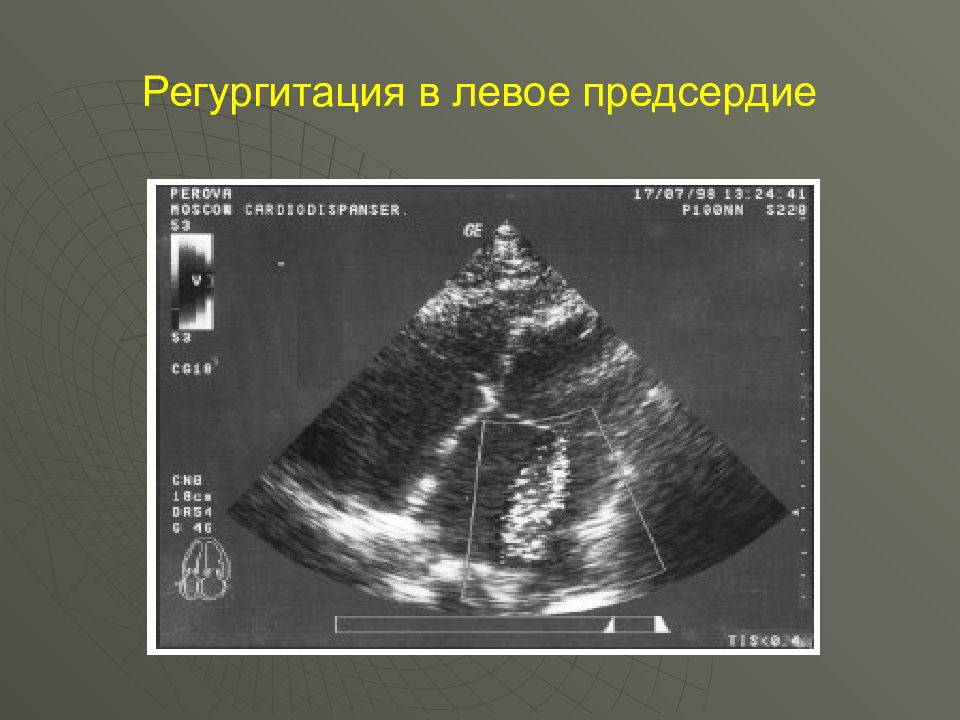
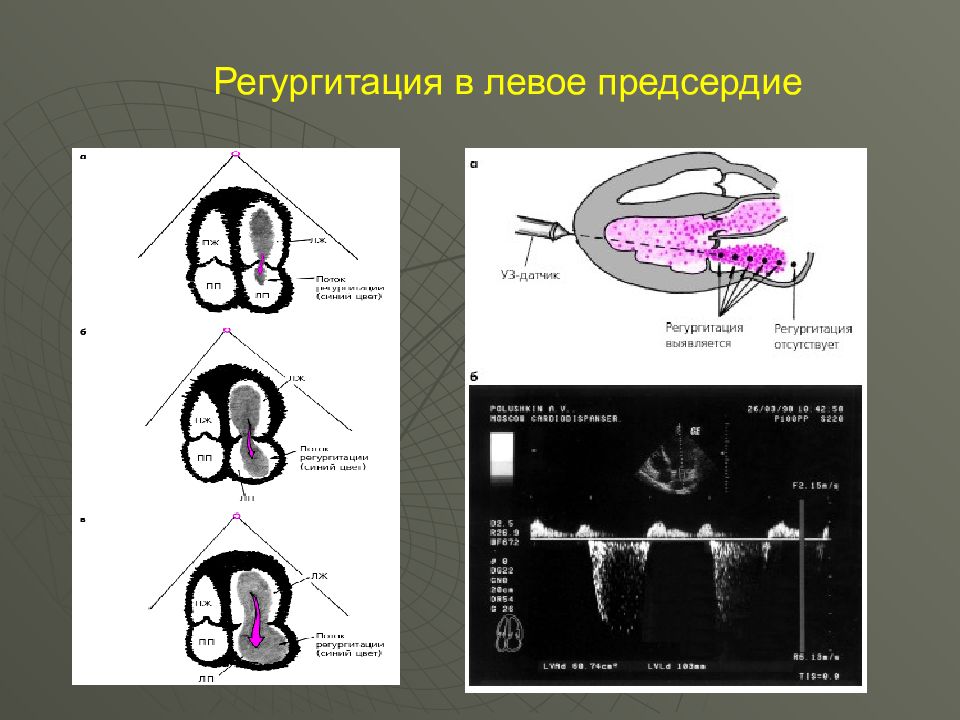
органическая ( следствие ревматического эндокардита – повреждение, деформация створок клапана, укорочение сухожильных нитей) – регургитация в левое предсердие. относительная – митральный клапан не изменен, но левое атриовентрикулярное отверстие расширено вследствие гипертрофии или дилатации ЛЖ (миокардит, дистрофия миокарда, кардиосклероз) функциональная – ослаблен тонус папиллярных мышц, пролапс МК (в сторону ЛП), в результате возврат крови в ЛП.
Слайд 28: Клиника
Период компенсации Период декомпенсации – одышка (застой в малом круге и нарушение газообмена).
Слайд 29
Объективно: Осмотр : цианоз губ, носа, ушей. Пальпаторно : при гипертрофии ЛЖ – верхушечный толчок усилен, смещен влево и вниз, высокий, разлитой по площади, резистентный
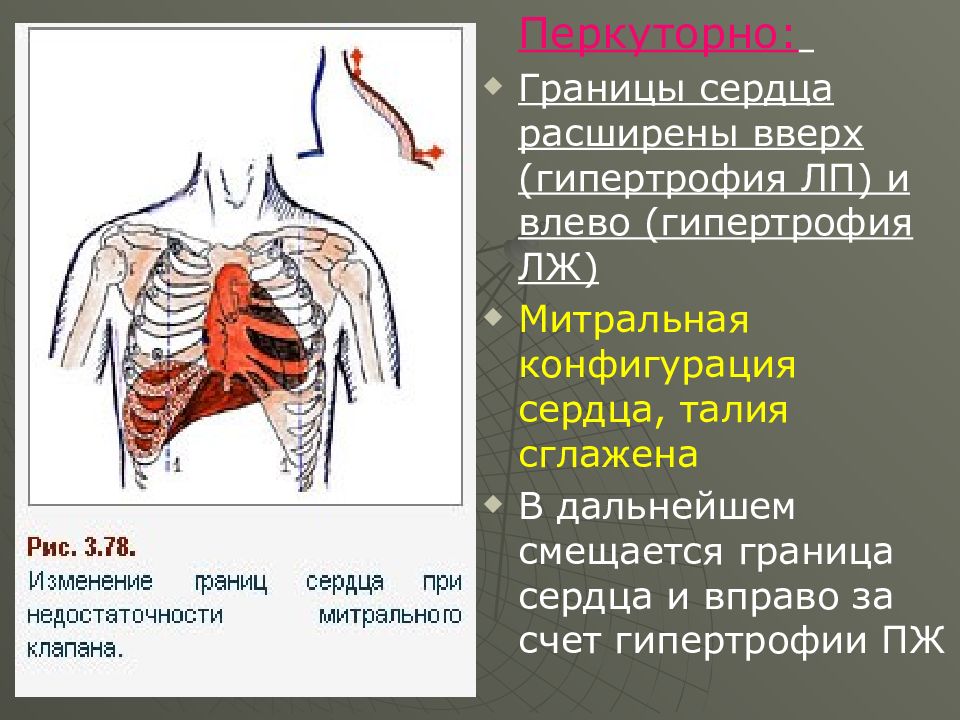
Слайд 30
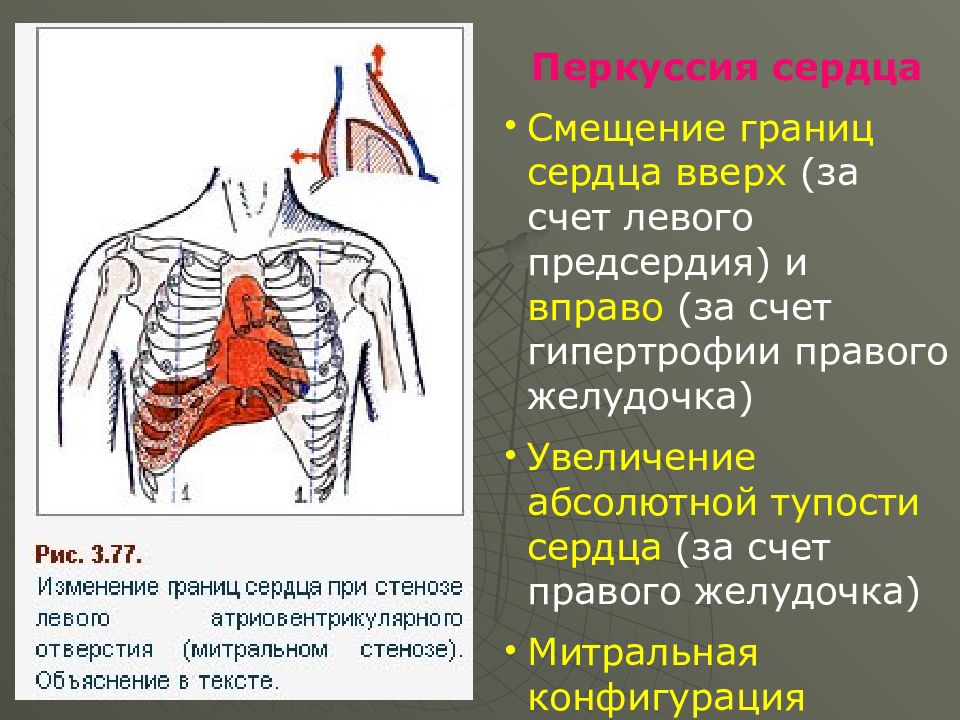
Перкуторно : Границы сердца расширены вверх (гипертрофия ЛП) и влево (гипертрофия ЛЖ) Митральная конфигурация сердца, талия сглажена В дальнейшем смещается граница сердца и вправо за счет гипертрофии ПЖ
Слайд 31
Аускультативно : ослабление 1-го тона (нет клапанного компонента, ослабление мышечного компонента) Систолический шум на верхушке – за счет регургитации крови через узкую щель. Во 2-м межреберье слева– акцент 2 тона (при гипертонии в малом круге створки клапана легочной артерии захлопываются с большей силой).
Слайд 32
ЭКГ Гипертрофия ЛП и ЛЖ: P - mitrale в I, II отведениях, aVL. Левограмма : R I, S III Эхо-КГ Расширение ЛП и ЛЖ. Деформация створок МК и регургитация крови. Можно видеть отсутствие смыкания створок клапана в систолу.
Слайд 35: Рентгенография грудной клетки
митральная конфигурация сердца – сглажена сердечная талия, отклонение контрастированного пищевода по дуге большого радиуса (за счет гипертрофии ЛП и ЛЖ). при застое в малом круге и увеличении давления в легочной артерии : расширение дуги легочной артерии, усиление сосудистого рисунка легких (расширение корней легких за счет переполнения вен или за счет артериальной легочной гипертонии)
Слайд 36: Инвазивные методы исследования
Катетеризация сердца и вентрикулография : повышение систолического давления в ЛП; при контрастировании ЛЖ – видна фракция регургитации.
Слайд 38: Клиника митрального стеноза
Короткий период компенсации Быстро наступает декомпенсация, появляются жалобы: одышка, кашель, кровохарканье Жалобы, связанные с нарушением ритма сердца ( сердцебиения и перебои в работе сердца ) Осиплость голоса (резко увеличенное левое предсердие давит на возвратный нерв)
Слайд 39
Объективно: Осмотр : цианоз, румянец с цианотическим оттенком на щеках ( facies mitrale )
Слайд 40: Данные осмотра и поверхностной пальпации сердца
Сердечный толчок и эпигастральная пульсация ( гипертрофия ПЖ ); верхушечный толчок ослаблен Диастолическое дрожание («кошачье мурлыканье») у верхушки сердца как пальпаторный эквивалент диастолического шума
Слайд 41
Перкуссия сердца Смещение границ сердца вверх (за счет левого предсердия) и вправо (за счет гипертрофии правого желудочка) Увеличение абсолютной тупости сердца (за счет правого желудочка) Митральная конфигурация
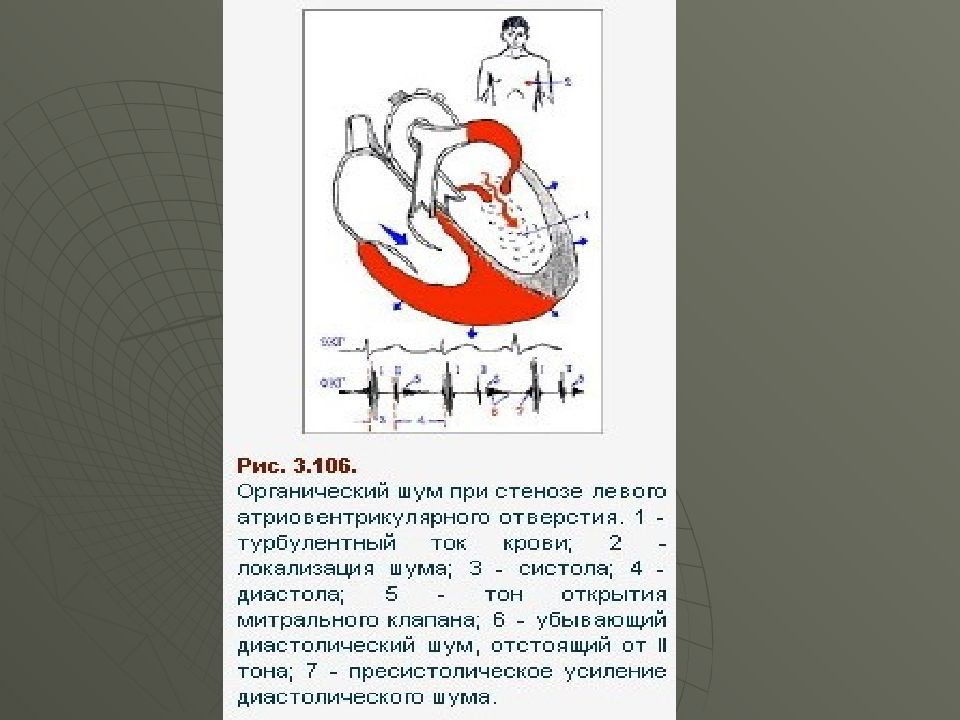
Слайд 42: Данные аускультации при МС
Сочетание хлопающего I тона (малое наполнение ЛЖ), II тона и тона открытия митрального клапана на верхушке создает трехчленный ритм перепела Диастолический шум, убывающе-нарастающий на верхушке (с протодиастолическим и пресистолическим усилением) Акцент и расщепление II тона на легочной артерии Мерцательная аритмия ( NB! при мерцательной аритмии пресистолический шум исчезает)
Слайд 44: Достоверные (прямые) диагностические признаки митрального стеноза
«Кошачье мурлыкание» на верхущке Смещение верхней границы относительной сердечной тупости вверх (увеличение левого предсердия) и вправо (увеличение правого желудочка) Хлопающий I тон и ритм перепела на верхушке или мерцательная аритмия Диастолический шум на верхушке Акцент и расщепление II тона на легочной артерии
Слайд 45
Пульс – может быть разным по наполнению слева и справа ( pulsus differens ) – сдавление левой подключичной артерии резко гипертрофированым левым предсердием. При снижении наполнения ЛЖ – малый пульс ( pulsus parvus ) При мерцательной аритмии – пульс аритмичный ( pulsus irregularis ), пульсовые волны разного наполнения и напряжения, есть дефицит пульса
Слайд 46: ЭКГ
гипертрофия левого предсердия и правого желудочка: p - mitrale в I, II, aVL отведениях отклонение ЭОС вправо: S I, R III
Слайд 47: Эхо-КС
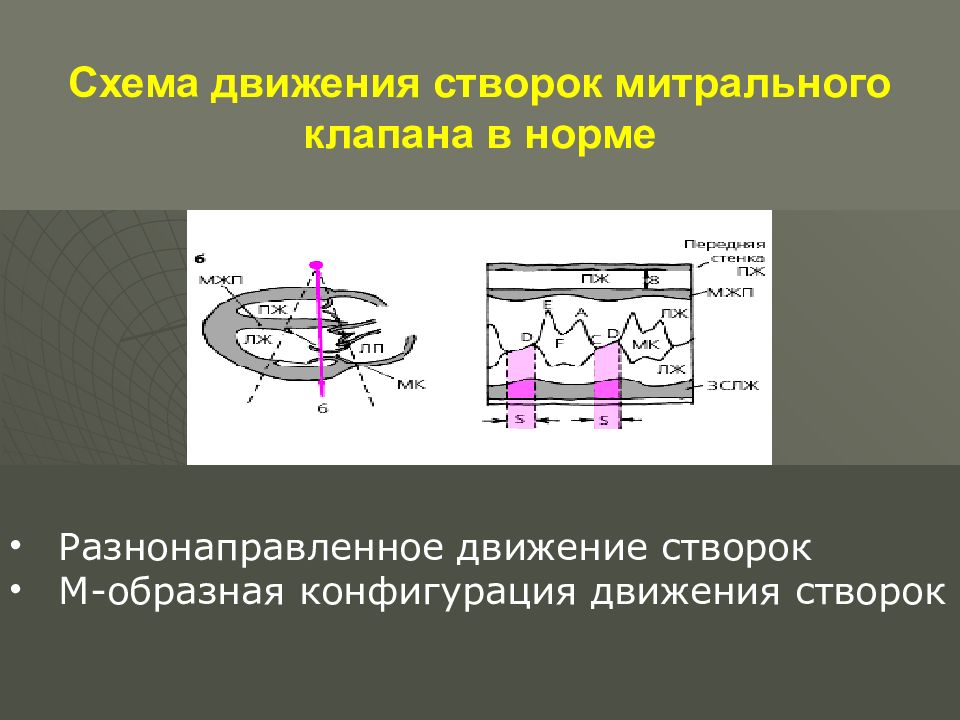
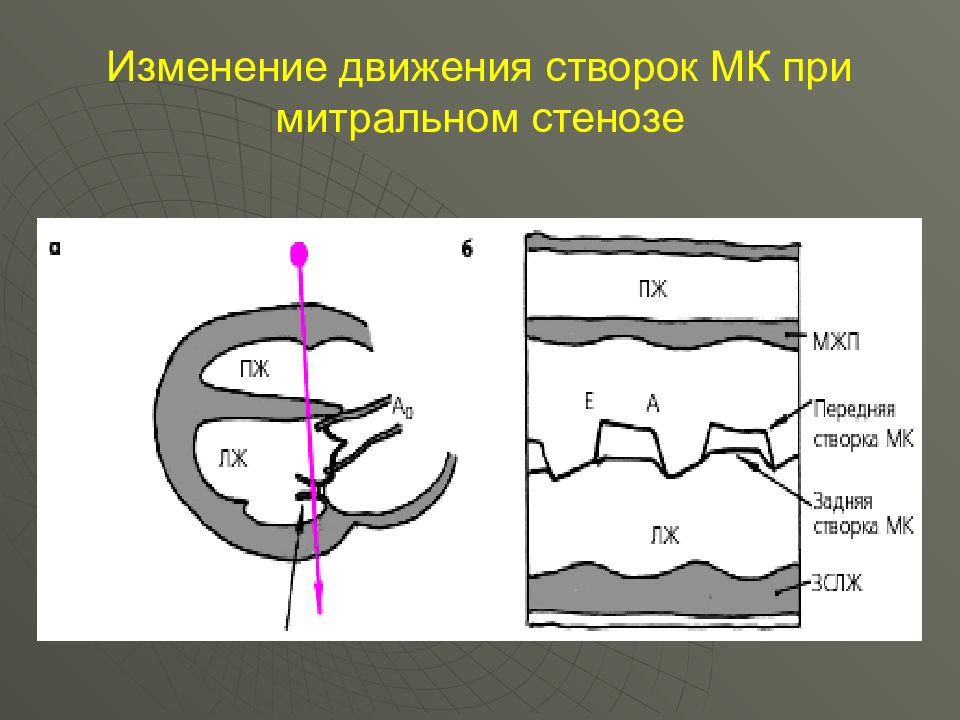
Однонаправленное движение створок, П-образное (в норме – М-образная конфигурация движения створок) При 2-х-мерной Эхо-КС можно определить площадь AV -отверстия при открытии МК – менее 1,5 см²(в норме 4-6 см²). Утолщение и кальциноз створок митрального клапана Увеличение левого предсердия (непрямой признак) и правого желудочка При допплер-Эхо-КС – увеличение градиента давления между левым предсердием и левым желудочком
Слайд 48
Схема движения створок митрального клапана в норме Разнонаправленное движение створок М-образная конфигурация движения створок
Слайд 50: Рентгенография грудной клетки
митральная конфигурация сердца (сглаженная талия) в 1-м косом положении – увеличение ЛП и отклонение контрастированного пищевода по дуге «малого радиуса» выбухание дуги легочной артерии признаки застоя в малом круге (усиление сосудистого рисунка и корней легких), признаки интерстициального отека
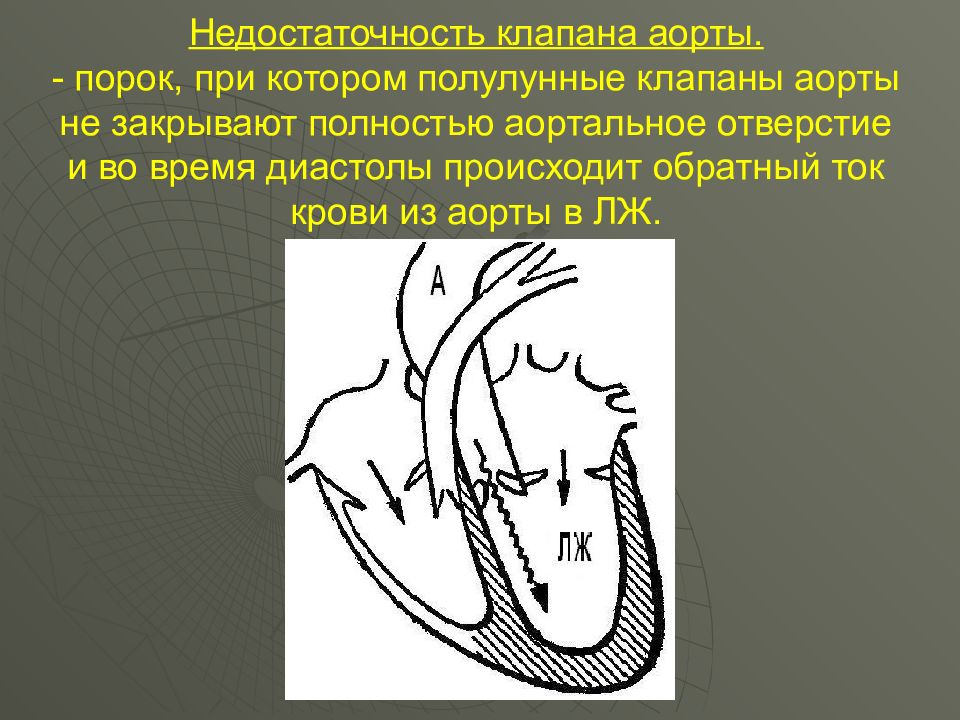
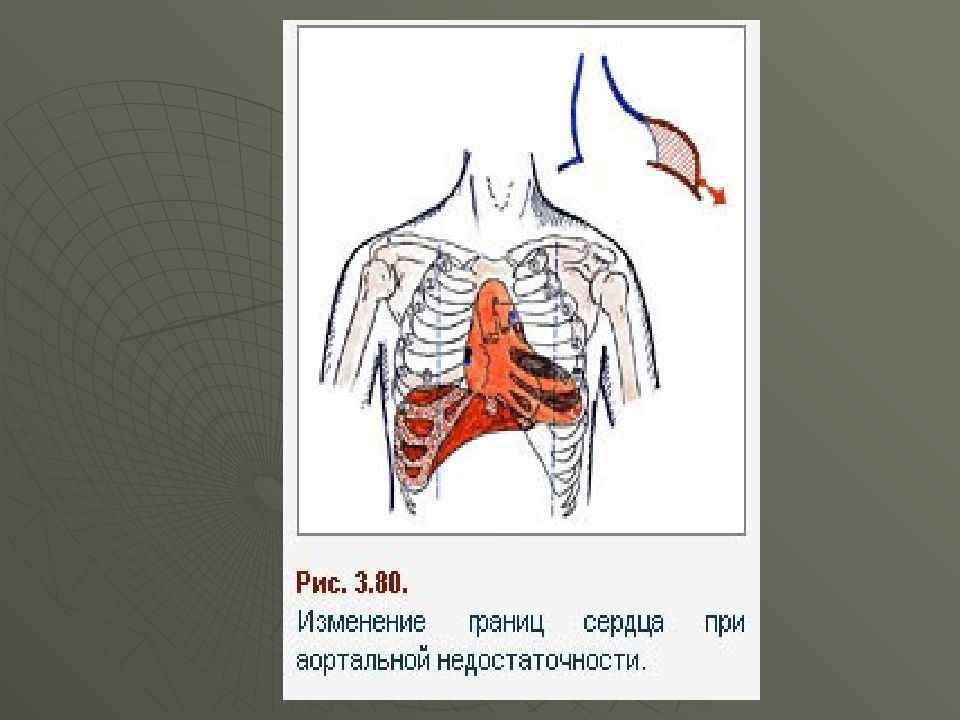
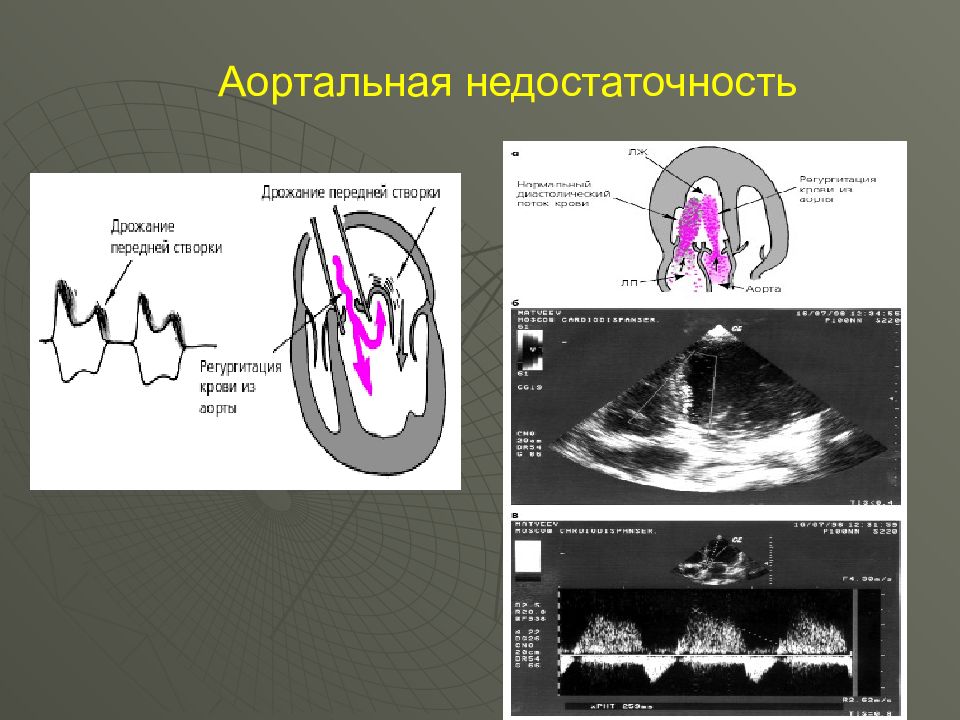
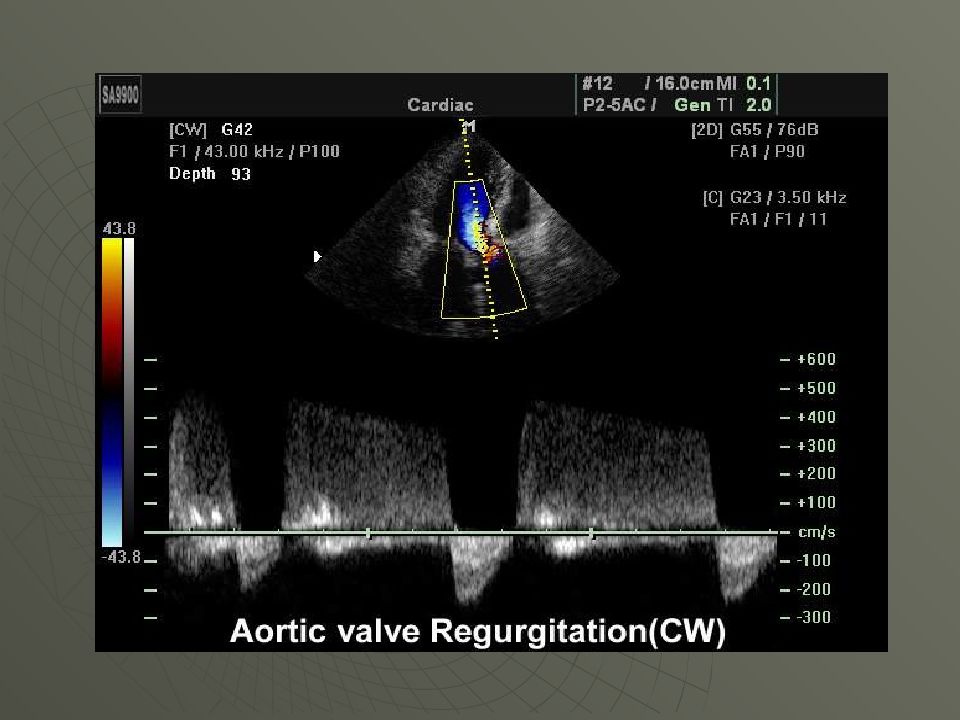
Слайд 51: Недостаточность клапана аорты. - порок, при котором полулунные клапаны аорты не закрывают полностью аортальное отверстие и во время диастолы происходит обратный ток крови из аорты в ЛЖ
Слайд 52: Жалобы
Боли в области сердца типа стенокардии: ухудшение кровенаполнения коронаров при низком диастолическом давлении в аорте; относительная коронарная недостаточность вследствие резкой гипертрофии миокарда Головокружение – нарушение кровоснабжения мозга, что также связано с низким диастолическим давлением. При снижении сократительной функции ЛЖ развивается застой в малом круге, появляется одышка (вплоть до приступов сердечной астмы), сердцебиение, слабость.
Слайд 53: Осмотр
Бледность кожи (малое наполнение артерий в диастолу) – «алебастровый цвет». Резкое колебание давления систолического – диастолического вызывает появление ряда симптомов: - пульсация периферических артерий – «пляска каротид », подключичный, плечевых, височных и др. артерий - покачивание головы синхронно с пульсом ( симптом Мюссе ) - ритмичное изменение окраски ногтевого ложа при легком надавливании на кончик ногтя ( симптом Квинке ) - ритмичное при одинаковом освещении изменение ширины зрачков – сужение и расширение - ритмичное увеличение и уменьшение зоны покраснения кожи после трения
Слайд 54: Осмотр, пальпация, перкуссия сердца
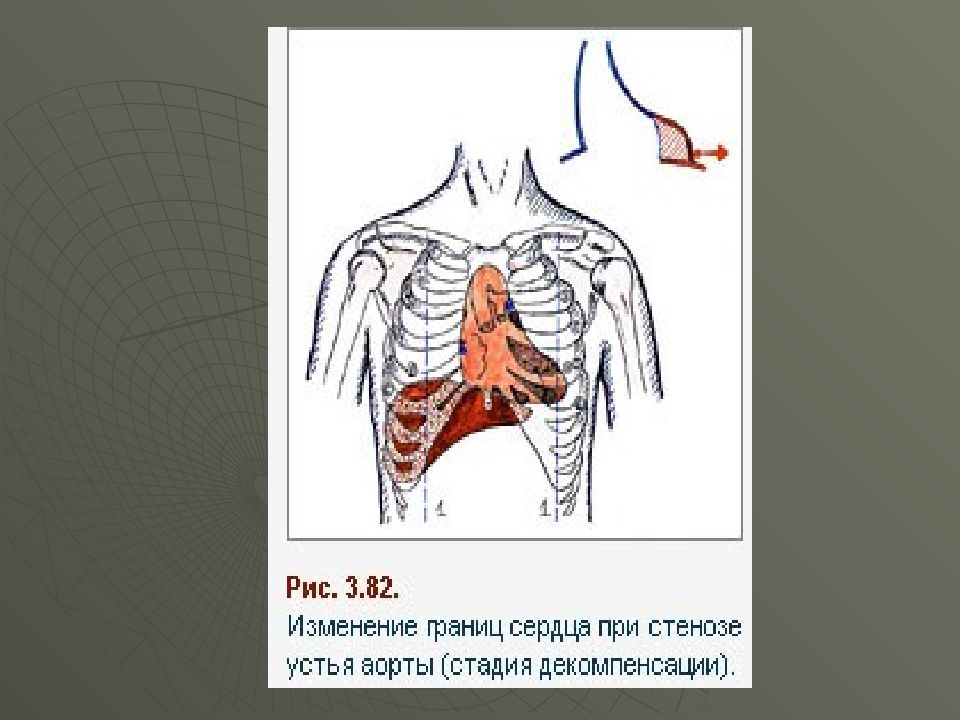
При осмотре - высокий, смещенный книзу (в 6 – 7 м/ р ) и влево верхушечный толчок (гипертрофия ЛЖ) При его пальпации : - смещен влево, вниз - разлитой, усиленный, куполообразный (за счет гипертрофии и дилатации ЛЖ) Перкуторно - смещение границ влево. Аортальная конфигурация – подчеркнута сердечная талия.
Слайд 56: Аускультация сердца
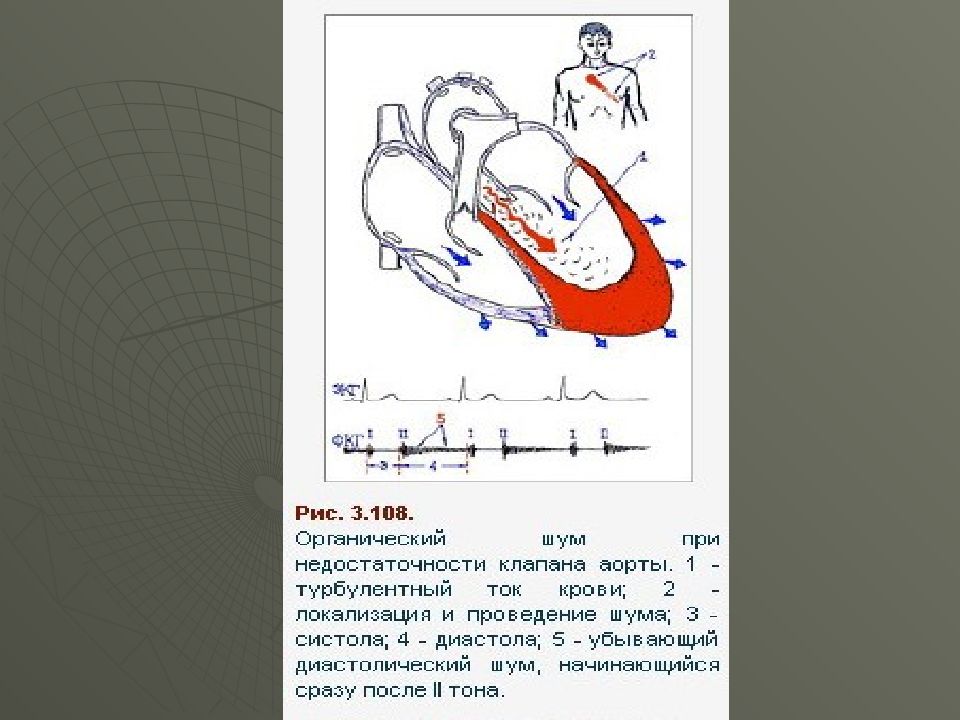
Ослабление I тона на верхушке (большое диастолическое наполнение и гипертрофия левого желудочка) Ослабление II тона на аорте (за счет клапанного компонента) Диастолический (убывающий, дующий) шум на аорте и в точке Боткина-Эрба Звучание сосудов – двойной тон Траубе на плечевой артерии, двойной шум Виноградова-Дюрозье на сонных артериях
Слайд 58
Пульс – скорый ( celer ), высокий ( altus ), большой ( magnus ), т.к. увеличен ударный объем крови, поступающий в аорту, и большое пульсовое давление. АД : систолическое увеличено, диастолическое – снижено, в результате высокое пульсовое давление.
Слайд 59
ЭКГ Гипертрофия ЛЖ: отклонение ЭОС влево ( R I, S III ) ; высокий R в левых грудных отведениях V 5- V 6, в I, II стандартных отведениях Эхо-КС 2х-мерное Эхо-КС: фиброз и кальциноз створок аортального клапана, гипертрофия и дилатация левого желудочка При допплер-Эхо-КС : диастолический ток регургитации из аорты в левый желудочек.
Слайд 63: Жалобы
Боли в области сердца типа стенокардии: ухудшение кровенаполнения коронаров при низком систолическом выбросе крови в аорте; относительная коронарная недостаточность вследствие резкой гипертрофии миокарда Головокружение, головные боли – нарушение кровоснабжения мозга (уменьшен выброс крови в аорту в систолу) При снижении сократительной функции ЛЖ развивается застой в малом круге, появляется одышка (вплоть до приступов сердечной астмы), сердцебиение, слабость.
Слайд 64
Осмотр: Бледность кожи (малое кровенаполнение артериальной системы). Верхушечный толчок – смещен влево, реже – вниз. При пальпации – усиленный, высокий, разлитой, резистентный (приподнимающий верхушечный толчок). При пальпации во 2 м/ р справа, т.е. над аортой – систолическое дрожанье – «кошачье мурлыканье». Перкуссия: смещение границ сердца влево, аортальная конфигурация (гипертрофия ЛЖ) Объективное обследование
Слайд 66: Аускультация
Верхушка: ослабление 1го тона (удлинение систолы за счет периода изгнания). На аорте : ослаблен 2й тон (в аорте давление уменьшается, створки клапана захлопываются с меньшей силой). 2й тон может совсем не прослушиваться при сращении створок и их неподвижности. Над аортой – грубый систолический шум – проводиться по току крови на сонные артерии, в межлопаточное пространство. Аускультация
Слайд 67: Пульс. Артериальное давление
Пульс – малый ( parvus ), медленный ( tardus ), редкий ( rarus ) АД Систолическое АД снижено, диастолическое в норме или увеличено, пульсовое – снижено.
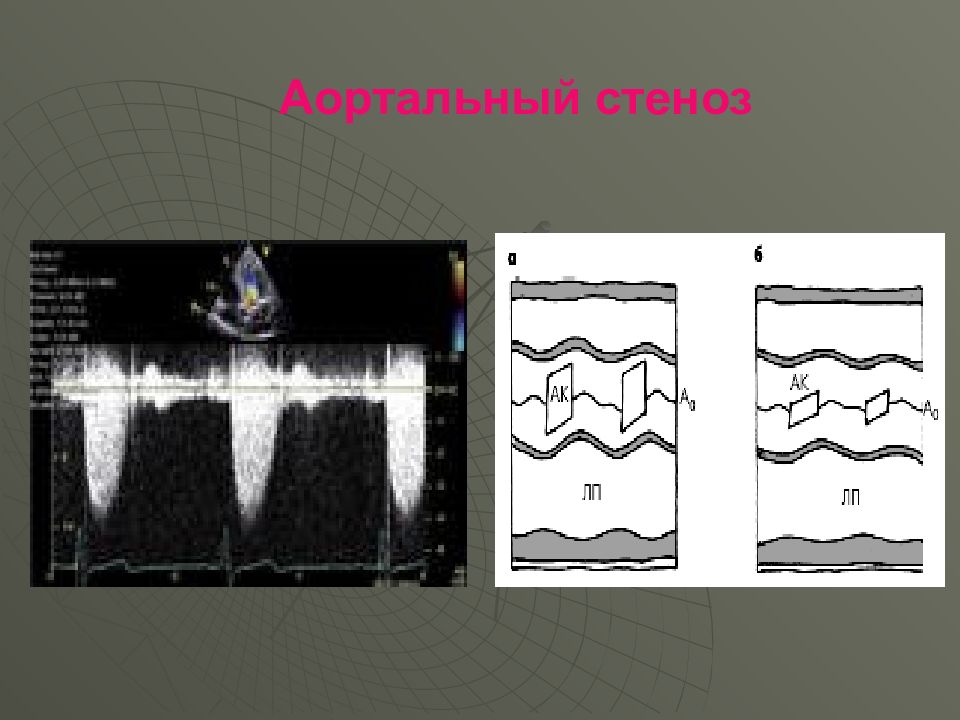
Слайд 68: Основные диагностические критерии стеноза устья аорты
Систолическое дрожание во II межреберье справа Усиление верхушечного толчка проявление гипертрофии левого желудочка) Ослабление I тона на верхушке Ослабление II тона на аорте (малая подвижность измененных клапанов) Грубый систолический нарастающе-убывающий шум на аорте, проводящийся по сонным артериям
Слайд 69
ЭКГ Гипертрофия ЛЖ и нередко признаки коронарной недостаточности Рентгенография Гипертрофия ЛЖ и аортальная конфигурация сердца. Нередко обызвествление АК. Эхо-КС Резкое снижение степени раскрытия створок АК в систолу, признаки гипертрофии ЛЖ.
Последний слайд презентации: Острая ревматическая лихорадка (ревматизм). Этиология и патогенез: Пример формулировки диагноза:
Ревматический митральный порок сердца: митральный стеноз, митральная недостаточность. Трепетание предсердий. ХСН I (ФК II ). *** Ревматический сочетанный митрально–аортальный порок: митральный стеноз, митральная недостаточность, аортальная недостаточность, ХСН II Б (ФК IV ).