Первый слайд презентации
Пневмонии: современные подходы к диагностике и лечению в амбулаторных условиях Таютина Т.В. кафедра поликлинической терапии, Ростовский государственный медицинский университет
Слайд 2: ПНЕВМОНИЯ
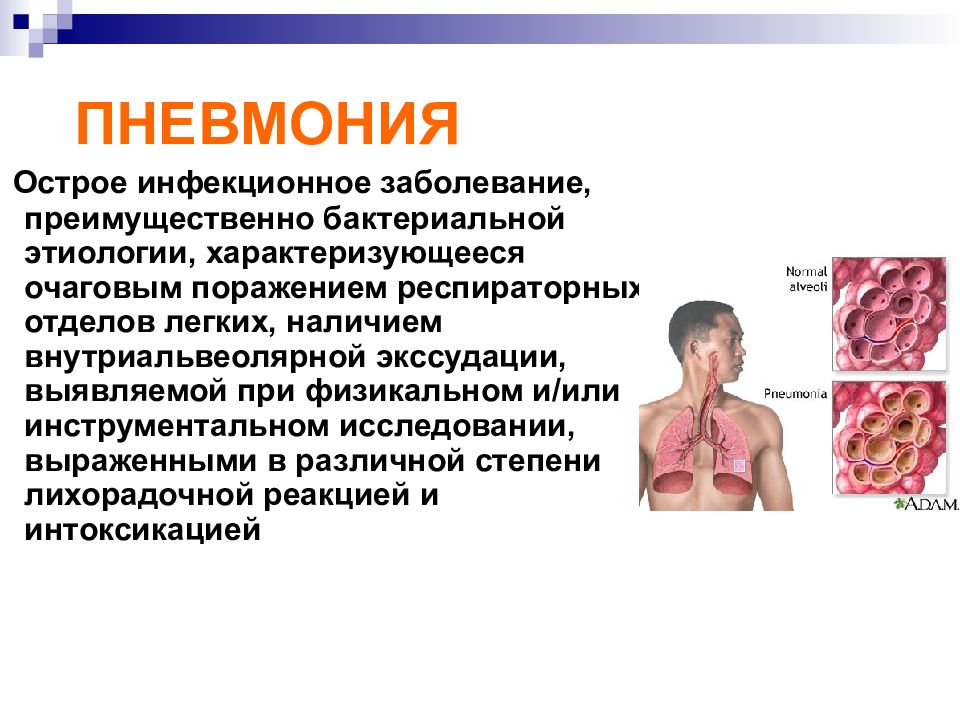
Острое инфекционное заболевание, преимущественно бактериальной этиологии, характеризующееся очаговым поражением респираторных отделов легких, наличием внутриальвеолярной экссудации, выявляемой при физикальном и/или инструментальном исследовании, выраженными в различной степени лихорадочной реакцией и интоксикацией
Слайд 3: ВП – высокая заболеваемость
В России – 10–15 случаев на 1000 человек в год (10-15‰) У больных: старше 70 лет - 25– 44 ‰ У пожилых больных, находящихся в домах инвалидов, в домах ухода - 68–114 ‰ У военнослужащих – до 300 – 400 ‰ Чучалин А.Г., Авдеев С.Н., 2001
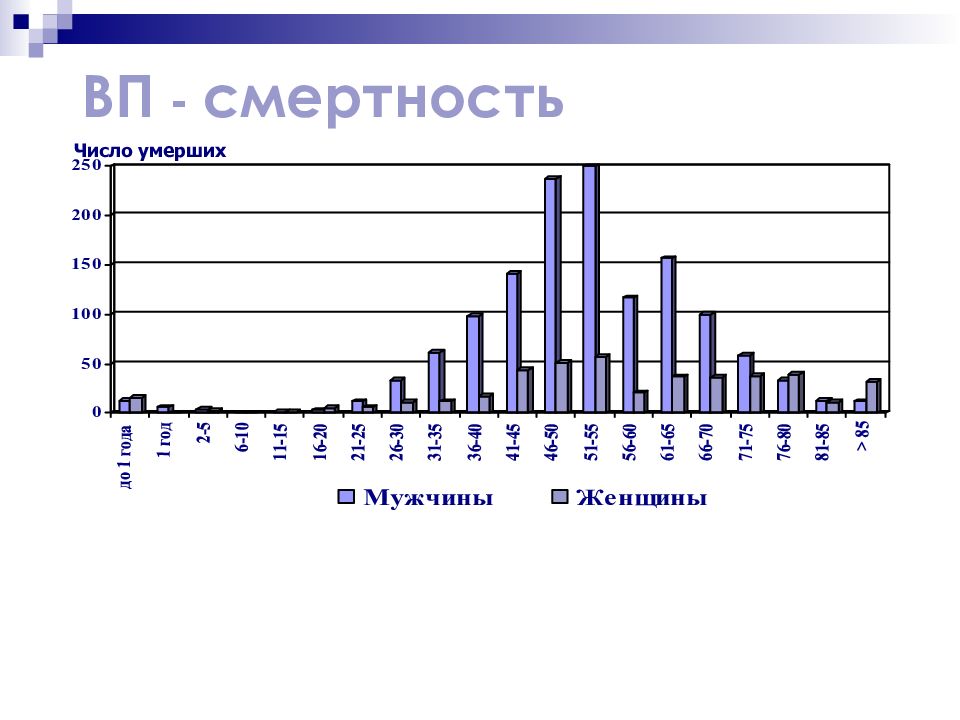
Слайд 5: ВП - летальность
Наименьшая летальность при ВП у лиц молодого и среднего возраста без сопутствующих заболеваний (1–3%) среди пациентов, требующих госпитализации, летальность доходит до 22 % среди пожилых пациентов – до 46% Новиков Ю.К., 1999
Слайд 6
Отдаленные последствия Повторная заболеваемость пневмониями в зависимости от возраста и характера сопутствующей патологии составляет 17 - 20 % В 15-74,3 % случаев пневмония провоцирует развитие хронических заболеваний легких У 47 % пациентов с хламидийными пневмониями во время острого периода заболевания отмечается бронхоспазм, а у 20 % из переболевших впоследствии развивается бронхиальная астма ( Bone R.C, 1991; Hann D.L. et al. 1991)
Слайд 7: Определение
Внебольничная пневмония – (а) острое заболевание, (б) возникшее во внебольничных условиях, (в) сопровождающееся симптомами инфекции нижних дыхательных путей (лихорадка, кашель, отделение мокроты., возможно гнойной, боли в груди, одышка) и (г) рентгенологическими признаками «свежих» очагово-инфильтративных изменений в легких (д) при отсутствии диагностической альтернативы Внебольничная пневмония у взрослых: практические рекомендации/ Пособие для врачей. М., 2003
Слайд 8: Классификация
Внебольничная пневмония (приобретенная вне лечебного учреждения) Нозокомиальная пневмония (приобретенная в лечебном учреждении) Аспирационная пневмония Пневмония у лиц с тяжелыми дефектами иммунитета
Слайд 9
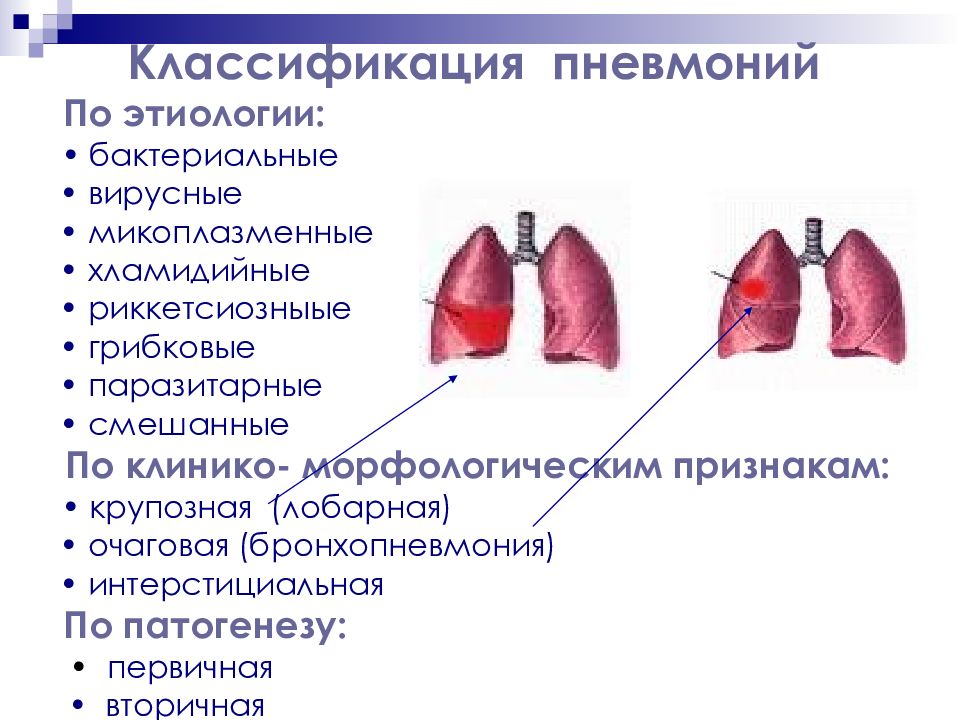
Классификация пневмоний По этиологии: • бактериальные • вирусные • микоплазменные • хламидийные • риккетсиозныые • грибковые • паразитарные • смешанные По клинико- морфологическим признакам: • крупозная (лобарная) • очаговая (бронхопневмония) • интерстициальная По патогенезу: • первичная • вторичная
Слайд 10
По локализации: • правое или левое легкое • двустороннее поражение • доля, сегмент По наличию функциональных нарушений внешнего дыхания и кровообращения, определяющих степень тяжести: • без функциональных нарушений (легкое течение) • с функциональными нарушениями (средней тяжести, тяжелое течение ) По наличию осложнений: • легочные ( отек легкого, плеврит, деструкция) • нелегочные (инфекционно-токсический шок, ДВС-синдром и др.)
Слайд 11: ПНЕВМОНИЯ : КЛАССИФИКАЦИЯ
Международная классификация болезней, травм и причин смерти (Х пересмотр, 1992)
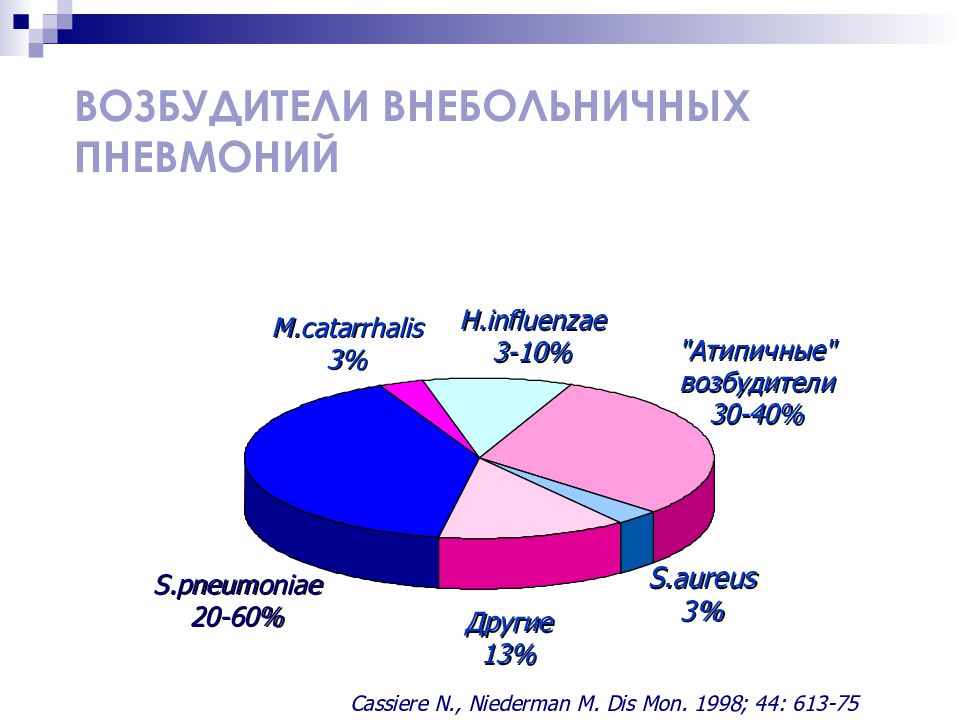
Слайд 12: ВОЗБУДИТЕЛИ ВНЕБОЛЬНИЧНЫХ П НЕВМО Н ИЙ
Cassiere N., Niederman M. Dis Mon. 1998; 44: 613-75 S.pneumoniae 20-60% S.aureus 3% H.influenzae 3- 1 0 % M.catarrhalis 3% Другие 13% "Атипичные" возбудители 30 -40 %
Слайд 13
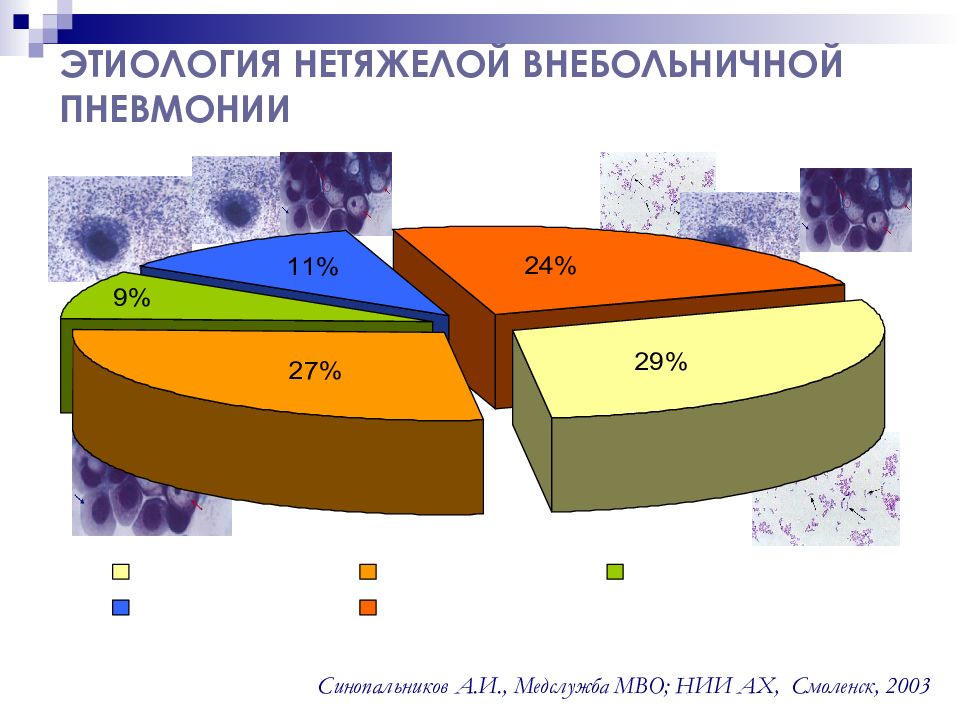
ЭТИОЛОГИЯ НЕТЯЖЕЛОЙ ВНЕБОЛЬНИЧНОЙ ПНЕВМОНИИ Синопальников А.И., Медслужба МВО ; НИИ АХ, Смоленск, 2003
Слайд 14
Этиология и летальность ВП Возбудитель Летальность В структуре Ps. а eruginosa 51,1% Kl. pneumoniae 35,7% 2,3% E. coli 35,3% St. aureus 31,8% 6,0% Смешанная флора 23,6% Legionella spp. 14,7% 4,8% Str. pneumoniae 12,5% 65,1% H. influenzae 7,4% 7,8% C. pneumoniae 9,8% 1,1% M. pneumoniae 1,4% 0,8% Bartlett, 1999
Слайд 15: Предрасполагающие факторы
Взрослые курение и хронический бронхит хронические болезни лёгких эндокринные заболевания сердечная недостаточность иммунодефицитные состояния хирургические операции грудной клетки и брюшной полости длительное пребывание в горизонтальном положении алкоголизм наркомания.
Слайд 16: Основные патогенетические механизмы
аспирация секрета ротоглотки вдыхание аэрозоля, содержащего микроорганизмы гематогенное распространение из внелегочного очага инфекции (эндокардит трикуспидального клапана, септический тромбофлебит вен таза) непосредственное распространение инфекции из соседних пораженных тканей (например, абсцесс печени) или в результате инфицирования при проникающих ранениях грудной клетки
Слайд 17: КЛИНИЧЕСКАЯ ДИАГНОСТИКА ВНЕБОЛЬНИЧНОЙ ПНЕВМОНИИ
Ни один из симптомов пневмонии не является специфичным, но скорее их отсутствие делает диагноз заболевания менее вероятным КЛИНИЧЕСКАЯ ДИАГНОСТИКА ВНЕБОЛЬНИЧНОЙ ПНЕВМОНИИ
Слайд 18: Основные диагностические критерии пневмонии
1. Хрипы или тупой перкуторный звук во время физикального обследования грудной клетки, а также наличие одного из нижеприведенных симптомов: появление гнойной мокроты или изменение характера мокроты; выделение микроорганизма (ов) в посевах крови; выделение микроорганизма (ов) в материале, полученном методом чрестрахеальной аспирации, смывов бронхов или биопсии.
Слайд 19: Основные диагностические критерии пневмонии
2. Рентгенологическое исследование грудной клетки - появление или прогрессирование инфильтрации, уплотнения, образование плевральных сращений или плевральный выпот и наличие одного из нижеприведенных обстоятельств: появление гнойной мокроты или изменение характера мокроты; выделение микроорганизма (ов) в посевах крови; выделение микроорганизма (ов) в материале, полученном методом чрестрахеальной аспирации, смывов бронхов или биопсии; выделение вируса или обнаружение вирусного агента в секрете бронхов; диагностически значимый титр антител класса Ig M или четырехкратное возрастание в парных образцах сыворотки уровня антител класса Ig G к возбудителю; гистопатологические данные, подтверждающие наличие пневмонии.
Слайд 20
Синдромальная диагностика • Синдром интоксикации и общевоспалительных изменений • Синдром поражения дыхательных путей ( диффузный или локальный бронхит) • Синдром воспалительной инфильтрации легочной ткани • Синдром раздражения плевры (болевой синдром) • Синдром плеврального выпота • Синдром ателектаза
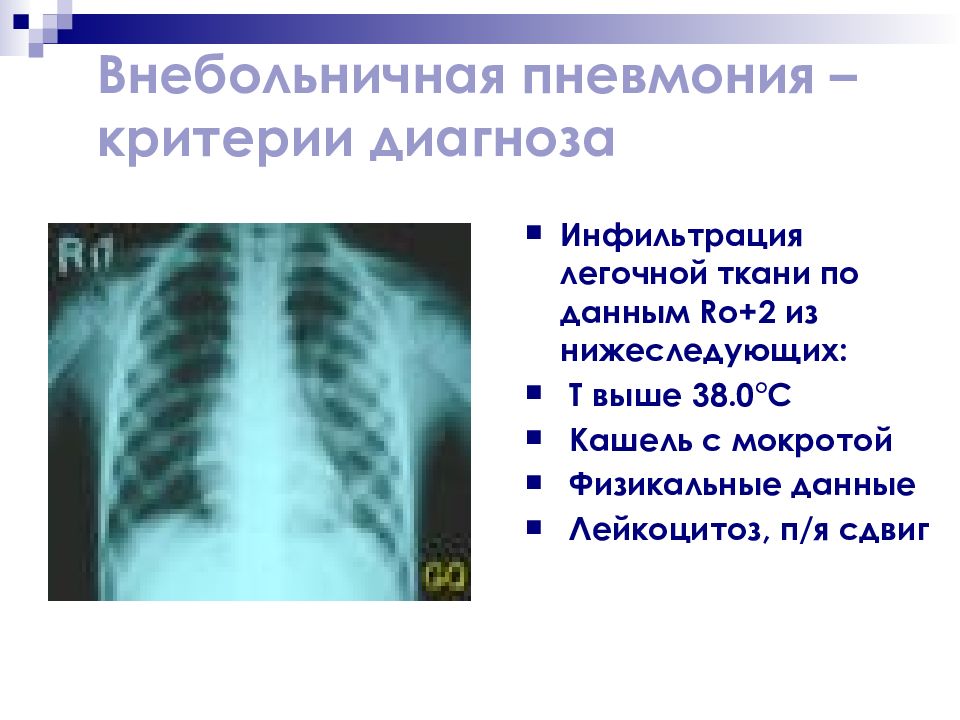
Слайд 21: Внебольничная пневмония – критерии диагноза
Инфильтрация легочной ткани по данным Ro+ 2 из нижеследующих: Т выше 38.0 ° С Кашель с мокротой Физикальные данные Лейкоцитоз, п/я сдвиг
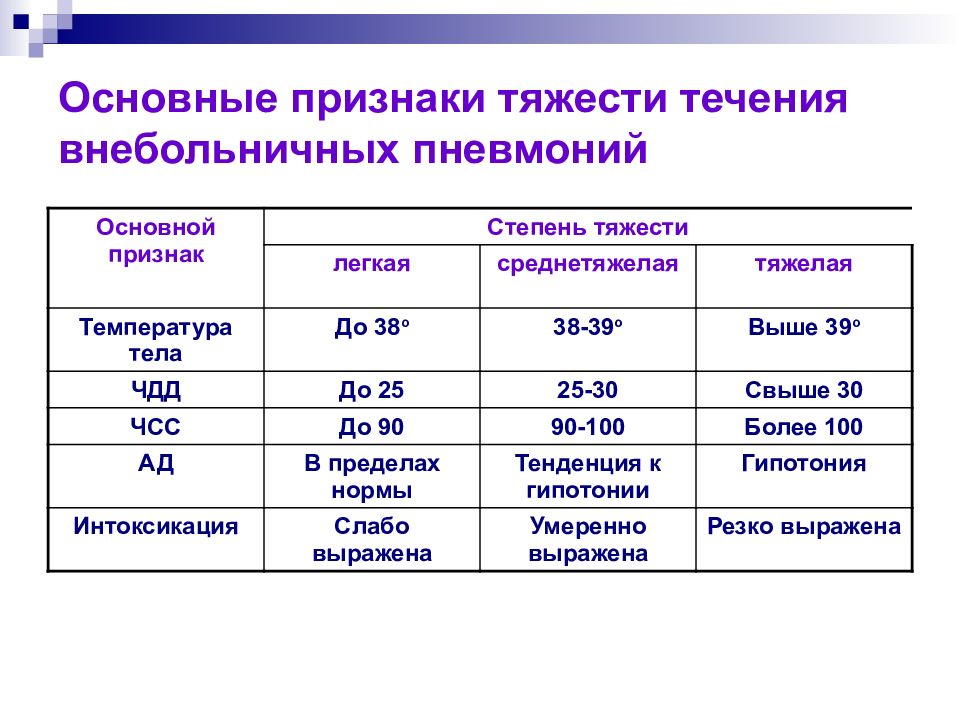
Слайд 22: Основные признаки тяжести течения внебольничных пневмоний
Основной признак Степень тяжести легкая среднетяжелая тяжелая Температура тела До 38 о 38-39 о Выше 39 о ЧДД До 25 25-30 Свыше 30 ЧСС До 90 90-100 Более 100 АД В пределах нормы Тенденция к гипотонии Гипотония Интоксикация Слабо выражена Умеренно выражена Резко выражена
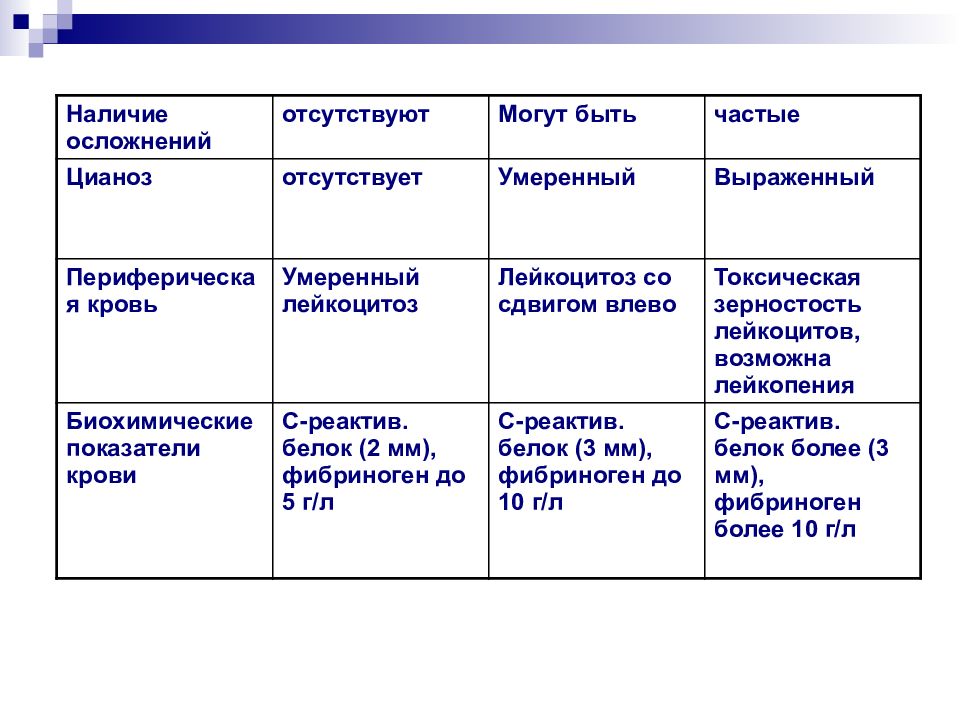
Слайд 23
Наличие осложнений отсутствуют Могут быть частые Цианоз отсутствует Умеренный Выраженный Периферическая кровь Умеренный лейкоцитоз Лейкоцитоз со сдвигом влево Токсическая зерностость лейкоцитов, возможна лейкопения Биохимические показатели крови С-реактив. белок (2 мм), фибриноген до 5 г / л С-реактив. белок (3 мм), фибриноген до 10 г / л С-реактив. белок более (3 мм), фибриноген более 10 г / л
Слайд 24: Диагностические методы исследования при пневмонии
Основные Рентгенография грудной клетки Микроскопическое исследования мокроты с окраской по Граму (Gram) Посев мокроты на питательные среды Общий и биохимический анализ крови Исследование газового состава крови
Слайд 25: Микробиологическая диагностика ВП : клинический материал
Мокрота : свободно откашливаемая, индуцированная Получение секрета дыхательных путей : бронхоальвеолярный лаваж Кровь
Слайд 26: МИКРОБИОЛОГИЧЕСКАЯ ДИАГНОСТИКА ВП: ПРОБЛЕМЫ
Большинство основных возбудителей могут просто колонизировать ротовую полость, не вызывая заболеваний ( S. pneumoniae, H. influenzae ) Клинический материал из дыхательных путей часто контаминирован микрофлорой ротовой полости
Слайд 27: МИКРОБИОЛОГИЧЕСКАЯ ДИАГНОСТИКА ВП: ПРОБЛЕМЫ
Правильное взятие соответствующего клинического образца: Мокрота и др. материал из дыхательных путей Кровь (при госпитализации пациента) Соблюдение правил транспортировки и сроков доставки образца в лабораторию (не более 2 ч от момента взятия)
Слайд 28: Диагностические методы исследования при пневмонии
Дополнительные Компьютерная томография грудной клетки Парацентез плевральной полости и биопсия плевры Бронхоскопия с биопсией Посев крови на питательные среды Выявление специфических антител Биопсия лёгкого Биопсия лёгкого после диагностической торакотомии
Слайд 29: Лучевые признаки
Снижение воздушности легочной ткани: затенение при рентгенографии повышение плотности при КТ повышение эхосигнала при УЗИ повышение интенсивности сигнала при МРТ дефект перфузии при сцинтиграфии
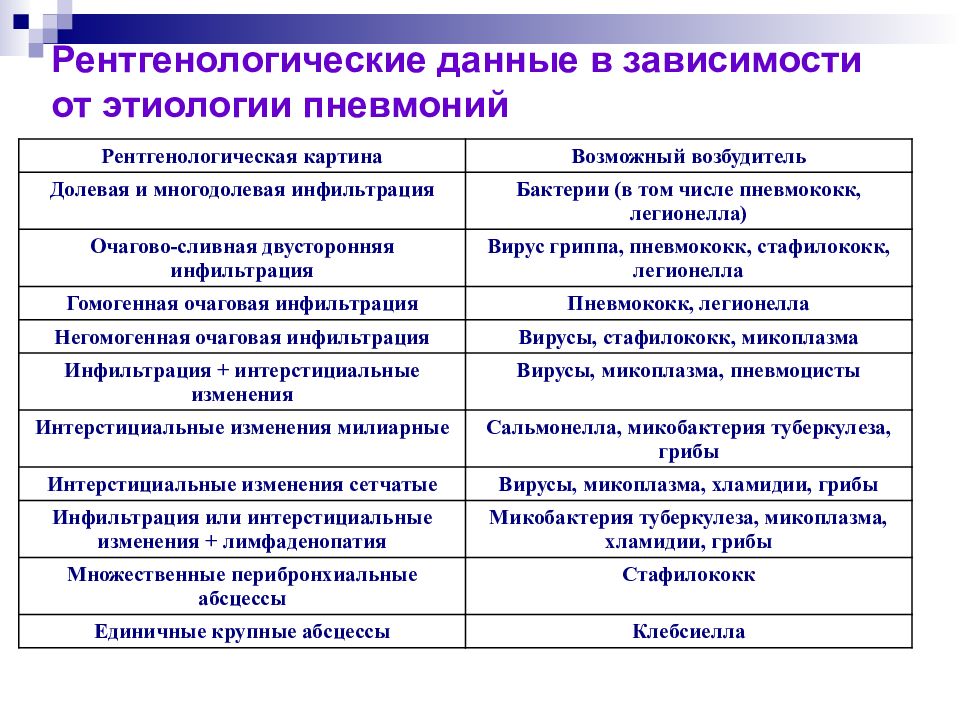
Слайд 32: Рентгенологические данные в зависимости от этиологии пневмоний
Рентгенологическая картина Возможный возбудитель Долевая и многодолевая инфильтрация Бактерии (в том числе пневмококк, легионелла) Очагово-сливная двусторонняя инфильтрация Вирус гриппа, пневмококк, стафилококк, легионелла Гомогенная очаговая инфильтрация Пневмококк, легионелла Негомогенная очаговая инфильтрация Вирусы, стафилококк, микоплазма Инфильтрация + интерстициальные изменения Вирусы, микоплазма, пневмоцисты Интерстициальные изменения милиарные Сальмонелла, микобактерия туберкулеза, грибы Интерстициальные изменения сетчатые Вирусы, микоплазма, хламидии, грибы Инфильтрация или интерстициальные изменения + лимфаденопатия Микобактерия туберкулеза, микоплазма, хламидии, грибы Множественные перибронхиальные абсцессы Стафилококк Единичные крупные абсцессы Клебсиелла
Слайд 33: Построение диагноза
Указывается локализация процесса По возможности этиология Осложнения Степень тяжести Пример формулировки диагноза : внебольничная (пневмококковая пневмония) нижней доли правого легкого. Тяжелое течение. Эксудативный плеврит. Дыхательная недостаточность I степени.
Слайд 34: Осложнения внутрибольничной пневмонии
Плевральный выпот (неосложненный и осложненный) Эмпиема плевры Абсцедирование легочной ткани Острый респираторный дистресс-синдром Острая дыхательная недостаточность Септический шок Вторичная бактериемия Перикардит, миокардит Нефрит и др.
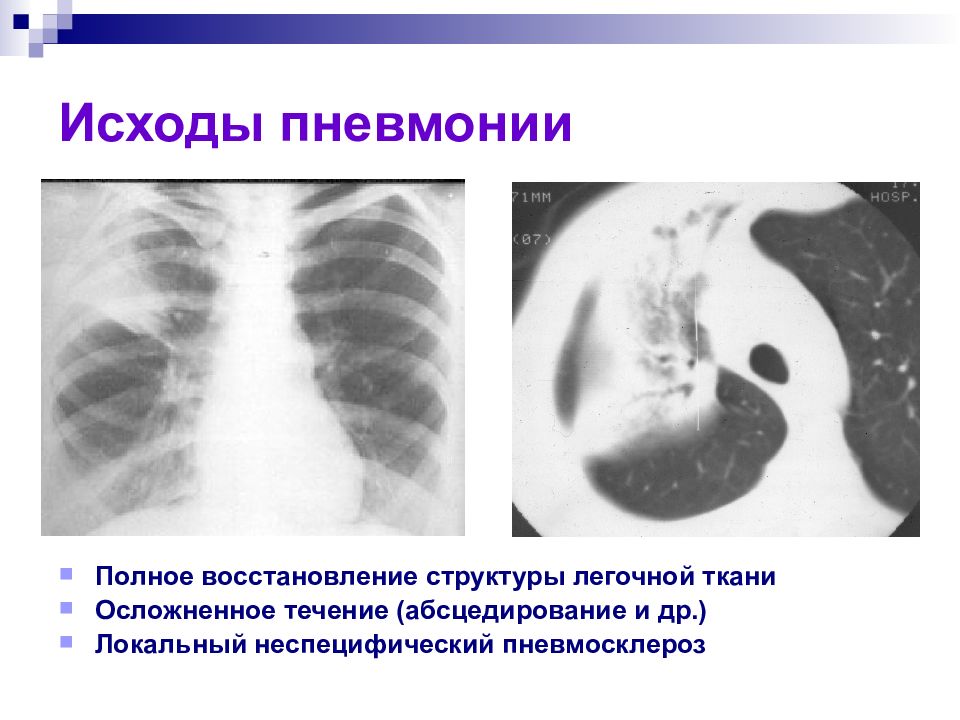
Слайд 35: Исходы пневмонии
Полное восстановление структуры легочной ткани Осложненное течение (абсцедирование и др.) Локальный неспецифический пневмосклероз
Слайд 36: Локальный пневмосклероз
Возникает после перенесенной пневмонии Имеет рентгеновские (томо-, бронхо-, КТ) признаки пневмонии Не имеет клинических проявлений Нет динамики на протяжении более 3-х месяцев Требует динамического наблюдения более 2-х лет (д/д с БАР) Диагноз устанавливается методом исключения всех остальных заболеваний
Слайд 37: Дифференциальная диагностика
Период разгара Острый бронхит Острый бронхиолит Обострение ХОБЛ ТЭЛА Высококонтагиозные инфекции с поражением органов дыхания
Слайд 38: Экзогенный аллергический альвеолит
Характеризуется отсутствием связи между началом заболевания и простудным фактором Отсутствие связи между выраженностью рентгенологических изменений в легких и умеренной клинической симптоматикой Рестриктивный синдром Отсутствие эффекта от противомикробной и противовоспалительной терапии
Слайд 39: Туберкулез легких
Рентгенологически инфильтрат имеет округлую или овальную форму с четкими контурами Симптом «дорожки» в виде тонкой линейной тени, идущей к корню легкого Отсутствие эффекта от противомикробной терапии
Слайд 40: Дифференциальная диагностика
Пневмония Острое воспаление Обычно проявления бронхита Чаще нижние и средняя доли Нет полостей распада и очагов отсева Нет увеличения лимфоузлов Динамика Туберкулез Стертая клиника, нет острого начала и катаральных явлений Чаще в верхних долях (С 1-2) Могут быть каверны и очаги отсева в нижних долях М.б. увеличение лимфоузлов
Слайд 41: Новообразования
Первичный рак легкого, эндобронхиальные метастазы, аденома бронха, лимфома подтверждаются данными цитологического исследования мокроты, томографии, пункционной биопсии. Эффективность антимикробной терапии не исключает злокачественную опухоль.
Слайд 42: Ателектаз легкого
Смещение средостения в сторону поражения Подъем купола диафрагмы Сужение межреберных промежутков на стороне поражения Укорочение перкуторного звука над местом поражения Ослабление дыхания над местом поражения Рентгенологически определяется повышенная прозрачность при отсутствии легочного рисунка, резко ограниченная треугольная тень уменьшенного сегмента или доли легкого.
Слайд 43: Интерстициальная реакция
Отсутствие инфильтративных изменений Усиление сосудистого рисунка преимущественно в нижнемедиальных отделах
Слайд 44: Иммуно-патологические заболевания
Очаговые или массивные затемнения в нижних долях Затемнения располагаются с двух сторон, не имеют четких границ, часто сопровождаются плевральным выпотом Неэффективность антимикробной терапии при положительной динамике от приема глюкокортикостероидов
Слайд 45: Тромбоэмболия мелких ветвей легочной артерии
Рентгенологически отмечается выбухание конуса легочной артерии и расширение тени в право, резкое расширение корня легкого, его обрубленность, деформация Высокое стояние купола диафрагмы на стороне поражения Характерные ЭКГ-изменения : отклонение электрической оси вправо, увеличение зубца S в I отведении, Q и R в отведении III
Слайд 46: Лимфогранулематоз
Лихорадка неправильного типа Увеличение лимфатических узлов Кожный зуд Повышенная потливость Неэффективность антибактериальной терапии
Слайд 47: Интерстициальный отек легкого
Двусторонний процесс с явлениями поражения сердца (аритмия, глухие тоны, аускультативная картина порока сердца, рубцовые или острые ишемические изменения на ЭКГ
Слайд 48: Дифференциальная диагностика
При отягощенном анамнезе При неэффективной терапии При затяжном течении Рак легкого Метастазы в легкие Туберкулез легких Альвеолиты ТЭЛА (инфаркт легкого)
Слайд 49: Затяжная пневмония Определение : Медленное или частичное разрешение пневмонического инфильтрата, при этом лечение проводиться согласно существующим рекомендациям
Слайд 50: Эпидемиология затяжной пневмонии
Пульмонологи считают, что более чем в 15% случаев больных с пневмонией, они диагностируют затяжное течение Бронхологи ставят этот диагноз в 8% больных с пневмонией
Слайд 51: Критерии не осложненного течения пневмонии
Температура в течение 2 - 4 дней Кашель в течение 4 – 9 дней Хрипы в легких в течение 3 – 9 дней Лейкоцитоз держится не более 4 дней С – реактивный протеин повышен не более трёх дней Данные рентгенологического исследования органов дыхания обнаруживают признаки инфильтрата, который не разрешился в течение четырёх недель (20 – 30 %)
Слайд 52: Сопутствующие заболевания при затяжной пневмонии
Хронические обструктивные заболевания легких Алкоголизм Неврологические заболевания Сердечная недостаточность Почечная недостаточность Злокачественные новообразования Диабет Иммунодефицитные состояния
Слайд 53: Возраст и затяжная пневмония
Затяжная пневмония чаще наблюдается у лиц после 50 лет Затяжная пневмония и тяжесть При тяжелом течение пневмонии разрешение легочного воспалительного инфильтрата происходит в течение 10 недель
Слайд 54: Критерии тяжелого течения пневмонии (Практические рекомендации МЗ РФ, М., 2003)
ОДН: ЧД >30 /мин SatO 2 < 90% Гипотензия АД сист. < 90 мм рт.ст. АД диаст. < 60 мм рт.ст. 2-х стороннее или многодолевое поражение Выраженные симптомы интоксикации (адинамия, потливость, потеря аппетита, возможно, спутанная речь, нарушение сознания) Внелегочный очаг инфекции (менингит, перикардит и тд.) Лейкопения ( < 4х10 9 / л) Гипоксемия - SatO 2 < 90% РаО 2 < 60 мм рт.ст. Гемоглобин < 100 г / л Гематокрит < 30% ОПН ( анурия, креатинин крови > 176,7 мкмоль/л, азот мочевины 7,0 ммоль/л Критерии тяжелого течения пневмонии (Практические рекомендации МЗ РФ, М., 2003) Клинические 1 Лабораторные 1 1 ВП рассматривается, как тяжелая необходимо при наличии хотя бы одного критерия
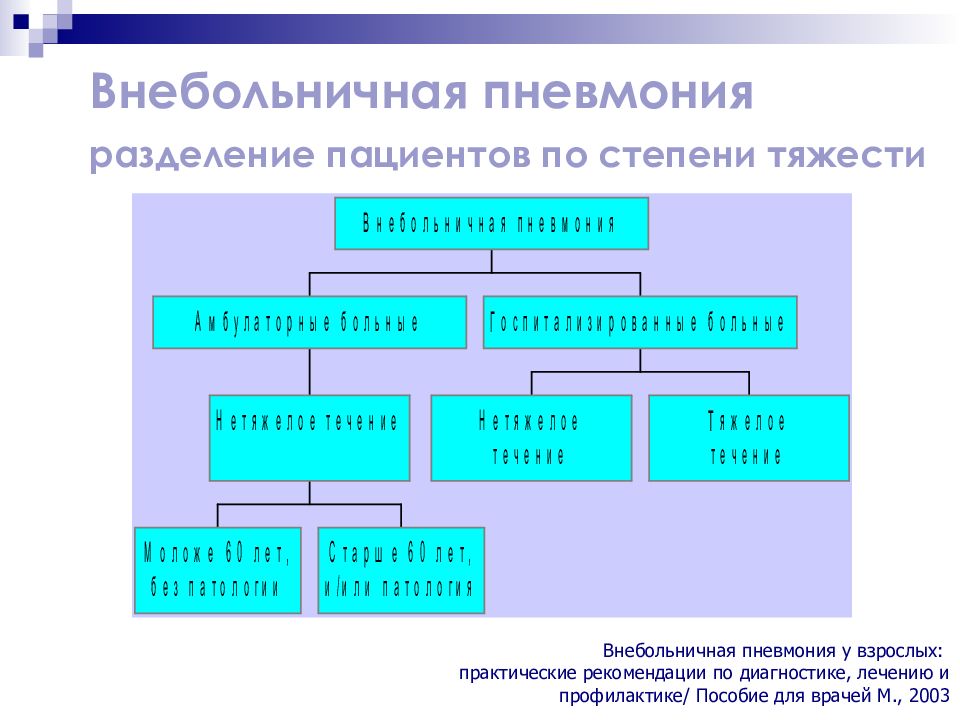
Слайд 55: Внебольничная пневмония разделение пациентов по степени тяжести
Внебольничная пневмония у взрослых: практические рекомендации по диагностике, лечению и профилактике/ Пособие для врачей М., 2003
Слайд 56: Критерии для госпитализации в терапевтическое отделение
Неэффективное амбулаторное лечение в течение трех дней Спутанность или снижение сознания Возможная аспирация Число дыханий больше 30 в минуту Нестабильная гемодинамика Сепсис или полиорганная недостаточность Внелегочные очаги инфекции Многодолевое поражение Локальный выпот Абсцедирование Быстрое прогрессирование очагово-инфильтративных изменений в легких Социальные показания
Слайд 57: Основные методы лечения пневмонии
1. Антибиотики 2. Бронхолитики 3. Муколитики и мукомодуляторы 4. Кортикостероиды 5. Иммуномодуляторы 6. Инфузионная терапия 7. Кислородотерапия 8. Вспомогательная вентиляция легких 9. Плевральная пункция 10. Бронхоскопия 11. Экстракорпоральные методы 12. Физиотерапия, ЛФК и другие методы восстановительной медицины
Слайд 58: Этапное лечение пневмонии
Острый период болезни Период выздоровления Подавление инфекции (антибактериальная терапия) Противовоспалительная терапия Лечение дыхательной недостаточности Улучшение вентиляции Стабилизация гемодинамики Улучшение микроциркуляции Дезинтоксикационная терапия Лечение сопутствующих заболеваний Коррекция нарушений гемостаза Проведение реабилитационных программ Заместительная иммунотерапия Лечение сопутствующих заболеваний
Слайд 59: Изменение традиционных подходов в тактике лечения пневмоний связано с:
1. Расширением спектра патогенных микроорганизмов, вызывающих пневмонию, как вне больницы, так и в стационаре, 2. Увеличением частоты атипичных возбудителей (микоплазмы, хламидии, легионеллы), 3. Появлением и распространением штаммов пневмококка с резистентностью к пенициллинам и цефалоспоринам, 4. Увеличением числа больных с иммунодефицитными состояниями.
Слайд 60: Объективные трудности получения этиологического диагноза
1. Трудно получить адекватную пробу мокроты, 2. Отсутствие в некоторых случаях продуктивного кашля, 3. Длительность проведения бактериологического исследования, 4. Сложность оценки полученных результатов. ПОЭТОМУ: Антибактериальная терапия пневмоний в большинстве случаев основана на эмпирическом подходе.
Слайд 61: Эмпирический подход к лечению пневмонии основан на учете:
1. Условий возникновения пневмонии, 2. Эпидемиологической обстановки, 3. Течения пневмонии, 4. Дополнительных факторов (возраст больного, тяжесть пневмонии, сопутствующие заболевания), 5. Исследования мокроты по Граму. Даже при правильно проведенном бактериологическом исследовании в 30% случаев не удается выделить возбудитель и этиология пневмонии остается неуточненной.
Слайд 62
Принципы рациональной антибиотикотерапии пневмоний Лечение следует начинать, не дожидаясь результатов микробиологического исследования, т.е. эмпирически Антибиотик должен быть назначен не позже 4 часов после установления диагноза пневмонии При получении бактериологических данных лечение корректируют в случае его недостаточной эффективности При выборе препарата целесообразно использовать также результаты исследования мокроты по Граму Исследовать гемокультуру не позже, чем в течении 24 часов после госпитализации
Слайд 63
При выборе препарата следуют учитывать : тип возбудителя (вероятный, определяемый по клиническим данным), степень тяжести заболевания, потенциальную токсичность препаратов и возможные противопоказания. Кроме того следует учитывать аллергологический анамнез Необходимо решить вопрос о применении монотерапии или комбинации нескольких антибактериальных препаратов с учетом резистентности микробной флоры Нельзя часто менять антибиотики (о клинической эффективности можно судить не ранее, чем через 48-72 часа) Доза и частота введения препарата должны быть соизмеримы с интенсивностью патологического процесса Принципы рациональной антибиотикотерапии пневмоний
Слайд 64
Использование пероральной антибактериальной терапии при легких и среднетяжелых формах, ступенчатой терапии при тяжелых пневмониях Из-за высокого уровня резистентности пневмококка категорически не следует использовать: гентамицин ко-тримоксазол цефазолин Ранние фторхинолоны (ципрофлоксацин, офлоксацин и др.) ампициллин внутрь из-за низкой (40%) биодоступности ( у амоксициллина – 90%) Принципы рациональной антибиотикотерапии пневмоний
Слайд 65
При неосложненной пневмонии предпочтительно лечение антибиотиками (лучше - одним препаратом) не более 5-7 дней при условии быстрой нормализации температуры и положительной динамики основных клинических показателей Сохраняющиеся рентгенологические изменения в виде усиления легочного рисунка и др. не являются показанием к продолжению антибиотикотерапии Принципы рациональной антибиотикотерапии пневмоний
Слайд 66
У больных пневмониями тяжелого течения следует назначать антибиотики широкого спектра действия, максимально перекрывающие как грамположительную, так и предполагаемую грамотрицательную флору При наличии факторов риска серьезных осложнений целесообразно придерживаться деэскалационной тактики применения антибактериальных препаратов По возможности следует использовать метод ступенчатой терапии Продолжительность антимикробной терапии не менее 14-20 дней Принципы рациональной антибиотикотерапии пневмоний
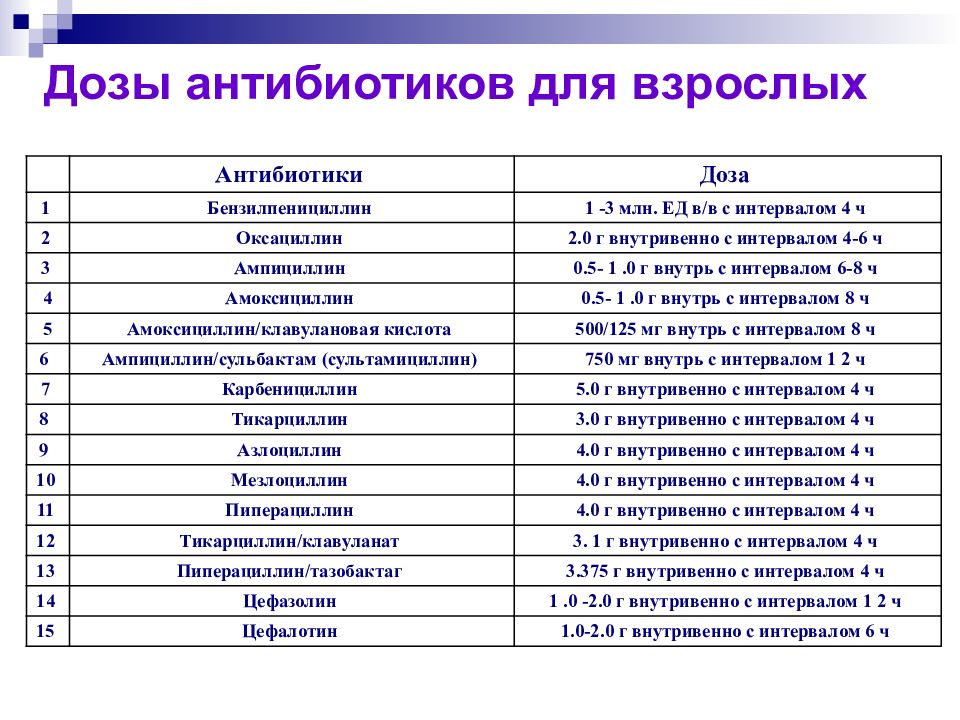
Слайд 67: Дозы антибиотиков для взрослых
Антибиотики Доза 1 Бензилпенициллин 1 -3 млн. ЕД в/в с интервалом 4 ч 2 Оксациллин 2.0 г внутривенно с интервалом 4-6 ч 3 Ампициллин 0.5- 1.0 г внутрь с интервалом 6-8 ч 4 Амоксициллин 0.5- 1.0 г внутрь с интервалом 8 ч 5 Амоксициллин/клавулановая кислота 500/125 мг внутрь с интервалом 8 ч 6 Ампициллин/сульбактам (сультамициллин) 750 мг внутрь с интервалом 1 2 ч 7 Карбенициллин 5.0 г внутривенно с интервалом 4 ч 8 Тикарциллин 3.0 г внутривенно с интервалом 4 ч 9 Азлоциллин 4.0 г внутривенно с интервалом 4 ч 10 Мезлоциллин 4.0 г внутривенно с интервалом 4 ч 11 Пиперациллин 4.0 г внутривенно с интервалом 4 ч 12 Тикарциллин/клавуланат 3. 1 г внутривенно с интервалом 4 ч 13 Пиперациллин/тазобактаг 3.375 г внутривенно с интервалом 4 ч 14 Цефазолин 1.0 -2.0 г внутривенно с интервалом 1 2 ч 15 Цефалотин 1.0-2.0 г внутривенно с интервалом 6 ч
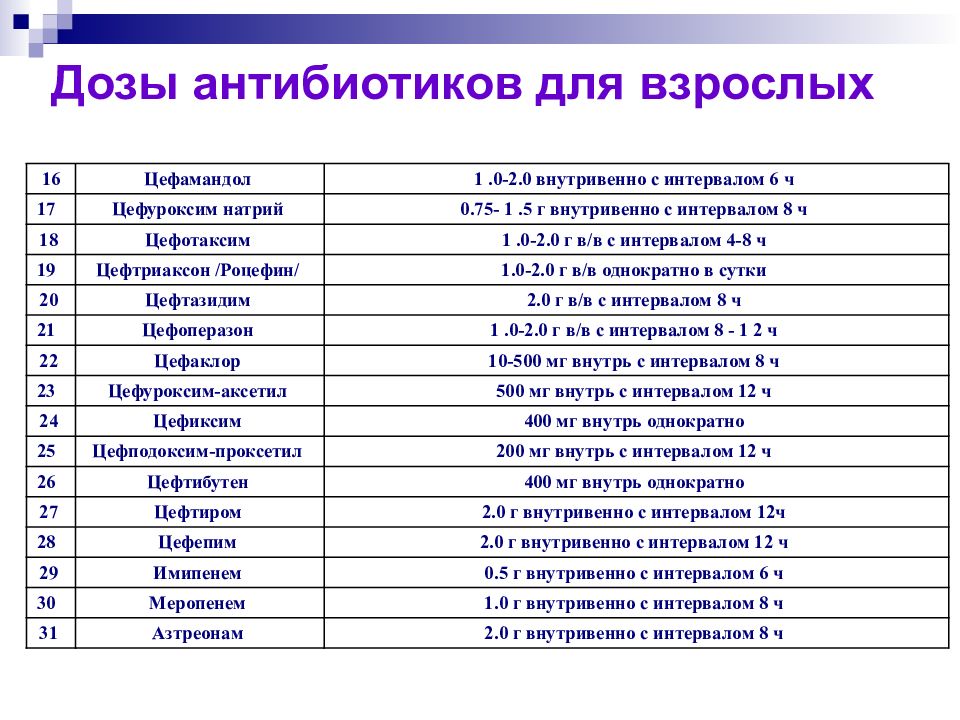
Слайд 68: Дозы антибиотиков для взрослых
16 Цефамандол 1.0-2.0 внутривенно с интервалом 6 ч 17 Цефуроксим натрий 0.75- 1.5 г внутривенно с интервалом 8 ч 18 Цефотаксим 1.0-2.0 г в/в с интервалом 4-8 ч 19 Цефтриаксон /Роцефин/ 1.0-2.0 г в/в однократно в сутки 20 Цефтазидим 2.0 г в/в с интервалом 8 ч 21 Цефоперазон 1.0-2.0 г в/в с интервалом 8 - 1 2 ч 22 Цефаклор 10-500 мг внутрь с интервалом 8 ч 23 Цефуроксим-аксетил 500 мг внутрь с интервалом 12 ч 24 Цефиксим 400 мг внутрь однократно 25 Цефподоксим-проксетил 200 мг внутрь с интервалом 12 ч 26 Цефтибутен 400 мг внутрь однократно 27 Цефтиром 2.0 г внутривенно с интервалом 12ч 28 Цефепим 2.0 г внутривенно с интервалом 12 ч 29 Имипенем 0.5 г внутривенно с интервалом 6 ч 30 Меропенем 1.0 г внутривенно с интервалом 8 ч 31 Азтреонам 2.0 г внутривенно с интервалом 8 ч
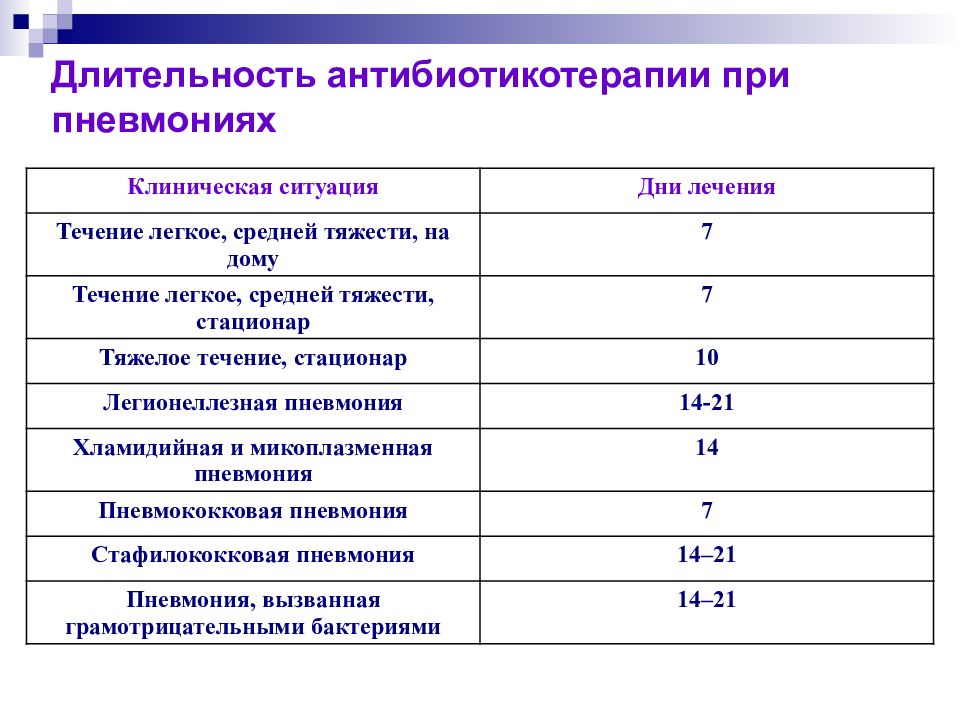
Слайд 69: Длительность антибиотикотерапии при пневмониях
Клиническая ситуация Дни лечения Течение легкое, средней тяжести, на дому 7 Течение легкое, средней тяжести, стационар 7 Тяжелое течение, стационар 10 Легионеллезная пневмония 14-21 Хламидийная и микоплазменная пневмония 14 Пневмококковая пневмония 7 Стафилококковая пневмония 14–21 Пневмония, вызванная грамотрицательными бактериями 14–21
Слайд 70: Критерии эффективности антибактериальной терапии
Температура тела ниже 37,5 о Отсутствие интоксикации Отсутствие дыхательной недостаточности Улучшение общего состояния Нормализация количества лейкоцитов в крови Отсутствие гнойности мокроты Положительная динамика физикальных и рентгенологических данных
Слайд 71: Клинические признаки и состояния, не являющиеся показанием для продолжения антибатериальной терапии и замены АМП
Стойкий субфебрилитет При отсутствии других признаков бактериальной инфекции может быть проявлением неинфекционного воспаления, постинфекционной астении, медикаментозной лихорадки
Слайд 72
Сохранение остаточных изменений на рентгенограмме Могут сохраняться в течение 1-2 месяцев после перенесенной внебольничной пневмонии
Слайд 73
Сухой кашель Может сохраняться в течение 1-2 месяца после перенесенной внебольничной пневмонии, особенно у курящих, пациентов с ХОБЛ.
Слайд 74
Сохранение хрипов при аускультации Сухие хрипы могут сохраняться в течение 3-4 недель и более после перенесенной внебольничной пневмонии и отражают естественное течение заболевания (локальный пневмосклероз на месте фокуса воспаления)
Слайд 75
Ускорение СОЭ Неспецифический показатель, не является признаком бактериальной инфекции Сохраняющаяся слабость, потливость Проявления постинфекционнй астении
Слайд 76: Новые возможности АМТ
Новые лекарственные формы и усовершенствованные режимы применения (амоксициллин/клавуланат, азитромицин, левофлоксацин) Новые антибиотики: «возрожденные фторхинолоны» (гареноксацин, гемифлоксацин), карбапенемы (эрдапенем), кеталиды (телитромицин), глицилциклины (тайгециклин), липопептиды (даптомицин) Л.С.Страчунский, А.В.Веселов, В.А.Кречиков, 2006
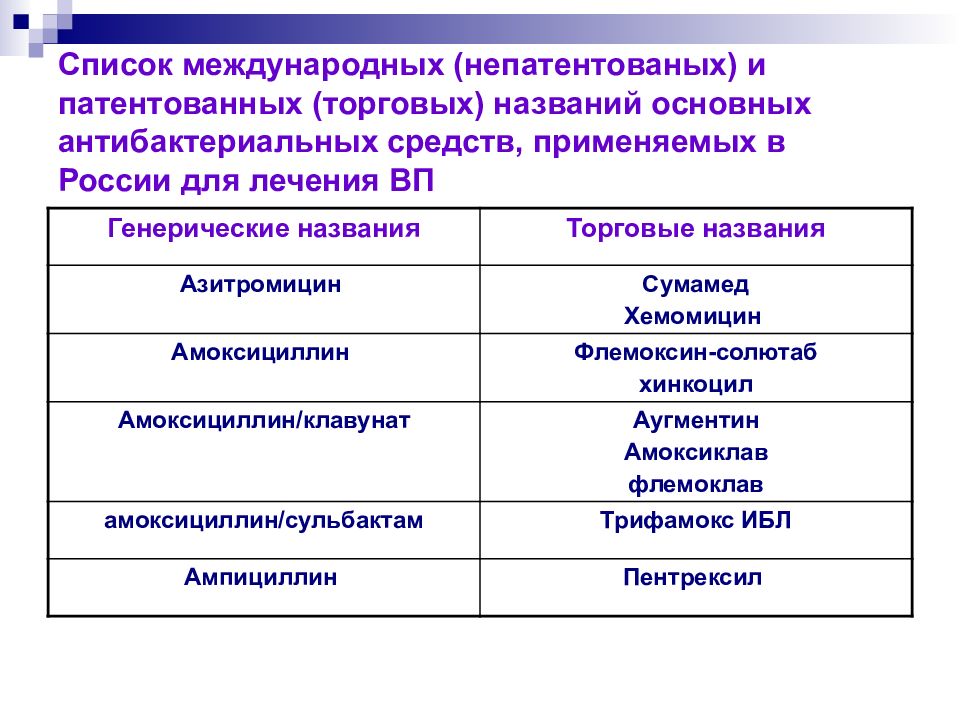
Слайд 77: Список международных (непатентованых) и патентованных (торговых) названий основных антибактериальных средств, применяемых в России для лечения ВП
Генерические названия Торговые названия Азитромицин Сумамед Хемомицин Амоксициллин Флемоксин-солютаб хинкоцил Амоксициллин / клавунат Аугментин Амоксиклав флемоклав амоксициллин / сульбактам Трифамокс ИБЛ Ампициллин Пентрексил
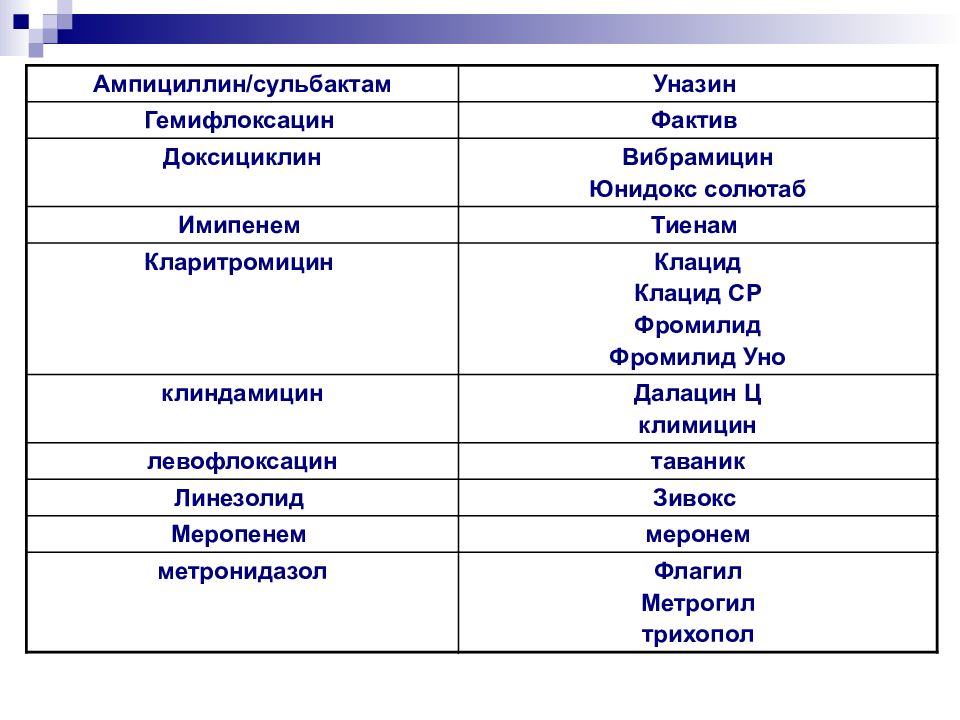
Слайд 78
Ампициллин / сульбактам Уназин Гемифлоксацин Фактив Доксициклин Вибрамицин Юнидокс солютаб Имипенем Тиенам Кларитромицин Клацид Клацид СР Фромилид Фромилид Уно клиндамицин Далацин Ц климицин левофлоксацин таваник Линезолид Зивокс Меропенем меронем метронидазол Флагил Метрогил трихопол
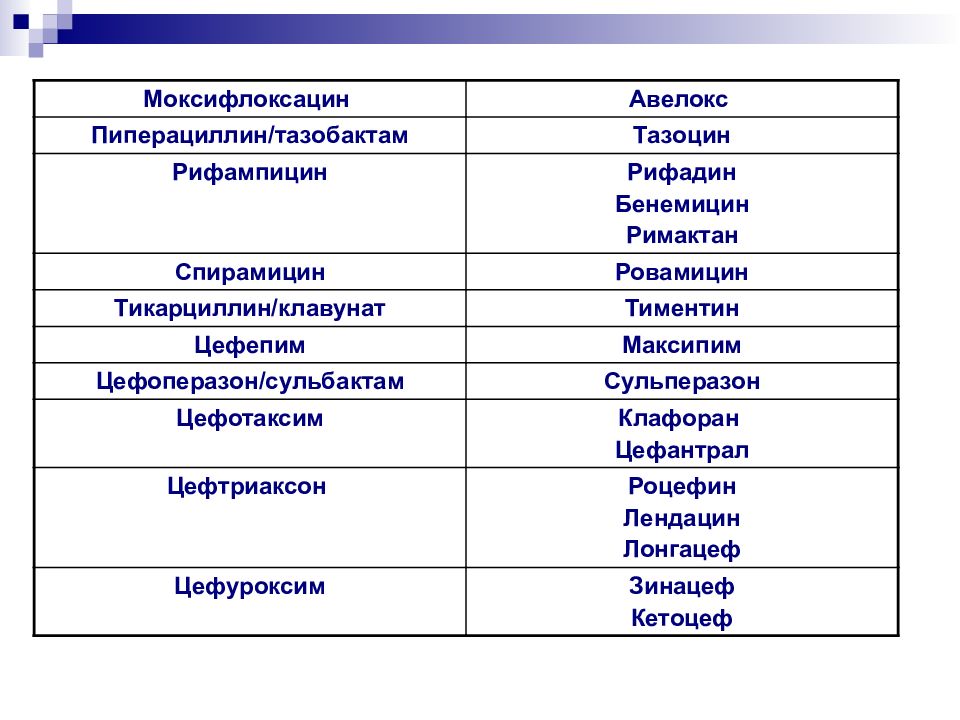
Слайд 79
Моксифлоксацин Авелокс Пиперациллин / тазобактам Тазоцин Рифампицин Рифадин Бенемицин Римактан Спирамицин Ровамицин Тикарциллин / клавунат Тиментин Цефепим Максипим Цефоперазон / сульбактам Сульперазон Цефотаксим Клафоран Цефантрал Цефтриаксон Роцефин Лендацин Лонгацеф Цефуроксим Зинацеф Кетоцеф
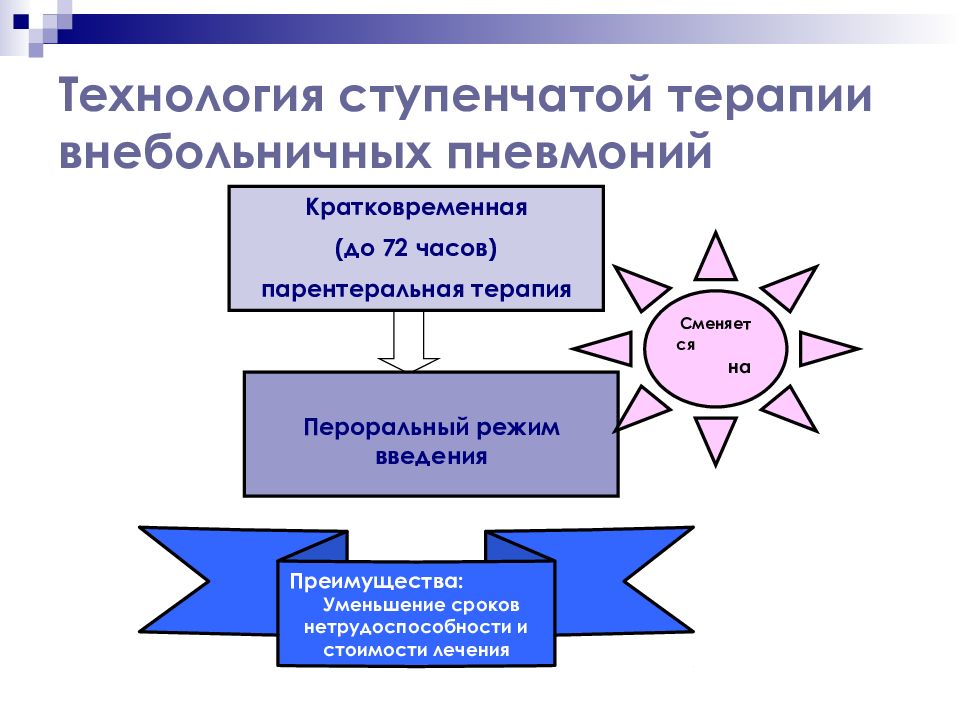
Слайд 80: Технология ступенчатой терапии внебольничных пневмоний
Кратковременная (до 72 часов) парентеральная терапия Пероральный режим введения Преимущества: Уменьшение сроков нетрудоспособности и стоимости лечения Сменяется на
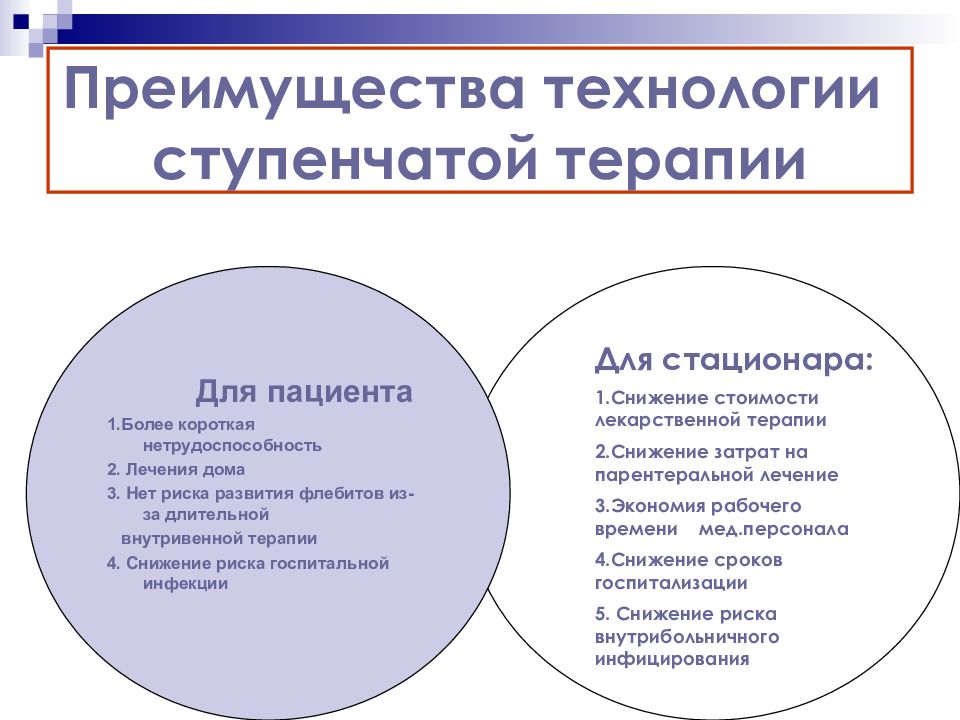
Слайд 81: Преимущества технологии ступенчатой терапии
Для стационара: 1.Снижение стоимости лекарственной терапии 2.Снижение затрат на парентеральной лечение 3.Экономия рабочего времени мед.персонала 4.Снижение сроков госпитализации 5. Снижение риска внутрибольничного инфицирования Для пациента 1.Более короткая нетрудоспособность 2. Лечения дома 3. Нет риска развития флебитов из-за длительной внутривенной терапии 4. Снижение риска госпитальной инфекции
Слайд 82: Нормализация дренажа бронхиального дерева и к оррекция нарушений микроциркуляции
Бронхолитики ( фенотерол, ипратропий) Муколитики (амброксол, АЦ) Дыхательная гимнастика Массаж грудной клетки Аэрозольтерапия Бронхологическая санация УВЧ, ДМВ, СМВ, индуктотермия и др.
Слайд 83: Организация лечения на дому
1-й визит врача к пациенту Постановка диагноза Определение степени тяжести заболевания и показаний для госпитализации Назначение лечения
Слайд 84
2-й визит (3-й день болезни) Оценка рентгенологических данных и анализа крови Клиническая оценка эффективности лечения
Слайд 85
3-й визит (6-й день болезни) Оценка эффективности по клиническим критериям Оценка микробиологических данных Назначение повторных исследований мокроты, крови и рентгенографии
Слайд 86
4-й визит (7-10 день болезни) Оценка эффективности лечения по клиническим критериям Оценка показателей анализов крови, мокроты и рентгенограмм
Слайд 87: Физические методы лечения
В период активного воспаления одновременно с этиотропной терапией применяют электрическое поле УВЧ на область очага в легком Впериодд нормализации или при сохранении субфебрильной температуры тела назначают 3-5 сеансов УФО в эритемных дозах При необходимости проводят 6-8 сеансов идуктотермии При затяжном течении пневмонии рекомендуют электромагнитные волны дециметрового диапазона как на область поражения, так и в проекции корней легких и надпочечников
Слайд 88
Для улучшения дренажной функции бронхов применяют 1-12 процедур амплипульс-терапии, воздействуя паравертебрально и используя переменный режим. При затрудненном отхождении мокроты необходимо ежедневно проводить вибрационный массаж с позиционным дренажем Тепловые лечебные процедуры (парафин, озокерит и т.д.) Дистанционная аэроионотерапия ЛФК на 2-3-й день от нормализации температуры
Слайд 89: Амбулаторно-поликлинический этап реабилитации
Диспансерное наблюдение Рациональное трудоустройство Поддержание или улучшение трудоспособности
Слайд 90: Лечебно-восстановительные мероприятия
Лечебный режим от постельного до общего и тренирующего при постепенном наращивании его интенсивности Рациональное сбалансированное питание Физиотерапия Использование климато- и водолечения Дыхательная гимнастика Ингаляционная терапия Применение поливитаминов
Слайд 91: Показания для направления в реабилитационный центр
Распространенное поражение (долевое, полисегментарное, двустороннее) с выраженной интоксикацией Затяжное течение пневмонии с нарушением функции внешнего дыхания и иммунологической системы Осложнения (абсцедирование, плеврит, бронхоспастический синдром) Астенизация Ухудшение течения сопутствующих заболеваний
Слайд 92: Санаторно-курортное лечение
Санаторно-курортное лечение больных, перенесших пневмонию, должно проводится в период реконвалесценции в санаториях пульмонологического профиля, расположенных в лесной зоне, низкогорье или на морском побережье.
Слайд 93: Ориентировочные сроки нетрудоспособности при внебольничной пневмонии
Легкое течение – 20-21 день Среднетяжелое течение – 25-30 дней Тяжелое течение – 65-70 дней Под выздоровлением следует понимать полное клиническое и рентгенологическое разрешение пневмонии. Формирование постпневмонического пневмосклероза должно рассматриваться как одна из форм выздоровления, хотя и неполного, что часто ведет к ошибочному удлинению сроков нетрудоспособности.
Слайд 94: Диспансеризация
Лица, перенесшие пневмонию, состоят на диспансерном учете в течение 2-х лет Документация, заполняемая на каждого диспансерного больного Медицинская карта амбулаторного больного (ф. 025 / у-87) Карта учета дополнительной диспансеризации (ф.131 / у-ДД) Контрольная карта диспансерного наблюдения (ф.30 / у-04)
Слайд 95
Наблюдение за реконваслесцентами после пневмонии проводит участковый терапевт по Д-3 диспансерной группе 3 раза в течение первых 6 месяцев, при тяжелом течении до 12 месяцев. В течение второго года диспансерного наблюдения все пациенты проходят обследование не менее двух раз в год.
Слайд 96: Профилактические мероприятия
Систематическое проветривание жилых и рабочих помещений Систематическое закаливание и занятие физкультурой Предохранение от перегреваний и переохлаждений Полноценное и рациональное питание Борьба с курением Своевременное и правильное лечение острых бронхитов, трахеитов и других респираторных заболеваний Вакцинация
Слайд 97: Целевые группы для проведения вакцинации против гриппа и его осложнений
Лица старше 50 лет Лица, проживающие в домах для длительного ухода для престарелых Пациенты с хроническими бронхолегочными (включая бронхиальную астму) и сердечно-сосудистыми заболеваниями
Слайд 98: Популяции, которым рекомендована вакцинация пневмококковой вакциной
Пациенты в возрасте ≥65 лет Лица в возрасте ≥2 и < 65 лет с хроническими заболеваниями сердечно-сосудистой системы, легких, печени, сахарным диабетом, алкоголизмом, ликвореей Лица в возрасте ≥2 и < 65 лет с функциональной или органической аспленией
Слайд 99
Лица в возрасте ≥2 и < 65 лет, живущие в определенных условия окружающей среды или из особой социальной среды Лица с иммунодефицитными состояниями в возрасте ≥2 лет, включая пациентов с ВИЧ-инфекцией, лейкемией, болезнью Ходжкина, множественной миеломой, генерализованными злокачественными новообразованиями, на иммуносупрессивной терапии, хронической почечной недостаточностью, нофротическим синдромом, органной недостаточностью или трансплантантом костного мозга