Слайд 2
Пневмония - острое инфекционно-воспалительное заболевание легких, диагностируемое по синдрому дыхательных расстройств и/или физикальным данным, а также инфильтративным изменениям на рентгенограмме. Частота встречаемости пневмонии : - 20 на 1000 детей 1-го года жизни ; - 40 на 1000 детей дошкольного возраста ; - 10 на 1000 детей школьного возраста
Слайд 4
Этиология пневмонии зависит от возраста и условий инфицирования Причины внебольничных пневмоний. У детей в возрасте от 1 до 6 месяцев: - типичные пневмонии – грам(-) кишечная флора ( E. coli и др.), стафилококки, реже Moraxella catharrahalis, редко - пневмококки и гемофильная палочка; атипичные пневмонии – Chlamidia trachomatis (инфицирование в родах), реже – микоплазма и пневмоциста (при иммунодефицитах или глубоконедоношенных) У детей 6 месяцев - 5 лет: - типичные пневмонии –пневмококк ( Streptococcus pneumoniae ) реже гемофильная палочка, редко – стафилококки; - атипичные пневмонии –М ycoplasma pneumoniae, редко - С hlamidia pneumoniae.
Слайд 5
У детей старше 5 лет: - Типичные пневмонии – чаще пневмококк – 35-40% всех пневмоний, редко – пиогенный стрептококк (распространяется лимфогенно из очага в миндалинах; атипичные пневмонии - М ycoplasma pneumoniae – 23-44% и С hlamidia pneumoniae – 15-30%. Причины внутрибольничных пневмоний: - больничная флора, часто резистентная к антибиотикам; - аутофлора больного, резистентность которой зависит от предшествующего антибактериального лечения. Больничные возбудители в педиатрических стационарах : – грам (-) флора : Klebsiella pneumoniae, протей, цитробактер, - стафилококки, в том числе митициллин-резистентный S. aureus ( MRSA).
Слайд 6
ПАТОГЕНЕЗ ПНЕВМОНИИ Пути проникновения возбудителя в легкие : Основной путь аэрогенный (бронхогенный) с распространением инфекции по ходу дыхательных путей в респираторные отделы. При этом в бронхиолы и альвеолы попадает «микробный эмбол». Размножение бактерий облегчается при нарушении мукоцилиарного клиренса под влиянием ОРЗ или др. причины, вызывающей неспецифический стресс (сильное переохлаждение, переутомление и др.). Редко - гематогенный путь проникновения возбудителя при попадании «септического эмбола» по венам большого круга кровообращения.
Слайд 7
1. В результате воспалительного процесса в легочной ткани нарушается перфузия газов, что приводит к развитию гипоксемии. Общетоксическое действие микроба усугубляет гипоксемию с нарушением центральной регуляция дыхания. Развиваются ДН, респираторный ацидоз, накапливается углекислота, раздражающая дыхательный центр, появляется одышка. 2. Развивается гипоксия. В тканях накапливается лактат, пируват, нарушается работа цикла Кребса, к респираторному ацидозу присоединяется метаболический. В крови повышается уровень не утилизированного клетками кислорода и снижается содержание углекислоты, развивается гипокапния. Вследствие гипоксии, расстройства гемодинамики и микроциркуляции, страдает ЦНС, нарушаются все виды обмена веществ, усугубляется ДН.
Слайд 8
КЛАССИФИКАЦИЯ ПНЕВМОНИИ У ДЕТЕЙ (2011 г) Условия инфицирования: - внебольничные (домашние ); - внутрибольничные (госпитальные, нозокомиальная), развившиеся через 48-72 ч пребывания в стационаре или через 48 ч после выписки. Клинико-рентгенологические формы: - очаговая; - очагово-сливная; - сегментарная - полисегметарная; - лобарная (долевая). - интерстициальная. Течение : - острое (до 6 недель); - затяжное (более 6 недель)
Слайд 9
КЛАССИФИКАЦИЯ ПНЕВМОНИИ У ДЕТЕЙ Тяжесть пневмоний - Средней тяжести ; - Тяжелая. Тяжесть обуславливают выраженность клинических проявлений, наличием осложнений. Основные осложнения: легочные (плеврит, абсцесс легкого, пневмоторакс, пиопневмоторакс), внелегочные (инфекционно-токсический шок, сердечно-сосудистая недостаточность, ДВС-синдром) По этиологии : бактериальная, вирусная, грибковая, парзитарная, хламидийная, микоплазменная, смешанная)
Слайд 10: КЛИНИКА ПНЕВМОНИИ
Клинические проявления пневмонии обусловлены наличием 4 основных синдромов: - синдром интоксикации; - респираторный синдром; - синдром дыхательных расстройств; - локальные физикальные данные.
Слайд 11
СИНДРОМ ИНТОКСИКАЦИИ Фебрильная температура - более 38°С, сохраняющаяся > 3 дней. Температура ниже 38°С свидетельствует против пневмонии (за исключением атипичных форм у детей первых 6 мес жизни и больных с резко сниженной реактивностью организма). Токсикоз проявляется снижением или отсутствием аппетита, вялостью, адинамией или возбуждением, нарушением сна, плаксивостью, бледностью, тахикардией.
Слайд 12
РЕСПИРАТОРНЫЙ СИНДРОМ Наличие кашля. Вначале заболевания кашель сухой, малопродуктивный, а по мере рассасывания инфильтрата становится влажным со слизистой или слизисто-гнойной мокротой. Отсутствие кашля, является симптомом, свидетельствующим против пневмонии.
Слайд 13
СИНДРОМ ДЫХАТЕЛЬНЫХ РАССТРОЙСТВ одышка (диспноэ) смешанного характера без признаков обструкции; - тахипноэ (учащение дыхания): у детей до 3 мес. - >60 в 1 мин; от 3 мес. до 1 года - >50; от 1 г до 5 лет - >40 в мин; - цианоз носогубного треугольника или разлитой цианоз, усиливающийся при нагрузке; - изменение отношения частоты пульса и дыхания (< 4 :1); - участие вспомогательной мускулатуры в акте дыхания (раздувание крыльев носа, втяжение межреберий). Выраженность ДН при пневмонии - от ДН I до ДН III.
Слайд 14
ЛОКАЛЬНЫЕ ФИЗИКАЛЬНЫЕ ДАННЫЕ - локальные мелкопузырчатые хрипы в легких или крепитация над ограниченным участком легкого ; - изменение характера дыхания над пораженным участком легкого : жесткое дыхание или бронхиальное, но может быть и ослабленным, как бы доносящееся издалека; укорочение перкуторного звука. Обнаружить хотя бы один из 3 локальных симптомов удается у 60-80% больных пневмонией, но их отсутствие не исключает диагноза пневмонии.
Слайд 15: Лабораторная диагностика пневмоний
Общий анализ крови: лейкоцитоз, нейтрофилез, сдвиг влево характерны для кокковой этиологии повышение СОЭ – до 20 мм/ч и выше. Отсутствие гематологических сдвигов не позволяет исключить пневмонию (вызванную микоплазмой, вирусами, гемофильной палочкой). Этиологическая диагностика Культура крови Бактериоскопия мокроты по Грамму Культура мокроты Определение АГ микроорганизмов в моче - ПЦР - Серодиагностика - выявление антител класса Ig M к микоплазмам и хламидиям (на 2-3 неделе болезни) имеет значение для подтверждения атипичной этиологии пневмоний.
Слайд 16
Инструментальная диагностика пневмоний Рентгенологическое подтверждение является «золотым стандартом» диагностики пневмонии Очаговая пневмония – один или несколько очагов пневмонической инфильтрации размером 1-2 см Очагово-сливная пневмония– неоднородная массивная пневмоническая инфильтрация, состоящая из нескольких очагов. Сегментарная – пневмония, границы которой повторяют анатомические граница одного сегмента Полисегментарная – нескольких сегментов Крупозная – доли легкого Интерстициальная – преобладают изменения в интерстиции легких По рентгенограмме не определяют этиологию пневмонии
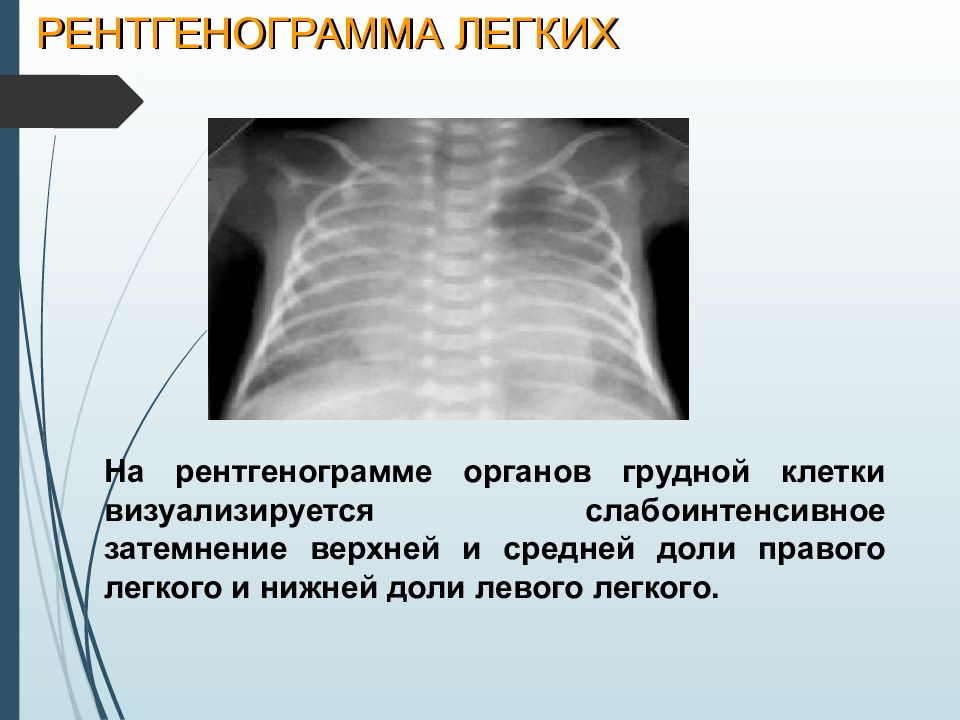
Слайд 17: РЕНТГЕНОГРАММА ЛЕГКИХ
На рентгенограмме органов грудной клетки визуализируется слабоинтенсивное затемнение верхней и средней доли правого легкого и нижней доли левого легкого.
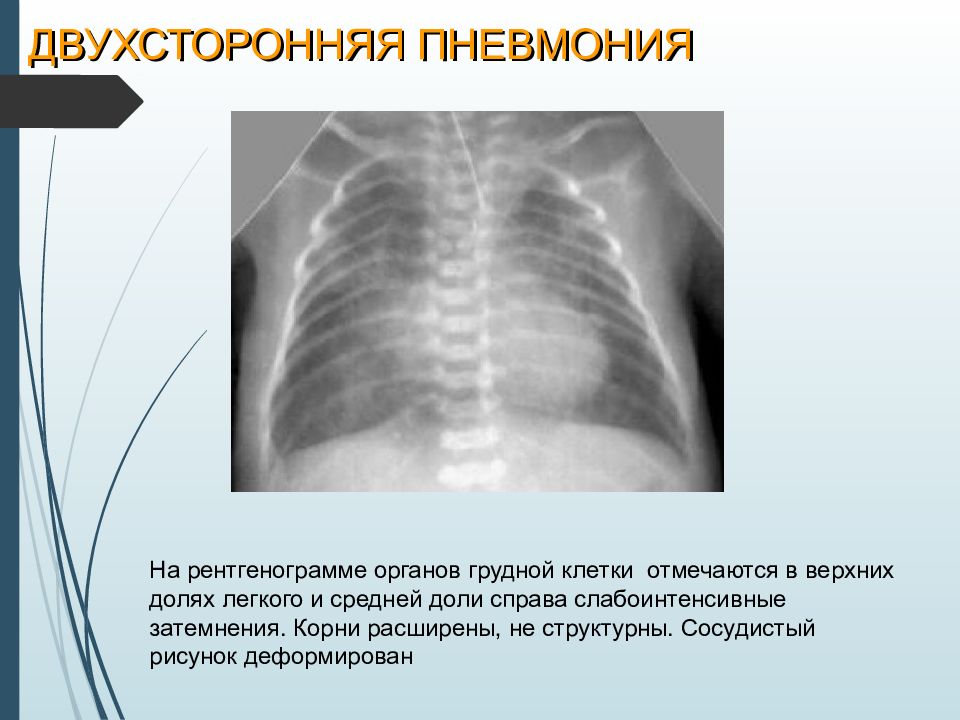
Слайд 18: ДВУХСТОРОННЯЯ ПНЕВМОНИЯ
На рентгенограмме органов грудной клетки отмечаются в верхних долях легкого и средней доли справа слабоинтенсивные затемнения. Корни расширены, не структурны. Сосудистый рисунок деформирован
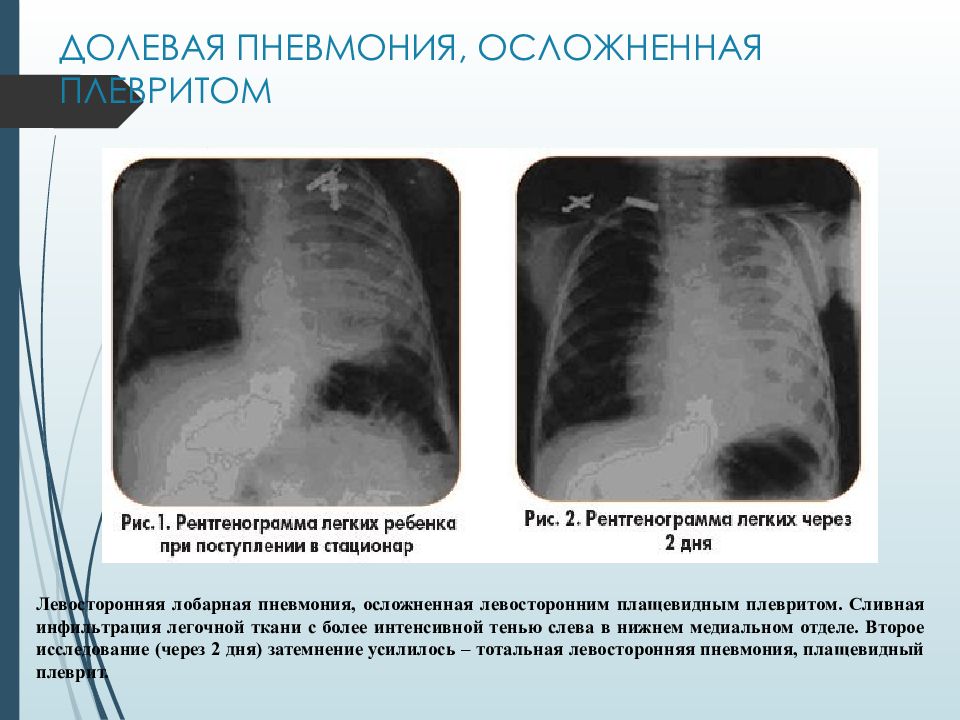
Слайд 19: ДОЛЕВАЯ ПНЕВМОНИЯ, ОСЛОЖНЕННАЯ ПЛЕВРИТОМ
Левосторонняя лобарная пневмония, осложненная левосторонним плащевидным плевритом. Сливная инфильтрация легочной ткани с более интенсивной тенью слева в нижнем медиальном отделе. Второе исследование (через 2 дня) затемнение усилилось – тотальная левосторонняя пневмония, плащевидный плеврит.
Слайд 20
ОСОБЕННОСТИ ТЕЧЕНИЯ ПНЕВМОНИЙ У ДЕТЕЙ РАННЕГО ВОЗРАСТА Чаще встречаются очаговые пневмонии Преобладает 2-х сторонний процесс Преобладают синдромы интоксикации и дыхательной недостаточности Локальная легочная симптоматика выражена слабо Чаще развиваются внелегочные осложнения Чаще встречается стафилококковая деструкция легких
Слайд 21: Диагностические критерии пневмонии
1. Стойкая фебрильная лихорадка ( > 38оС) более 3-х дней; 2. Тахипноэ - учащение дыхания 3. Одышка без признаков обструкции, с втяжением уступчивых мест грудной клетки. 4. Симптомы токсикоза – слабость, вялость, снижение аппетита, бледность, нарушение сна, возбуждение. 5. Физикальные изменения в легких – укорочение перкуторного звука над участком поражения, изменение характера дыхания (жесткое, ослабленное или бронхиальное), крепитация или мелкопузырчатые хрипы. Отсутствие локальной легочной симптоматики диагноз пневмонии не снимает. 6. «Золотой стандарт» диагностики – наличие рентгенологических признаков: очаговые или инфильтративные тени в легких.
Слайд 22: ОЧАГОВАЯ ПНЕВМОНИЯ
Является наиболее распространенной формой острых пневмоний. Чаще возникает у детей раннего возраста на 5-7 день ОРЗ, как вторая волна. Температура фебрильная, усиливается кашель, развиваются симптомы дыхательной недостаточности и токсикоза. Над пораженными участками легкого отмечается укорочение перкуторного звука, жесткое или ослабленное дыхание, постоянные мелкопузырчатые хрипы или крепитация. На рентгенограмме определяется инфильтративная тень в диаметре 5-10 мм. Течение циклическое, при правильном выборе антибиотика хорошая обратная динамика.
Слайд 23: ОЧАГОВО-СЛИВНАЯ ПНЕВМОНИЯ
Протекает тяжелее, чем очаговая с выраженным токсическим синдромом ; Требует проведения интенсивной антибиотикотерапии широкого спектра действия. Имеется несколько сливающихся очагов. На фоне затемнения часто выявляются более плотные нечеткие тени с выраженной клеточной инфильтрацией, имеющих склонность к деструкции.
Слайд 24: СЕГМЕНТАРНАЯ ПНЕВМОНИЯ
- Чаще встречается в возрасте 3-7 лет - Поражение сегмента легкого на фоне ателектаза. Поэтому - торпидность обратного развития легочных изменений при быстром исчезновении клиники, склонность к фиброзу и пневмосклерозу. - Начало заболевания острое, появляются фебрильная температура, редкий кашель. В первые дни болезни локальная легочная симптоматика скудная. С 3-го дня - укорочение перкуторного звука над участком поражения, характер дыхания может быть не изменен, мелкопузырчатые хрипы и крепитация выслушиваются не у всех больных. - Рентгенологически сегментарная пневмония имеет четкие границы поражения в отличие от очагово-сливных форм. - Прогноз не всегда благоприятный
Слайд 25: Долевая пневмония
Чаще встречается в школьном возрасте. Вызывается пневмококком на фоне гиперергической реакции организма. Начало болезни острое : гипертермия, озноб, болезненность при дыхании. Кашель с вязкой ржавой мокротой. Резко выражены симптомы ДН. При поражении нижней доли часто абдоминальный синдром – боли в животе, рвота. При поражении верхней доли - симптомы менингизма, судороги. Цикличность течения. В первые 1-2 дня (стадия прилива) – ослабленное дыхание, начальная крепитация. На 2-3 день (красное опеченение) – бронхиальное дыхание, хрипов нет. На 4-7 день (серое опечение) – укорочение звука, дыхание бронхиальное, конечная крепитация. Стадия разрешения – влажный кашель, хрипы в легких. В крови лейкоцитоз, нейтрофилез со сдвигом влево, ускоренное СОЭ. Рентгенологически выявляется гомогенное затемнение целой доли.
Слайд 26
Является редкой формой - менее 1% всех пневмоний. Вызывается чаще пневмоцистами, грибами С andida При остром течении протекает тяжело с резко выраженным токсикозом и ДН (одышка с частотой дыхания 80 -100 в мин, цианоз, втяжение уступчивых мест грудной клетки), лихорадкой, мучительным кашлем. Физикальные изменения слабо выражены –единичные сухие хрипы, реже крепитация, при перкуссии – тимпанит, укорочения перкуторного звука не выявляется. Рентгенологически характеризуется изменением легочного рисунка, веретенообразно исходящим из расширенного корня. Появляется сетчатость, ячеистость легочного рисунка, мелкая пятнистость. Прогноз неблагоприятный ИНТЕНТЕРСТИЦИАЛЬНЫЕ ПНЕВМОНИИ
Слайд 27: АТИПИЧНЫЕ ПНЕВМОНИИ
Атипичные пневмонии вызывается внутриклеточными возбудителями : Chlamidya ( trachomatis, pneumoniae ), Mycoplasma ( hominis pneumoniae ), Pneumocystis carinii Клинические особенности: субфебрилитет или нормальная температура тела, упорный длительный спастический кашель ; отсутствие положительной динамики от антибиотиков пенициллинового и цефалоспоринового ряда, эффективности от антибиотиков, проникающих внутрь клетки (макролиды, респираторные фторхинолоны)
Слайд 28: МИКОПЛАЗМЕННАЯ ПНЕВМОНИЯ
Начинается с развития ринита, фарингита, бронхита. Клиника : стойкий субфебрилитет, упорный кашель (коклюшеподобный). Одышка умеренная или отсутствует. Часто внелегочные симптомы: миалгии, артралгии, сыпь на коже. В легких обилие асимметричных мелкопузырчатых хрипов. Общий анализ крови — нормоцитоз, лейкоцитоз, незначительный нейтрофилез без сдвига влево, ускорение СОЭ. Серологические данные – ИФА: повышение титра IgM - к 7-10 дню и IgG более чем 1:64. Эффективность от антибиотиков, проникающих внутрь клетки (макролиды).
Слайд 29: ХЛАМИДИЙНАЯ ПНЕВМОНИЯ
Начало постепенное, без выраженной интоксикации и лихорадки. Часто сопутствует фарингит, осиплость голоса, синусит. Характерен упорный кашель со слизисто-гнойной мокротой (коклюшеподобное течение). Скудность физикальных изменений в легких. Гемограмма — гиперлейкоцитоз или лейкопения, нейтрофилез со сдвигом влево, ускорение СОЭ. Серологические данные – ИФА: повышение титра IgM - к 5-7 дню, Ig А – на 10-14 день и IgG - на 15-20 сутки. Эффективность от антибиотиков, проникающих внутрь клетки (макролиды).
Слайд 30: ПНЕВМОЦИСТНАЯ ПНЕВМОНИЯ
Встречается у иммунодефицитных пациентов, а также у недоношенных или соматически ослабленных детей Клиника : на фоне синдрома интоксикации выраженная ДН – тахипноэ нарастает, в разгар заболевания ЧД=ЧСС, (их соотношение - 1 : 1), которое сопровождается вздутием грудной клетки. Рентгенологически - диффузное 2-х стороннее усиление очаговых теней с нечеткими контурами, участки локализованного вздутия, ателектазы, реже выявляется парциальный пневторокс. Эту картину рентгенологи описывают как «ватное легкое».
Слайд 31: НОЗОКОМИАЛЬНЫЕ ПНЕВМОНИИ
Чаще всего вызываются грам(-) возбудителями и метициллин-резистентными стафилококками (MRSA). Основной источник заражения сам больной, у которого нарушен биоценоз дыхательных путей применяемым антибиотиком, что облегчает их заселение устойчивой флорой (аутофлора). В ряде случаев имеет место заселение дыхательных путей больничной флорой: при манипуляциях аэрогенно и контактным путем. Группы риска : пациенты с иммунодефицитными состояниями, врожденными пороками сердца, с поражением ЦНС, дети грудного возраста.
Слайд 32
КЛИНИКА НОЗОКОМИАЛЬНЫХ ПНЕВМОНИЙ Лихорадка фебрильная или субфебрильной Часто на фоне ринита, конъюнктивита и фарингита. Часто признаки бронхита и небольшой обструкции бронхов. Локальные изменения (ослабленное или жесткое дыхание, укорочение перкуторного звука) У 20% пациентов отмечается крайне тяжелое состояние и у 30% - тяжелое. Общий анализ крови – у половины больных лейкоцитоз отсутствует, СОЭ до 10 мм/ч. Рентгенологически - высокий удельный вес небольших по объему негомогенных поражений. Процесс часто двусторонний. Рентгенологические изменения развиваются постепенно и появляются на 2-3-й день болезни.
Слайд 33: ЛЕЧЕНИЕ ПНЕВМОНИИ
Принципы терапии : режим этиотропная терапия – антибиотикотерапия патогенетическая терапия симптоматическая терапия Показания к госпитализации: Тяжесть состояния; отказ от еды, цианоз, одышка, превышающая в 2 раза возрастную норму, стонущее дыхание, снижение АД, осложнения, выраженная дегидратация; - Дети и подростки с тяжелыми сопутствующими заболеваниями; - Дети первых 6 месяцев жизни; - Больные с легочным инфильтратом, не ответившие на стартовую антибактериальную терапию в течение 48 часов; - Социальные условия
Слайд 34: РЕЖИМ
постельный с расширением после нормализации температуры ; регулярное проветривание помещения, холодный воздух способствует углублению и урежению дыхания. общий режим назначается при быстрой обратной динамике с 6-10 дня болезни ; большие физические нагрузки допустимы через 6 недель при нетяжелой и 12 недель после осложненной пневмонии; в течение этого времени восстанавливается легочный кровоток.
Слайд 35: ПРИНЦИПЫ АНТИБИОТИКОТЕРАПИИ
Антибактериальную терапию при установленном диагнозе пневмония или при подозрении на нее начинают немедленно. Показаниями к замене антибиотика является отсутствие эффекта от препарата в течение 36-48 ч при нетяжелой и 72 ч при тяжелой пневмонии. Смена антибиотика необходима в случае: сохранения температуры > 38 о С при ухудшении состояния и/или нарастании изменений в легких. 3. Длительность антибиотикотерапии должна быть достаточной для подавления жизнедеятельности возбудителя. Длительность курса при внебольничной пневмонии составляет 7-10 дней. При неосложненной внутрибольничной - до 14 дней, при осложненной – до 14-20 дней. 4. Выбор антибиотика проводится эмпирически и зависимости от предполагаемой этиологии возбудителя.
Слайд 36: СПОСОБЫ ВВЕДЕНИЯ АНТИБИОТИКОВ
При внебольничных пневмониях используются препараты для орального применения (амоксициллин, защищенные пенициллины, макролиды, цефалоспорины II - III поколения). При пневмониях с выраженной лихорадкой и интоксикацией начинают с парентерального пути введения с последующим переводом (через 1-2 дня после нормализации температуры тела) на оральный прием - «ступенчатый» метод. Предпочтительна антибактериальная монотерапия. При тяжелых осложненных формах показано внутривенное применение антибиотиков. Переход на оральный прием («ступенчатая» терапия) возможен на 5-7 день нормализации температуры.
Слайд 37: Внебольничные пневмонии у детей 1 - 6 мес
Препараты выбора при типичной пневмонии : – защищенные пенициллины (амоксициллин/клавуланат); - цефалоспорины II поколения (цефуроксим) – Ш поколения (цефотаксим, цефоперазон, цефтазидим, цефтриаксон) ; тяжелое течение - комбинированная терапия цефалоспорины II - III поколения+ аминогликозид (амикацин, нетромицин, тобрамицин). - защищенные пенициллины + аминогликозид Препараты выбора при атипичной пневмонии : –макролиды (кларитромицин, азатромицин, джозамицин); - при пневмоцистной этиологии - ко-тримоксазол.
Слайд 38: Внебольничные пневмонии у детей 6 мес - 15 лет
Внутрь : - Амоксициллин, Амоксициллин / клавуланат, Макролид Парентерально : Цефалоспорины II - IV поколения Карбопенем Линкозамид Пневмонии, осложненные деструкцией и плевритом : ЦС II-IV поколения + аминогликозид, Карбопенем II - III поколения + аминогликозид Атипичная пневмония: – макролиды (азитромицин, кларитромицин, рокситромицин, джосамицин, мидекамицин).
Слайд 39: Внутрибольничные (нозокомиальные) пневмонии
Препараты выбора при типичной пневмонии : – ингибитор-защищенные цефалоспорины III поколения – цефоперазон/сульбактам (сульперазон), цефалоспорины IV поколения (цефепим), карбапенемы (имипенем/циластатин, меропенем), фторхинолоны (ципрофлоксацин). при подозреваемой или подтвержденной грамположительной флоре : оксазолидиноны (линезолид), гликопептиды (ванкомицин). Препараты выбора при атипичной пневмонии: - детям с 12 лет и младше только по жизненным показаниям фторхинолоны (ципрофлоксацин).
Слайд 40: ПАТОГЕНЕТИЧЕСКАЯ ТЕРАПИЯ
Включает в себя : дезинтоксикационная терапия коррекция метаболических нарушений коррекция микроциркуляторных и гемодинамических расстройств устранение гипоксии иммунокоррекция.
Слайд 41
С целью дезинтоксикации проводится оральная гидратация ( оралит, регидрон, энтеродез ) Суточный объем жидкости - 700-1000 мл. Показания для инфузионной терапии: - эксикоз; коллапс; нарушение микроциркуляции; - угроза ДВС c индрома. Объем инфузии - 20-30 мл/кг в сутки. Коррекция КОС – при ацидозе (4% раствор гидрокарбоната натрия) Для коррекции микроциркуляторных расстройств : 10 % глюкоза пополам с солевыми растворами и добавлении коллоидов. Соотношение коллоидов и кристаллоидов 1:1. Количество реополиглюкина повышается до 20 мл/кг. Для борьбы с гипоксемией - оксигенотерапия, (через носовой катетер, а детям раннего возраста в кислородной палатке). Иммунотерапия - иммуноглобулин для в / в введения : показан при снижении иммуноглобулинов, септическом состоянии.
Слайд 42: СИМПТОМАТИЧЕСКАЯ ТЕРАПИЯ
Жаропонижающие средства не рекомендуются (затрудняет оценку эффективности лечения). Исключение – фебрильные судороги, дети до 3 мес при t > 38 о С, тяжелые заболевания сердца и легких при t > 38,5 о С, гипертермическое состояние: повышение t > 40 о С. Назначать парацетамол (10-15 мг/кг), ибупрофен (5-10 мг/кг). По показаниям : анальгин (0,1 мл/год) При судорогах : - седуксен (0,5 мг/кг); сульфат магния (25% р-р 0,2 мг/кг); оксибутират натрия (100-150 мг/кг). Муколитики способствуют разжижению и отхождению мокроты, показаны при влажном непродуктивном кашле внутрь или в ингаляциях (амброгексал, бромгексин, ацетилцистеин). Физиотерапия (УВЧ, электрофорез). Процедуры излишни, они затягивают пребывание в стационаре и создают угрозу суперинфекции в поликлинике.
Слайд 43: ВАКЦИНОПРОФИЛАКТИКА ПНЕВМОНИЙ
Для профилактики пневмококковой инфекции используют 2 вида вакцин: полисахиридные и конъюгированные. Полисахаридная 23-валентная вакцина ( Пневмо-23 ) – это смесь очищенных полисахаридов в 23 серотипов пневмококка для детей с 2-х лет и взрослых. Необходима одна доза– 0,5 мл. Ревакцинация по показаниям через 5 лет. Иммунизация 7 валентной конъюгированной пневмококковой вакциной ( Превенар ) проводится детям с 2-х месяцев. Трехкратно в возрасте: 2 мес, 4,5 мес и 7 мес. Ревакцинация в 15 месяцев. При начале вакцинации от 1 года до 2-х лет вакцинацию проводят 2-х кратно с интервалом 1,5-2 месяца, а детям начинающим вакцинацию в возрасте 2-5 лет достаточно однократного введения.