Слайд 2: Статистика
Частота опухолей мочевого пузыря составляет 1-8%. Мужчины болеют в 3-10 раз чаще женщин. Заболевание наиболее часто выявляется в возрасте 60-80 лет.
Слайд 3: Этиология и патогенез
Ароматические амины Курение Хроническая инфекция мочевых путей Обструкция мочевых путей Прием фенацетина Работники кожевенного, текстильного, резинового, лакокрасочного производства имеют повышенных риск развития рака мочевого пузыря Имеется повышенный риск
Слайд 4: Классификация
Различают доброкачественные опухоли мочевого пузыря: • переходно-клеточная папиллома, • плоскоклеточная папиллома злокачественные опухоли мочевого пузыря • переходно-клеточный рак (наиболее часто встречаемый) плоскоклеточный рак аденокарцинома Доброкачественные эпителиальные опухоли мочевого пузыря относят к числу предраковых заболеваний.
Слайд 5: Классификация
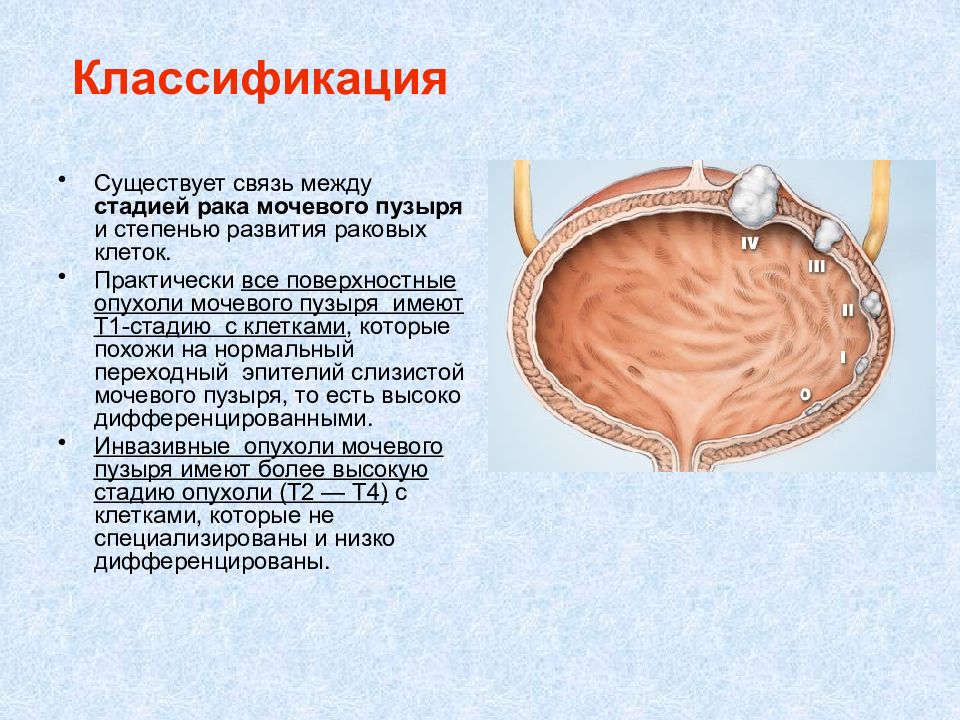
Существует связь между стадией рака мочевого пузыря и степенью развития раковых клеток. Практически все поверхностные опухоли мочевого пузыря имеют Т1-стадию с клетками, которые похожи на нормальный переходный эпителий слизистой мочевого пузыря, то есть высоко дифференцированными. Инвазивные опухоли мочевого пузыря имеют более высокую стадию опухоли (Т2 — Т4) с клетками, которые не специализированы и низко дифференцированы.
Слайд 6: Классификация
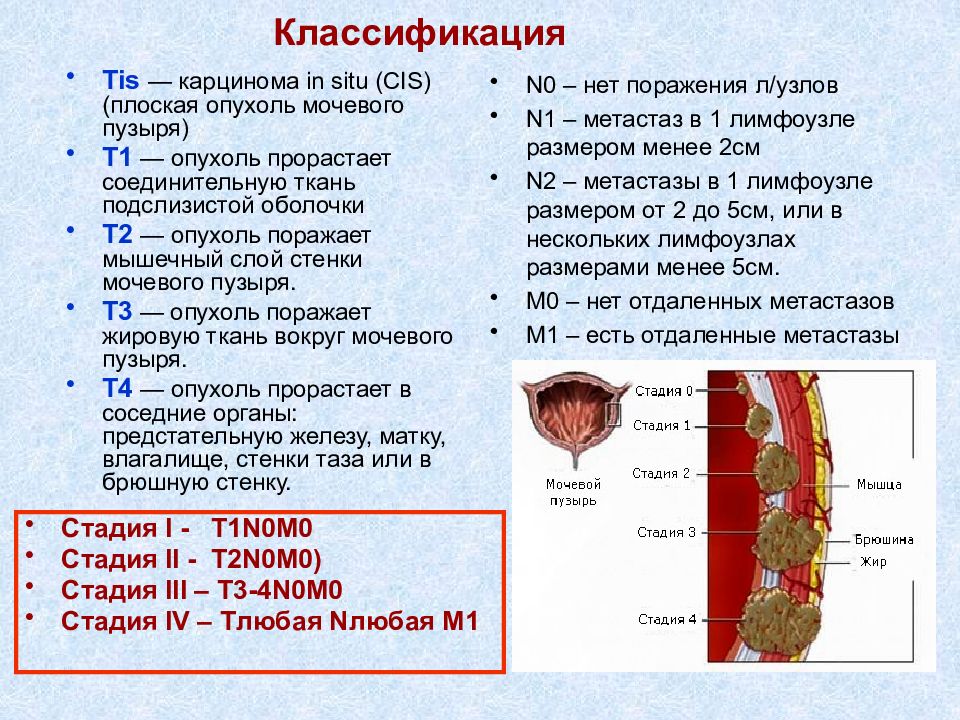
Тis — карцинома in situ (CIS) (плоская опухоль мочевого пузыря) Т1 — опухоль прорастает соединительную ткань подслизистой оболочки Т2 — опухоль поражает мышечный слой стенки мочевого пузыря. Т3 — опухоль поражает жировую ткань вокруг мочевого пузыря. Т4 — опухоль прорастает в соседние органы: предстательную железу, матку, влагалище, стенки таза или в брюшную стенку. N0 – нет поражения л/узлов N1 – метастаз в 1 лимфоузле размером менее 2см N2 – метастазы в 1 лимфоузле размером от 2 до 5см, или в нескольких лимфоузлах размерами менее 5см. М0 – нет отдаленных метастазов М1 – есть отдаленные метастазы Стадия I - T 1 N 0 M 0 Стадия II - T 2 N 0 M0) Стадия III – T 3-4 N 0 M0 Стадия IV – T любая N любая M1 Классификация
Слайд 7: Патологическая анатомия
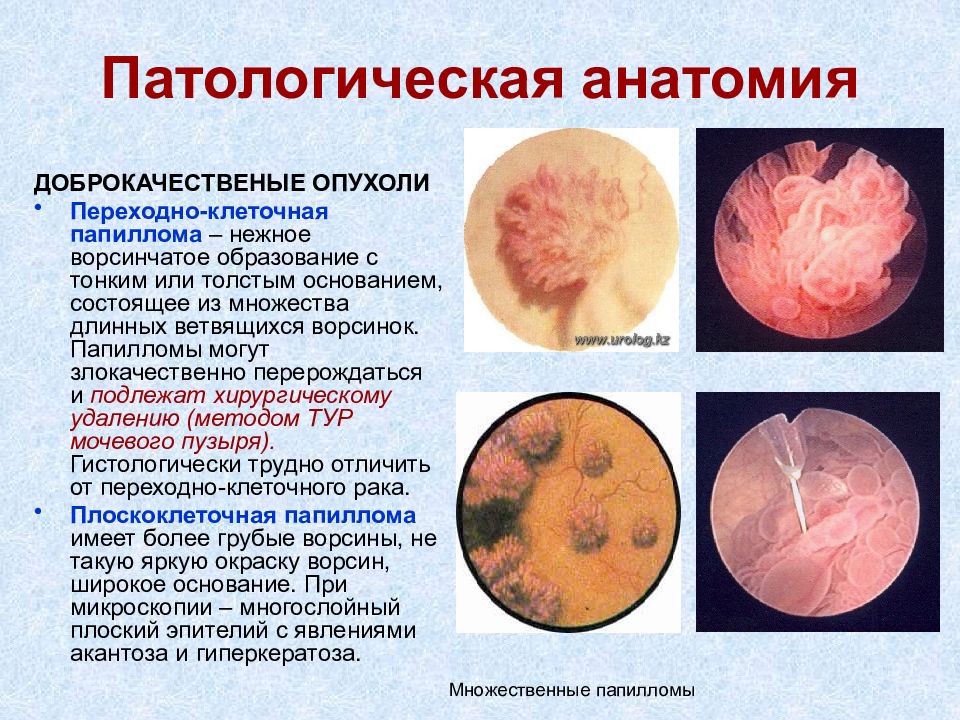
ДОБРОКАЧЕСТВЕНЫЕ ОПУХОЛИ Переходно-клеточная папиллома – нежное ворсинчатое образование с тонким или толстым основанием, состоящее из множества длинных ветвящихся ворсинок. Папилломы могут злокачественно перерождаться и подлежат хирургическому удалению (методом ТУР мочевого пузыря). Гистологически трудно отличить от переходно-клеточного рака. Плоскоклеточная папиллома имеет более грубые ворсины, не такую яркую окраску ворсин, широкое основание. При микроскопии – многослойный плоский эпителий с явлениями акантоза и гиперкератоза. Патологическая анатомия Множественные папилломы
Слайд 8: Патологическая анатомия
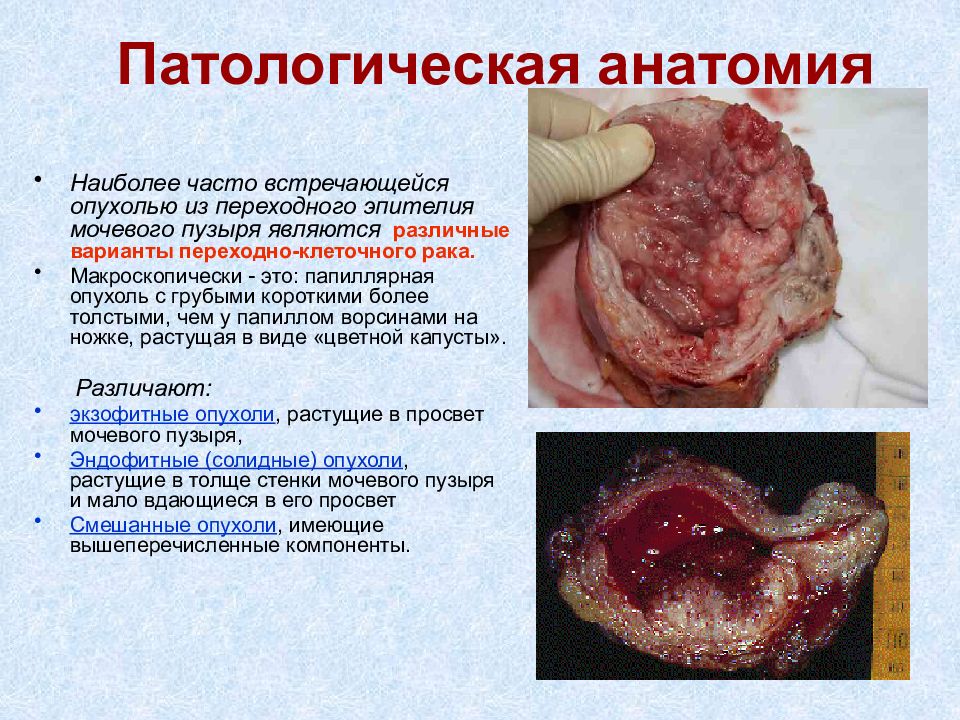
Наиболее часто встречающейся опухолью из переходного эпителия мочевого пузыря являются различные варианты переходно-клеточного рака. Макроскопически - это: папиллярная опухоль с грубыми короткими более толстыми, чем у папиллом ворсинами на ножке, растущая в виде «цветной капусты». Различают: экзофитные опухоли, растущие в просвет мочевого пузыря, Эндофитные (солидные) опухоли, растущие в толще стенки мочевого пузыря и мало вдающиеся в его просвет Смешанные опухоли, имеющие вышеперечисленные компоненты.
Слайд 9
Рак мочевого пузыря метастазирует в основном по лимфатическим путям. Поражаются тазовые забрюшинные лимфоузлы. Главное склонен быстро распространяться на окружающие пузырь ткани. Отдаленные метастазы наблюдаются относительно редко, в основном поражаются легкие, печень, кости. Рецидивы опухоли могут развиваться как после лучевого, так и хирургического лечения.
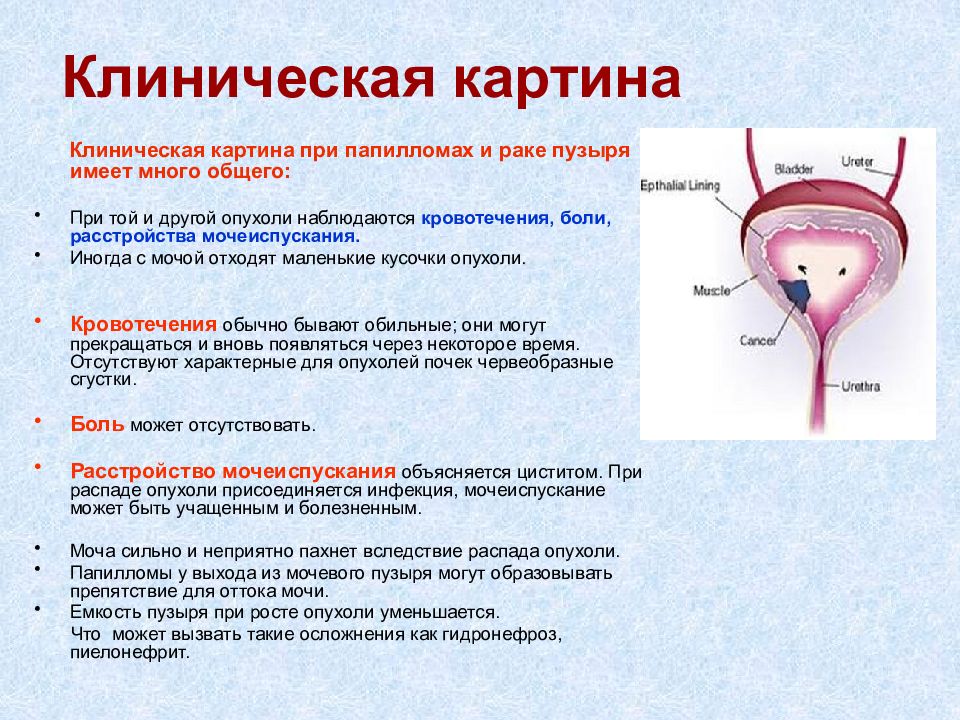
Слайд 10: Клиническая картина
Клиническая картина при папилломах и раке пузыря имеет много общего: При той и другой опухоли наблюдаются кровотечения, боли, расстройства мочеиспускания. Иногда с мочой отходят маленькие кусочки опухоли. Кровотечения обычно бывают обильные; они могут прекращаться и вновь появляться через некоторое время. Отсутствуют характерные для опухолей почек червеобразные сгустки. Боль может отсутствовать. Расстройство мочеиспускания объясняется циститом. При распаде опухоли присоединяется инфекция, мочеи спускание может быть учащенным и болезненным. Моча сильно и неприятно пахнет вследствие распада опухоли. Папилломы у выхода из мочевого пузыря могут образовывать препятствие для оттока мочи. Емкость пузыря при росте опухоли уменьшается. Что может вызвать такие осложнения как гидронефроз, пиелонефрит.
Слайд 11: Гематурия
Наиболее типична безболезненная макрогематурия (возникает внезапно, без видимых причин). Может быть кратковременной, со сгустками или без, необильной в виде примеси крови и не сопровождаться дизурическими расстройствами. Может носить профузный характер с образованием бесформенных сгустков, отхождение которых по уретре болезненно. Может быть прерывание струи мочи или проявляться в виде «симптома захлопывания» (прерывание струи мочи на фоне мочеиспускания, а после перемены положения тела струя восстанавливается) В отдельных случаях сгустки могут полностью заполнить полость мочевого пузыря, вызывая его перерастяжение. Появляются сильные боли и позывы к мочеиспусканию (ТАМПОНАДА МОЧЕВОГО ПУЗЫРЯ) Клиническая картина
Слайд 12: Дизурический симптом
Расстройства мочеиспускания: Чаще всего наблюдается учащенное болезненное мочеиспускание ( особенно при инфильтративном росте, сопровождающемся перифокальным воспалением) Уменьшение емкости мочевого пузыря и поражение шейки – основные причинные факторы, приводящие к учащению мочеиспускания. При сдавлении и прорастании опухолью шейки мочевого пузыря может наблюдаться урежение мочеиспускания Клиническая картина
Слайд 13: Боли
Проявления болевого синдрома могут быть на всех стадиях заболевания. Рези, боли, жжение – более характерны для запущенных стадий (изъязвление опухоли и присоединение инфекции) Боли локализуются в надлобковой области, промежности, пояснично-крестцовом отделе позвоночника постепенно нарастают, становятся постоянными, трудно снимаемыми аналгетиками. При сдавлении устьев мочеточников возникают боли в пояснице в результате развития гидронефроза Клиническая картина
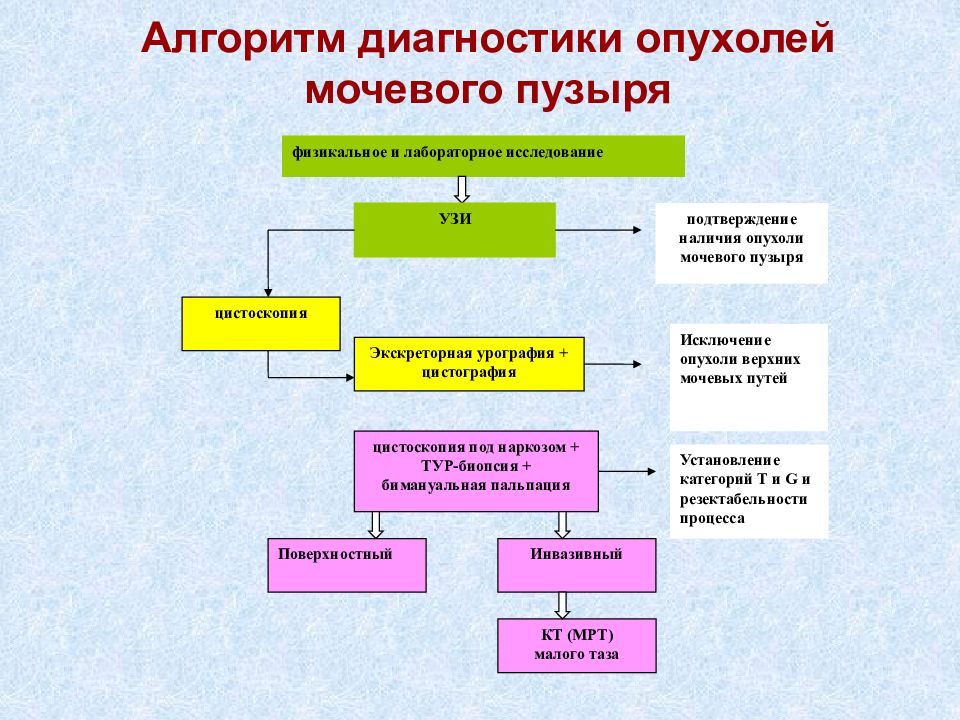
В настоящее время обязательный объем обследования включает: Физикальное обследование Пальпаторное исследование прямой кишки Лабораторные анализы (крови, мочи, б/х анализы крови, ЭКГ для оценки общего состояния). Биохимические исследования крови (мочевина, креатинин) - позволяет оценить функциональную способность почек Бактериологический посев мочи - необходим для исключения инфекции мочевых путей. Цитологическое исследование мочи (в 40% случаев в осадке мочи выявить опухолевые клетки). УЗИ мочевого пузыря, Цистоскопия, Биопсия (при выявлении изменений слизистой оболочки мочевого пузыря). При гистологической верификации рака мочевого пузыря для оценки местного и отдаленного распространения онкологического процесса применяют: рентгенографию грудной клетки, УЗИ органов брюшной полости, забрюшинного пространства (трансректальное, трансвагинальное УЗИ) МРТ малого таза, сцинтиграфию костей скелета (при наличии жалоб). По показаниям выполняют ФГДС, колоноскопию
физикальное и лабораторное исследование УЗИ подтверждение наличия опухоли мочевого пузыря цистоскопия Экскреторная урография + цистография цистоскопия под наркозом + ТУР-биопсия + бимануальная пальпация Установление категорий Т и G и резектабельности процесса Инвазивный Исключение опухоли верхних мочевых путей Поверхностный КТ (МРТ) малого таза
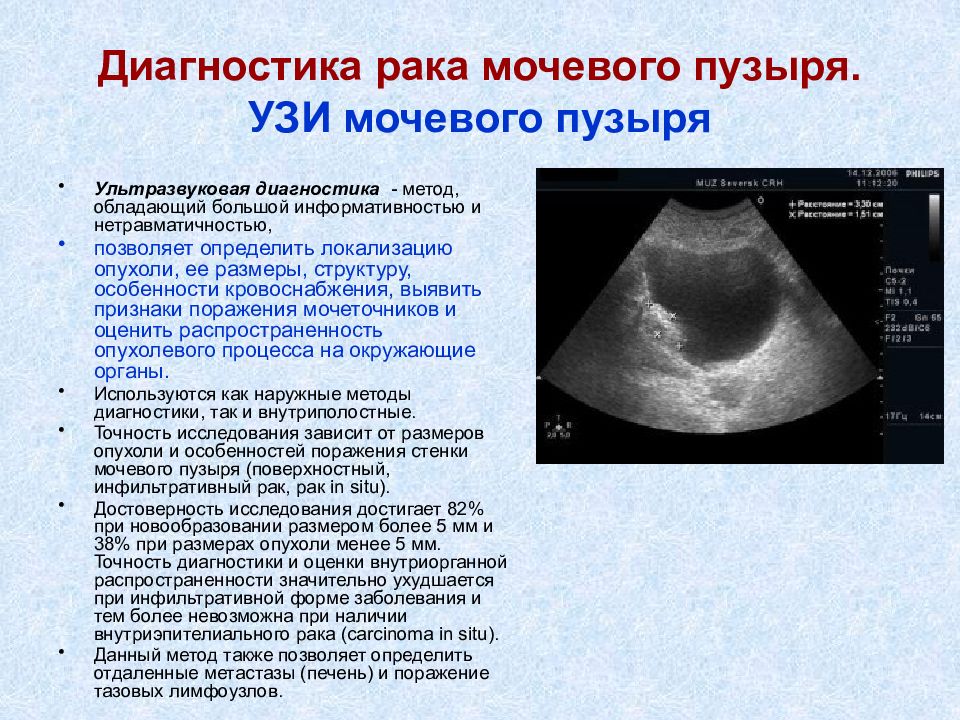
Слайд 16: Диагностика рака мочевого пузыря. УЗИ мочевого пузыря
Ультразвуковая диагностика - метод, обладающий большой информативностью и нетравматичностью, позволяет определить локализацию опухоли, ее размеры, структуру, особенности кровоснабжения, выявить признаки поражения мочеточников и оценить распространенность опухолевого процесса на окружающие органы. Используются как наружные методы диагностики, так и внутриполостные. Точность исследования зависит от размеров опухоли и особенностей поражения стенки мочевого пузыря (поверхностный, инфильтративный рак, рак in situ). Достоверность исследования достигает 82% при новообразовании размером более 5 мм и 38% при размерах опухоли менее 5 мм. Точность диагностики и оценки внутриорганной распространенности значительно ухудшается при инфильтративной форме заболевания и тем более невозможна при наличии внутриэпителиального рака (carcinoma in situ). Данный метод также позволяет определить отдаленные метастазы (печень) и поражение тазовых лимфоузлов.
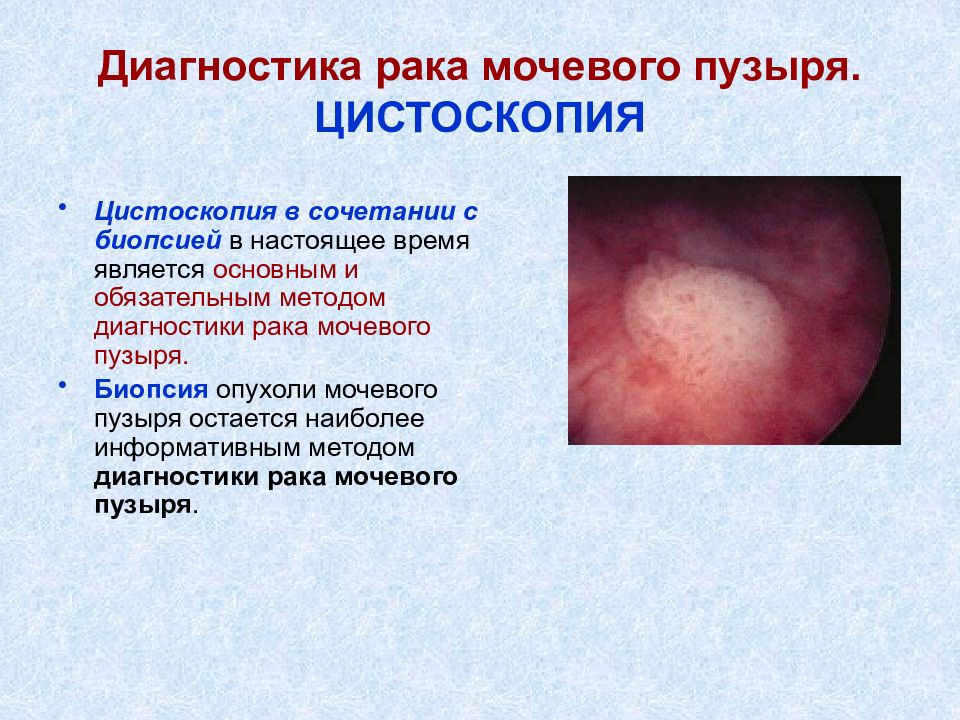
Слайд 17: Диагностика рака мочевого пузыря. ЦИСТОСКОПИЯ
Цистоскопия в сочетании с биопсией в настоящее время является основным и обязательным методом диагностики рака мочевого пузыря. Биопсия опухоли мочевого пузыря остается наиболее информативным методом диагностики рака мочевого пузыря.
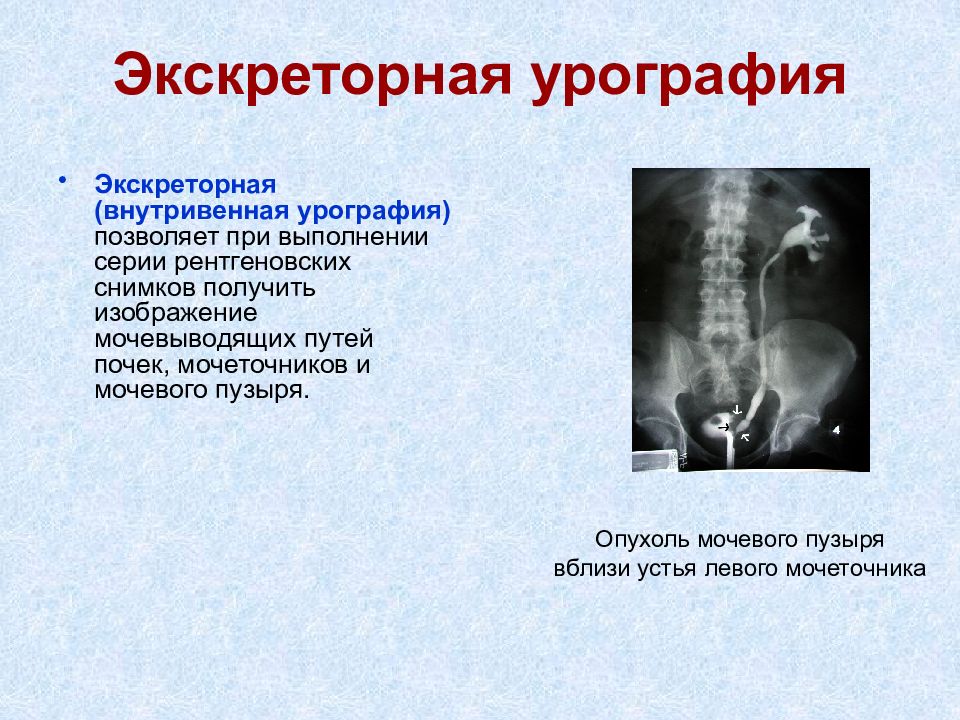
Слайд 18: Экскреторная урография
Экскреторная (внутривенная урография) позволяет при выполнении серии рентгеновских снимков получить изображение мочевыводящих путей почек, мочеточников и мочевого пузыря. Опухоль мочевого пузыря вблизи устья левого мочеточника
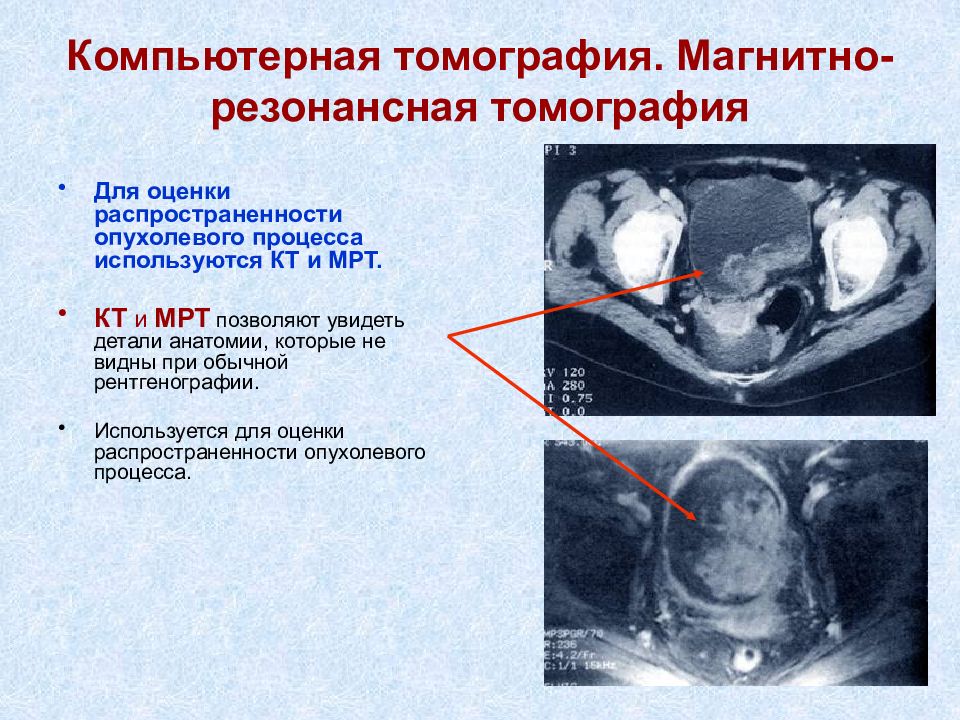
Слайд 19: Компьютерная томография. Магнитно-резонансная томография
Для оценки распространенности опухолевого процесса используются КТ и МРТ. КТ и МРТ позволяют увидеть детали анатомии, которые не видны при обычной рентгенографии. Используется для оценки распространенности опухолевого процесса.
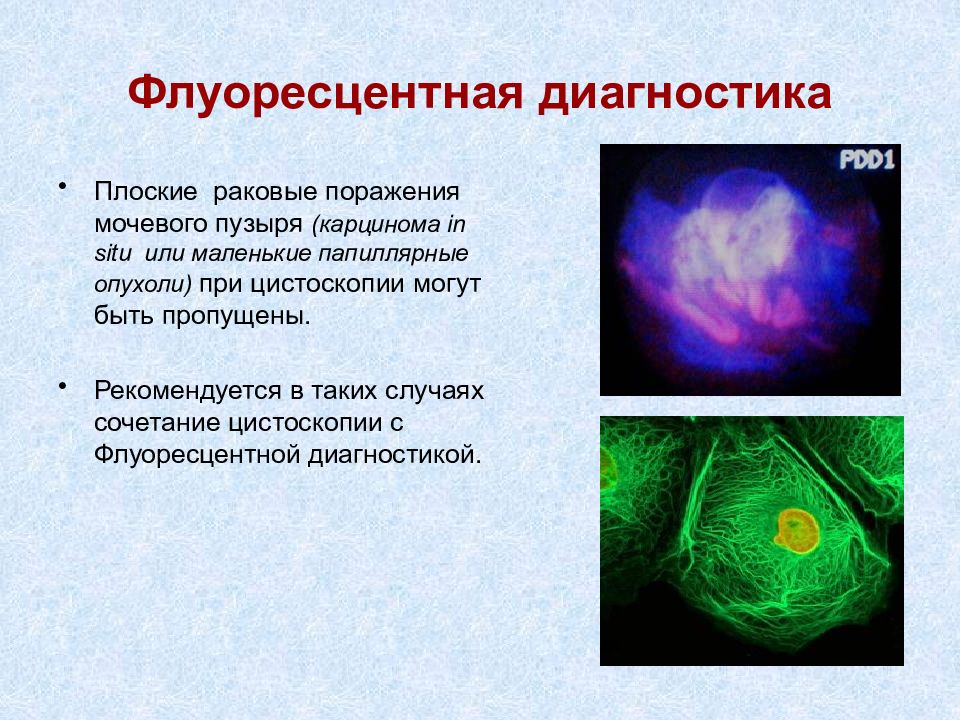
Слайд 20: Флуоресцентная диагностика
Плоские раковые поражения мочевого пузыря (карцинома in situ или маленькие папиллярные опухоли) при цистоскопии могут быть пропущены. Рекомендуется в таких случаях сочетание цистоскопии с Флуоресцентной диагностикой.
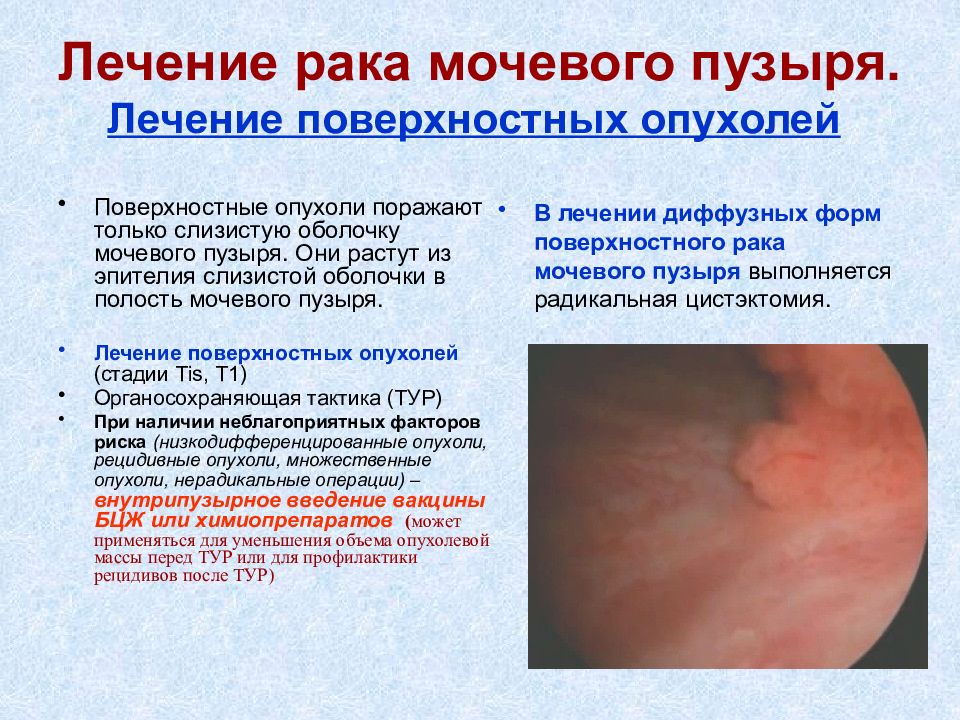
Слайд 21: Лечение рака мочевого пузыря. Лечение поверхностных опухолей
Поверхностные опухоли поражают только слизистую оболочку мочевого пузыря. Они растут из эпителия слизистой оболочки в полость мочевого пузыря. Лечение поверхностных опухолей (стадии Т is, Т1) Органосохраняющая тактика (ТУР) При наличии неблагоприятных факторов риска (низкодифференцированные опухоли, рецидивные опухоли, множественные опухоли, нерадикальные операции) – внутрипузырное введение вакцины БЦЖ или химиопрепаратов ( может применяться для уменьшения объема опухолевой массы перед ТУР или для профилактики рецидивов после ТУР) В лечении диффузных форм поверхностного рака мочевого пузыря выполняется радикальная цистэктомия.
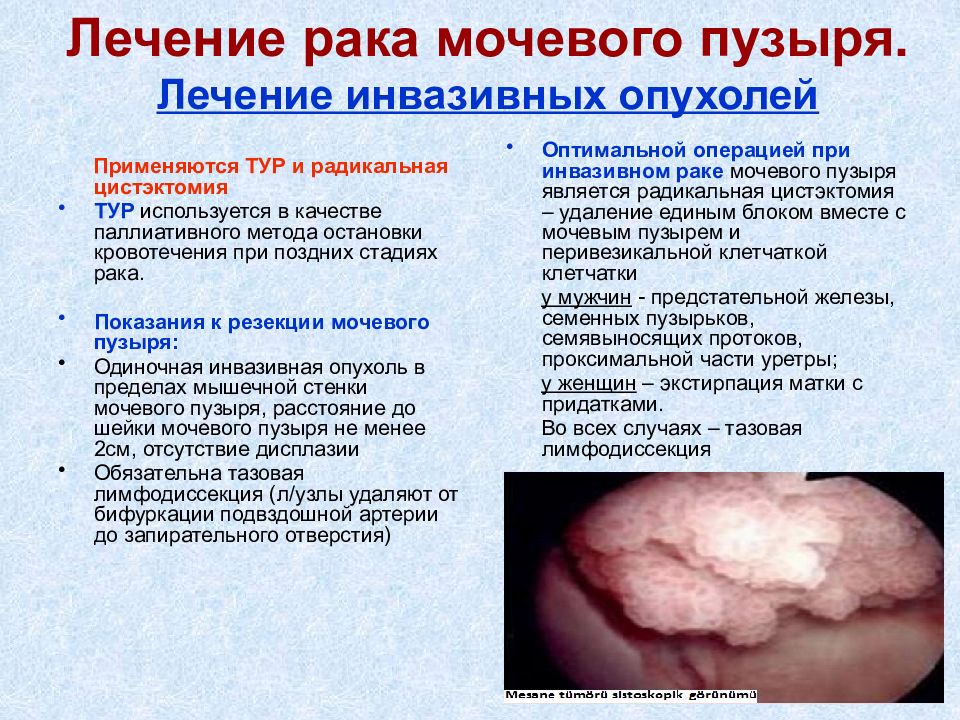
Слайд 22: Лечение рака мочевого пузыря. Лечение инвазивных опухолей
Применяются ТУР и радикальная цистэктомия ТУР используется в качестве паллиативного метода остановки кровотечения при поздних стадиях рака. Показания к резекции мочевого пузыря: Одиночная инвазивная опухоль в пределах мышечной стенки мочевого пузыря, расстояние до шейки мочевого пузыря не менее 2см, отсутствие дисплазии Обязательна тазовая лимфодиссекция (л/узлы удаляют от бифуркации подвздошной артерии до запирательного отверстия) Оптимальной операцией при инвазивном раке мочевого пузыря является радикальная цистэктомия – удаление единым блоком вместе с мочевым пузырем и перивезикальной клетчаткой клетчатки у мужчин - предстательной железы, семенных пузырьков, семявыносящих протоков, проксимальной части уретры; у женщин – экстирпация матки с придатками. Во всех случаях – тазовая лимфодиссекция
Слайд 23: Лечение рака мочевого пузыря
Лучевая терапия может быть использована как самостоятельный метод ( в виде радикального, паллиативного, симптоматического курса) и как компонент комбинированного лечения Химио-лучевая терапия (в консервативном лечении). Лучевая терапия проводится одновременно с химиотерапией
Последний слайд презентации: Рак мочевого пузыря: Прогноз
Прогноз зависит от стадии процесса и характера проведенного лечения После радикальной операции 5-летняя выживаемость составляет 50%. Наилучшие результаты при комбинированном лечении (резекция мочевого пузыря с лучевой терапией) 5-летняя выживаемость при Т1-2 составляет 50-80%, при Т3-4 – 20-30%.