Первый слайд презентации: Синдром гипоплазии левых отделов сердца (СГЛС)
Слайд 2: Определение
Синдром гипоплазии левых отделов сердца (СГЛС) – ВПС, который представлен широким спектром недоразвития структур левого сердца.
Слайд 3: Морфологические критерии порока
СГЛС - комбинации шести следующих поражений с гипоплазией левого желудочка сердца: порок митрального клапана (выраженная гипоплазия; стеноз; атрезия); фиброэластоз структур левых отделов; порок аортального клапана (выраженная гипоплазия; стеноз; атрезия); гипоплазия восходящей аорты; гипоплазия/перерыв дуги аорты; коарктация аорты;
Слайд 4: Определения
Гипоплазия - термин, означающий недоразвитие ткани, органа или целого организма, обусловленное нарушениями в процессе эмбриогенеза. Атрезия - врождённое отсутствие или приобретенное заращение естественных отверстий и каналов в организме
Слайд 5: Эпидемиология
Четвертый по частоте среди врожденных пороков сердца Частота его в структуре всех врожденных пороков составляет от 4 до 9%. Распространенность данного синдрома на 1000 живорожденных составляет 0,162-0,163 Без хирургического вмешательства 25-30% детей с СГЛС погибают на первой неделе жизни. В периоде новорожденности при естественном течении порока погибает еще 30-35% детей. Суммарная смертность к концу периода новорожденности составляет около 60-65%
Слайд 6: Классификация
Выделяют анатомические подтипы: Аортальный и митральный стеноз Аортальная и митральная атрезия; Аортальная атрезия и митральный стеноз; Аортальный стеноз и митральная атрезия Комплекс гипоплазии левых отделов сердца – совокупность следующих шести критериев: гипоплазия митрального клапана без стеноза, гипоплазия левого желудочка, сужение выводного отдела левого желудочка, гипоплазия аортального клапана без стеноза, гипоплазия дуги аорты и наличие антеградного тока крови через левые отделы сердца и восходящую аорту
Слайд 7: Диагностика
на 16–18-й неделе беременности Физикальное обследование: признаки недостаточности кровообращения и/или дыхательной недостаточности (тахикардия; одышка; хрипы в легких; цианоз; увеличение границ печени). периферическим спазмом и низким артериальным давлением. при СГЛС характерен умеренный систолический шум по левому краю грудины (второй тон над аортой однокомпонентный, часто ослаблен или отсутствует)
Слайд 8: Лабораторная диагностика
Анализ газового состава капиллярной крови Общий анализ крови для определения исходного уровня гемоглобина, количества лейкоцитов и тромбоцитов Выполнение коагулограммы и для прогноза риска интра - и постоперационных кровотечений Биохимического исследования для определения уровня мочевины и креатинина плазмы для оценки экскреторной функции почек
Слайд 9: Инструментальная диагностика:
ЭХО-КГ не рекомендовано выполнение ангиокардиографии т.к. способствует развитию почечной недостаточности. Но! Делают исключение для атомалий коронарных артерий или БЦА В случае затруднения постановки диагноза, больным с СГЛС рекомендуются томографические методики (МРТ, КТ). КТ или МРТ проводят при пограничных размерах левых отделов сердца, что позволяет уточнить возможность выполнения операций двухжелудочковой коррекции и хирургическую тактику у данной группы пациентов
Слайд 10: Консервативное лечение
родоразрешение в специализированном стационаре, располагающем отделением реанимации новорожденных Перевод в ОРИТН
Слайд 11: Направления лечения:
Ликвидация легочной гипертензии: Признаки: (сатурация > 90%) обеднение системого кровотока ( лактат -ацидоз, артериальная гипотензия, олигурия) Рекомендована интубация пациента и начало ИВЛ воздухом (фракция кислорода 21%).
Слайд 12: Направления лечения:
Наполнение большого круга кровообращения: Организация венозного доступа Инфузия простогландина Е1 из расчета 0,005-0,02 мкг/кг/мин При сохранении показателей сатурации в пределах 75-85% рекомендовано вести пациентов данной группы на воздухе без дополнительной инсуфляции кислорода и ИВЛ
Слайд 14: Ликвидация гиповолемии
В случае возникновения признаков метаболических нарушений рекомендовано увеличение дозы простогландинов Е1 до 0,02-0,1 мкг/кг/мин, введение миорелаксантов в расчетных дозах и начало дополнительной инсуфляции кислорода во вдыхаемой смеси Данные изменения, как правило, обусловлены рестриктивным межпредсердным сообщением, которое необходимо подтвердить на ЭХО-КГ (градиент давления больше 10 мм рт. ст.). При высокой степени рестрикции показано выполнение баллонной атриосептостомии для стабилизации, что уменьшит легочную гипертензию и перенаправит кровоток справа налево
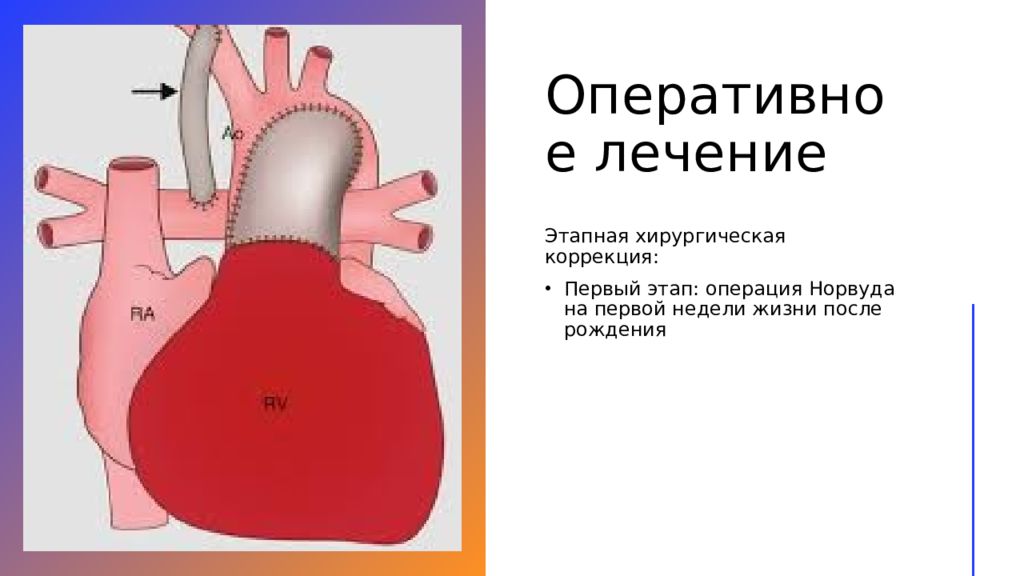
Слайд 15: Оперативное лечение
Этапная хирургическая коррекция: Первый этап: операция Норвуда на первой недели жизни после рождения
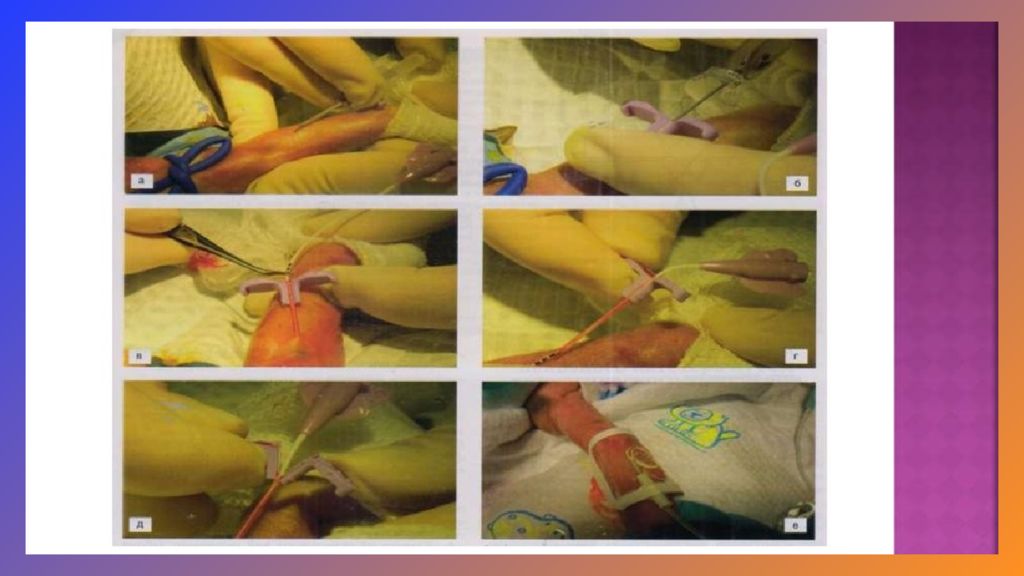
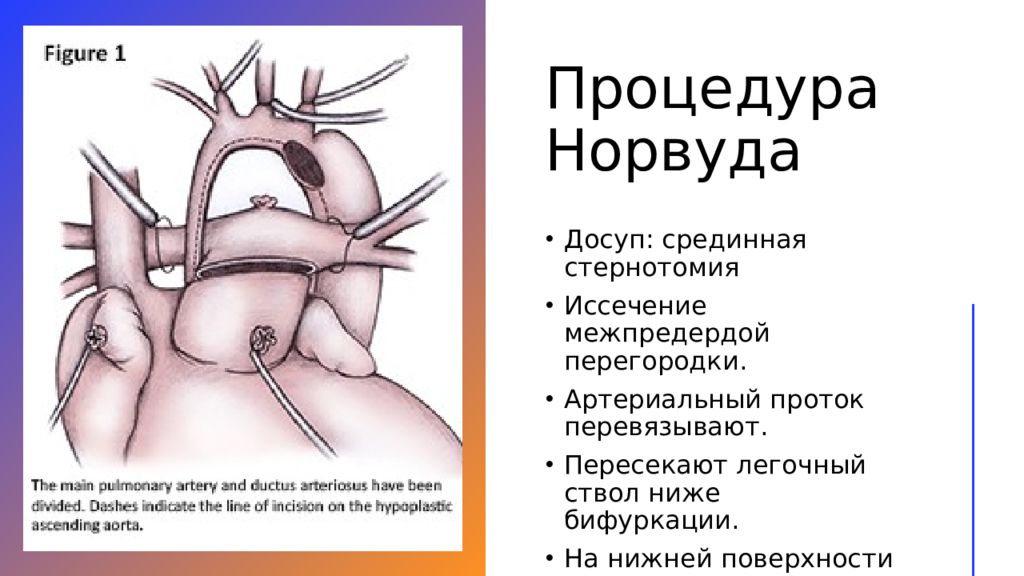
Слайд 16: Процедура Норвуда
Досуп : срединн ая стернотоми я Иссечение межпредердой перегородки. Артериальный проток перевязывают. Пересекают легочный ствол ниже бифуркации. На нижней поверхности аорты делают разрез.
Слайд 17
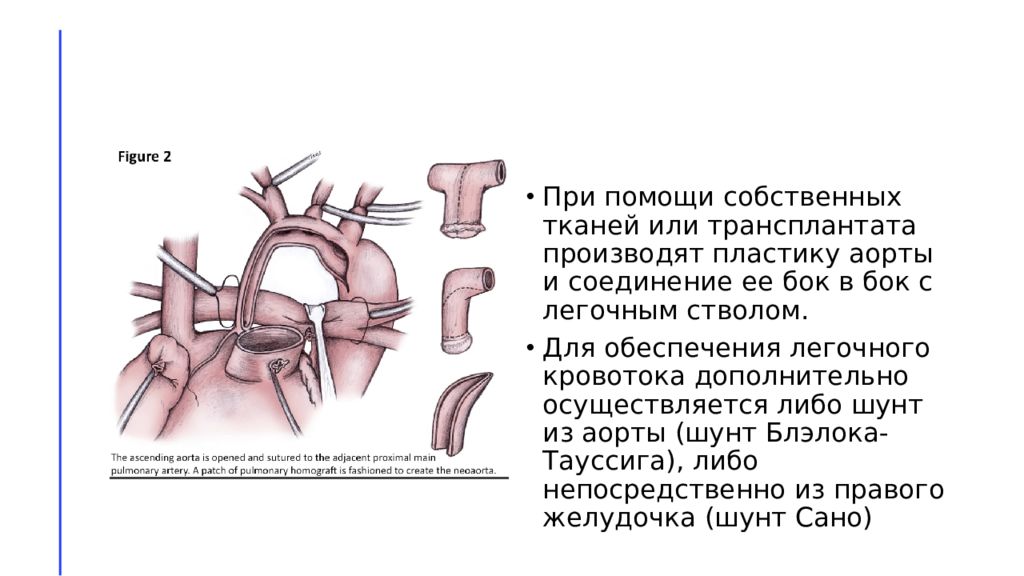
При помощи собственных тканей или трансплантата производят пластику аорты и соединение ее бок в бок с легочным стволом. Для обеспечения легочного кровотока дополнительно осуществляется либо шунт из аорты (шунт Блэлока-Тауссига ), либо непосредственно из правого желудочка (шунт Сано )
Слайд 18: Гемодинамика:
В левое предсердия впадают легочные вены, приносящие оксигенированную кровь. В правое предсердие впадают полые вены с венозной кровью. Кровь в поступает слево направо через ДМПП. В левый желудочек, а позже в неоаорту поступает смешанная кровь. Через шунт кровь попадает из системного кровотока в легочный
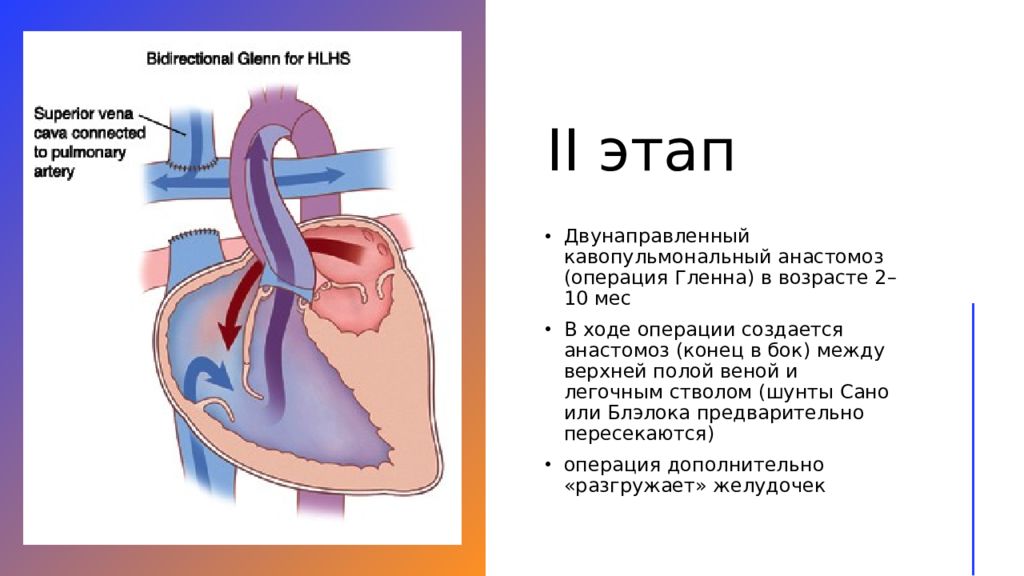
Слайд 19: II этап
Д вунаправленный кавопульмональный анастомоз (операция Гленна) в возрасте 2–10 мес В ходе операции создается анастомоз (конец в бок) между верхней полой веной и легочным стволом (шунты Сано или Блэлока предварительно пересекаются) операция дополнительно «разгружает» желудочек
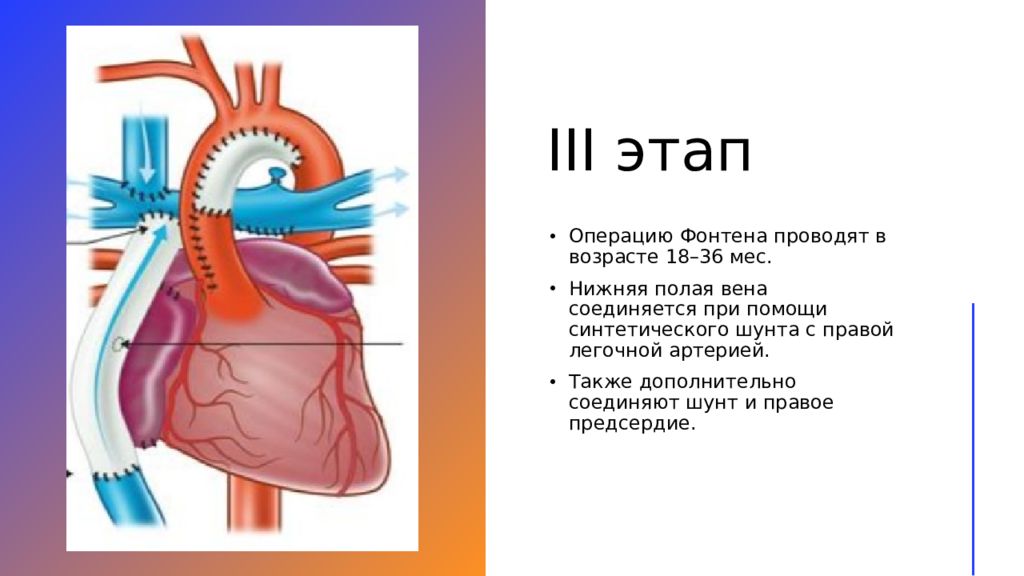
Слайд 20: III этап
Операцию Фонтена проводят в возрасте 18–36 мес. Нижняя полая вена соединяется при помощи синтетического шунта с правой легочной артерией. Также дополнитель но соединяют шунт и правое предсердие.
Слайд 21: Гемодинамика
В результате этапного лечения венозная кровь из большого круга кровообращения течет непосредственно в малый, минуя сердце. Выброс крови в большой круг кровообращения осуществляется правым желудочком.
Слайд 22: Иное лечение
При выраженном нарушении функции правого желудочка и/или выраженной дисфункции трехстворчатого клапана в качестве единственной альтернативы этапной коррекции рекомендовано выполнение пересадки сердца.