Первый слайд презентации: Болезнь кёнига
Подготовил: студент группы 502-91Б Насибуллин Р.Р.
Слайд 2: Определение
Болезнь Кёнига (рассекающий остеохондрит коленного сустава) — это очаговое идиопатическое изменение субхондральной кости, при котором примыкающей к ней суставной хрящ становится нестабильным или разрушается, приводя к изменениям самой кости. Это ортопедическое заболевание может спровоцировать преждевременное развитие остеоартрита. Впервые описано немецким хирургом Францем Кёнигом в 1888 году При рассекающем остеохондрите возможно поражение различных суставов — локтевых, голеностопных и тазобедренных. При болезни Кёнига повреждаются только коленные суставы.
Слайд 3
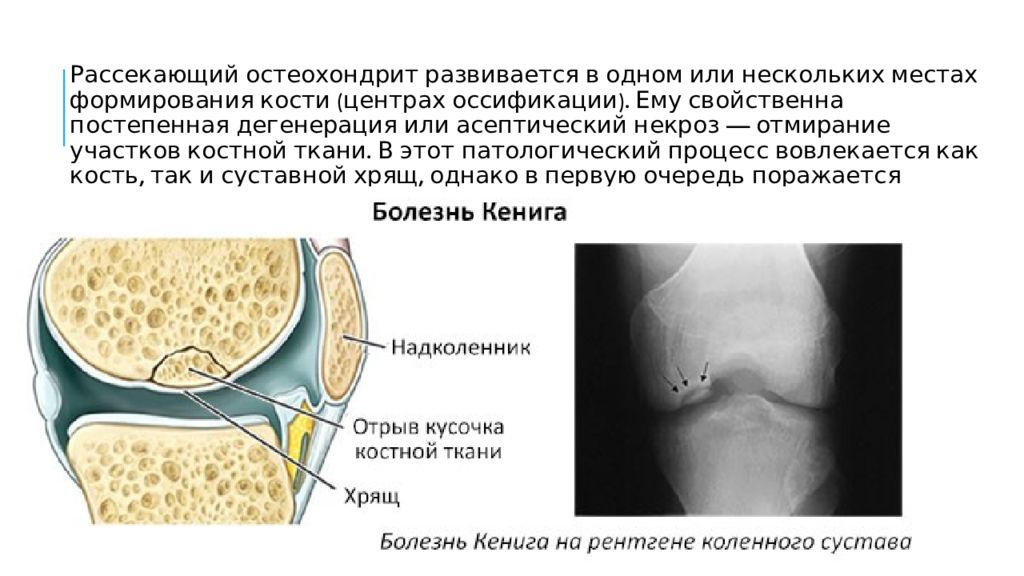
Рассекающий остеохондрит развивается в одном или нескольких местах формирования кости (центрах оссификации ). Ему свойственна постепенная дегенерация или асептический некроз — отмирание участков костной ткани. В этот патологический процесс вовлекается как кость, так и суставной хрящ, однако в первую очередь поражается субхондральная кость
Слайд 4: причины
Точная причина развития этой патологии доподлинно неизвестна до сих пор. Сегодня существуют различные теории возникновения болезни Кёнгиа, включая острые травмы, повторяющиеся микротравмы, генетический фактор, ишемию и нарушение остеохондральной оссификации. Чаще всего развитие заболевания провоцируют неоднократное травмирование. Поэтому к факторам риска заболевания относятся занятия такими видами спорта, которые чаще всего приводят к повреждениям колена — футбол, баскетбол, гимнастика, дзюдо, вольная борьба, тхэквондо, самбо и другие. На практике Болезнь Кёнига часто обнаруживается у пациентов, профессионально занимающихся танцами, а также курсантов военных училищ.
Слайд 5: классификация
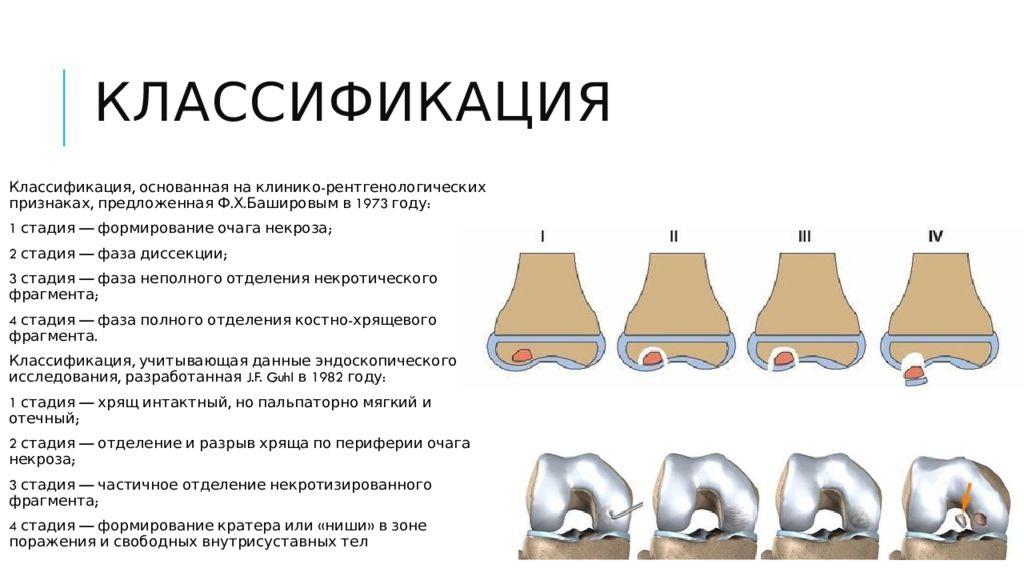
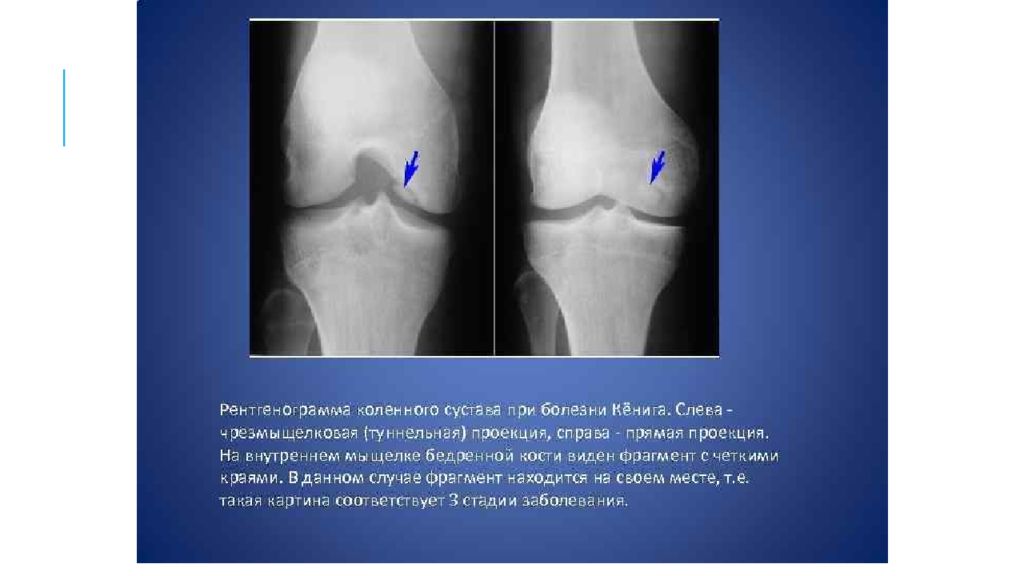
Классификация, основанная на клинико-рентгенологических признаках, предложенная Ф.Х.Башировым в 1973 году: 1 стадия — формирование очага некроза; 2 стадия — фаза диссекции ; 3 стадия — фаза неполного отделения некротического фрагмента; 4 стадия — фаза полного отделения костно-хрящевого фрагмента. Классификация, учитывающая данные эндоскопического исследования, разработанная J.F. Guhl в 1982 году: 1 стадия — хрящ интактный, но пальпаторно мягкий и отечный; 2 стадия — отделение и разрыв хряща по периферии очага некроза; 3 стадия — частичное отделение некротизированного фрагмента; 4 стадия — формирование кратера или «ниши» в зоне поражения и свободных внутрисуставных тел
Слайд 6: Клиническая картина
Клиническая картина болезни Кёнига может сильно варьироваться. Как правило, дети и подростки предъявляют жалобы на диффузную, неспецифическую боль в переднем отделе коленного сустава. Некоторые пациенты сталкиваются с перемежающимися болезненными ощущениями в колене, которые сопровождаются блокированием сустава и его периодичной отёчностью. Подобные признаки заболевания могут возникать в обоих коленных суставах, но, как показывает практика, симптоматика возникает поочерёдно: сначала беспокоит один сустав, и через какое-то время присоединяется второй. В начале заболевания боль и отёк в поражённом суставе проявляют себя более ярко при физической активности. В запущенной стадии эти симптомы беспокоят пациента постоянно, боли становятся ноющими.
Слайд 7
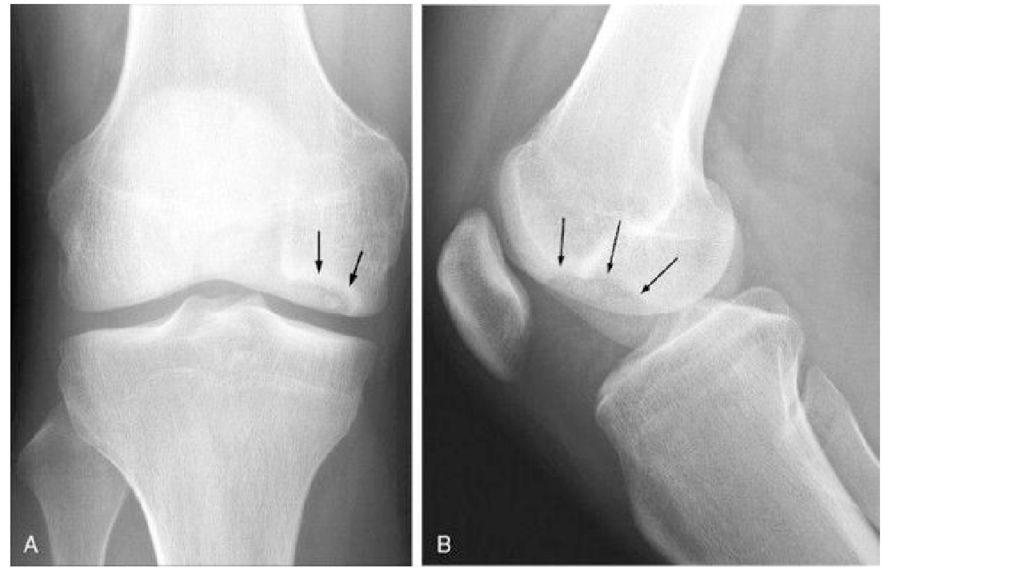
Крайняя степень осложнения данного заболевания — это деформирующий артроз с нарушением двигательной активности (блокадой сустава) и изменением оси конечности в целом. Нарушение биомеханики сустава из-за асептического некроза субхондральной кости и наличие свободных тел внутри сустава приводят к развитию деформирующего гонартроза. Его первым клиническим симптомом является боль, усиливающаяся при физической нагрузке, хромота, особенно при спуске по лестнице. Пациенты отмечают "блоки" коленного сустава и чувство инородного тела в нём. На рентгенограммах можно обнаружить сужение суставной щели, внутрисуставные тела и остеосклероз.
Слайд 8: диагностика
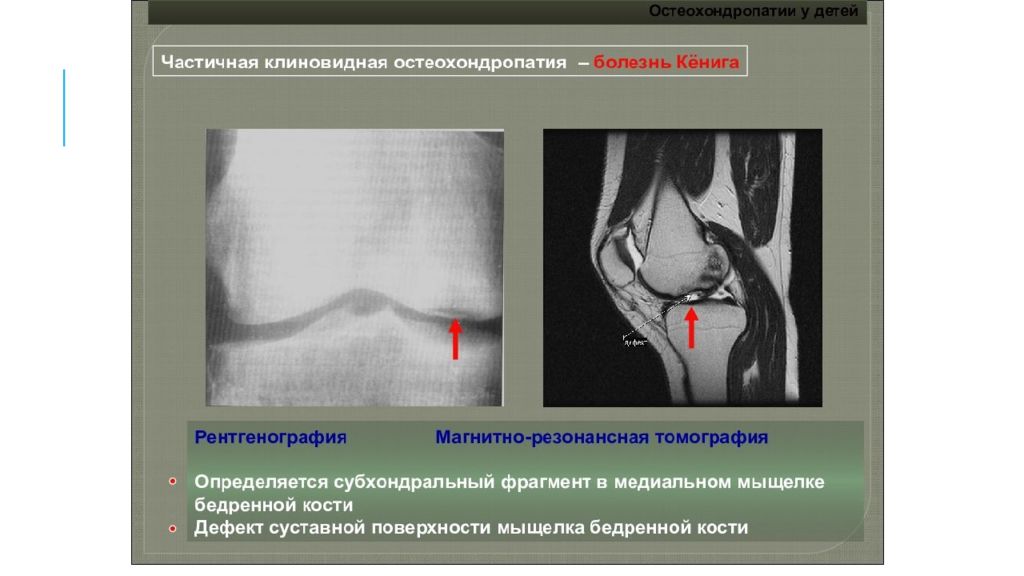
По характеру боли во время осмотра можно определить область поражения: при вовлечении внутреннего мыщелка бедра болевая зона располагается по передненаружной поверхности сустава; при поражении надколенника возникают фронтальные боли; при отшнуровавшемся внутрисуставном теле беспокоят острые болезненные ощущения, локализация которых зависит от расположения ущемлённого фрагмента. Инструментальная диагностика начинается с рентгенографии сустава в прямой и боковой проекциях, а также в специальных укладках — рентгенография в заднепередней проекции при сгибании в колене до 45° и аксиальная (осевая) рентгенограмма надколеннико -бедренного сустава. Рекомендуется проводить рентгенографию обоих коленных суставов, если даже признаки нарушения наблюдаются только в одном, так как в практике около 25 % случаев приходится на билатеральное поражения суставов.
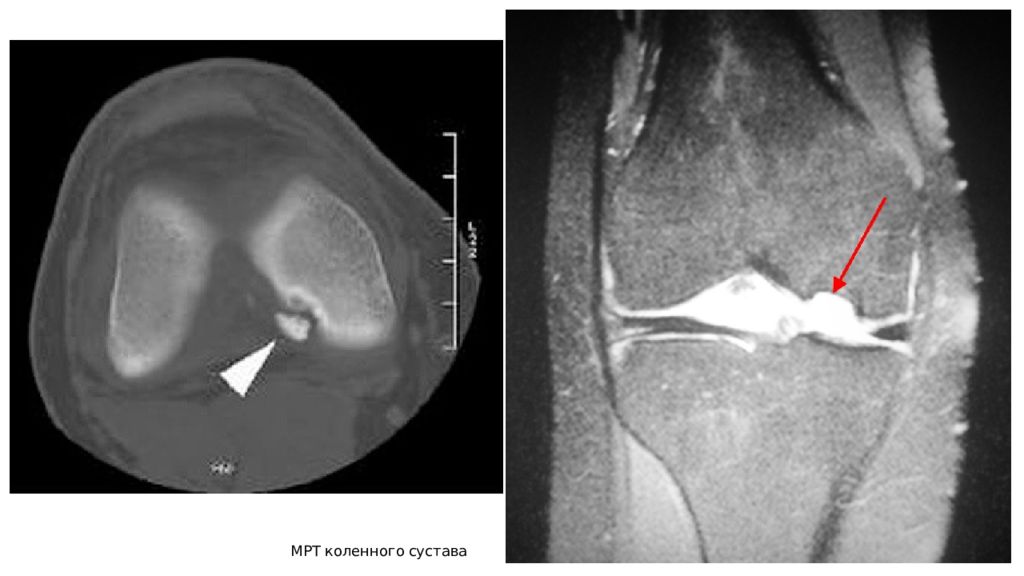
Слайд 9
МРТ обычно используется для точного установления размеров поражения, прогнозирования стабильности фрагмента, соответствия формы суставной поверхности, определения размеров костного отёка и наличия свободных костно-хрящевых тел. Это обследование следует проводить в случаях, когда у пациента есть стойкие симптомы заболевания, но на рентгенограммах никаких признаков рассекающего остеохондрита не обнаруживается. Дифференциальная диагностика проводиться с деформирующим гонартрозом и повреждение мениска.
Слайд 15: Консервативное лечение
К консервативной терапии прибегают при лечении отдельных групп пациентов. Её цель — стимулирование регенерации повреждённого очага и предотвращение смещения фрагмента. Добиться этого удаётся в 50-94 % случаев. У пациентов с незрелым скелетом прогноз обычно лучше, чем у других. Лечение патологических очагов более 1 см оказывается неэффективным. Основным принципом консервативной терапии является прекращение нагрузок на срок до 6-12 недель и ежедневное выполнение упражнений, направленных на поддержание объёма движений в суставе. Производится коррекция повседневной нагрузки, прекращаются занятия спортом и производится иммобилизация. Если после 12 недель пациент не предъявляет жалоб на болевой синдром, а на контрольных рентгенограммах и МРТ отмечается регресс процесса, то разрешается постепенное увеличение физической нагрузки до полной.
Слайд 16: Хирургическое лечение
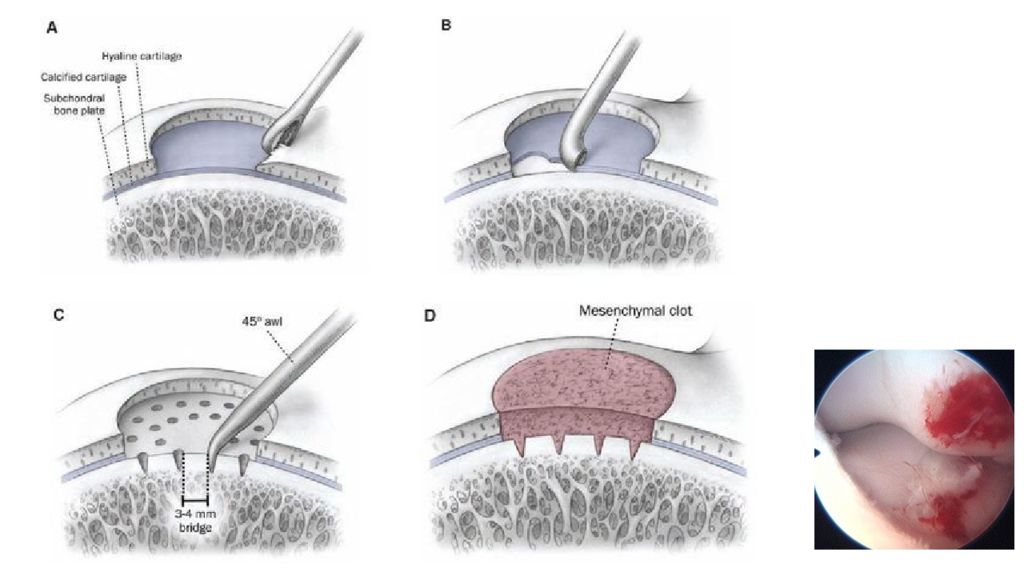
Хирургическое вмешательство следует рассматривать при отсутствии на рентгенограмме признаков регенерации после 6-12 месяцев консервативной терапии. К методам оперативного лечения относятся: антеградное и ретроградное рассверливание; удаление внутрисуставного тела; удаление внутрисуставного тела с микрофрактурированием (перфорированием); фиксация внутрисуставного тела; пересадка остеохондральных аутотранс-плантатов (OATS); имплантация аутологичных хондроцитов (ACI); применение аллографтов.
Слайд 17
Так же для лечения глубоких локальных повреждений хряща коленного сустава применяют мозаичную костного-хрящевую аутопластику, целью которой является замещение участка поражённой суставной поверхности, локализующейся в области концентрации нагрузок, костно-хрящевым аутотрансплантатом цилиндрической формы, взятым с менее нагружаемой части наружного или внутреннего мыщелков бедренной кости или межмыщелковой ямки, кпереди от места прикрепления передней крестообразной связки. Недавно российскими медиками был разработан новый способ лечения болезни Кенига: артроскопически выполняют тунелизацию поражённого участка кости, затем туда вводят жидкость, которая затвердевает в организме и способствуют регенерации костной и хрящевой ткани.