Первый слайд презентации: ГЕМОБЛАСТОЗЫ: классификация, этиология, патогенез,патоморфология, осложнения, исходы профессор Агеева Т.А
Слайд 2: ГЕМОБЛАСТОЗЫ – опухолевые заболевания кроветворной ткани
ЛЕЙКОЗЫ - системные опухолевые заболевания кроветворной и лимфатической ткани ЛИМФОМЫ – региональные опухолевые заболевания кроветворной и лимфатической ткани
Слайд 3
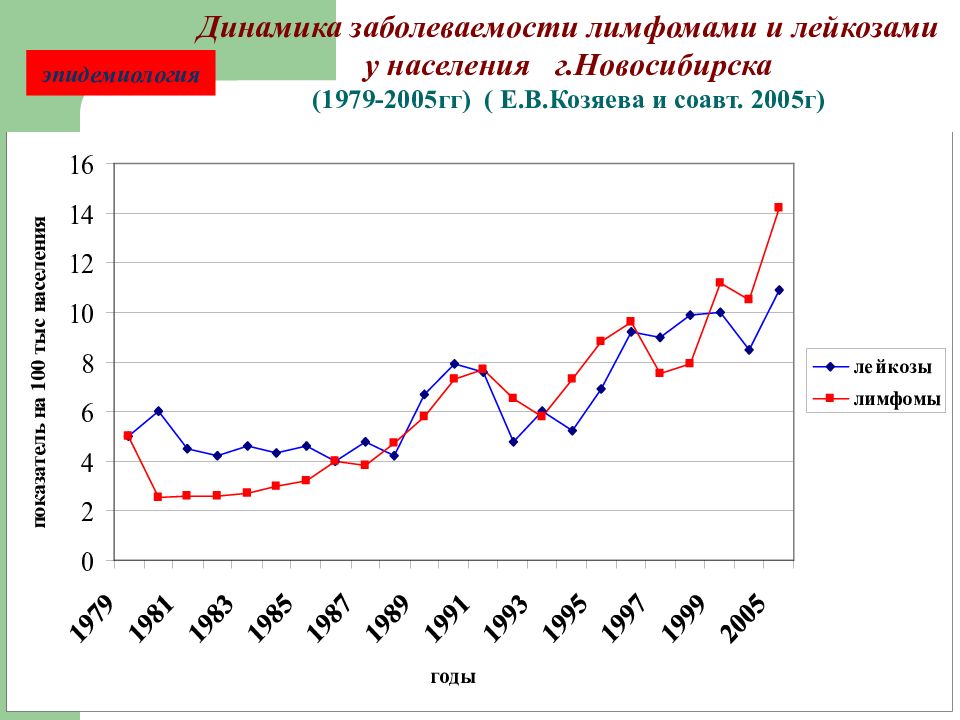
эпидемиология Динамика заболеваемости лимфомами и лейкозами у населения г.Новосибирска (1979-2005гг) ( Е.В.Козяева и соавт. 2005г)
Слайд 4
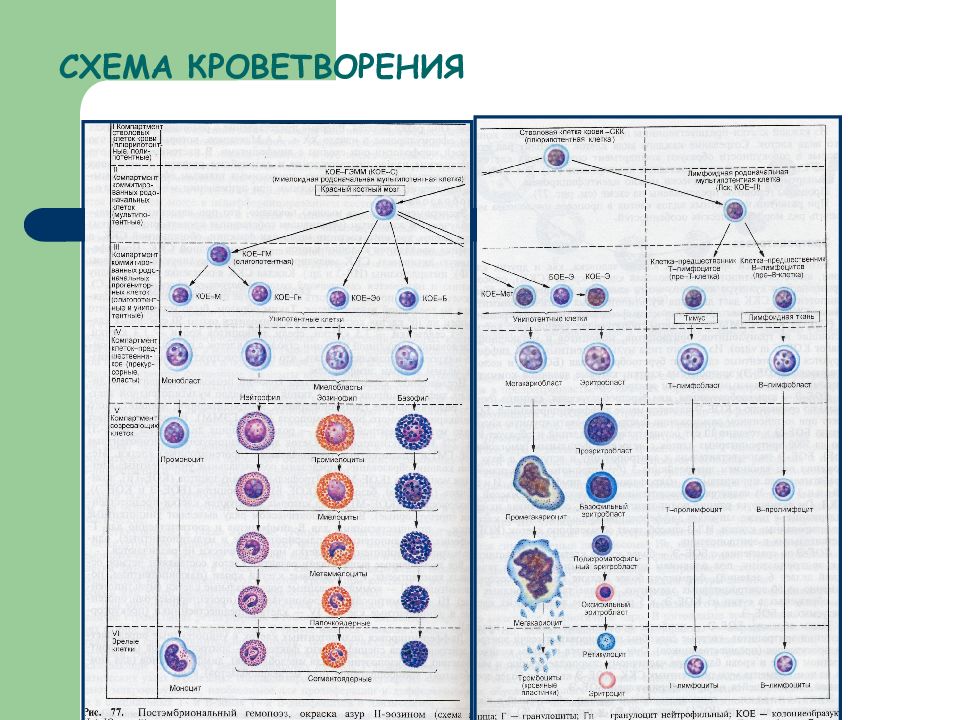
ЛЕЙКОЗЫ - гетерогенная группа опухолевых заболеваний крови (гемобластозов), которые характеризуются первичным поражением клеток костного мозга, когда опухолевой трансформации подвергаются стволовые или плюрипотентные клетки непосредственно в костном мозге.
Слайд 5: ЛЕЙКОЗЫ:
Родовое понятие для большой группы заболеваний костного мозга Встречаются у детей и взрослых Заболеваемость в России составляет 6,5 - 8,3 на 100 тыс. населения при постоянном росте показателей Отсутствуют клинические симптомы, патогномоничные для отдельных форм лейкозов Вариант лейкоза верифицируется на основании морфологического исследования опухолевых клеток ЛЕЙКОЗЫ:
Слайд 6: КЛАССИФИКАЦИЯ ЛЕЙКОЗОВ:
По степени зрелости опухолевых гемопоэтических клеток: ОСТРЫЕ ХРОНИЧЕСКИЕ По цитологическому принципу ( линейности ), из клеток: лимфоидных миелоидных моноцитарных плазматических эритроидных недифференцированных билинейные 1. 2.
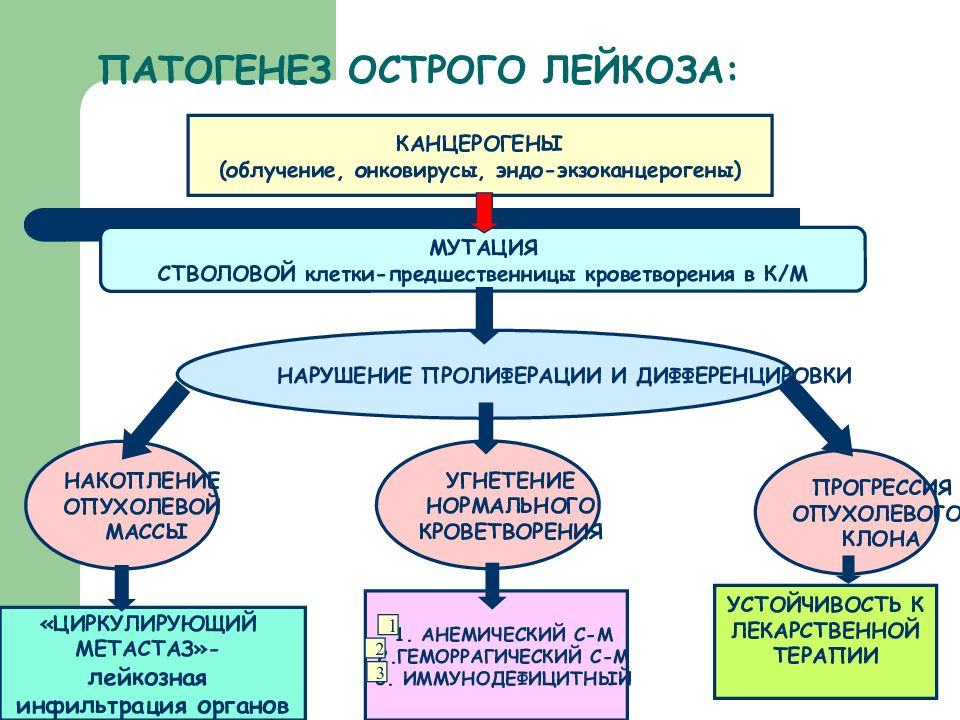
Слайд 8: ПАТОГЕНЕЗ ОСТРОГО ЛЕЙКОЗА:
КАНЦЕРОГЕНЫ (облучение, онковирусы, эндо-экзоканцерогены) МУТАЦИЯ СТВОЛОВОЙ клетки-предшественницы кроветворения в К/М НАРУШЕНИЕ ПРОЛИФЕРАЦИИ И ДИФФЕРЕНЦИРОВКИ НАКОПЛЕНИЕ ОПУХОЛЕВОЙ МАССЫ УГНЕТЕНИЕ НОРМАЛЬНОГО КРОВЕТВОРЕНИЯ ПРОГРЕССИЯ ОПУХОЛЕВОГО КЛОНА «ЦИРКУЛИРУЮЩИЙ МЕТАСТАЗ»- лейкозная инфильтрация органов 1. АНЕМИЧЕСКИЙ С-М 2.ГЕМОРРАГИЧЕСКИЙ С-М 3. ИММУНОДЕФИЦИТНЫЙ 1 2 3 УСТОЙЧИВОСТЬ К ЛЕКАРСТВЕННОЙ ТЕРАПИИ
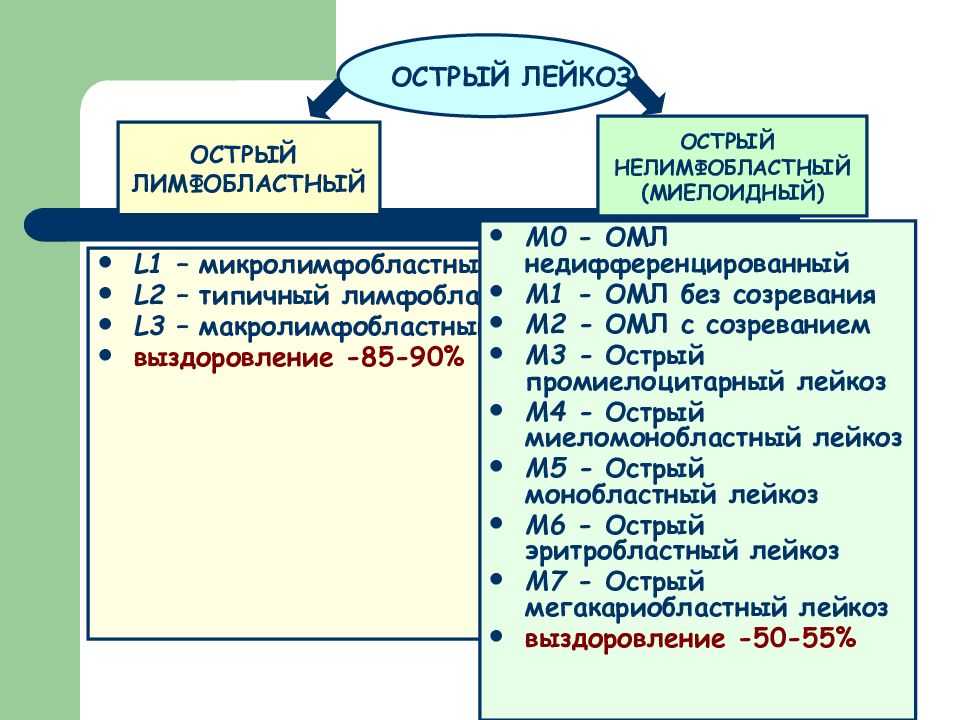
Слайд 9
L 1 – микролимфобластный L 2 – типичный лимфобластный L 3 – макролимфобластный выздоровление -85-90% М0 - ОМЛ недифференцированный М1 - ОМЛ без созревания М2 - ОМЛ с созреванием М3 - Острый промиелоцитарный лейкоз М4 - Острый миеломонобластный лейкоз М5 - Острый монобластный лейкоз М6 - Острый эритробластный лейкоз М7 - Острый мегакариобластный лейкоз выздоровление -50-55% ОСТРЫЙ ЛЕЙКОЗ ОСТРЫЙ ЛИМФОБЛАСТНЫЙ ОСТРЫЙ НЕЛИМФОБЛАСТНЫЙ (МИЕЛОИДНЫЙ)
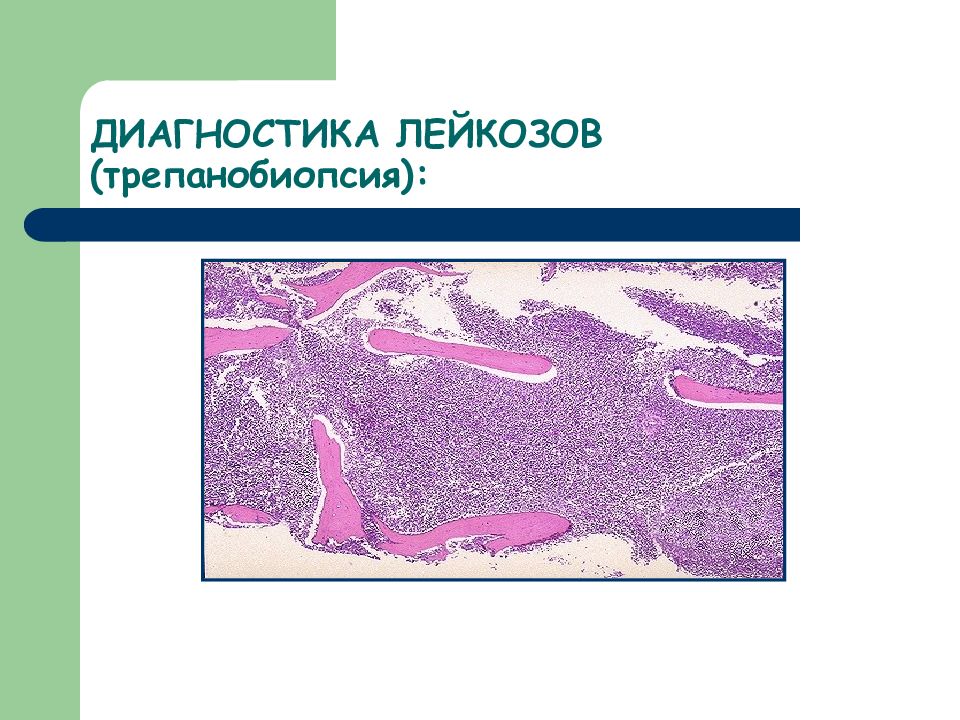
Слайд 10: ДИАГНОСТИКА ЛЕЙКОЗОВ:
Даже при яркой клинической картине для верификации диагноза острого или хронического лейкоза единственным и обязательным методом является морфологическая идентификация опухолевых лейкозных клеток.
Слайд 11: ДИАГНОСТИКА ЛЕЙКОЗОВ:
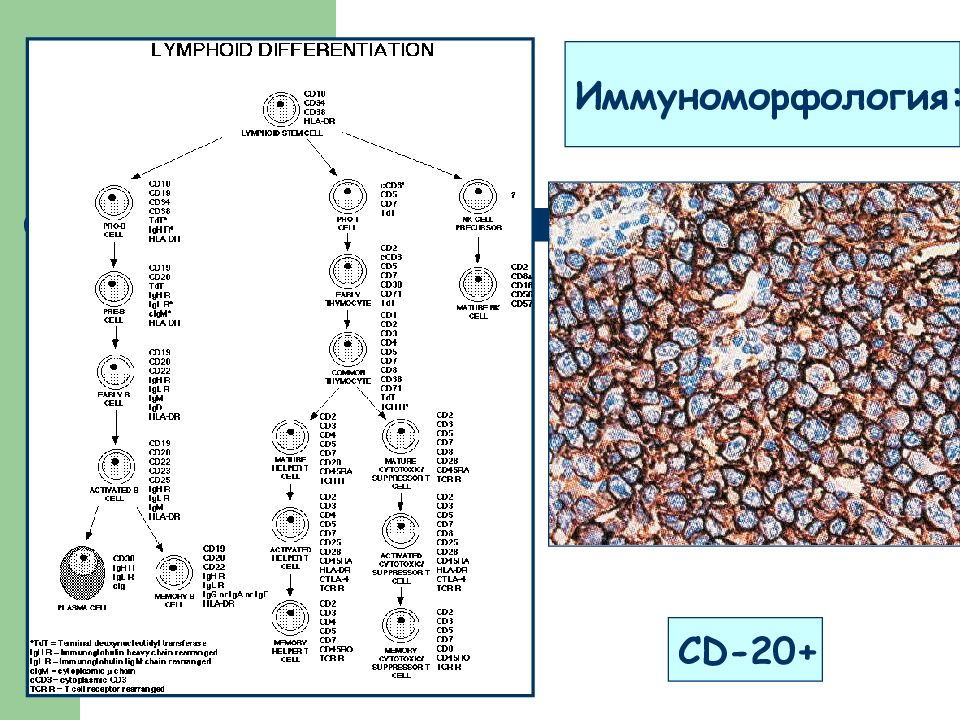
КОСТНЫЙ МОЗГ (пунктат или трепанобиоптат) ЦИТОЛОГИЧЕСКОЕ ИССЛЕДОВАНИЕ МАЗКА ПЕРИФЕРИЧЕСКОЙ КРОВИ ЦИТОХИМИЧЕСКОЕ ИССЛЕДОВАНИЕ ОПУХОЛЕВЫХ КЛЕТОК ИММУНОМОРФОЛОГИЧЕСКОЕ ИССЛЕДОВАНИЕ ОПУХОЛЕВЫХ КЛЕТОК ВЫЯВЛЕНИЕ ЦИТОГЕНЕТИЧЕСКИХ АНОМАЛИЙ
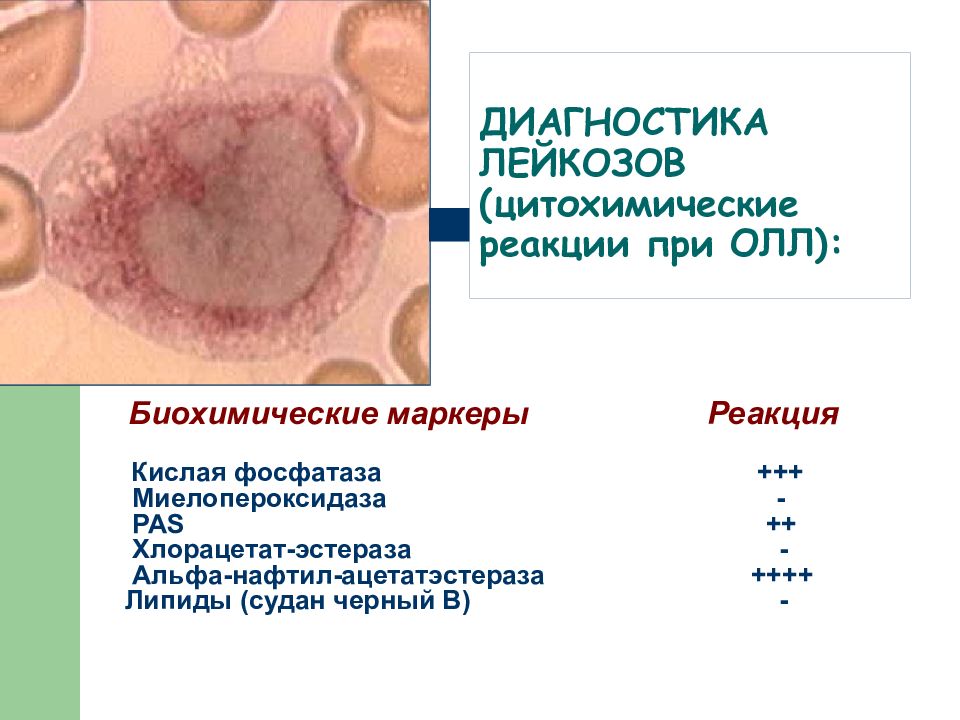
Слайд 15: ДИАГНОСТИКА ЛЕЙКОЗОВ (цитохимические реакции при ОЛЛ):
Биохимические маркеры Реакция Кислая фосфатаза +++ Миелопероксидаза - PAS ++ Хлорацетат-эстераза - Альфа-нафтил-ацетатэстераза ++++ Липиды (судан черный В) -
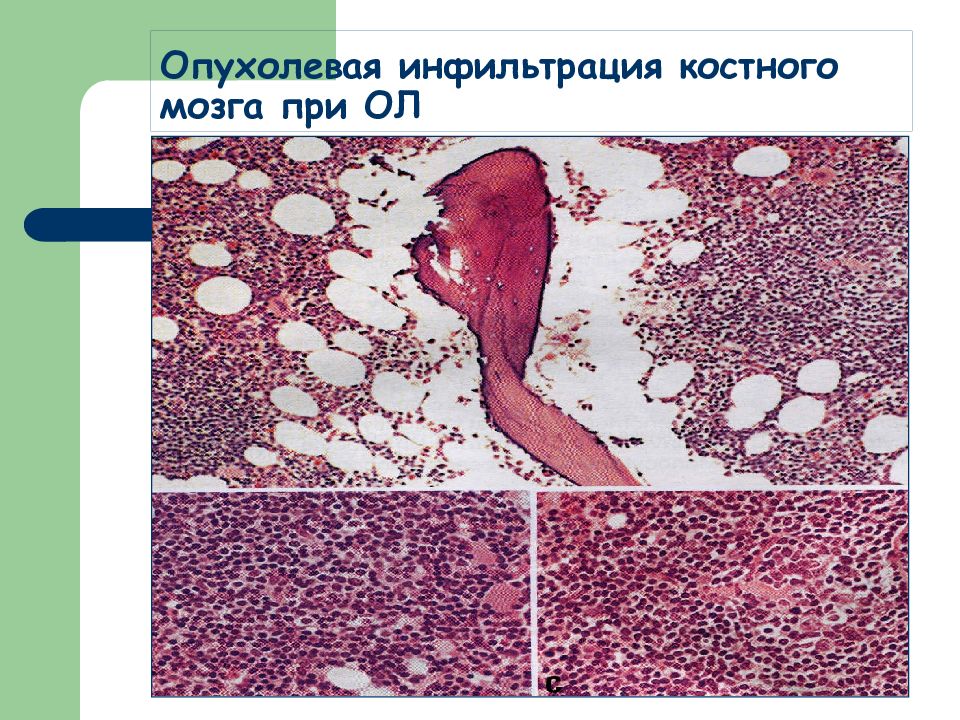
Слайд 17: Морфологические изменения костного мозга при ОЛ (макроскопические):
- костный мозг губчатых и трубчатых костей сочный, малиново-красный (ОЛЛ) или серо-желтый, «пиоидный» (ОНЛЛ) - в губчатых костях расширяется костномозговое пространство между кортикальными пластинками, они истончаются - в трубчатых костях происходит заполнение опухолевым «костным мозгом» диафизов костей с вытеснением жирового костного мозга
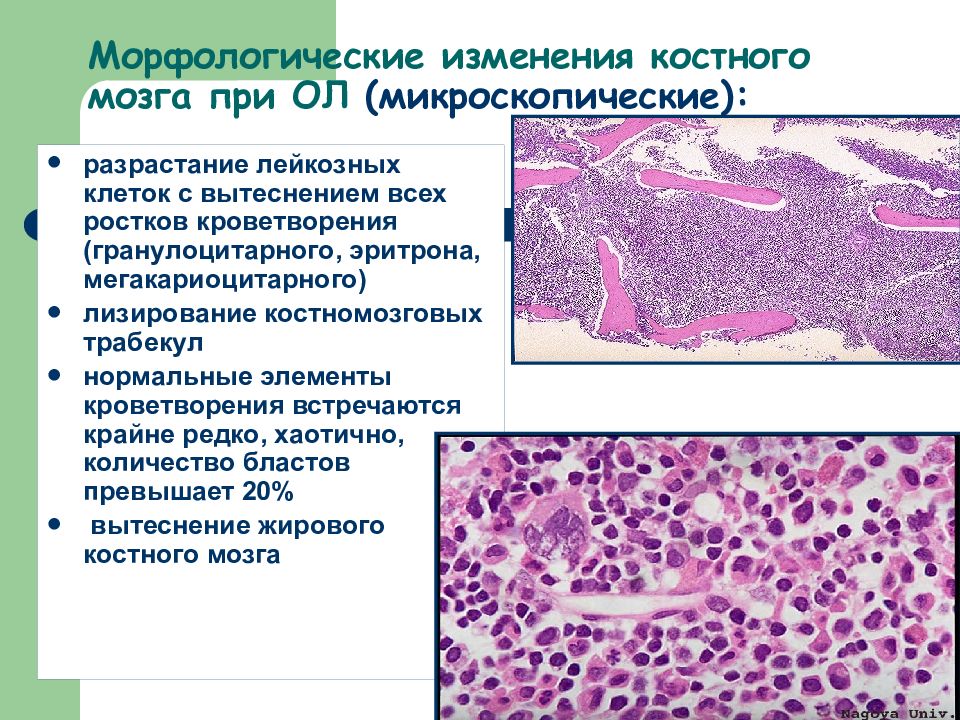
Слайд 18: Морфологические изменения костного мозга при ОЛ (микроскопические):
разрастание лейкозных клеток с вытеснением всех ростков кроветворения (гранулоцитарного, эритрона, мегакариоцитарного) лизирование костномозговых трабекул нормальные элементы кроветворения встречаются крайне редко, хаотично, количество бластов превышает 20% вытеснение жирового костного мозга
Слайд 20: КЛИНИКО-МОРФОЛОГИЧЕСКИЕ ИЗМЕНЕНИЯ ПРИ ОСТРОМ ЛЕЙКОЗЕ:
Анемия Тромбоцитопения Количество лейкоцитов колеблется от 0,5 до 200-300*10 9 (чаще 40-50*10 ) Наличие лейкозных клеток (бластоз): от 30 до 90-100% Вторичный иммунодефицит
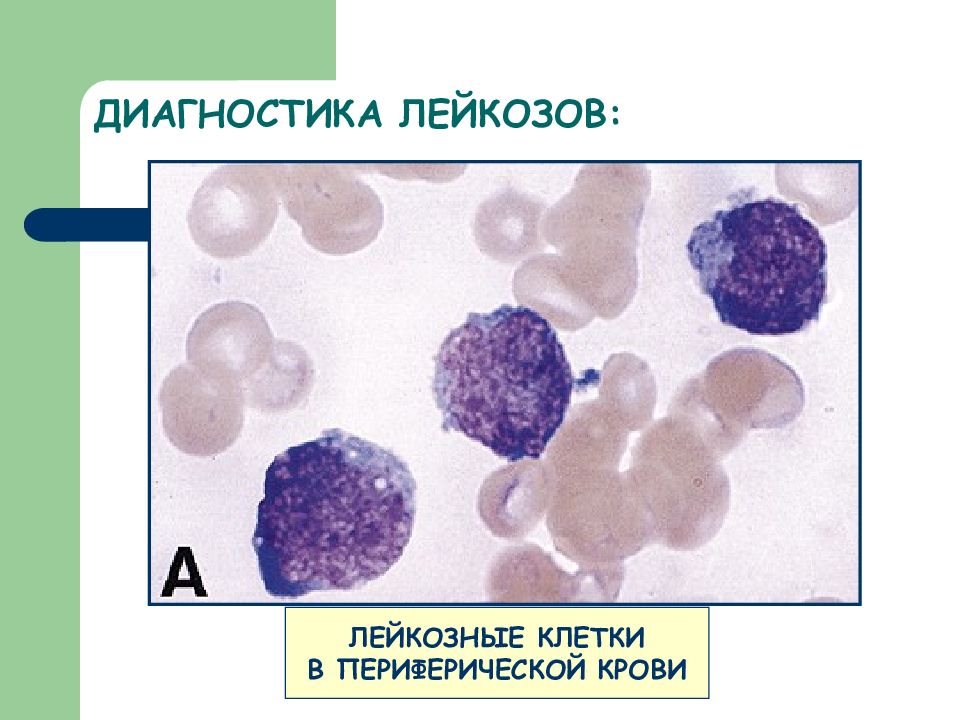
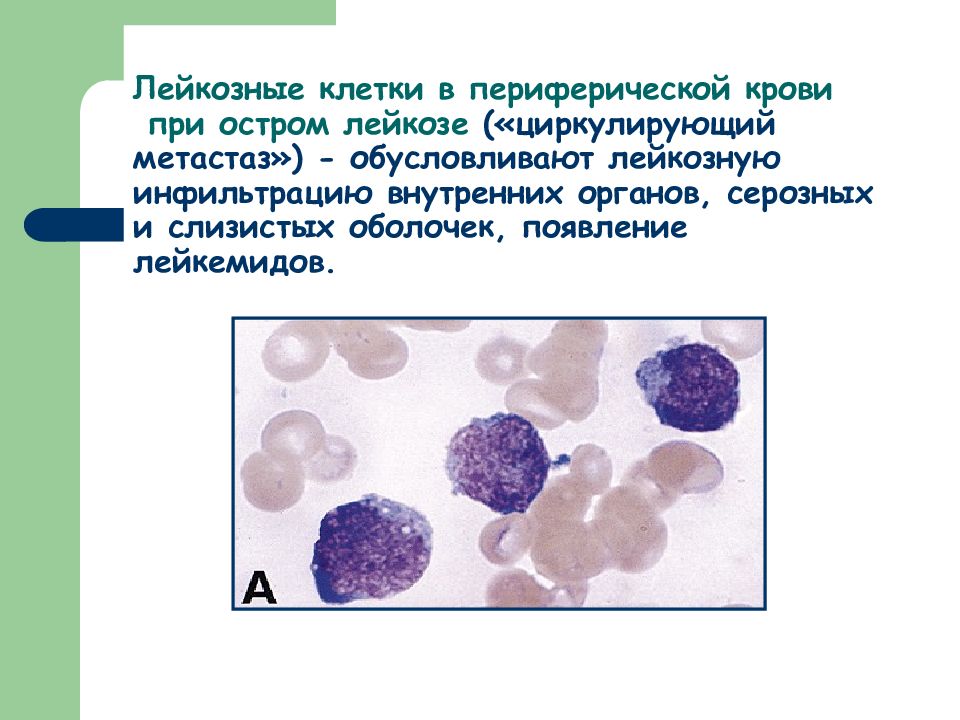
Слайд 21: Лейкозные клетки в периферической крови при остром лейкозе («циркулирующий метастаз») - обусловливают лейкозную инфильтрацию внутренних органов, серозных и слизистых оболочек, появление лейкемидов
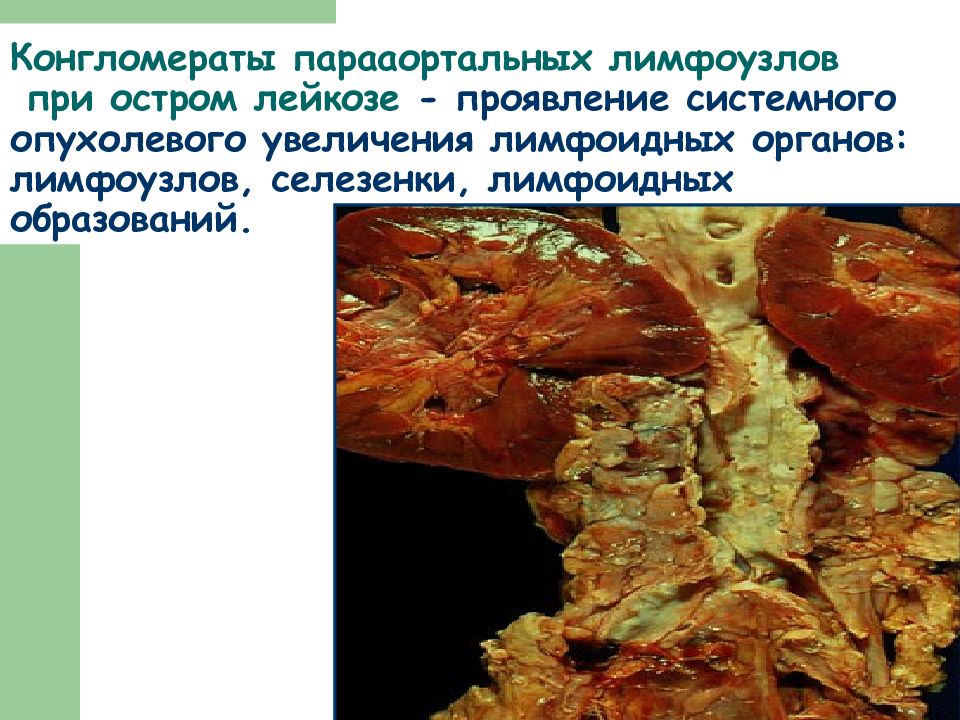
Слайд 22: Конгломераты парааортальных лимфоузлов при остром лейкозе - проявление системного опухолевого увеличения лимфоидных органов: лимфоузлов, селезенки, лимфоидных образований
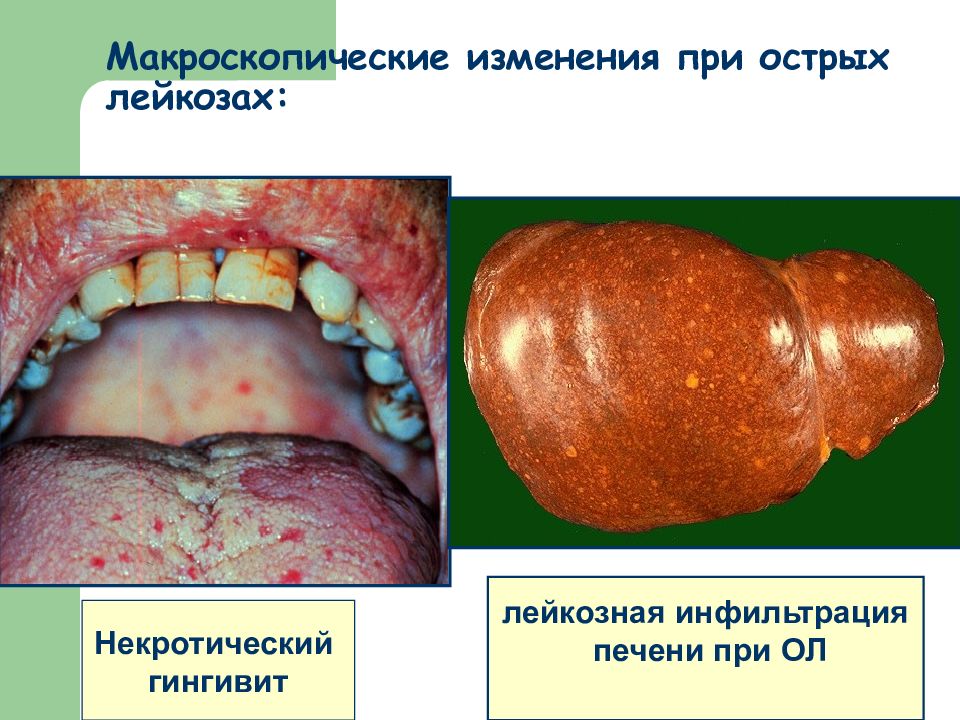
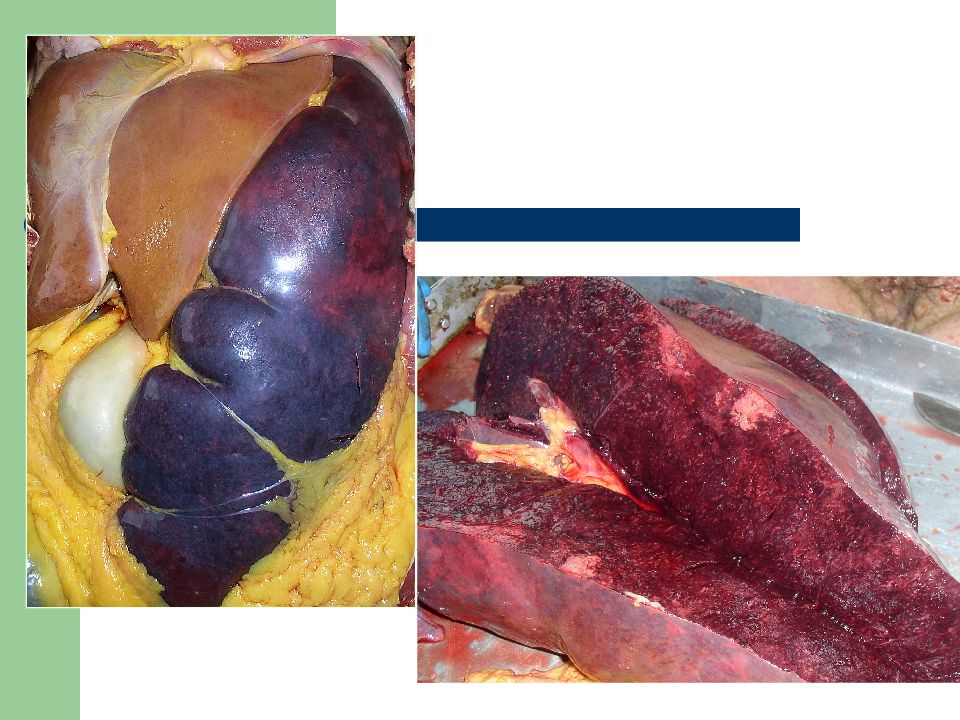
Слайд 23: Макроскопические изменения при острых лейкозах:
Некротический гингивит лейкозная инфильтрация печени при ОЛ
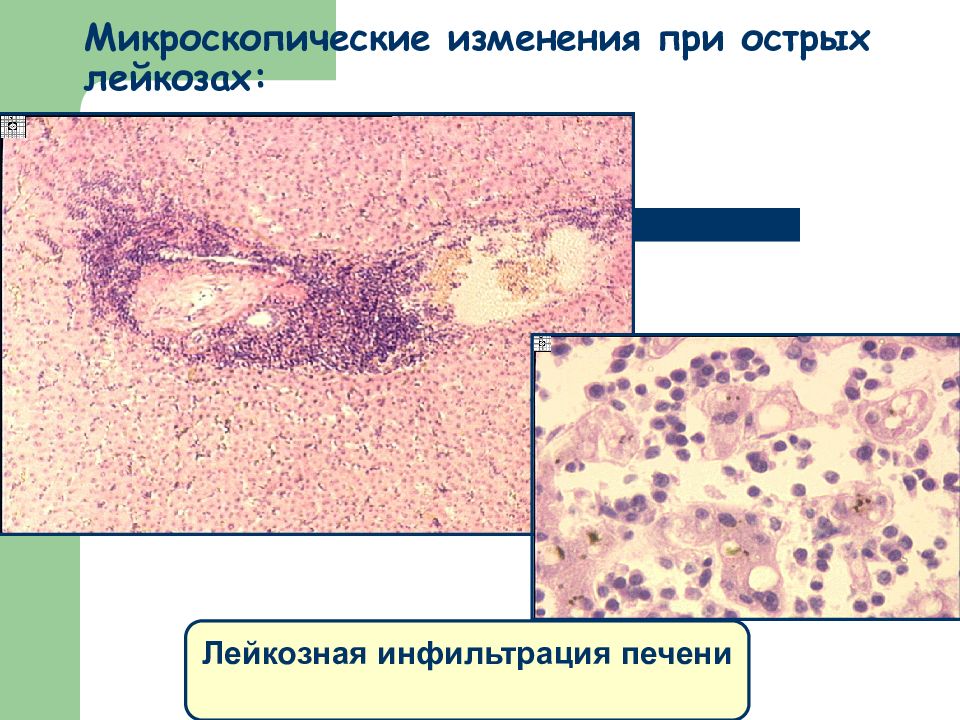
Слайд 24: Микроскопические изменения при острых лейкозах:
Лейкозная инфильтрация печени
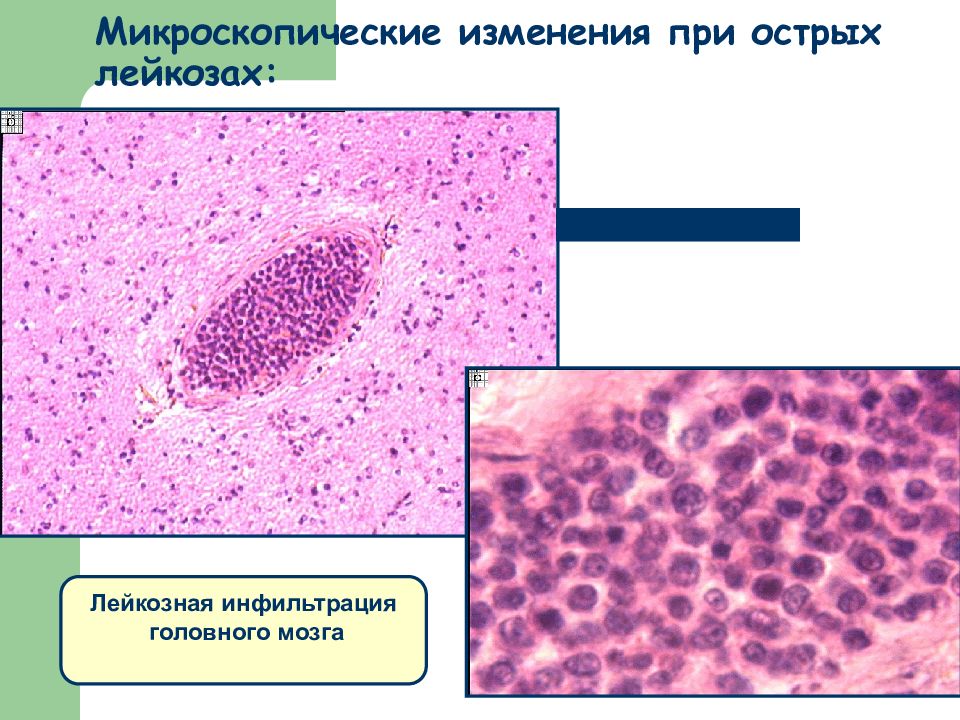
Слайд 25: Микроскопические изменения при острых лейкозах:
Лейкозная инфильтрация головного мозга
Слайд 26: ПРИЧИНЫ СМЕРТИ ПРИ ОСТРОМ ЛЕЙКОЗЕ:
ГЕМОРРАГИЧЕСКИЙ СИНДРОМ (кровотечения и кровоизлияния) ВТОРИЧНЫЙ ИММУНОДЕФИЦИТ (бактериально-септический шок, кандидозы, пневмония) ТОКСИЧЕСКИЕ ПОРАЖЕНИЯ (опухолевая и цитостатическая интоксикация)
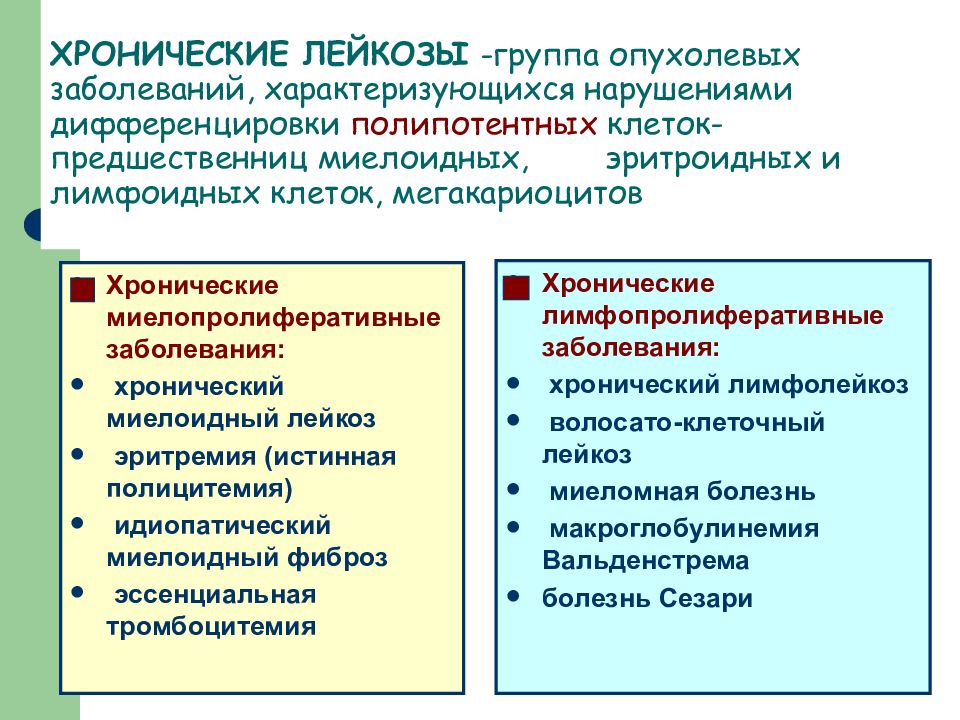
Слайд 27: ХРОНИЧЕСКИЕ ЛЕЙКОЗЫ -группа опухолевых заболеваний, характеризующихся нарушениями дифференцировки полипотентных клеток-предшественниц миелоидных, эритроидных и лимфоидных клеток, мегакариоцитов
Хронические миелопролиферативные заболевания: хронический миелоидный лейкоз эритремия (истинная полицитемия) идиопатический миелоидный фиброз эссенциальная тромбоцитемия Хронические лимфопролиферативные заболевания: хронический лимфолейкоз волосато-клеточный лейкоз миеломная болезнь макроглобулинемия Вальденстрема болезнь Сезари
Слайд 28: ХРОНИЧЕСКИЙ ЛЕЙКОЗ
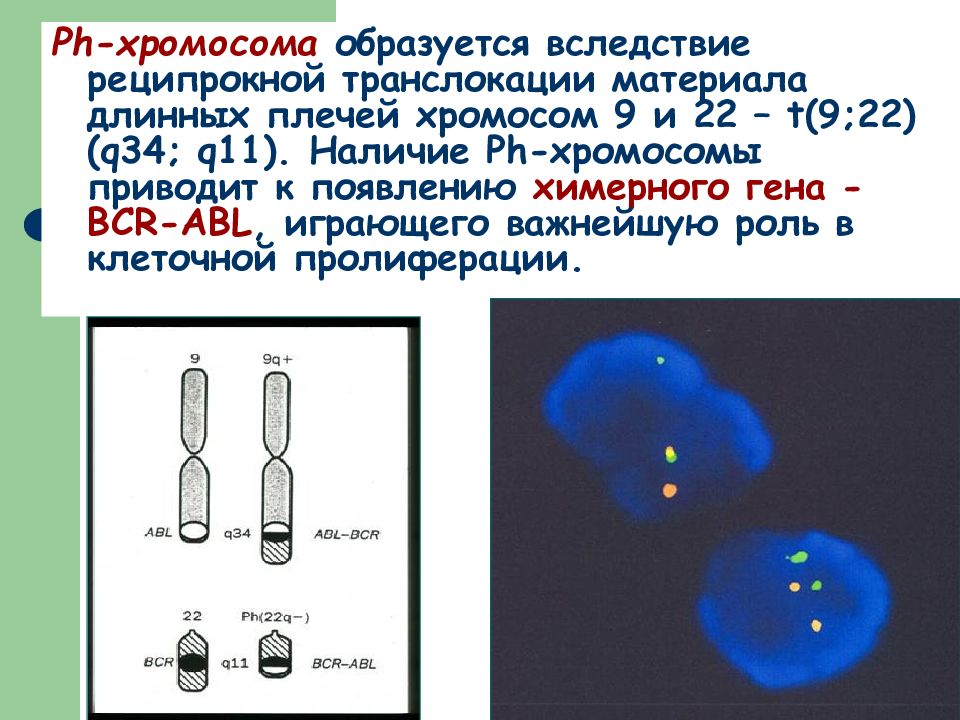
Хронический миелолейкоз ( ХМЛ) – клональное опухолевое заболевание, развитие которого в 95% случаев связано с типичной генетической аномалией – наличием Филадельфийской хромосомы.
Слайд 29
Ph -хромосома образуется вследствие реципрокной транслокации материала длинных плечей хромосом 9 и 22 – t (9;22)( q 34; q 11). Наличие Ph -хромосомы приводит к появлению химерного гена - BCR -АBL, играющего важнейшую роль в клеточной пролиферации.
Слайд 30: При ХМЛ наличие гена BCR - ABL обусловливает:
активацию циклин- D -комплекса, переводящего клетку из фазы G 1 в фазу S митотического цикла ускорение сигнала пролиферации нарушение дифференцировки клеток снижение чувствительности к факторам, вызывающим апоптоз увеличение массы (числа) опухолевых клеток накопление дополнительных мутаций («клональная эволюция»)
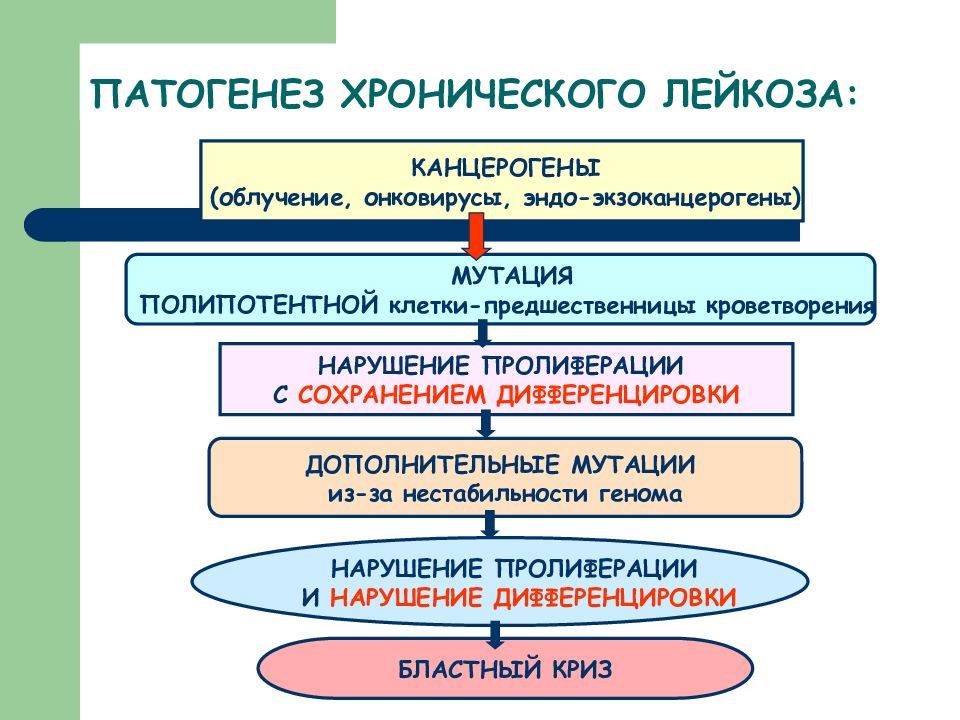
Слайд 31: ПАТОГЕНЕЗ ХРОНИЧЕСКОГО ЛЕЙКОЗА:
НАРУШЕНИЕ ПРОЛИФЕРАЦИИ И НАРУШЕНИЕ ДИФФЕРЕНЦИРОВКИ КАНЦЕРОГЕНЫ (облучение, онковирусы, эндо-экзоканцерогены) МУТАЦИЯ ПОЛИПОТЕНТНОЙ клетки-предшественницы кроветворения НАРУШЕНИЕ ПРОЛИФЕРАЦИИ С СОХРАНЕНИЕМ ДИФФЕРЕНЦИРОВКИ ДОПОЛНИТЕЛЬНЫЕ МУТАЦИИ из-за нестабильности генома БЛАСТНЫЙ КРИЗ
Слайд 32: СТАДИИ ХРОНИЧЕСКОГО МИЕЛОЛЕЙКОЗА:
ХРОНИЧЕСКАЯ СТАДИЯ СТАДИЯ АКСЕЛЕРАЦИИ (продвинутая стадия) ТЕРМИНАЛЬНАЯ СТАДИЯ (бластный криз)
Слайд 33: Хронический миелолейкоз, хроническая стадия:
количество бластов в костном мозге менее 5%, но м. б. до 10% в крови лейкоцитоз с нейтрофилезом, эозинофилией и базофилией появление в крови миелоцитов, метамиелоцитов тромбоцитоз средней степени выраженности анемия
Слайд 34: Хронический миелолейкоз, стадия акселерации:
количество бластов в костном мозге – 10 – 19% в крови базофилия больше 15% резистентный к терапии тромбоцитоз или тромбоцитопения увеличение селезенки клональная эволюция (генетических повреждения дополнительные к t (9;22))
Слайд 35: Хронический миелолейкоз, стадия бластного криза:
количество бластов в костном мозге больше 20% экстрамедуллярная инфильтрация бластами (кровь, селезенка, лимфатические узлы, печень, почки, легкие, кожа, слизистые) 70% - миелобластный лейкоз 20-30% - лимфобластный лейкоз м.б. билинейные и бифенотипические лейкозы
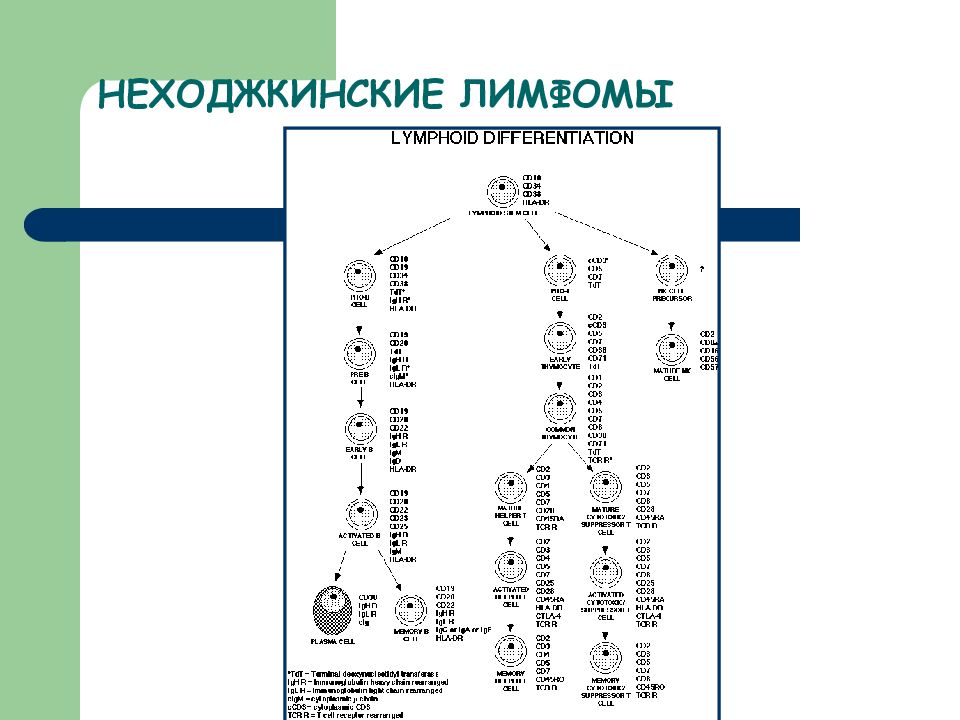
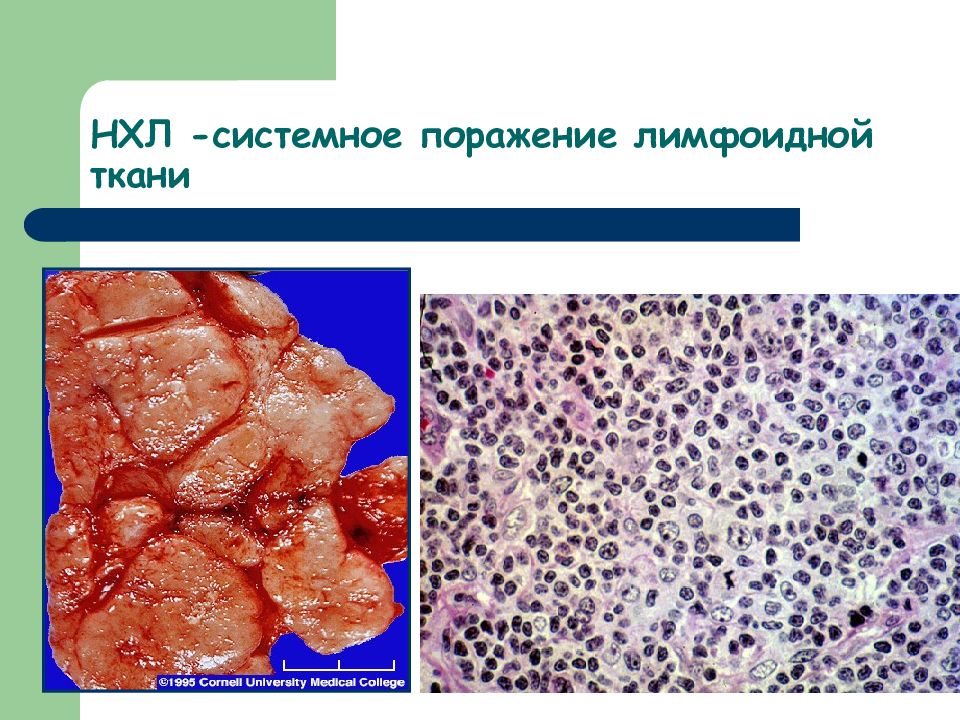
Слайд 37: ЛИМФОМЫ – гетерогенная группа системных новообразований, развивающихся из периферических (зрелых) элементов лимфоидной ткани, подвергшихся бласттрансформации. ЛИМФОМЫ развиваются в центральных органах иммуногенеза (костный мозг, тимус), либо во вторичных органах иммуногенеза (лимфатические узлы, селезенка, мукозоассоциированные лимфоидные ткани, кожа)
ЛИМФОМА ХОДЖКИНА (лимфогранулематоз) НЕХОДЖКИНСКИЕ ЛИМФОМЫ (В- и Т-клеточные)
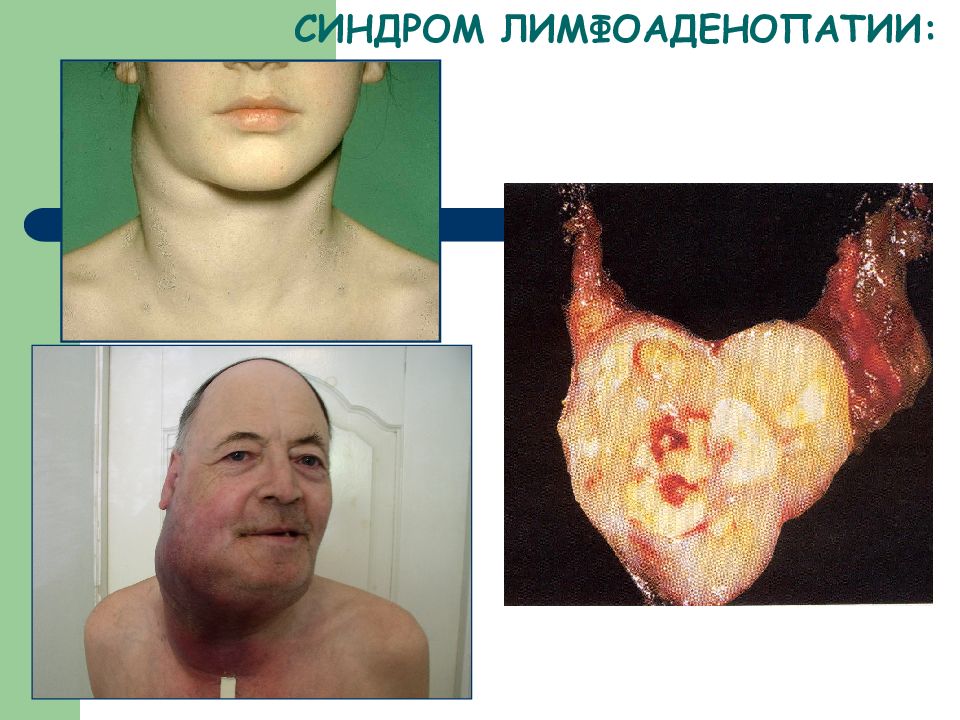
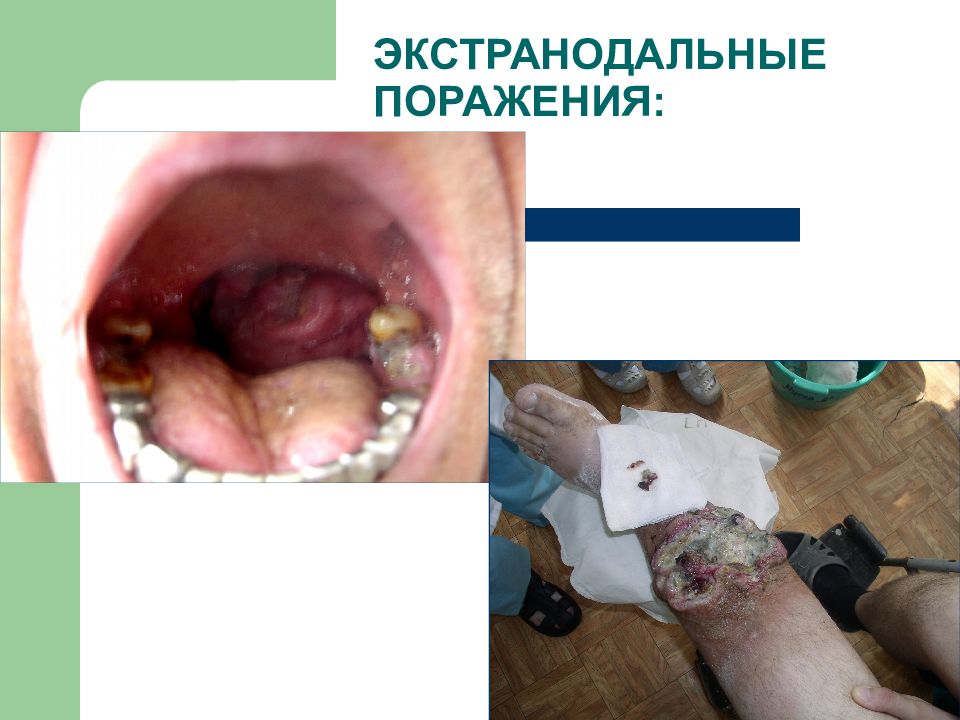
Слайд 39: СИНДРОМЫ ПРИ ЛИМФОМАХ:
ЛИМФОАДЕНОПАТИИ ЭКСТРАНОДАЛЬНЫЕ ПОРАЖЕНИЯ ПРОГРЕССИРОВАНИЕ (генерализация) ДИССЕМИНАЦИЯ ЛЕЙКЕМИЗАЦИЯ ТРАНСФОРМАЦИЯ
Слайд 40: СИНДРОМЫ ПРИ ЛИМФОМАХ:
I. Г енерализациия - распространение процесса по лимфатическим узлам (белая пульпа селезенки рассматривается как лимфатический узел) II. Д иссеминациия - распространение опухоли по нелимфоидным органам (печень, легкие и т.д.)
Слайд 41
П оражение костного мозга (лейкемизация) - лейкемический вариант течения лимфомы с диффузным разрастанием опухоли в костном мозге и выходом опухолевых клеток в периферической русло, типы поражения костного мозга - нодулярный,паратрабекулярный, фокальный и интерстициальный IV. Трансформация лимфомы со зрелоклеточным опухолевым субстратом в незрелоклеточные (бластные варианты, например, синдром Рихтера).
Слайд 42
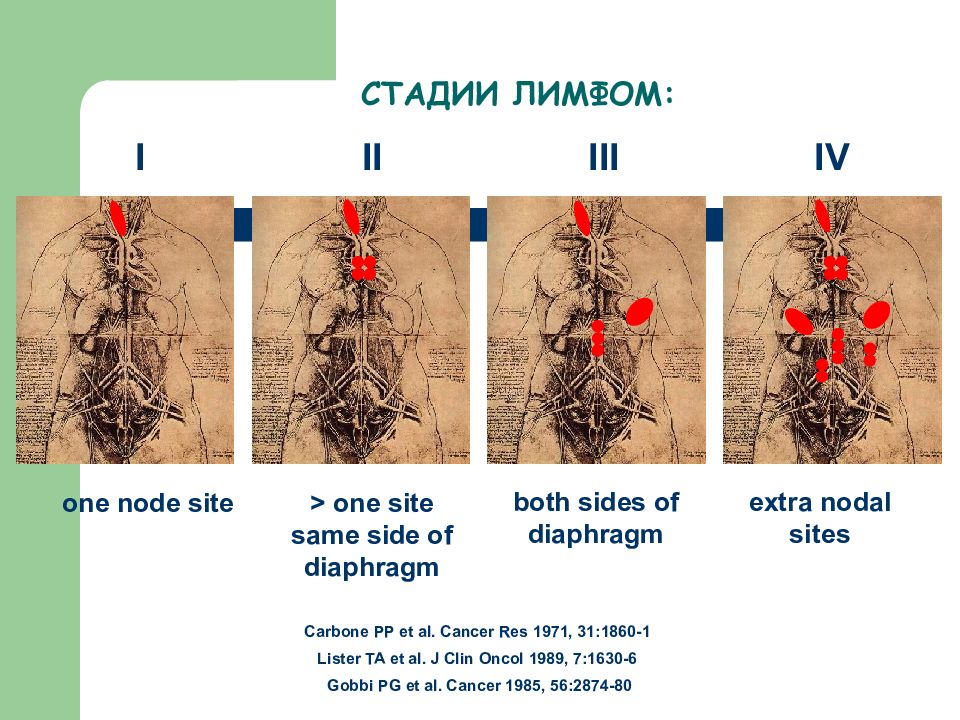
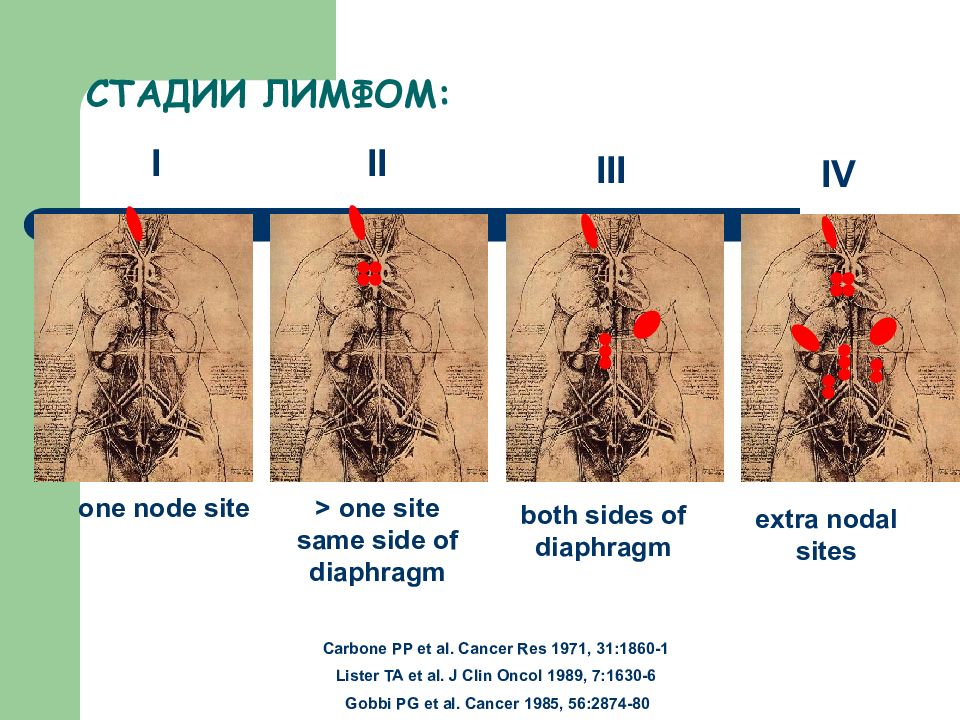
СТАДИИ ЛИМФОМ: Carbone PP et al. Cancer Res 1971, 31:1860-1 Lister TA et al. J Clin Oncol 1989, 7:1630-6 Gobbi PG et al. Cancer 1985, 56:2874-80 II > one site same side of diaphragm I one node site III both sides of diaphragm IV extra nodal sites
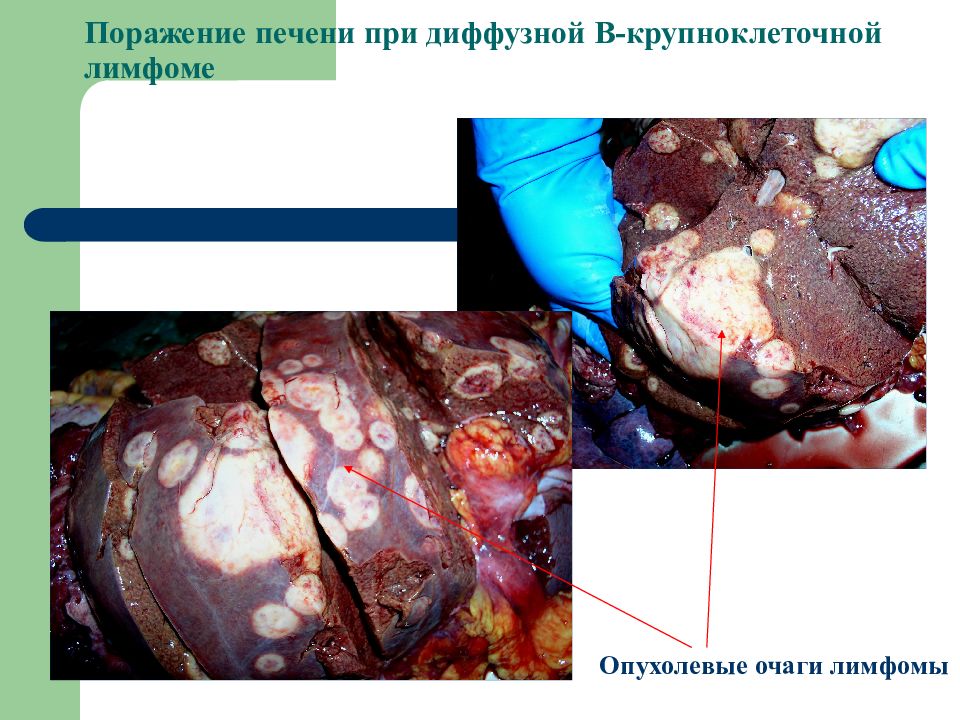
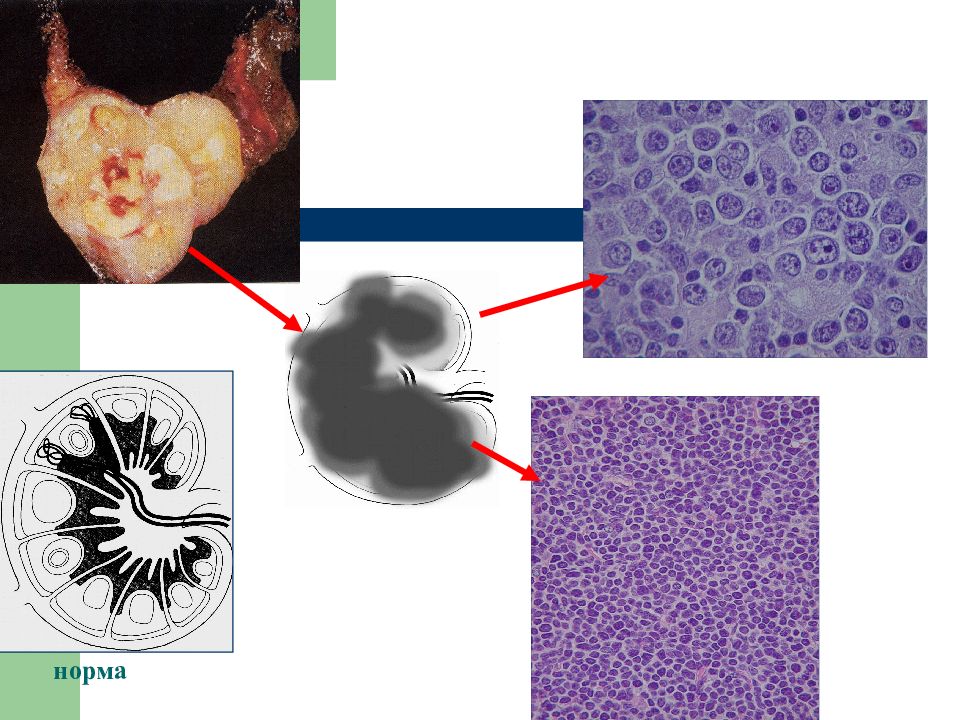
Слайд 45: Поражение печени при диффузной В-крупноклеточной лимфоме
Опухолевые очаги лимфомы
Слайд 46
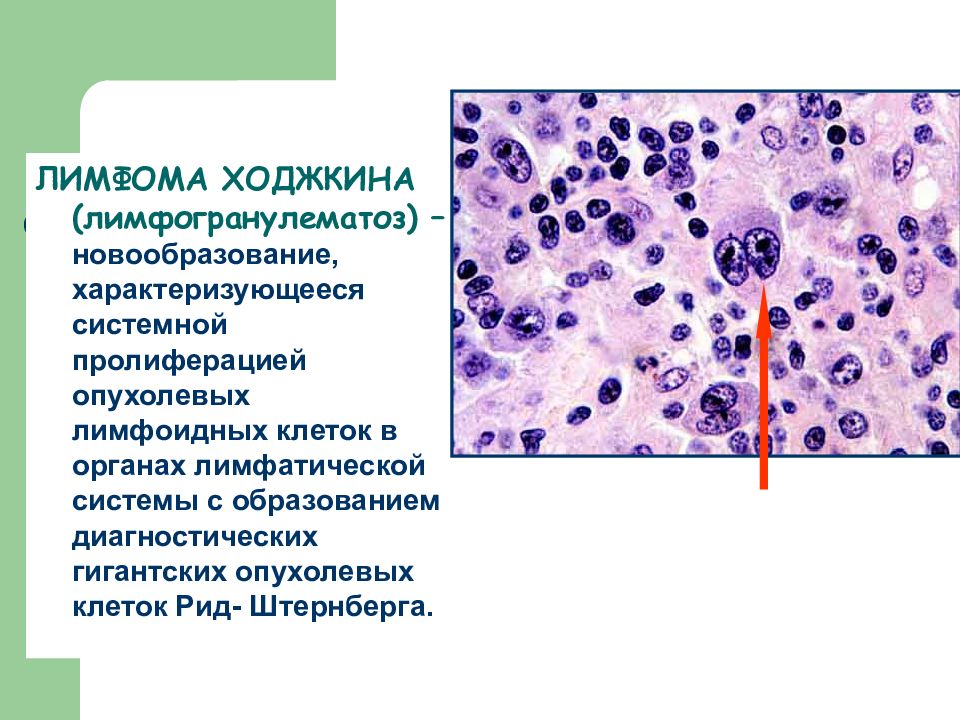
ЛИМФОМА ХОДЖКИНА (лимфогранулематоз) – новообразование, характеризующееся системной пролиферацией опухолевых лимфоидных клеток в органах лимфатической системы с образованием диагностических гигантских опухолевых клеток Рид- Штернберга.
Слайд 47: МОРФОЛОГИЧЕСКИЕ ВАРИАНТЫ ЛИМФОМЫ ХОДЖКИНА (лимфогранулематоза):
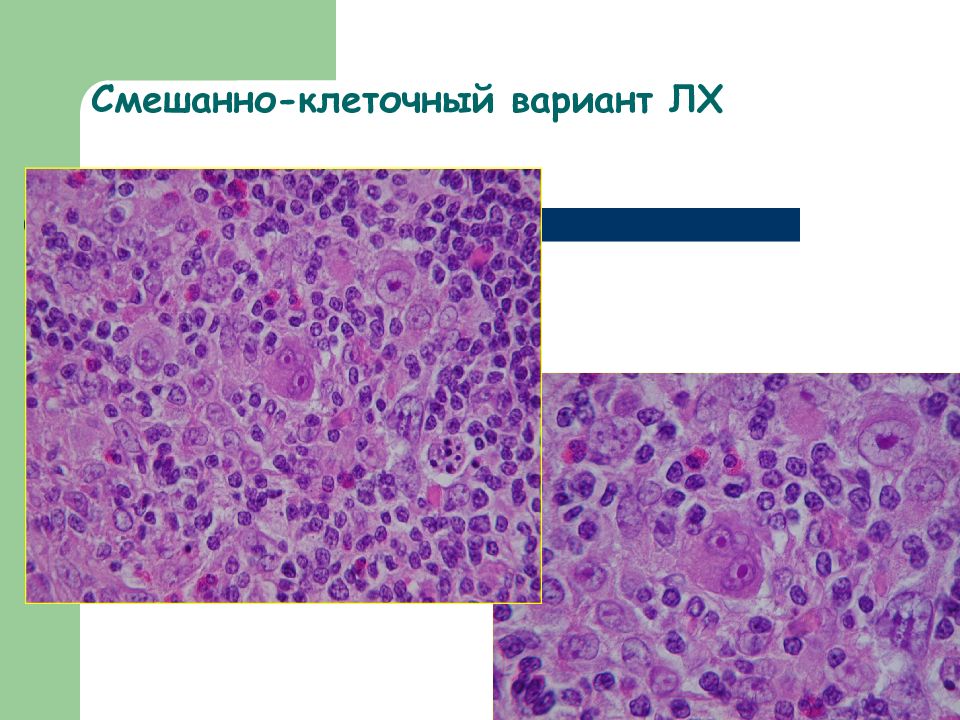
Лимфоидное преобладание Смешанно-клеточный вариант Лимфоидное истощение Нодулярный склероз
Слайд 48
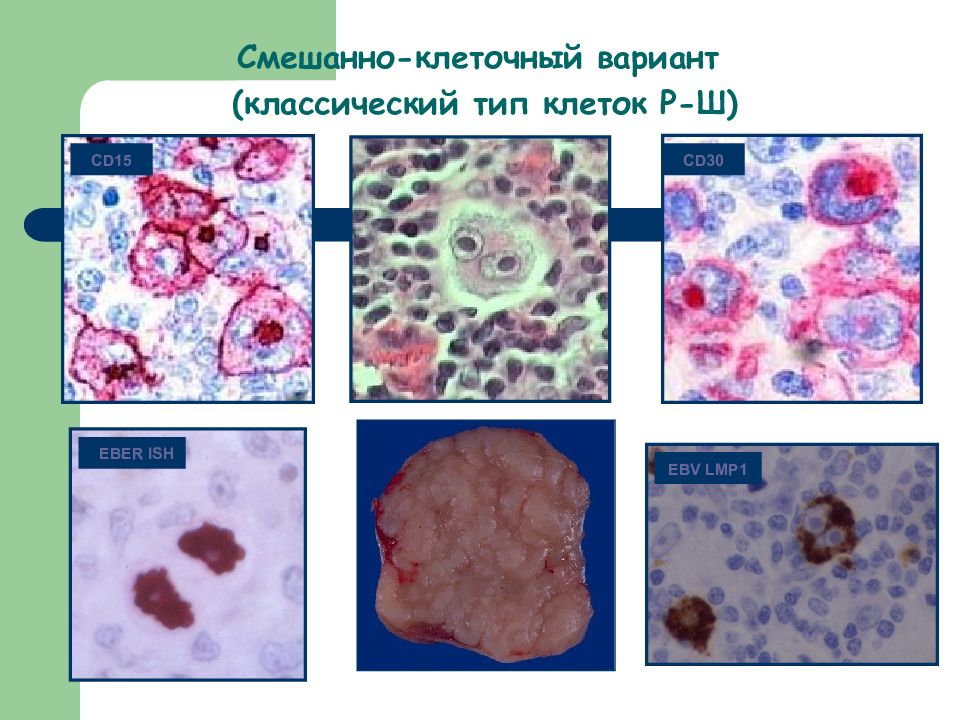
Смешанно-клеточный вариант (классический тип клеток Р-Ш) CD30 EBV LMP1 EBER ISH CD15
Слайд 51: СТАДИИ ЛИМФОМ:
Carbone PP et al. Cancer Res 1971, 31:1860-1 Lister TA et al. J Clin Oncol 1989, 7:1630-6 Gobbi PG et al. Cancer 1985, 56:2874-80 I one node site II > one site same side of diaphragm III both sides of diaphragm IV extra nodal sites
Слайд 55
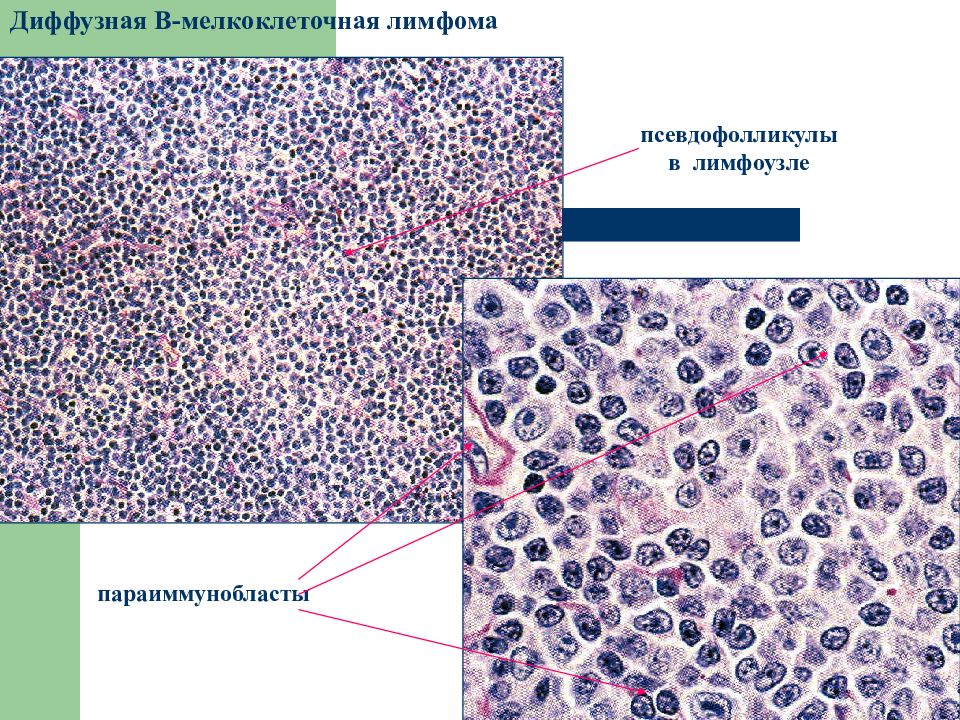
Диффузная В-мелкоклеточная лимфома псевдофолликулы в лимфоузле параиммунобласты