Первый слайд презентации: ОСТРЫЕ ЛЕЙКОЗЫ
Доцент каф. Факультетской терапии КУЧМА ГАЛИНА БОРИСОВНА
Слайд 2
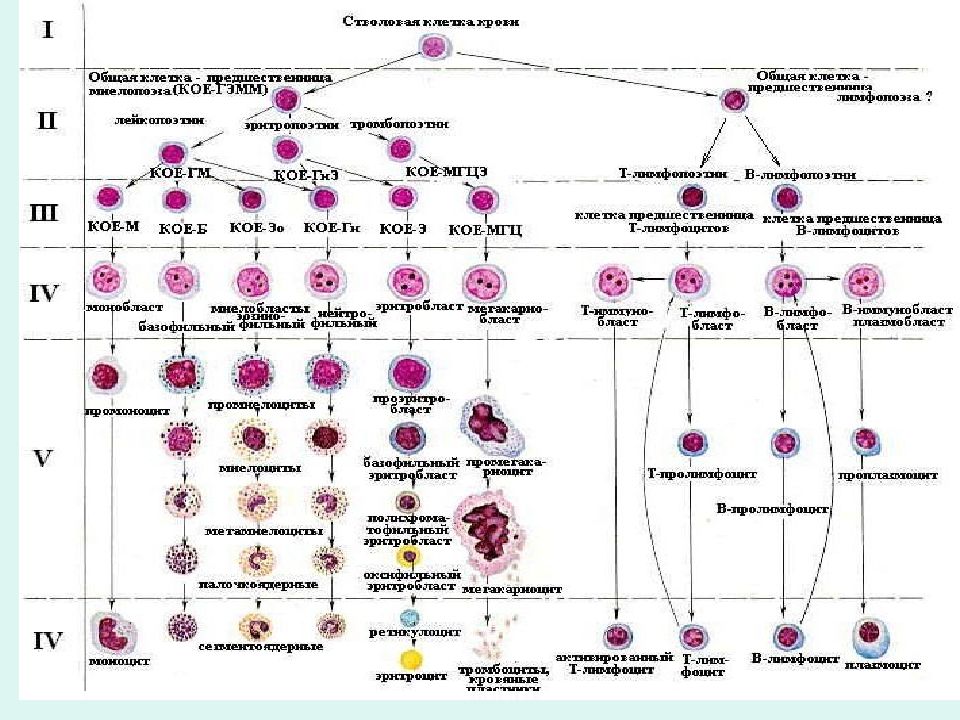
ГЕМОБЛАСТОЗЫ – группа опухолей, возникающих из кроветворных клеток. Гемобластозы делятся на две группы. ЛЕЙКОЗЫ – опухолевое заболевание кроветворной ткани с первичной локализацией в костном мозге.
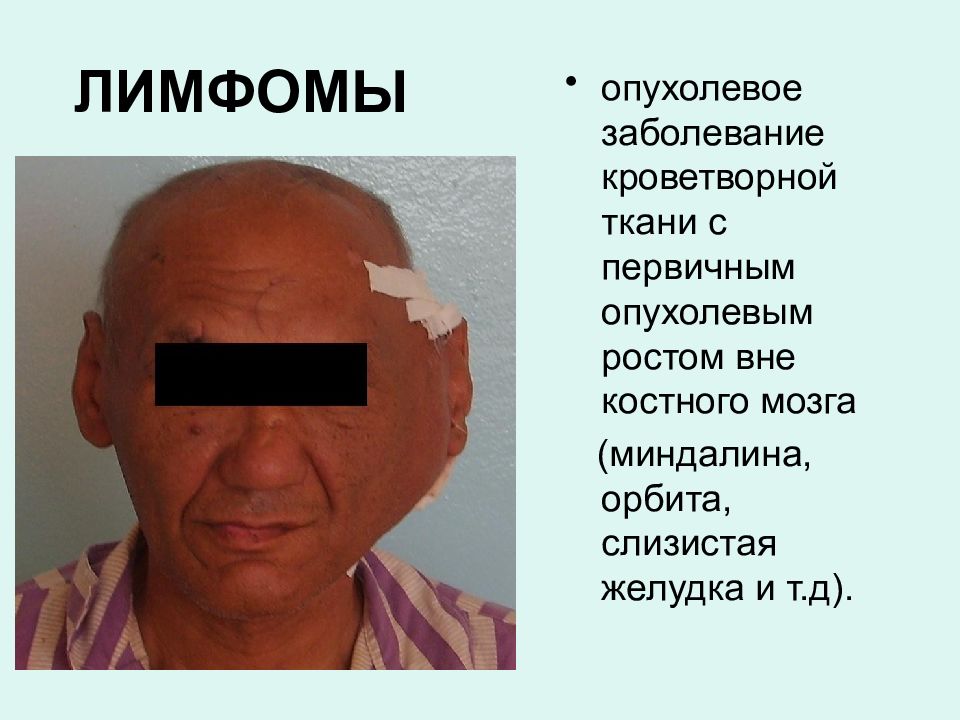
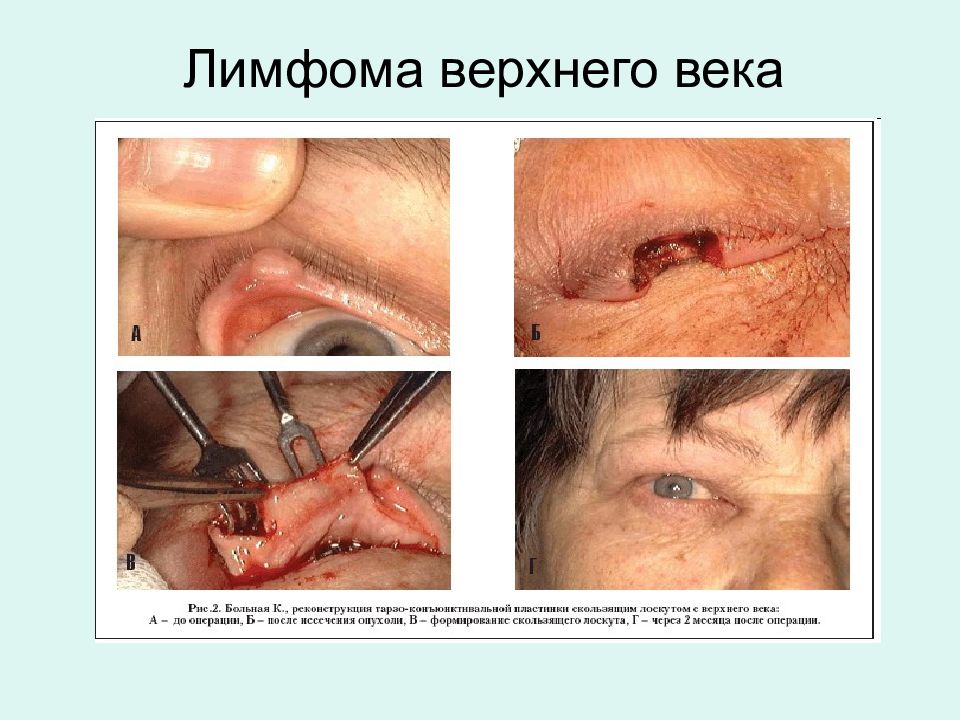
Слайд 3: ЛИМФОМЫ
опухолевое заболевание кроветворной ткани с первичным опухолевым ростом вне костного мозга (миндалина, орбита, слизистая желудка и т.д).
Слайд 5: Лейкозы Острые Хронические
Субстратом опухоли при ОЛ являются молодые бластные клетки. Субстратом опухоли при хроническом лейкозе – созревающие и зрелые клетки.
Слайд 7
ОЛ – клоновая злокачественная опухоль кроветворной ткани, первично поражающая костный мозг, патоморфологическим субстратом которой являются лейкозные бластные клетки, соответствующие родоначальным элементам одного из ростков кроветворения.
Слайд 8
На долю ОЛ приходится – лишь 3% от всех злокачественных опухолей человека. Заболеваемость ОЛ составляет в среднем 5 случаев на 100 000 населения в год. 75% всех случаев ОЛ диагностируется у взрослых. Мужчины болеют чаще чем женщины. Отмечается 2 пика заболеваемости ОЛ : в 3-4 и 60-69 лет.
Слайд 9: Этиология
Воздействие ионизирующей радиации Воздействие химических мутагенов Вирусы Наследственность Теория спонтанных мутаций
Слайд 10: Отличия лейкозной клеточной популяции от нормальной
1. В лейкозной популяции нарушаются соотношения между процессами пролиферации и дифференцировки вследствие блокады дифференцировки. В нормальных гранулоцитах заложена «суицидальная программа» (деление, созревание, выход в ткани с реализацией присущих им функций и гибель). Лейкозные клетки не имеют таких «обязанностей». 2. Опухолевая масса растет в геометрической прогрессии. 3. Продолжительности жизни лейкозных клеток больше чем нормальных.
Слайд 11
4. Лейкозные клетки способны избыточно вырабатывать колониестимулирующий. 5. Опухолевые клетки тормозят нормальный гемопоэз. 6. Лейкозные клетки обладают способностью, расти вне органов кроветворения: в коже, почках, мозговых оболочках - метастазирование. 7. В лейкозном клоне обнаруживают наличие двух клеточных популяций – пролиферирующей и непролиферирующей («тормозной», «спящей», «дремлющей»). Число покоящих клеток составляет 78-90%. Рост патологической ткани это результат взаимодействия двух указанных компонентов.
Слайд 12: Роль апоптоза в патогенезе лейкозов
Существует система генов, «отправляющих» клетку в апоптоз (ген р53) и препятствующих этому процессу (г ен bcl -2 ) В норме этот ген р53 обеспечивает апоптоз клеток, подвергшихся действию ионизирующей радиации, …. Возникновение резистентности к цитостатической терапии сопровождается появлением клеток с мутантным типом гена р53. Ген bcl -2 подавляет апоптоз, вызванный действием ионизирующей радиации, цитостатиков, обеспечивает выживание клеток в отсутствие ростовых факторов, не снижая митотической активности.
Слайд 13
Участие механизма апоптоза в онкогенезе может реализовываться как по линии блокады клеточной гибели и придания мутировавшим клеткам «бессмертия», что реализуется геном bcl -2, так и по линии нарастания степени злокачественности за счет появления новых мутантных субклонов, которые в обычных условиях должны отправляться в апоптоз (мутацией гена р53).
Слайд 15: КЛАССИФИКАЦИЯ ОЛ
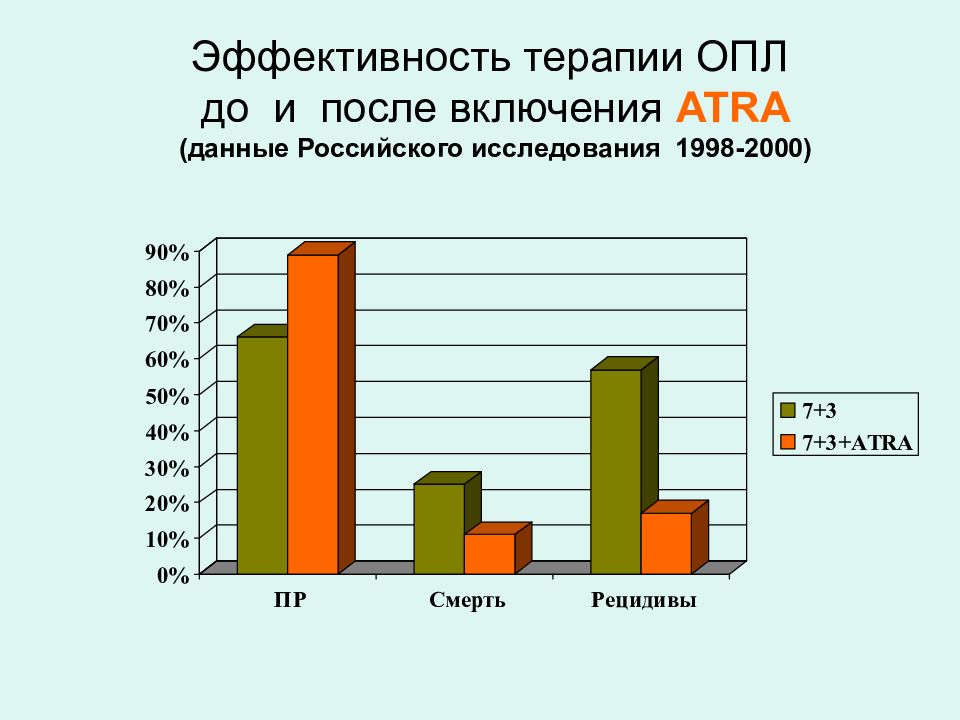
1.Острые нелимфобластные лейкозы (миелоидные). М0 - острый недифференцированный лейкоз М1 - острый миелобластный лейкоз без признаков созревания М2 - острый миелобластный лейкоз с созреванием М3 - острый промиелоцитарный лейкоз составляет 10% от всех ОМЛ. Типичная цитогенетическая аномалия ( t 15,17). М4 - острый миеломонобластный лейкоз М5 - острый монобластый лейкоз М6 - острый эритромиелоз, бластные клетки представлены молодыми формами эритроидного ряда. М7 - острый мегакариобластный лейкоз.
Слайд 16: КЛАССИФИКАЦИЯ ОЛ
2. Острые лимфобластные лейкозы L 1 - микролимфобластный. Эта форма выявляется у 65% детей и у 5-10% взрослых больных. L 2 – лимфобластный. В 70% встречается у взрослых. L 3 - острый макро- или пролимфобластный лейкоз.
Слайд 17: Иммунологическая классификация ОЛЛ:
Т - лимфобластный вариант, В - лимфобластный вариант, Недифференцируемый ОЛЛ
Слайд 18: 3. Миелодиспластический синдром (МДС)
Диагностическим критерием МДС является обнаружение в миелограмме менее 20% (5-20%) бластных клеток. - РАИБ (рефрактерная анемия с избытком бластов 5-10%). -РАИБТ (рефрактерная анемия с избытком бластов в стадии трансформации 10-20%).
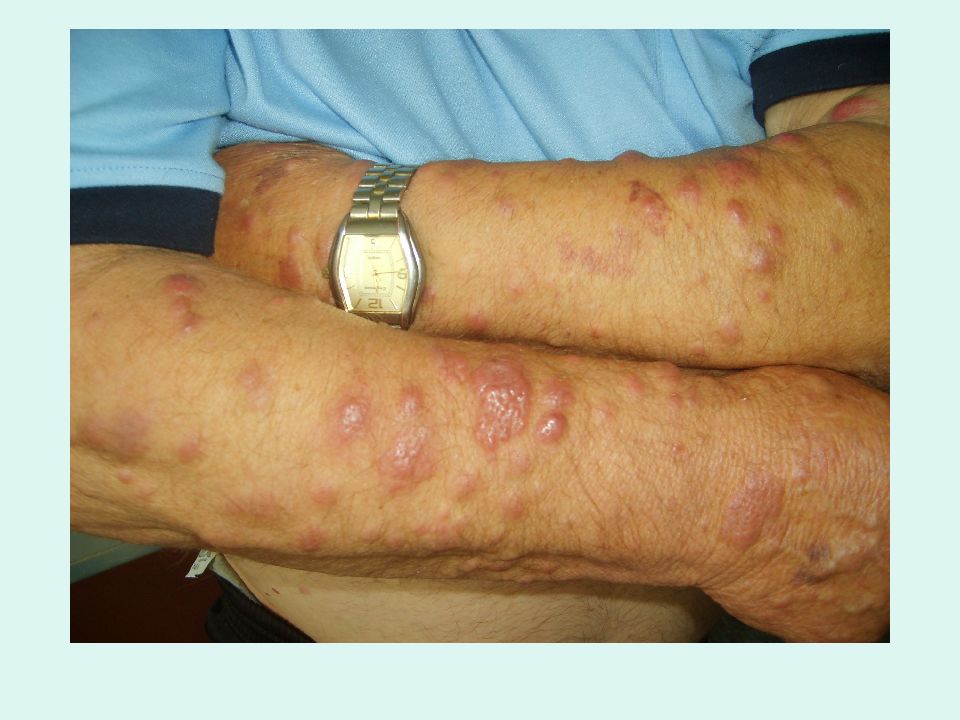
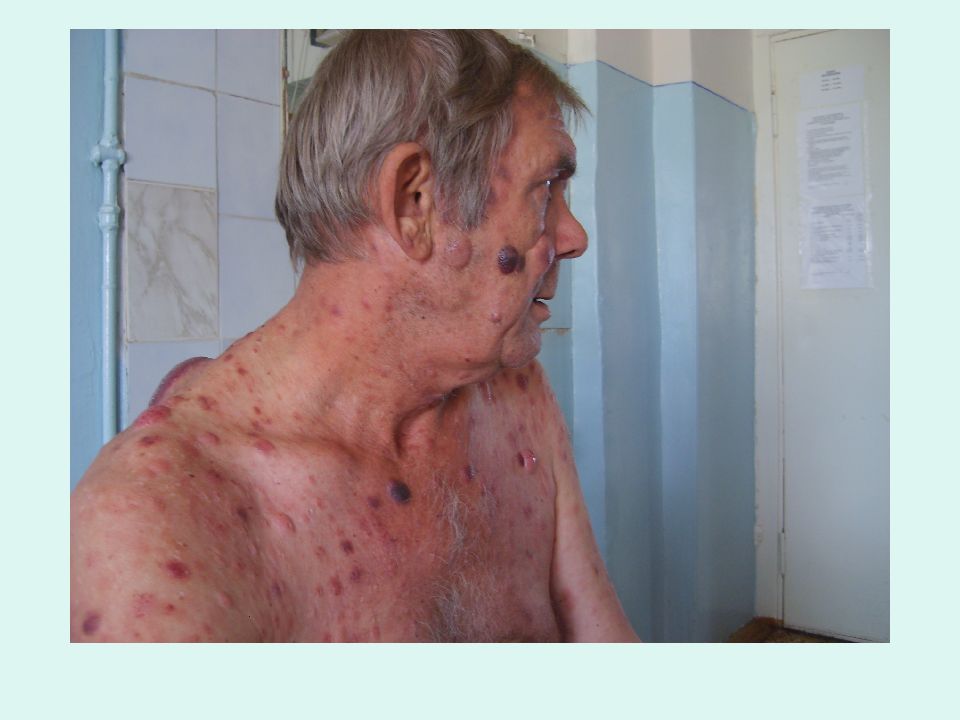
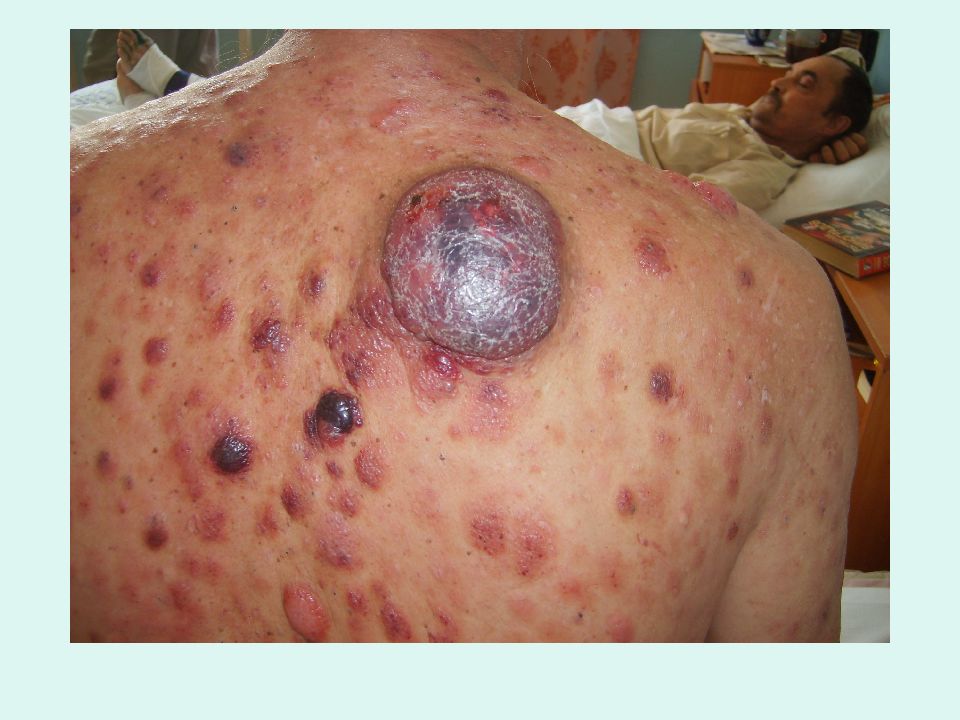
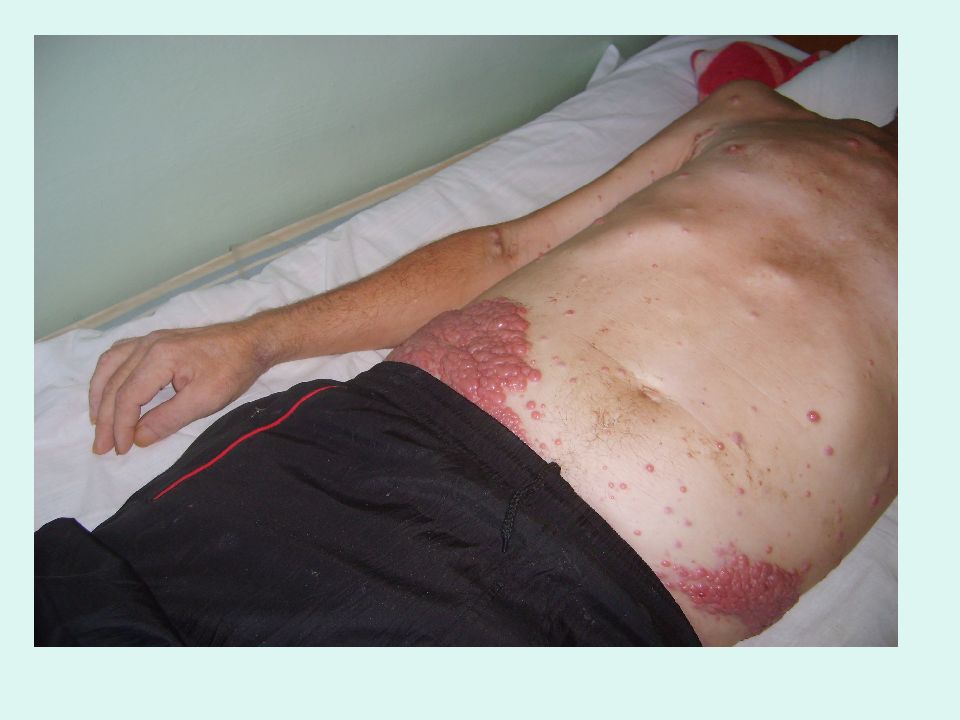
Слайд 19: Гиперпластический синдром
увеличение лимфатических узлов увеличение селезенки, печени (2-3 см из под края реберной дуги). появление кожных лейкозных инфильтратов (лейкемиды) Гиперпластический синдром связан с диффузным разрастанием бластных клеток, это – проявление внекостномозгового повреждения лимфоузлов, селезенки, печени, кожи.
Слайд 27: Анемический синдром обусловлен
1) угнетением эритроидного ростка кроветворения в костном мозге (этот механизм отчетливо проявляется при ОНЛЛ); 2) потерями эритроцитов вследствие кровотечений; 3) аутоиммунным гемолизом эритроцитов, являющимся определяющим при ОЛЛ (протекает с умеренной желтухой, ретикулоцитозом, положительной пробой Кумбса).
Слайд 28: Геморрагический синдром проявляется
геморрагическими высыпаниями на коже и слизистых оболочках от единичных мелкоточечных и мелкопятнистых до обширных кровоизлияний и профузных кровотечений ( носовых, маточных, желудочно-кишечных и др). Кровоизлияния очень часто сопровождаются неврологическими нарушениями, острыми расстройствами мозгового кровообращения.
Слайд 29: Геморрагический синдром обусловлен
тромбоцитопенией, часто весьма значительной (геморрагические проявления начинаются при снижении уровня тромбоцитов ниже 20 тыс. ДВС - синдромом вследствие потребления факторов свертывания крови. Чаще всего этот процесс развивается при остром промиелоцитарном лейкозе.
Слайд 30: Причинами тромбоцитопении являются
угнетение мегакариоцитарного ростка кроветворения в костном мозге; потери тромбоцитов из-за кровотечений; разрушение тромбоцитов вследствие аутоиммунных процессов; потребление тромбоцитов при синдроме ДВС.
Слайд 31: Интоксикационный синдром
проявляется профузной потливостью, слабостью, субфебрильной температурой, снижением массы тела. Этот синдром обусловлен распадом опухолевых клеток, вследствие чего в кровоток попадают вещества, вызывающие пирогенную реакцию, интоксикацию.
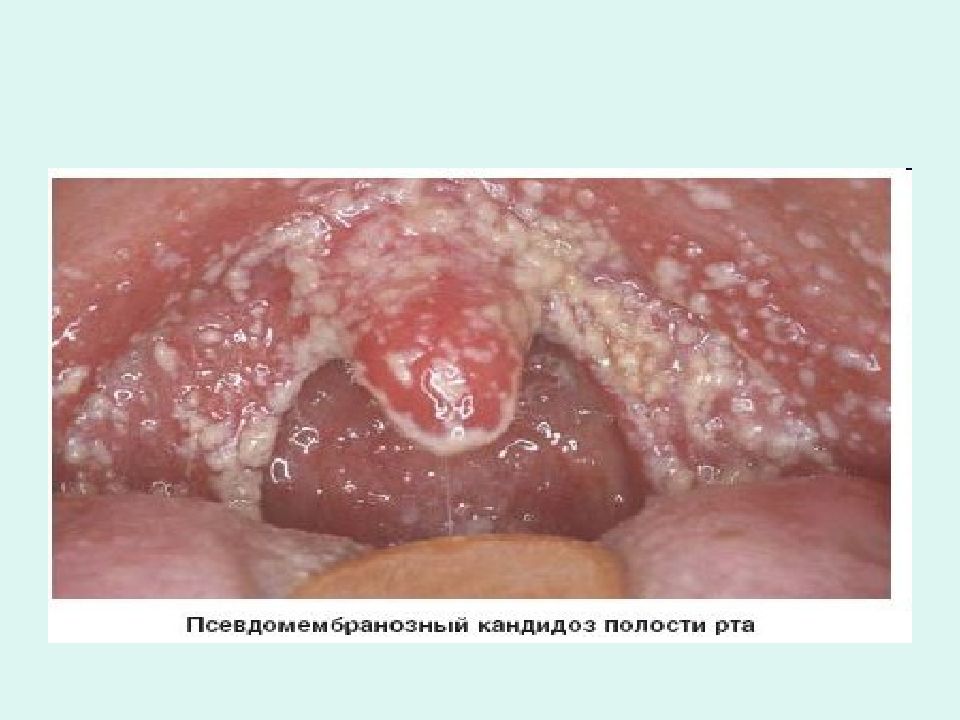
Слайд 32: Синдром вторичного иммунодефицита
наблюдается у 80-85% больных ОЛ, является грозным, трудно купируемым осложнением, включающим пневмонию, сепсис, гнойные процессы. В последнее время увеличились тяжелые инфекционные осложнения вирусного и грибкового генеза. Причина иммунодефицита заключается в гранулоцитопении и неполноценности лимфоцитарного клеточного звена иммунитета.
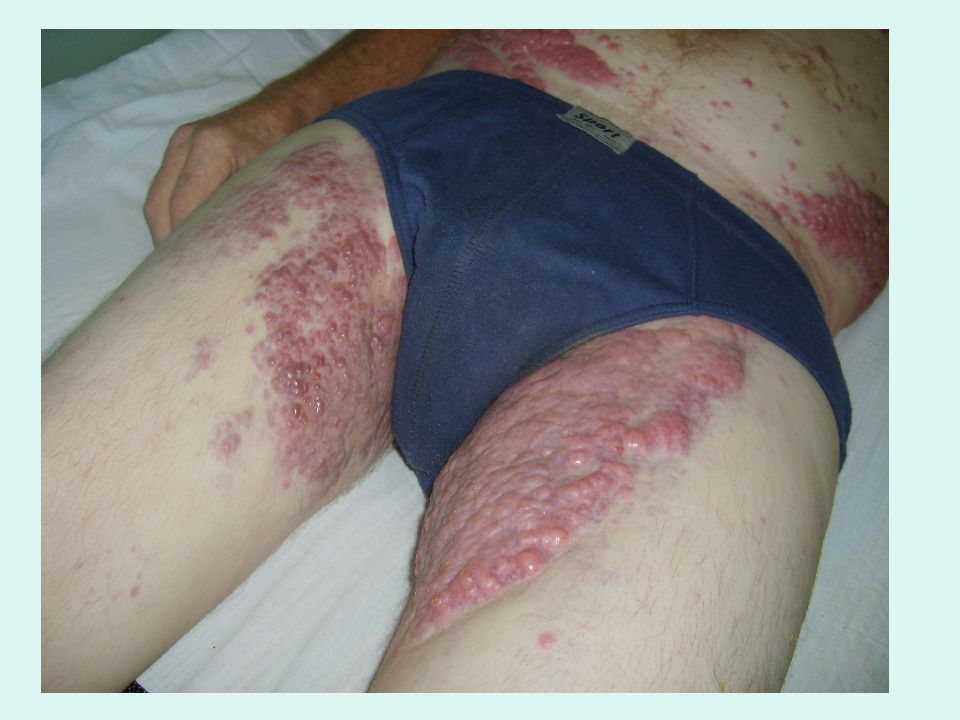
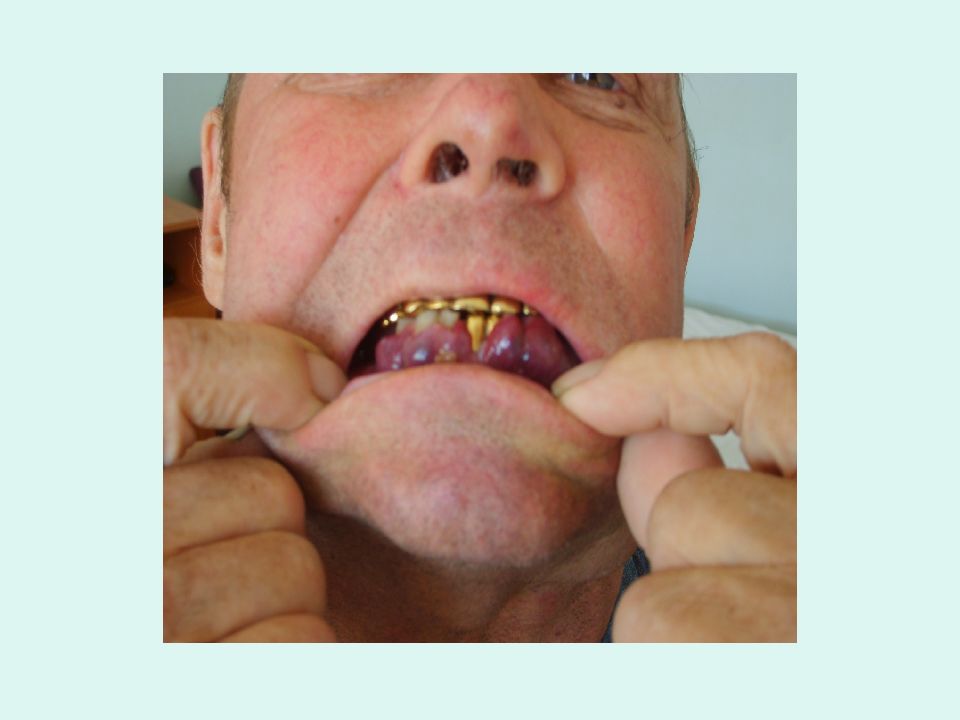
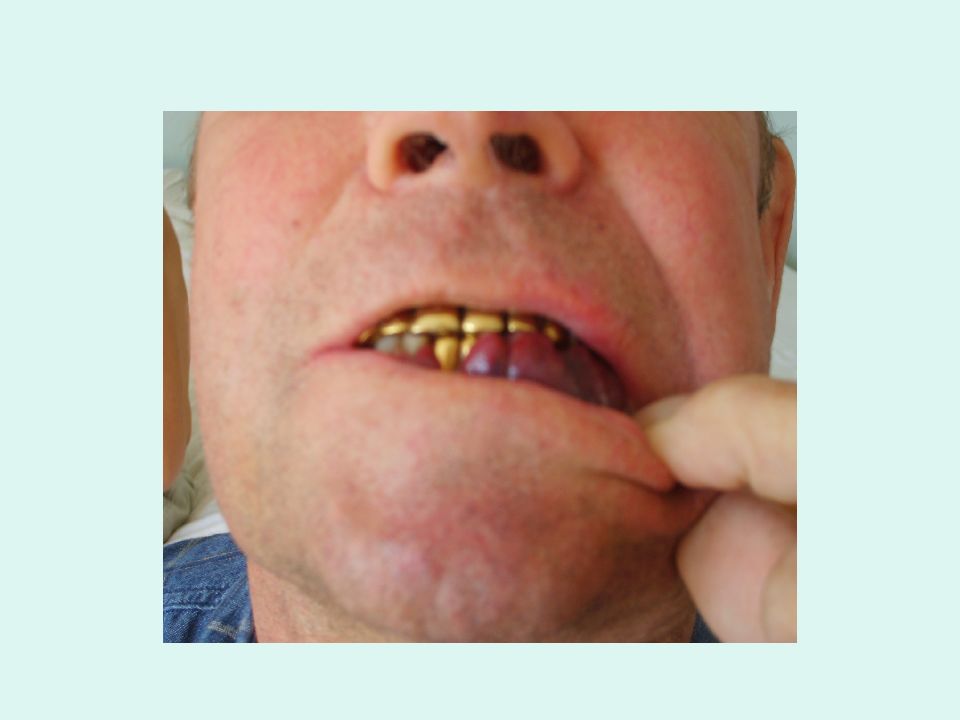
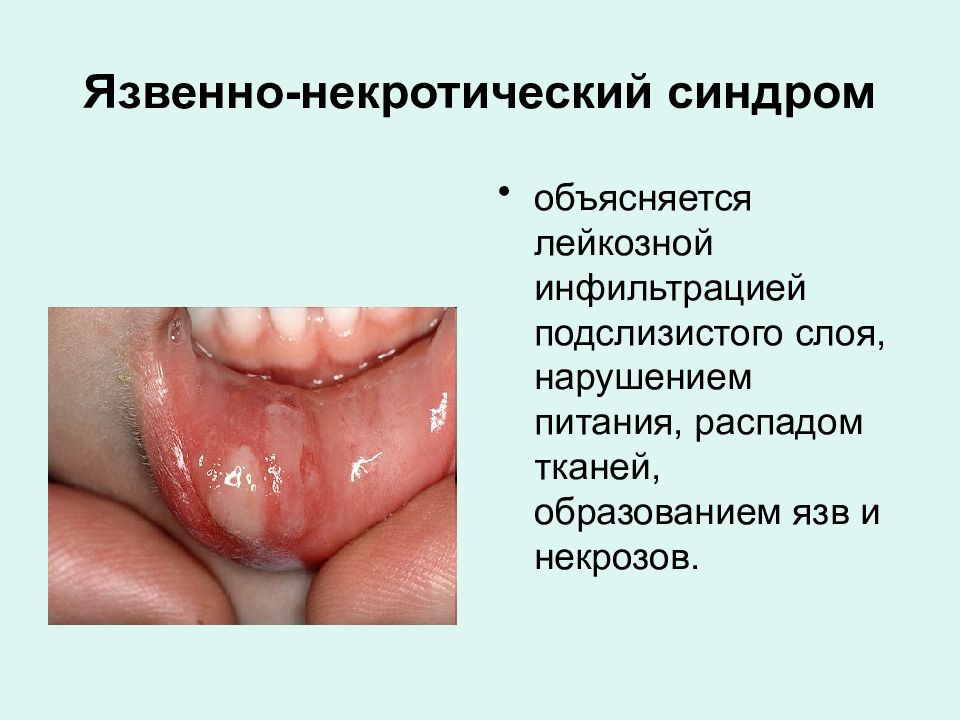
Слайд 34: Язвенно-некротический синдром
объясняется лейкозной инфильтрацией подслизистого слоя, нарушением питания, распадом тканей, образованием язв и некрозов.
Слайд 35
Иногда выявляются язвенно-некротические изменения в полости рта. Возможны некрозы пищевода, желудка, тонкой и толстой кишок. У20% больных развивается парапроктита и язвенно-некротические процесса в области влагалища.
Слайд 36
В ОАК у больных ОЛ выявляется: изменение числа лейкоцитов в довольно широких пределах – от 0,1 - 5,0 -20,0 - 180 х 10 9 /л; появление в крови бластных клеток уменьшение числа зрелых клеток миелоидного ростка при отсутствии переходных форм («лейкемический провал» - hiatus leukemicus);
Слайд 37
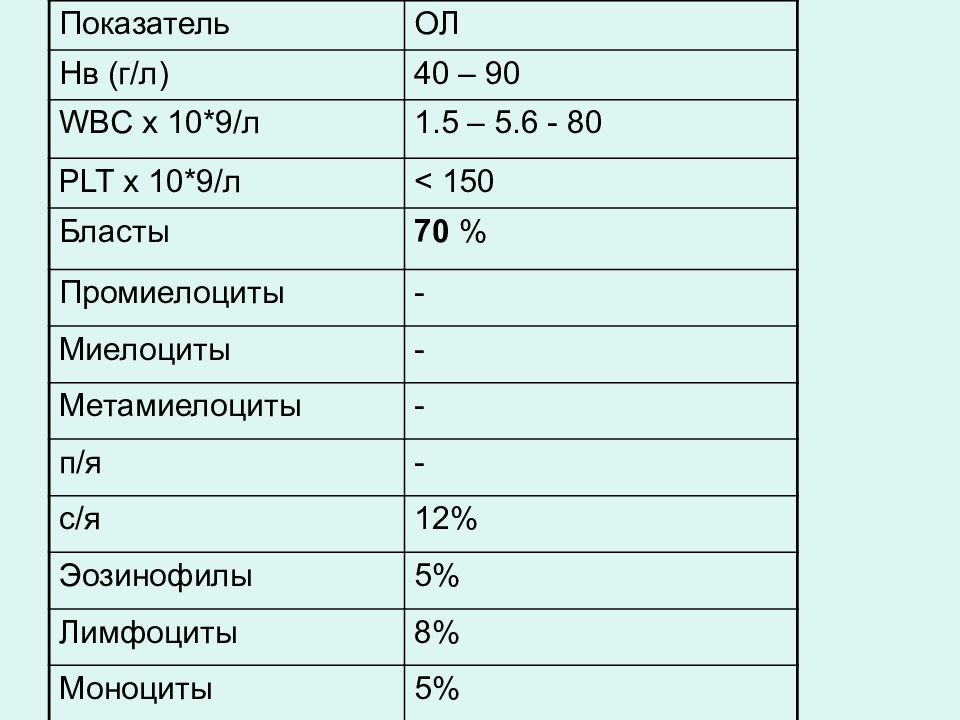
Показатель ОЛ Нв (г/л) 40 – 90 WBC х 10*9/л 1.5 – 5.6 - 80 PLT х 10*9/л < 150 Бласты 70 % Промиелоциты - Миелоциты - Метамиелоциты - п/я - с / я 12% Эозинофилы 5% Лимфоциты 8% Моноциты 5%
Слайд 38
В ОАК у больных ОЛ выявляется: при ОНЛЛ могут обнаруживаться незрелые гранулоциты: промиелоциты, миелоциты, метамиелоциты, однако их количество невелико (не более 10%); анемия различной степени тяжести; тромбоцитопения (наблюдается более, чем в 90%).
Слайд 39: ЗАПОМНИТЕ!!!
Основным критерием диагноза ОЛ, является обнаружение в миелограмме более 20% бластных клеток.
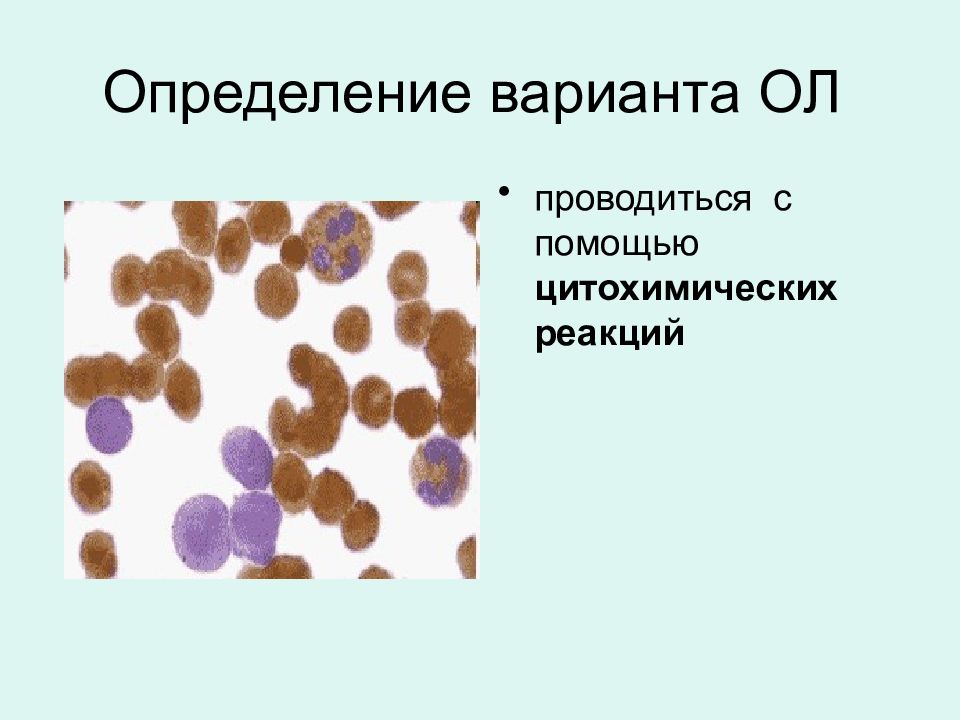
Слайд 41: ЦИТОХИМИЧЕСКИЕ ИССЛЕДОВАНИЯ
МПО - миелопероксидаза ЛП - липиды ХАЭ - хлорацетилэстераза АНЭ - альфа-нафтилэстераза NaF - фторид натрия (подавляемость им АНЭ) PAS – гликогенположительный материал Дифф. –диффузное окрашивание Гран.- окрашивание отдельных гранул.
Слайд 42
Иммунофенотипирование бластных клеток необходимо для точной идентификации под варианта острого лейкоза.
Слайд 43: Цитогенетическое исследование костного мозга
ХРОМОСОМНЫЕ АБЕРРАЦИИ ПРИ ОНЛЛ t(15;17)(g22;g21) - М3 t(6;9)(p23;g34) - М1 t(9;11)(p22;g23) - М5,М4,М2
Слайд 44
ДИАГНОСТИКА ОСТРОГО ЛЕЙКОЗА периферическая кровь (гемограмма) стернальный пунктат (миелограмма) трепанобиопсия (гистология + мазок отпечаток – цитология) цитохимия бластных клеток (вариант ОЛ) иммунофенотипирование (под вариант ОЛ), цитогенетические исследования костного мозга (хромосомные аберрации, транслокации) – определение прогностического индекса
Слайд 45
КРИТЕРИИ ДИАГНОЗА ОСТРОГО ЛЕЙКОЗА Наличие синдромов Появление бластных клеток в крови Наличие в ОАК «лейкемического зияния» Изменения белой крови сочетается с нарастающей анемией, тромбоцитопенией Костный мозг характеризуется тотальным или субтотальным бластным замещением (более 20% бластов)
Слайд 46
ПЕРВАЯ АТАКА ЗАБОЛЕВАНИЯ - стадия развернутых клинических проявлений. Охватывает время от первых клинических проявлений, установления диагноза и первых шесть недель лечения. РЕМИССИЯ – это ослабление патологических проявлений под воздействием противолейкозной (цитостатической) терапии, называемой терапией индукции.
Слайд 47
РЕМИССИЯ характеризуется: нормализацией клинической симптоматики; в миелограмме количество бластных клеток <5%, лимфоидных клеток <30%; в ОАК: бластных клеток –«0», лейкоцитов не < 1,5 х 10 9 /л, тромбоцитов не < 100 х10 9 /л, Hb не < 100 г/л (при условии постепенной нормализации этих показателей); Отсутствием внекостномозговых лейкозных пролифератов.
Слайд 48
РЕЦИДИВ ЗАБОЛЕВАНИЯ – обусловлен активацией (возвратом) лейкозного процесса к прежним показателям в результате выхода остаточной клеточной популяции из-под контролирующего действия проводимой в ремиссии поддерживающей терапии. ХАРАКТЕРИЗУЕТСЯ : появлением бластов в ОАК; при нормальных показателях ОАК - появлением бластов в миелограмме >5%; при нормальных показателях ОАК, миелограммы - наличием внекостномозговых проявлений (нейролейкоз, спленомегалия).
Слайд 49
Примерные формулировки диагноза * Острый лимфобластный лейкоз первая атака, острая фаза. *Острый миелобластный лейкоз от VI. 05г. ремиссия. *Острый лимфобластный лейкоз от VI.05г., первый рецидив от 04.08г.
Слайд 50: ЭТАПЫ ТЕРАПИИ ОСТРОГО ЛЕЙКОЗА
1. Индукция ремиссии – начинается сразу после установления диагноза ОЛ по программе, соответствующей варианту лейкоза, и заканчивается подтверждением ремисси с помощью пункции костного мозга, люмбальной пункции и клинического осмотра. 2. Консолидация ремиссии – закрепление достигнутого. Этот этап наиболее агрессивный и высокодозный в плане цитостатических препаратов. Задачей этого периода является по возможности полное уничтожение лейкозных клеток, оставшихся после индукции ремиссии.
Слайд 51: ЭТАПЫ ТЕРАПИИ ОСТРОГО ЛЕЙКОЗА
3) Профилактика нейролейкемии – распространяется на все периоды лечения ОЛ (индукцию ремиссии, консолидацию, поддерживающее лечение). Интратекально - дексаметазон -30мг, цитозар-30мг, метотрексат- 15мг. Частота проведения люмбальных пункций зависит от варианта ОЛ и выбранной программы. 4) Поддерживающая терапия - лечение в ремиссию (сдерживающий контроль за лейкозным клоном) проводится независимо от варианта ОЛ 6-меркаптопурином и метотрексатом.
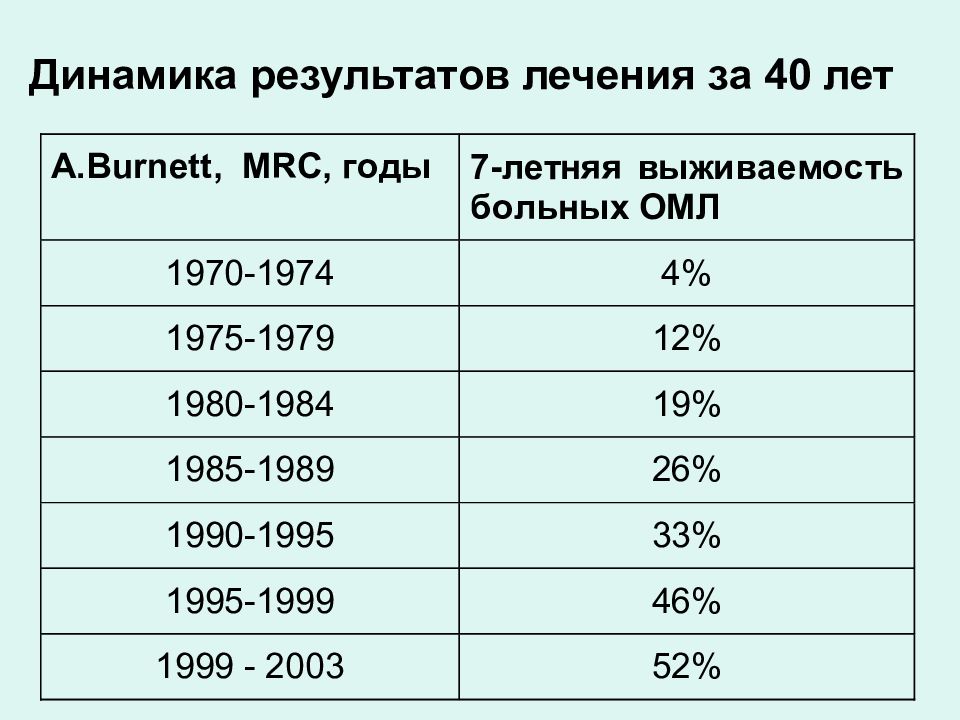
Слайд 53: Программы индукции при ОМЛ не изменились за 35 лет
TAD Цитозин-арабинозид 100 мг/м2 в/в 2 раза в сутки 1-7 дни Даунорубицин 45 мг/м2 в/в 1 раз в день1-3 дни 6-Тиогуанин 100 мг внутрь 2 раза в день 1-7 дни 7 + 3 Цитозин-арабинозид 100 мг/м2 в/в 2 раза в сутки 1-7 дни Даунорубицин 45 мг/м2 в/в 1 раз в день1-3 дни TAD-9 ADE 7+3+VP-6 Цитозин-арабинозид 100 мг/м2 в/в 2 раза в сутки 1-7 -10 дни Даунорубицин 45 -60 мг/м2 в/в 1 раз в день1-3 дни + Этопозид 120 мг/м2 в/в 1 раз в день 17-21 дни
Слайд 54: Инфекционные осложнения в период индукции (185 больных, включенных в исследование ОМЛ-01.01)
Нет осложнений 9 / 185 = 5% Стоматит 107 / 176 = 61% Пневмония 78 / 176 = 44% Сепсис 57 / 176 = 32% Энтеропатия 50 / 176 = 28% Ангина 25 / 176 = 14% Эзофагит 25 / 176 = 14% Катетерная 15 / 176 = 8,5% Гепатит 14 / 176 = 8% Флебит 10 / 176 = 6% Парапроктит 9 / 176 = 5% Периостит 3 / 176 = 1,5% Грибковые инфекции (53 / 176) = 30%