Первый слайд презентации: Травматология
Слайд 2
Травматология – наука о повреждении органов и тканей человека. Занимается изучением травматизма, его профилактикой, организацией травматологической помощи и лечением травм. Травма – внезапное воздействие факторов внешней среды (механические, физические, химические и т.д.) на ткани, органы или организм в целом, приводящее к анатомо-физиологическим изменениям, сопровождающееся местной и общей реакцией организма.
Слайд 3: Травматизм
Производственный (промышленный,с/хозяйственный) Непроизводственный (транспортный, уличный, бытовой, спортивный)
Слайд 4: Классификация повреждений
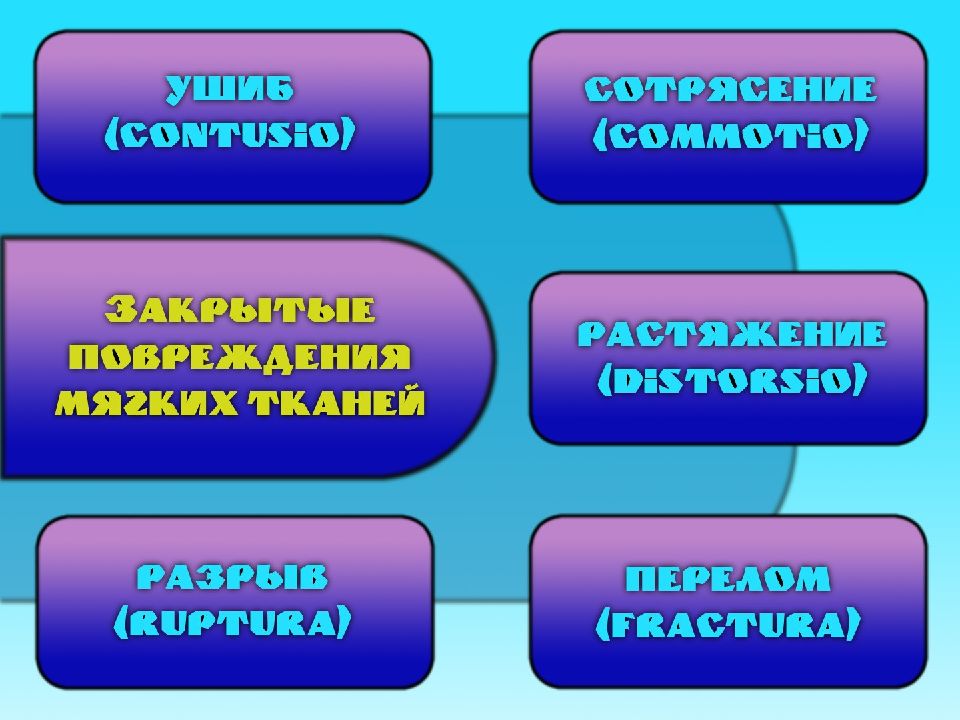
Закрытые повреждения мягких тканей Вывихи Переломы
Слайд 6: Ушиб (contusio) Закрытое механическое повреждение мягких тканей и органов без видимого нарушения их анатомической целостности
Механизм возникновения: Обычно является следствием падения с небольшой высоты или удара, нанесенного тупым предметом, обладающим малой кинетической энергией.
Слайд 7
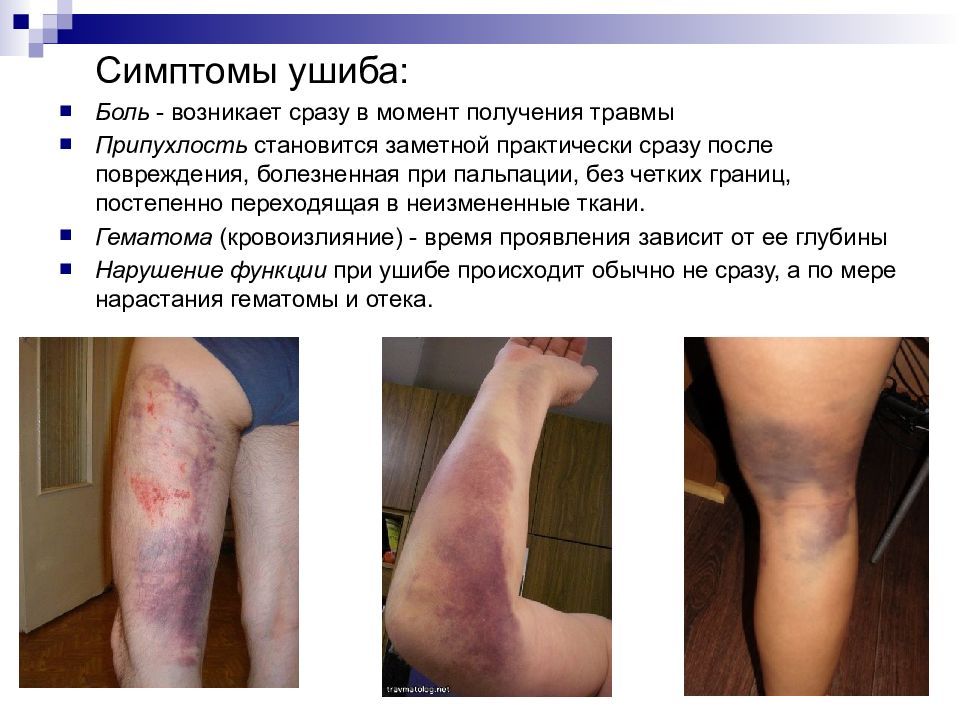
Симптомы ушиба: Боль - возникает сразу в момент получения травмы Припухлость становится заметной практически сразу после повреждения, болезненная при пальпации, без четких границ, постепенно переходящая в неизмененные ткани. Гематома (кровоизлияние) - время проявления зависит от ее глубины Нарушение функции при ушибе происходит обычно не сразу, а по мере нарастания гематомы и отека.
Слайд 8: Лечение
Холод – в первые сутки для уменьшения развития гематомы и травматического отека (пузырь со льдом; в спортивной медицине применяют опрыскивание кожи в области повреждения хлорэтилом). Давящая повязка - для уменьшения движений при ушибах в области суставов Возвышенное положение конечности - для уменьшения отека. Тепловые процедуры - начиная со 2-3-х суток для ускорения рассасывания гематомы и купирования отека (грелка, ультрафиолетовое излучение, УВЧ-терапия). Пункция - в случаях образования гематом, особенно глубоких.
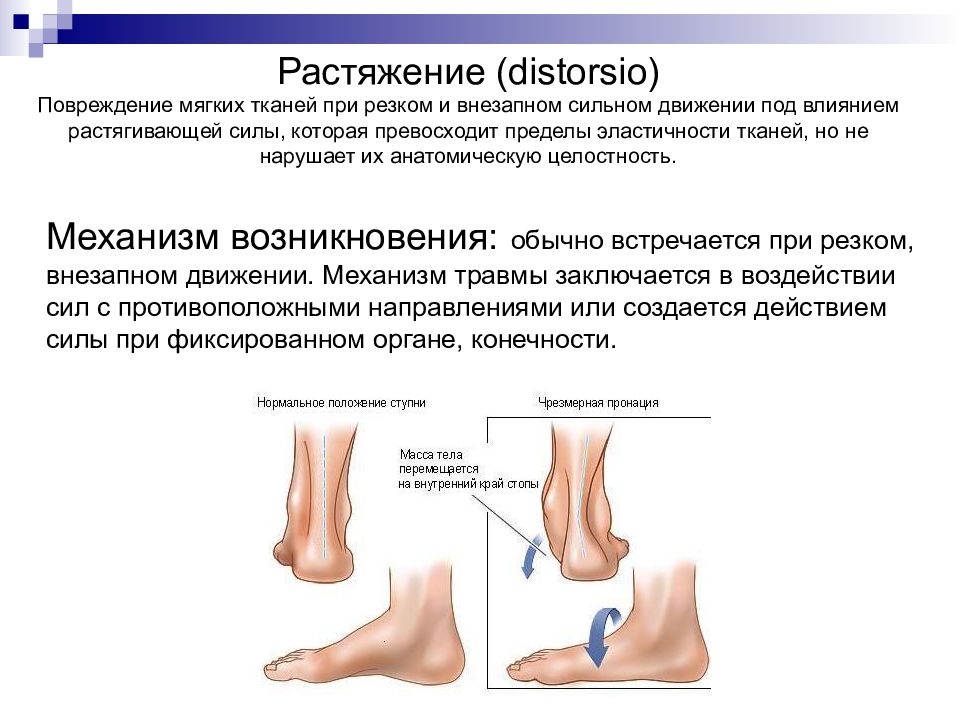
Механизм возникновения: обычно встречается при резком, внезапном движении. Механизм травмы заключается в воздействии сил с противоположными направлениями или создается действием силы при фиксированном органе, конечности.
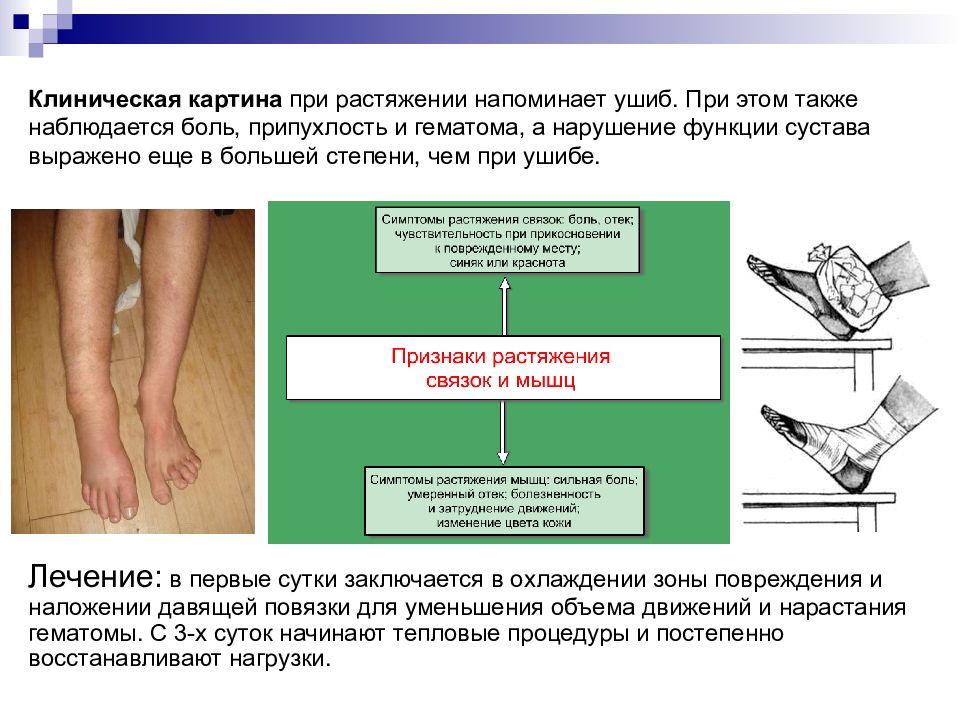
Слайд 10: Клиническая картина при растяжении напоминает ушиб. При этом также наблюдается боль, припухлость и гематома, а нарушение функции сустава выражено еще в большей степени, чем при ушибе
Лечение: в первые сутки заключается в охлаждении зоны повреждения и наложении давящей повязки для уменьшения объема движений и нарастания гематомы. С 3-х суток начинают тепловые процедуры и постепенно восстанавливают нагрузки.
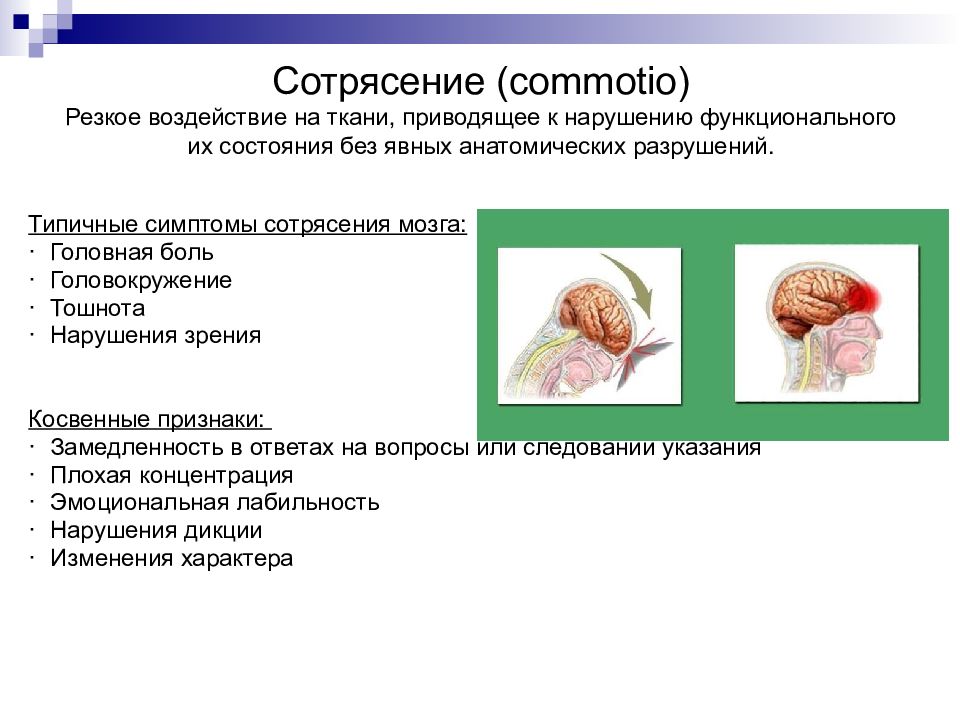
Слайд 11: Сотрясение (commotio) Резкое воздействие на ткани, приводящее к нарушению функционального их состояния без явных анатомических разрушений
Типичные симптомы сотрясения мозга: · Головная боль · Головокружение · Тошнота · Нарушения зрения Косвенные признаки: · Замедленность в ответах на вопросы или следовании указания · Плохая концентрация · Эмоциональная лабильность · Нарушения дикции · Изменения характера
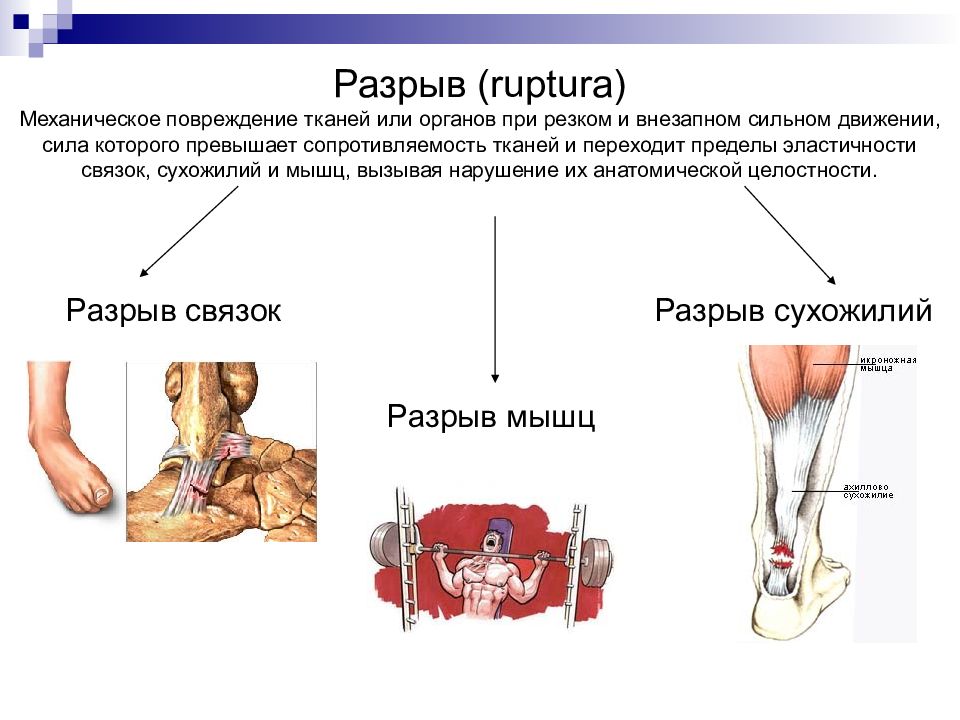
Слайд 12: Разрыв (ruptura) Механическое повреждение тканей или органов при резком и внезапном сильном движении, сила которого превышает сопротивляемость тканей и переходит пределы эластичности связок, сухожилий и мышц, вызывая нарушение их анатомической целостности
Разрыв связок Разрыв мышц Разрыв сухожилий
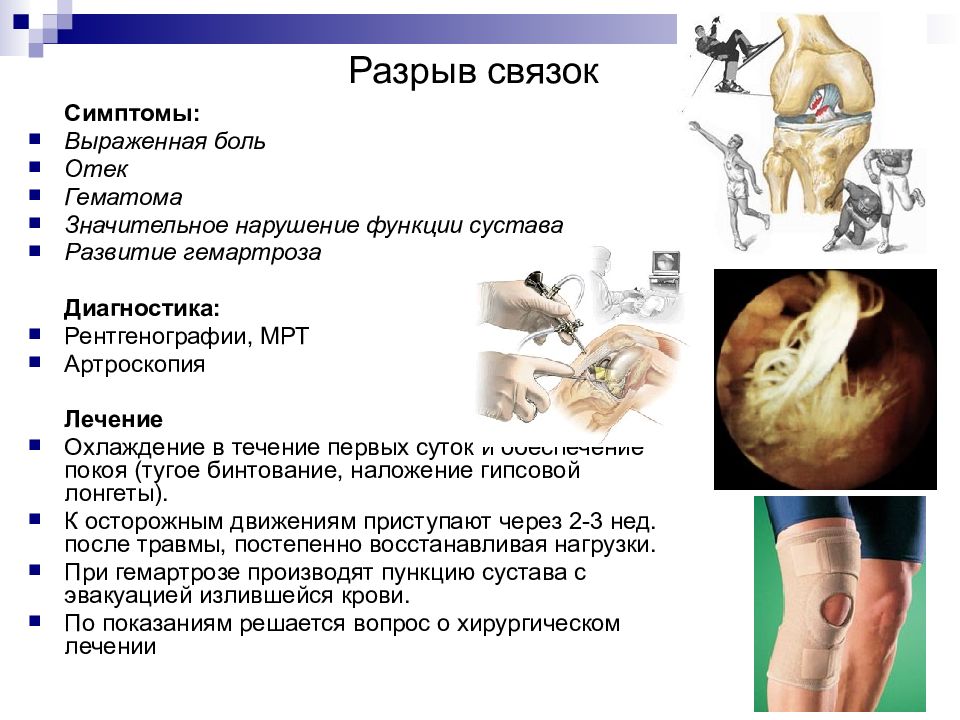
Слайд 13: Разрыв связок
Симптомы: Выраженная боль Отек Гематома Значительное нарушение функции сустава Развитие гемартроза Диагностика: Рентгенографии, МРТ Артроскопия Лечение Охлаждение в течение первых суток и обеспечение покоя (тугое бинтование, наложение гипсовой лонгеты). К осторожным движениям приступают через 2-3 нед. после травмы, постепенно восстанавливая нагрузки. При гемартрозе производят пункцию сустава с эвакуацией излившейся крови. По показаниям решается вопрос о хирургическом лечении
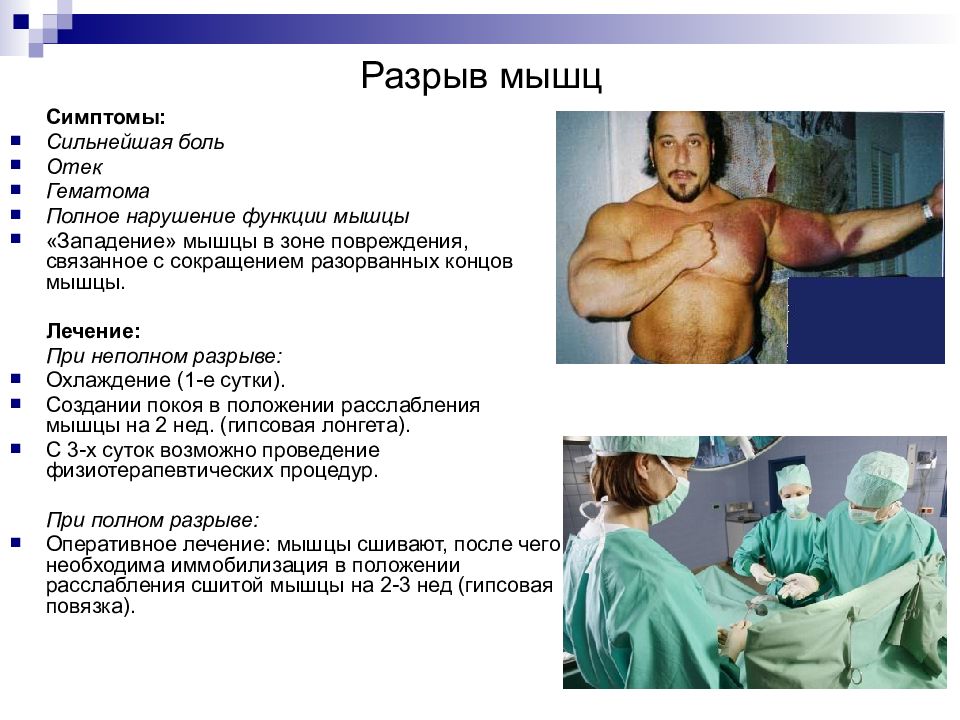
Слайд 14: Разрыв мышц
Симптомы: Сильнейшая боль Отек Гематома Полное нарушение функции мышцы «Западение» мышцы в зоне повреждения, связанное с сокращением разорванных концов мышцы. Лечение: При неполном разрыве: Охлаждение (1-е сутки). Создании покоя в положении расслабления мышцы на 2 нед. (гипсовая лонгета). С 3-х суток возможно проведение физиотерапевтических процедур. При полном разрыве: Оперативное лечение: мышцы сшивают, после чего необходима иммобилизация в положении расслабления сшитой мышцы на 2-3 нед (гипсовая повязка).
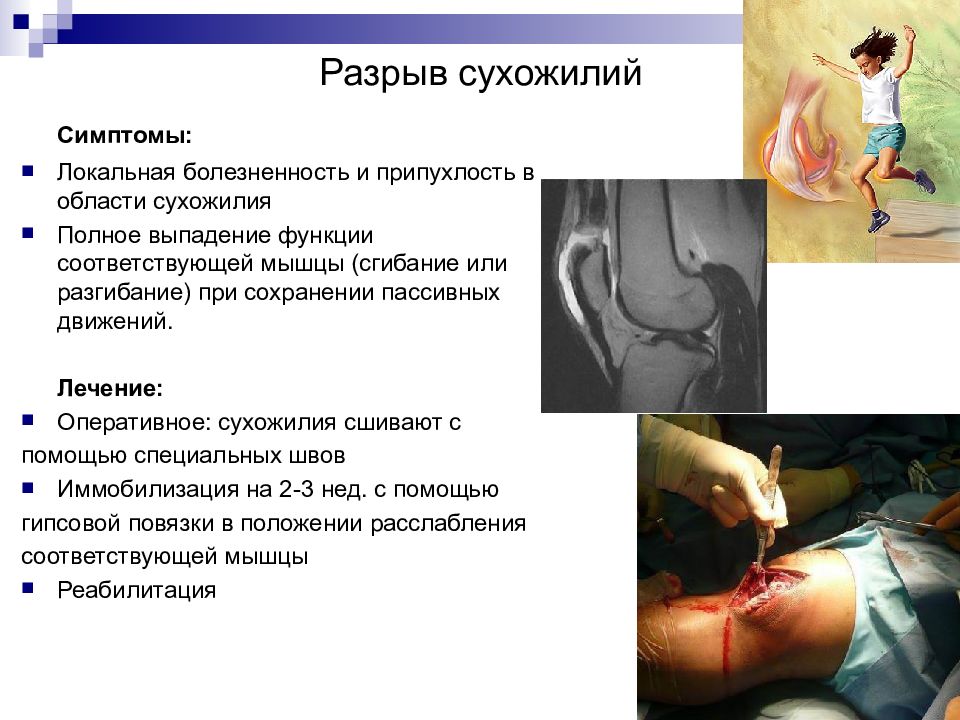
Слайд 15: Разрыв сухожилий
Симптомы: Локальная болезненность и припухлость в области сухожилия Полное выпадение функции соответствующей мышцы (сгибание или разгибание) при сохранении пассивных движений. Лечение: Оперативное: сухожилия сшивают с помощью специальных швов Иммобилизация на 2-3 нед. с помощью гипсовой повязки в положении расслабления соответствующей мышцы Реабилитация
Слайд 16: Синдром длительного сдавления Тяжёлое патологическое состояние, возникающее в результате длительной компрессии мягких тканей конечностей
Клиника: - болевое раздражение, вызывающее нарушение координации возбудительных и тормозных процессов в центральной нервной системе; - травматическая токсемия, обусловленная всасыванием продуктов распада из поврежденных тканей и поступлением в кровоток недоокисленных продуктов обмена; - плазмопотеря, возникающая вторично в результате массивного отека поврежденных конечностей.
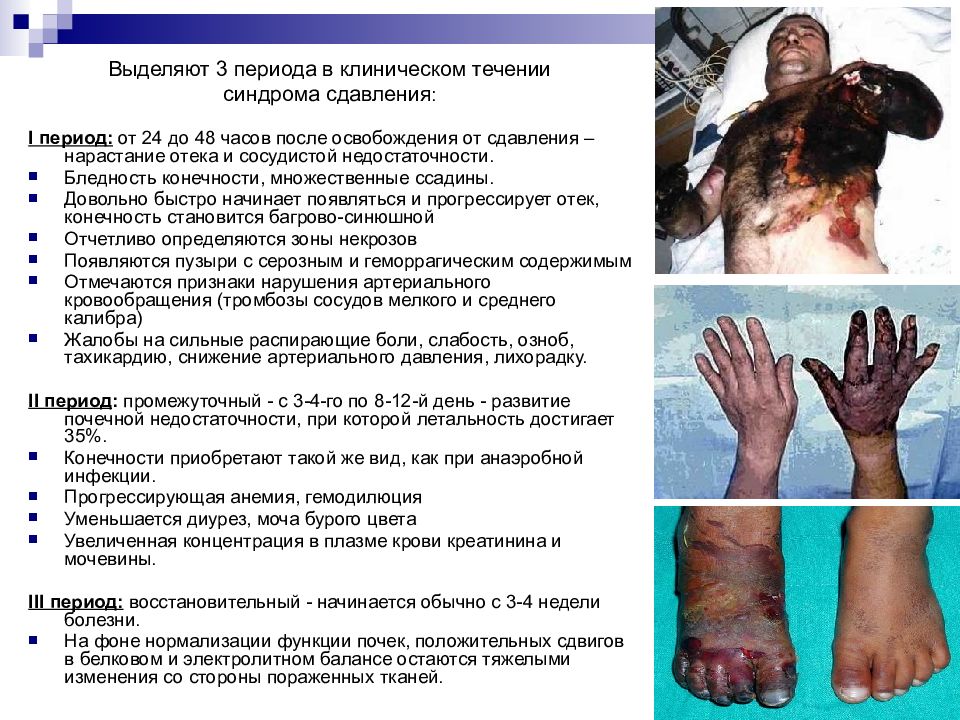
Слайд 17
Выделяют 3 периода в клиническом течении синдрома сдавления : I период: от 24 до 48 часов после освобождения от сдавления – нарастание отека и сосудистой недостаточности. Бледность конечности, множественные ссадины. Довольно быстро начинает появляться и прогрессирует отек, конечность становится багрово-синюшной Отчетливо определяются зоны некрозов Появляются пузыри с серозным и геморрагическим содержимым Отмечаются признаки нарушения артериального кровообращения (тромбозы сосудов мелкого и среднего калибра) Жалобы на сильные распирающие боли, слабость, озноб, тахикардию, снижение артериального давления, лихорадку. II период : промежуточный - с 3-4-го по 8-12-й день - развитие почечной недостаточности, при которой летальность достигает 35%. Конечности приобретают такой же вид, как при анаэробной инфекции. Прогрессирующая анемия, гемодилюция Уменьшается диурез, моча бурого цвета Увеличенная концентрация в плазме крови креатинина и мочевины. III период: восстановительный - начинается обычно с 3-4 недели болезни. На фоне нормализации функции почек, положительных сдвигов в белковом и электролитном балансе остаются тяжелыми изменения со стороны пораженных тканей.
Слайд 18: Лечение
Первая помощь : Наложение жгута проксимальнее сдавления и тугое бинтование конечности Охлаждение конечности с использованием льда, снега, холодной воды Введение обезболивающих и седативных средств Иммобилизация Первая врачебная помощь. Новокаиновая блокада - 200-400 мл теплого 0.25% раствора проксимальнее наложенного жгута, после чего жгут медленно снимают. Мощная дезинтоксикационная (внутривенно до 3-4 л жидкости в сутки) и антибактериальную терапию. Введение наркотиков и антигистаминных препартов (2% раствор пантопона 1 мл, 2% раствор димедрола 2 мл), сердечно-сосудистых средств (2 мл 10% раствора кофеина). Иммобилизация стандартными транспортными шинами. Создание гипотермии в течение первых 1-2 суток - пузыри со льдом укладывают на всю конечность. Квалифицированная хирургическая помощь. Первичная хирургическая обработка раны. Борьба с ацидозом - введение 3-5% раствора бикарбоната натрия в количестве 300-500 мл; большие дозы (15-25 г в день) цитрата натрия, обладающего способностью ощелачивать мочу, что препятствует образование миоглобиновых осадков. Питье больших количеств щелочных растворов, применение высоких клизм с бикарбонатом натрия. Для уменьшения спазма сосудов коркового слоя почек целесообразны внутривенные капельные вливания 0.1% раствора новокаина (300 мл). в течение суток вводят в вену до 4 л жидкости. Препараты, улучшающие реологические свойтсва крови. Экстрокорпоральный гемодиализ.
Слайд 19: Вывихи ( luxatio ) Стойкое полное смещение суставных концов костей, при котором утрачивается возможность соприкосновения суставных поверхностей
Врожденные Приобретенные Врожденный вывих бедра Травматические вывихи
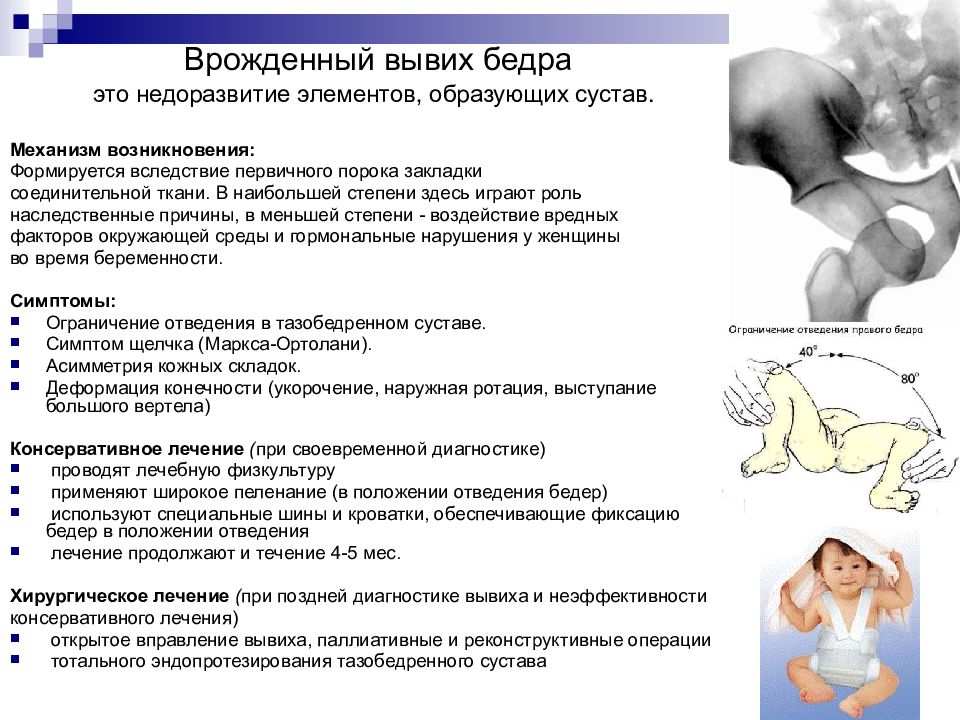
Слайд 20: Врожденный вывих бедра это недоразвитие элементов, образующих сустав
Механизм возникновения: Формируется вследствие первичного порока закладки соединительной ткани. В наибольшей степени здесь играют роль наследственные причины, в меньшей степени - воздействие вредных факторов окружающей среды и гормональные нарушения у женщины во время беременности. Симптомы: Ограничение отведения в тазобедренном суставе. Симптом щелчка (Маркса-Ортолани). Асимметрия кожных складок. Деформация конечности (укорочение, наружная ротация, выступание большого вертела) Консервативное лечение ( при своевременной диагностике) проводят лечебную физкультуру применяют широкое пеленание (в положении отведения бедер) используют специальные шины и кроватки, обеспечивающие фиксацию бедер в положении отведения лечение продолжают и течение 4-5 мес. Хирургическое лечение ( при поздней диагностике вывиха и неэффективности консервативного лечения) открытое вправление вывиха, паллиативные и реконструктивные операции тотального эндопротезирования тазобедренного сустава
Слайд 21: Травматические вывихи
Механизм возникновения: вследствие непрямой травмы (падение на втянутую или согнутую конечность, удар при фиксированной конечности) вследствие чрезмерного сокращения мышц. Диагностика: - травма в анамнезе с характерным механизмом; - болевой синдром; - деформация в области сустава и изменение оси конечности, при этом суставной конец может пальпироваться или быть виден на глаз в необычном для него месте; - вынужденное, специфичное для каждого вывиха положение конечности, изменение длины конечности (чаще -укорочение); - отсутствие активных и резкое ограничение пассивных движений в суставе; - "пружинящая фиксация": при пассивном движении, попытке выведения конечности из вынужденного положения отмечается эластическое, пружинящее сопротивление, а затем она вновь принимает исходное положение.
Слайд 22
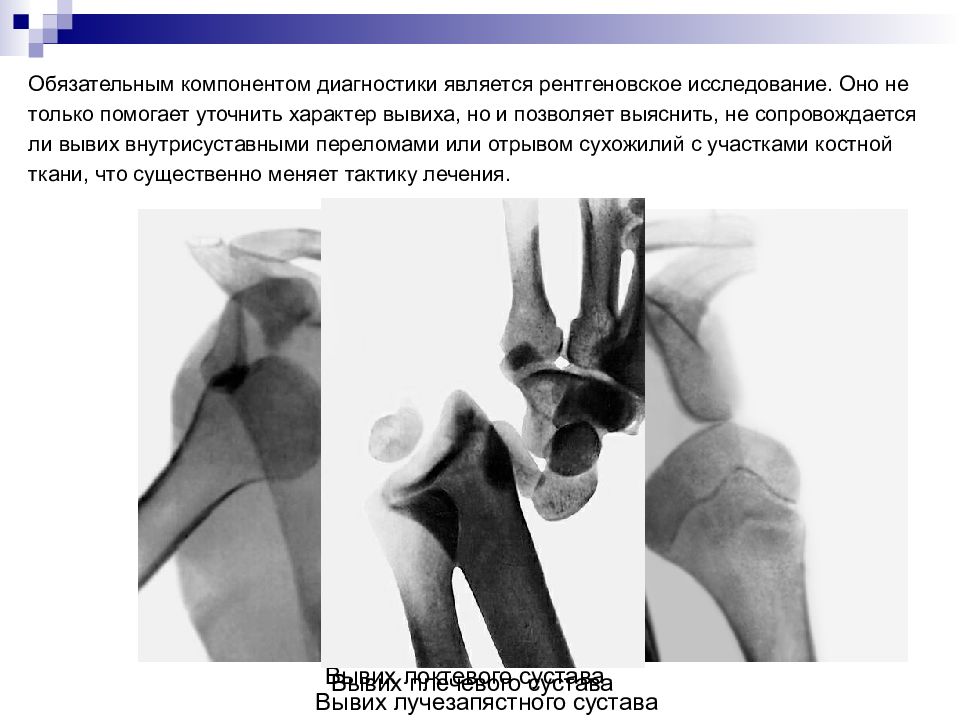
Обязательным компонентом диагностики является рентгеновское исследование. Оно не только помогает уточнить характер вывиха, но и позволяет выяснить, не сопровождается ли вывих внутрисуставными переломами или отрывом сухожилий с участками костной ткани, что существенно меняет тактику лечения. Вывих локтевого сустава Вывих плечевого сустава Вывих лучезапястного сустава
Слайд 23: Лечение
Первая помощь при вывихе заключается в транспортной иммобилизации и введении анальгетиков при выраженном болевом синдроме. Вправление вывиха - Способ Гиппократа-Купера - Способ Кохера Способ Джанелидзе Оперативное лечение вывихов Показаниями к хирургическому лечению вывихов являются: - открытые вывихи; - невправимые свежие вывихи (интерпозиция мягких тканей); - застарелые вывихи; - привычные вывихи. Смысл оперативного лечения состоит в устранении вывиха и укреплении связок и капсулы сустава. Иммобилизация и реабилитация иммобилизация в среднем на 2-3 нед. через 1-2 нед. при сохранении мягкой иммобилизации постепенно начинают движения в суставе, проводят курс лечебной физкультуры полное излечение наступает через 30-40 дней, а возможность полной нагрузки достигается через 2-3 мес.
Слайд 24
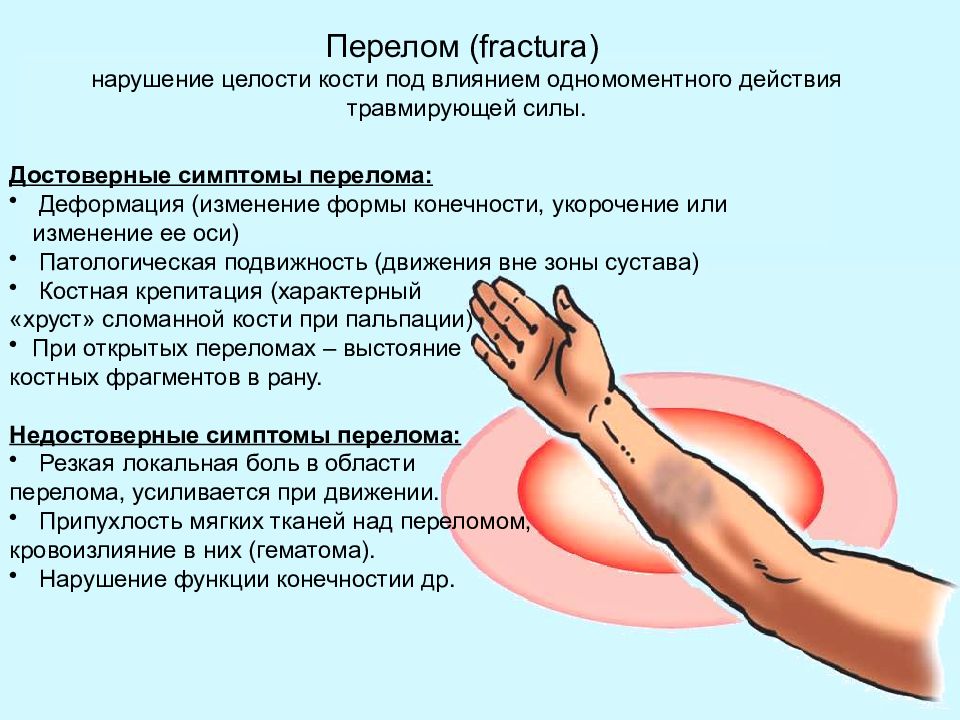
Достоверные симптомы перелома: Деформация (изменение формы конечности, укорочение или изменение ее оси) Патологическая подвижность (движения вне зоны сустава) Костная крепитация (характерный «хруст» сломанной кости при пальпации) При открытых переломах – выстояние костных фрагментов в рану. Недостоверные симптомы перелома: Резкая локальная боль в области перелома, усиливается при движении. Припухлость мягких тканей над переломом, кровоизлияние в них (гематома). Нарушение функции конечностии др. Перелом (fractura) нарушение целости кости под влиянием одномоментного действия травмирующей силы.
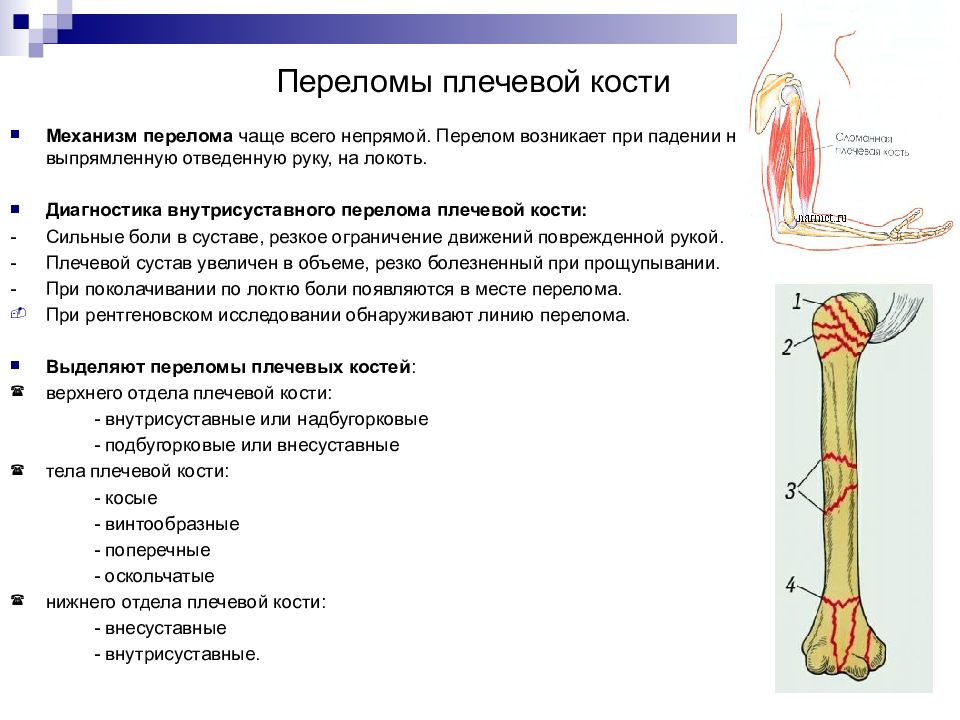
Слайд 26: Переломы плечевой кости
Механизм перелома чаще всего непрямой. Перелом возникает при падении на выпрямленную отведенную руку, на локоть. Диагностика внутрисуставного перелома плечевой кости: - Сильные боли в суставе, резкое ограничение движений поврежденной рукой. - Плечевой сустав увеличен в объеме, резко болезненный при прощупывании. - При поколачивании по локтю боли появляются в месте перелома. При рентгеновском исследовании обнаруживают линию перелома. Выделяют переломы плечевых костей : верхнего отдела плечевой кости: - внутрисуставные или надбугорковые - подбугорковые или внесуставные тела плечевой кости: - косые - винтообразные - поперечные - оскольчатые нижнего отдела плечевой кости: - внесуставные - внутрисуставные.
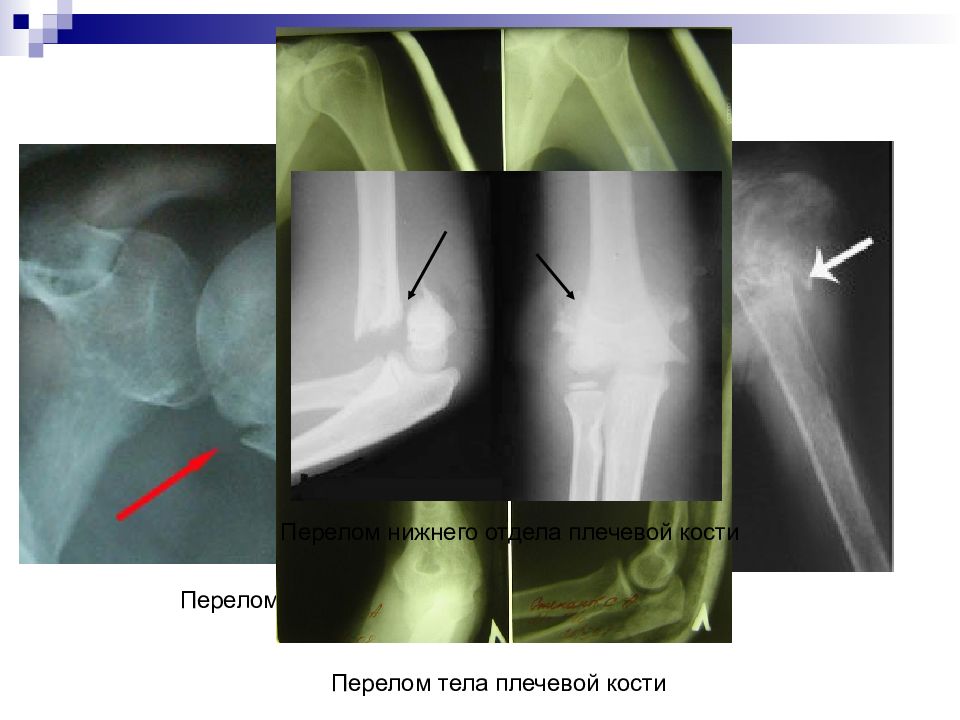
Слайд 27
Перелом верхнего отдела плечевой кости Перелом тела плечевой кости Перелом нижнего отдела плечевой кости
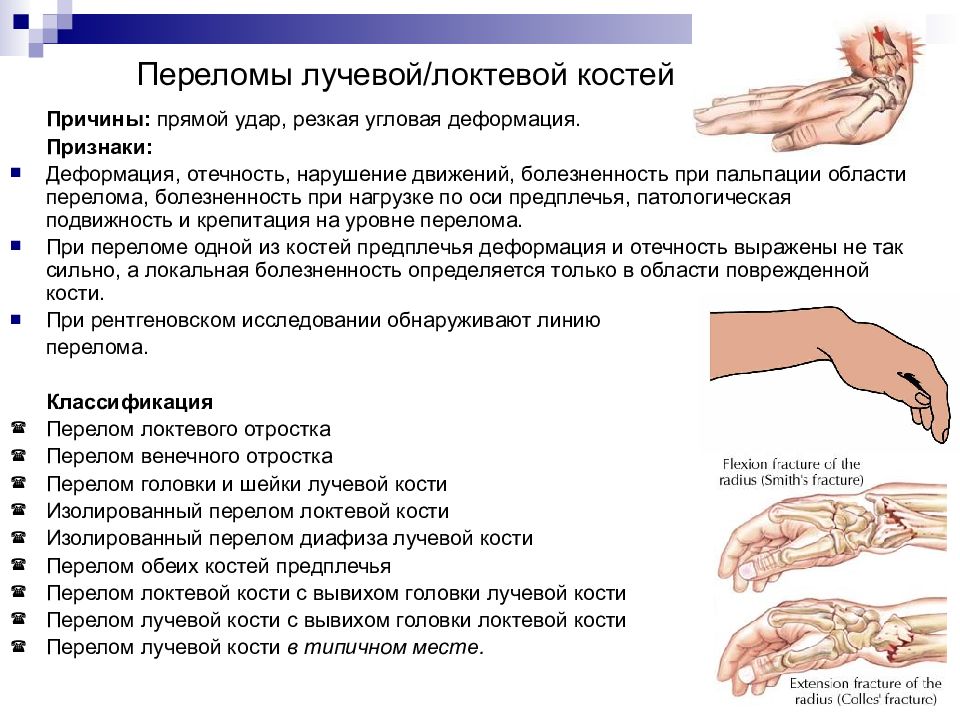
Слайд 28: Переломы лучевой/локтевой костей
Причины: прямой удар, резкая угловая деформация. Признаки: Деформация, отечность, нарушение движений, болезненность при пальпации области перелома, болезненность при нагрузке по оси предплечья, патологическая подвижность и крепитация на уровне перелома. При переломе одной из костей предплечья деформация и отечность выражены не так сильно, а локальная болезненность определяется только в области поврежденной кости. При рентгеновском исследовании обнаруживают линию перелома. Классификация Перелом локтевого отростка Перелом венечного отростка Перелом головки и шейки лучевой кости Изолированный перелом локтевой кости Изолированный перелом диафиза лучевой кости Перелом обеих костей предплечья Перелом локтевой кости с вывихом головки лучевой кости Перелом лучевой кости с вывихом головки локтевой кости Перелом лучевой кости в типичном месте.
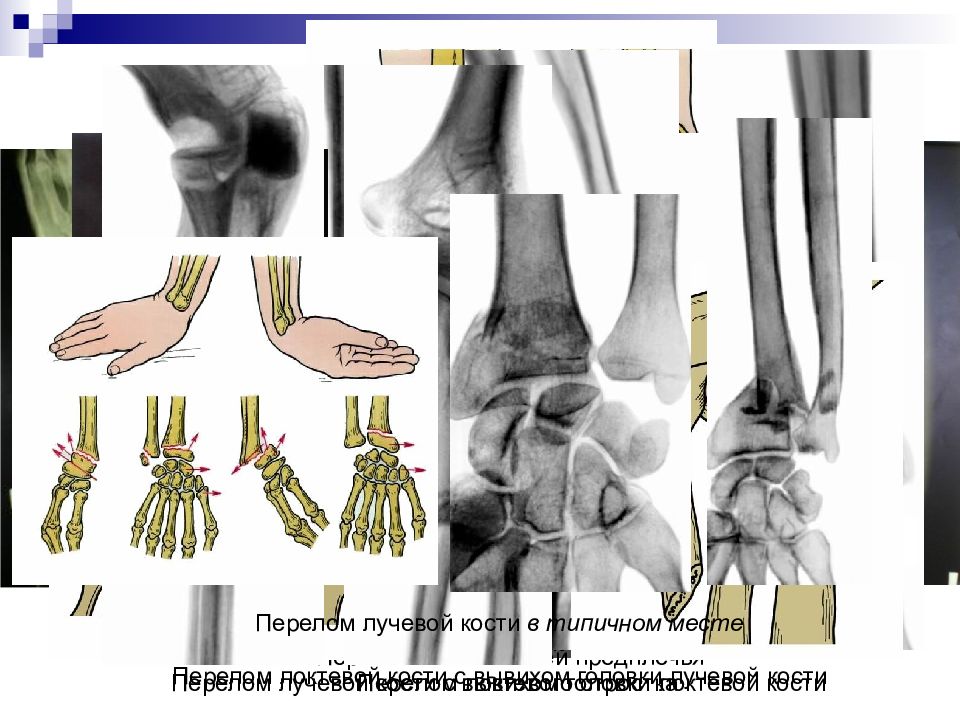
Слайд 29
Перелом локтевого отростка Изолированный перелом локтевой кости Изолированный перелом диафиза лучевой кости Перелом обеих костей предплечья Перелом лучевой кости с вывихом головки локтевой кости Перелом локтевой кости с вывихом головки лучевой кости Перелом лучевой кости в типичном месте
Слайд 30: Перелом костей таза
Переломы происходят в наиболее тонких местах таза — лобковые и седалищные кости. При более тяжелых травмах разрывают лонное и крестцово-подвздошные сочленения. Переломы костей таза подразделяются на следующие. Изолированные переломы таза, не участвующие в образовании тазового кольца: отрывы передней верхней и нижних остей подвздошной кости; переломы крыла и гребня подвздошной кости; перелом одной из ветвей лобковой и седалищной костей; перелом крестца ниже крестцово-подвздошного сочленения; перелом копчика. Перелом костей тазового кольца без нарушения его непрерывности: односторонний или двусторонний перелом одной и той же ветви лобковой или седалищной костей; переломы лобковой ветви с одной стороны и седалищной — с другой. Переломы костей тазового кольца с нарушением его непрерывности и разрывов сочленений: Переднего отдела: односторонний или двусторонний перелом обеих ветвей лобковой кости; односторонний или двусторонний переломы лобковой и седалищной костей; разрывы симфиза. Заднего отдела: продольный перелом подвздошной кости; разрыв крестцово-подвздошного сочленения. Комбинированные переломы переднего и заднего отделов: односторонний и двусторонний перелом типа Мальгеня; диагональный перелом; множественные переломы.
Слайд 31: Симптоматика повреждений костей таза
Обычно положение больного при переломах таза вынужденное — на спине, с вытянутыми, едва разведенными и ротированными кнаружи нижними конечностями; При переломах переднего отдела тазового кольца — ноги согнуты в тазобедренных и коленных суставах и разведены (симптом «лягушачьих лап») В случае разрыва лобкового сочленения ноги согнуты в тазобедренных суставах, соединены пассивно, разведение вызывает резкую боль. Типичным симптомом является боль постоянного характера в области перелома. Она усиливается при незначительно активных движениях ног, а также при попытках пассивных движений, интенсивность болевого синдрома определяется тяжестью повреждений таза. При переломах таза наблюдается ряд симптомов: симптом Вернеля — усиление боли при сдавлении гребней подвздошных костей; симптом Ларрея — усиление боли при растяжении таза за гребни подвздошных костей; симптом Мыша — боль при сдавлении в вертикальном направлении от гребня подвздошной кости к седалищному бедру; симптом Драчука — симптом «баллотированного крестца» — появление болевых ощущений при острожном ритмичном надавливании на крестец кончиками пальцев подведенной под него руки. Симптоматика повреждений костей таза
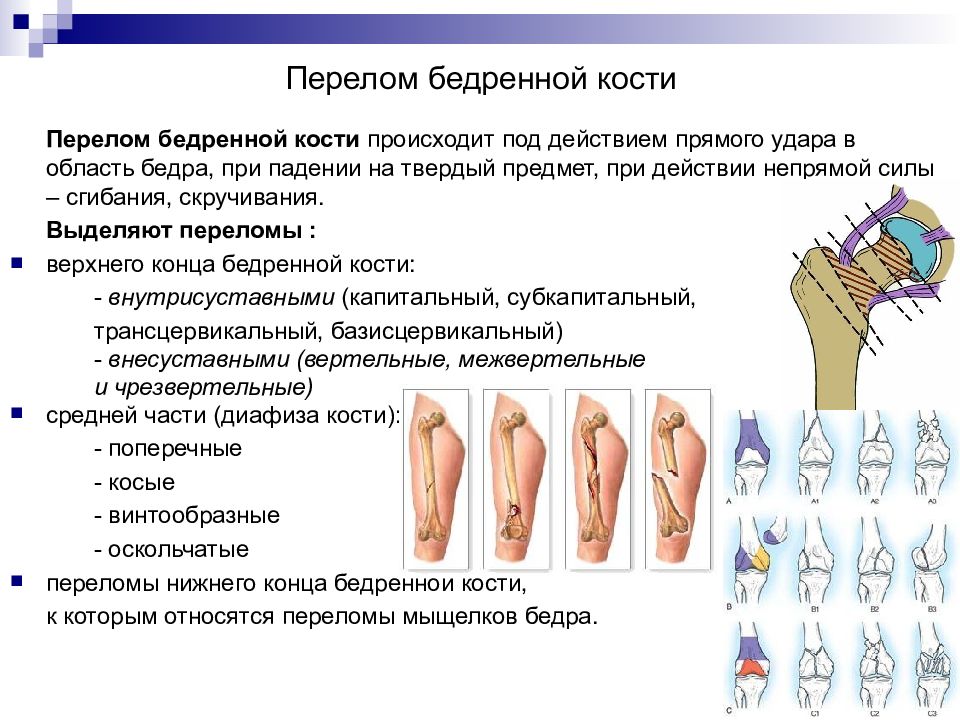
Слайд 32: Перелом бедренной кости
Перелом бедренной кости происходит под действием прямого удара в область бедра, при падении на твердый предмет, при действии непрямой силы – сгибания, скручивания. Выделяют переломы : верхнего конца бедренной кости: - внутрисуставными (капитальный, субкапитальный, трансцервикальный, базисцервикальный) - внесуставными (вертельные, межвертельные и чрезвертельные) средней части (диафиза кости): - поперечные - косые - винтообразные - оскольчатые переломы нижнего конца бедренной кости, к которым относятся переломы мыщелков бедра.
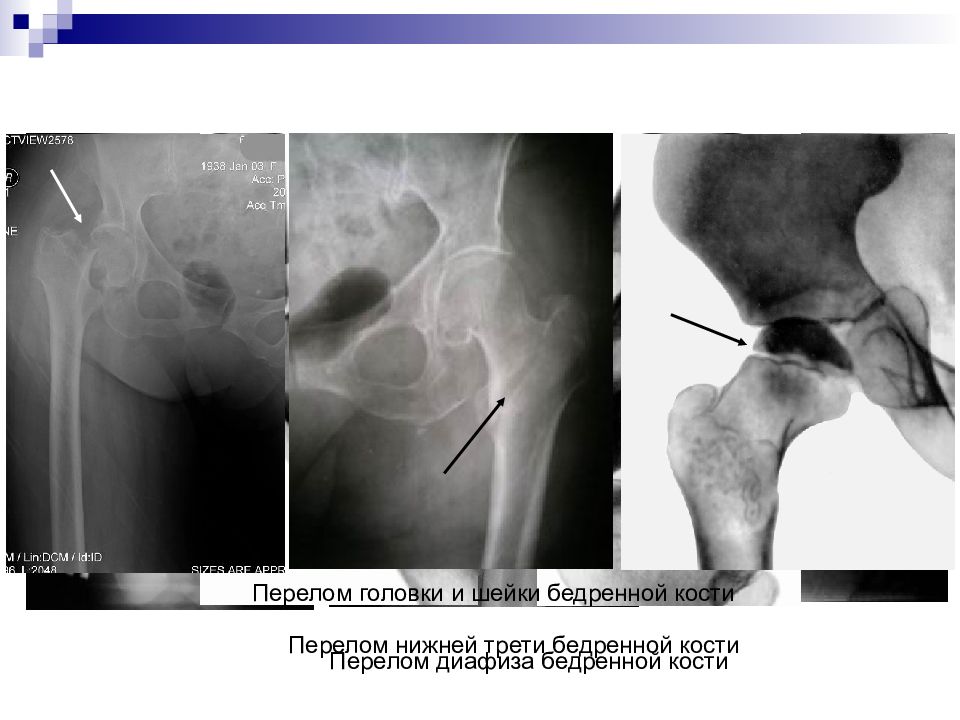
Слайд 33
Перелом диафиза бедренной кости Перелом нижней трети бедренной кости Перелом головки и шейки бедренной кости
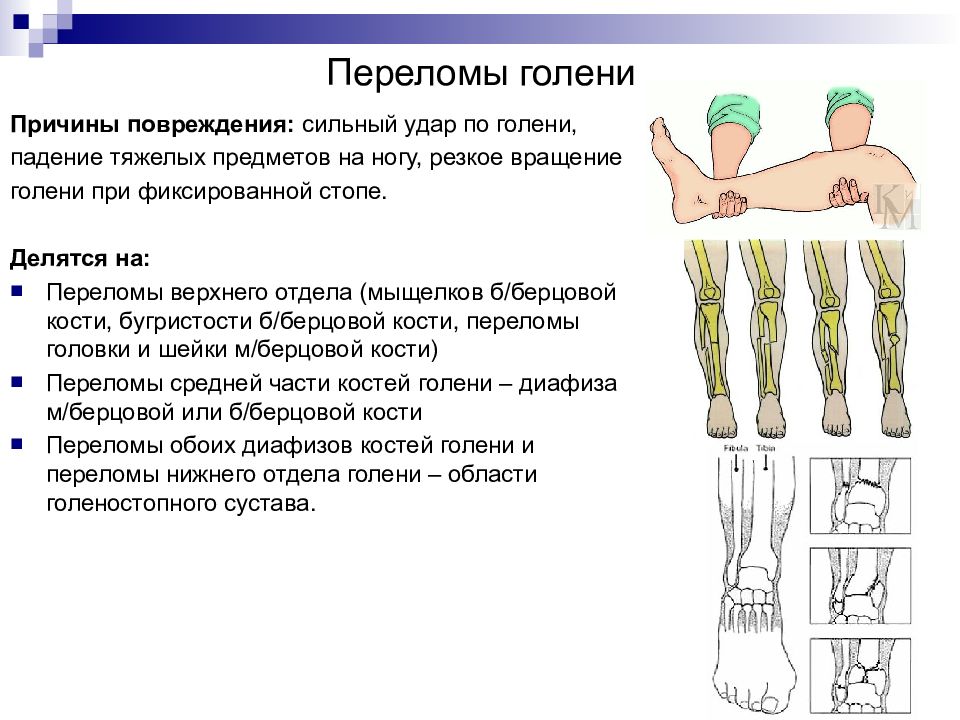
Слайд 34: Переломы голени
Причины повреждения: сильный удар по голени, падение тяжелых предметов на ногу, резкое вращение голени при фиксированной стопе. Делятся на: Переломы верхнего отдела (мыщелков б/берцовой кости, бугристости б/берцовой кости, переломы головки и шейки м/берцовой кости) Переломы средней части костей голени – диафиза м/берцовой или б/берцовой кости Переломы обоих диафизов костей голени и переломы нижнего отдела голени – области голеностопного сустава.
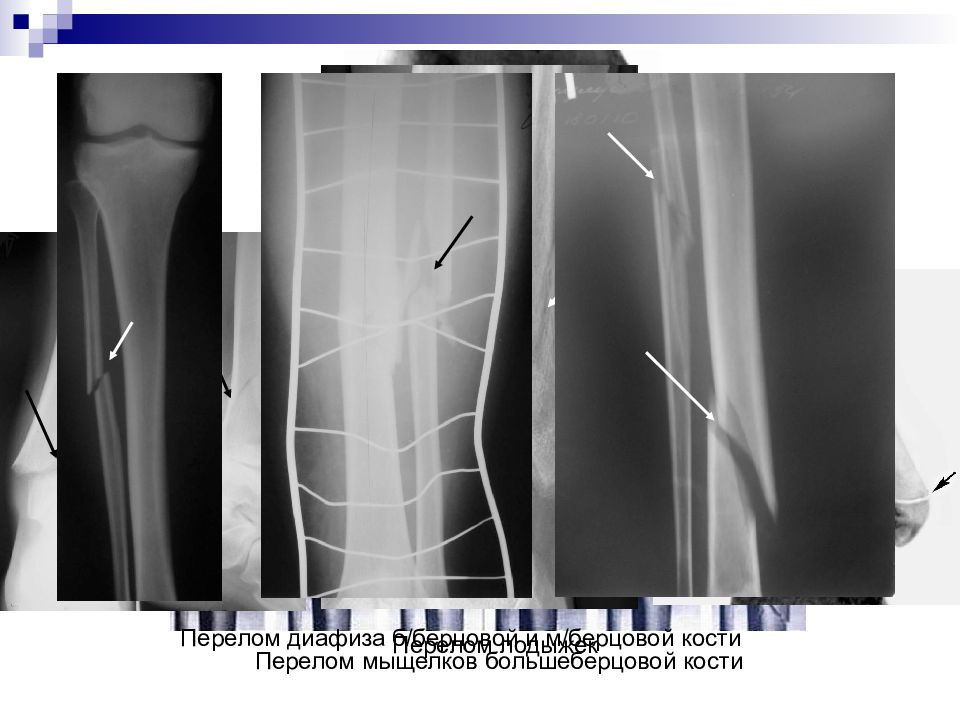
Слайд 35
Перелом мыщелков большеберцовой кости Перелом лодыжек Перелом диафиза б/берцовой и м/берцовой кости
Слайд 36: Лечение переломов
Обязательные компоненты лечения: Репозиция - это установка отломков в анатомически правильное положение, которое обеспечивает сращение кости. Иммобилизация - обеспечение неподвижности отломков относительно друг друга. Ускорение образования костной мозоли. Методы лечения переломов Консервативные Иммобилизационный Традиционный Оперативные Погружной остеосинтез Внеочаговый компрессионно-дистракционный остеосинтез
Слайд 37: Иммобилизационный метод лечения переломов одномоментная закрытая репозиция с последующей иммобилизацией с помощью гипсовой повязки
При этом следует соблюдать определенные правила: конечность по возможности должна находиться в физиологически выгодном положении; повязка обязательно захватывает один сустав выше и один ниже перелома; бинт не перекручивают, а подрезают; дистальные участки конечности (кончики пальцев) должны оставаться открытыми. Достоинства: простота мобильность больного и возможность амбулаторного лечения отсутствие повреждения кожных покровов и возможности инфекционных осложнений Недостатки: не всегда имеется возможность проведения закрытой одномоментной репозиции; невозможно удержать отломки костей в массивных мышечных тканях (бедро); развитие атрофии мышц, тугоподвижности суставов, лимфостаза, флебита вследствие обездвижения конечности; тяжесть и невозможность передвижения при массивных повязках у стариков и детей; невозможность наблюдения за состоянием конечности. Иммобилизационный метод лечения переломов одномоментная закрытая репозиция с последующей иммобилизацией с помощью гипсовой повязки.
Слайд 38: Традиционный метод лечения переломов
Предполагает использование разных видов вытяжения: скелетного, реже – манжеточного, лейкопластырного, клеевого. Основан на постепенном расслаблении мышц поврежденной конечности и дозированной нагрузке. При этом осуществляется закрытая постепенная репозиция и иммобилизация отломков под действием постоянной тяги за периферический отломок. Для осуществления тяги за периферический отломок обычно используют спицу Киршнера и скобу ЦИТО. Спицу проводят с помощью ручной или электрической дрели, а затем фиксируют к скобе. Достоинства метода: точность и контролируемость постепенной репозиции, что позволяет устранить сложные виды смещения отломков. возможность следить за состоянием конечности, открытой во время всего процесса лечения резко снижается опасность развития тугоподвижности и контрактур возможность применения физиотерапевтических методов лечения, массажа. Недостатки метода: инвазивность (возможность развития спицевого остеомиелита, отрывных переломов, повреждения нервов и сосудов); определенная сложность метода; необходимость в большей части случаев стационарного лечения и длительного вынужденного положения в постели.
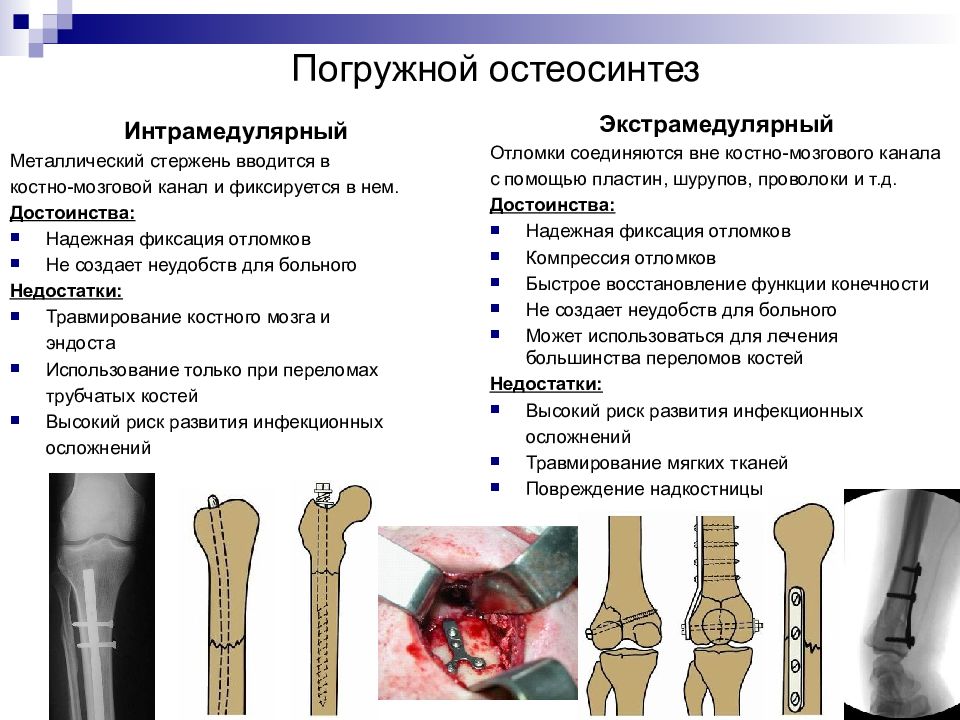
Слайд 39: Погружной остеосинтез
Интрамедулярный Металлический стержень вводится в костно-мозговой канал и фиксируется в нем. Достоинства: Надежная фиксация отломков Не создает неудобств для больного Недостатки: Травмирование костного мозга и эндоста Использование только при переломах трубчатых костей Высокий риск развития инфекционных осложнений Экстрамедулярный Отломки соединяются вне костно-мозгового канала с помощью пластин, шурупов, проволоки и т.д. Достоинства: Надежная фиксация отломков Компрессия отломков Быстрое восстановление функции конечности Не создает неудобств для больного Может использоваться для лечения большинства переломов костей Недостатки: Высокий риск развития инфекционных осложнений Травмирование мягких тканей Повреждение надкостницы
Слайд 40: Внеочаговый компрессионно-дистракционный остеосинтез Стимуляция образования костной мозоли дозированной компрессией области перелома при помощи аппаратов внешней фиксации
Через проксимальный и дистальный отломок вне зоны перелома проводят спицы в разных плоскостях. Спицы фиксируют на кольцах или других элементах внешней конструкции специального аппарата. Вращая гайки на стяжках между кольцами, можно манипулировать отломками: сближать их (компрессия), растягивать (дистракция), изменять угол оси (увеличить расстояние между кольцами по медиальной стороне и одновременно уменьшить по латеральной, например). Таким образом достигается постепенная аппаратная репозиция отломков и иммобилизация. Достоинства метода: воздействие на кость вне зоны повреждения; точное сопоставление отломков с возможностью первичного заживления и укорочение сроков лечения; функциональность - возможность движения в суставах и ранней нагрузки на конечность; возможность удлинения конечности; возможность лечения ложных суставов компрессией; часть лечения может проходить в амбулаторных условиях (больные с аппаратами достаточно мобильны). Недостатки метода: сложность аппаратов и операции; возможность повреждения сосудов и нервов при проведении спиц; возможность развития инфекции (спицевой остеомиелит).