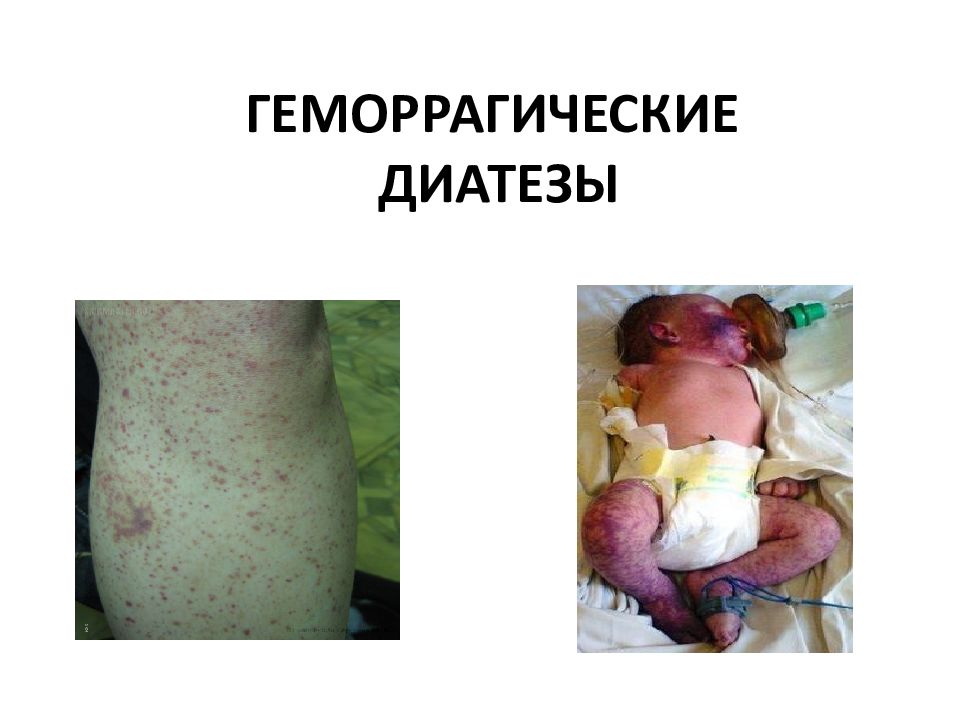
Слайд 2: КЛАССИФИКАЦИЯ НАРУШЕНИЙ ГЕМОСТАЗА
по этиологии 1) НАСЛЕДСТВЕННЫЕ 2) ПРИОБРЕТЕННЫЕ по механизму развития 1) НАРУШЕНИЯ СОСУДИСТО-ТРОМБОЦИТАРНОГО ГЕМОСТАЗА 2 ) НАРУШЕНИЯ КОАГУЛЯЦИОННОГО ГЕМОСТАЗА по направленности изменений 1) ГИПОКОАГУЛЯЦИЯ 2) ГИПЕРКОАГУЛЯЦИЯ
I. Гемостазиопатии - заболевания связанные с нарушением первичного или вторичного гемостаза. 1 ) геморрагические 1.1) заболевания связанные с патологией тромбоцитов (тромбоцитопении, тромбастении ) 1.2) с патологией сосудистой стенки (геморрагические вазопатии ) 1.3) дефектом плазменных факторов свертывания крови (гемофилии и другие коагулопатии ). 2 ) тромбофилические тромбозы и тромбоэмболии (дефицит антикоагулянтов, угнетение плазминной системы крови, атеросклероз, повышенная вязкость крови). 3)смешанного характера (тромбогеморрагические). приобретенный характер и возникают в результате разбалансирования системы гемостаза на разных уровнях (ДВС-синдром). II. Коагулопатии - при нарушениии только процесса свертывания крови.
Слайд 4: Нарушение системы гемостаза ( по направленности изменений )
ГИПОКОАГУЛЯЦИЯ - c нижение способности крови сворачиваться с появлением склонности к повторным кровотечениям и кровоизлия-ниям ( спонтанным или после незначительных травм) 1. ТРОМБОЦИТОПЕНИЯ 2. ТРОМБОЦИТОПАТИЯ 3. ВАЗОПАТИЯ 4. КОАГУЛОПАТИЯ ГИПЕРКОАГУЛЯЦИЯ повышенная способность крови образовывать сгустки в сосудах ТРОМБОЗ ДВС-СИНДРОМ
Слайд 5: ТРОМБОЦИТОПЕНИЯ
Патологическое состояние которое характеризуется понижением содержания тромбоцитов в крови ( меньше 150·10 9 / л)
Слайд 6: НАСЛЕДСТВЕННЫЕ ТРОМБОЦИТОПЕНИИ
Врожденные дефекты тромбоцитов или их образования ( основная роль принадлежит мутациям). синдром Вискотта-Олдрича Наследственное заболевание, обусловленное генетическими мутациями, в результате которых в красном костном мозге образуются аномальные, маленькие (менее 1 микрометра в диаметре) тромбоциты. Из-за нарушенной структуры происходит их чрезмерное разрушение в селезенке, в результате чего срок их жизни сокращается до нескольких часов. синдром Бернара – Сулье Наследственное аутосомно-рецессивное заболевание, проявляющееся в раннем детском возрасте. Характеризуется образованием гигантских (6 – 8 микрометров), функционально несостоятельных тромбоцитов. Они неспособны прикрепляться к стенке поврежденного сосуда и связываться друг с другом (нарушены процессы адгезии и агрегации) и подвергаются усиленному разрушению в селезенке. врожденная амегакариоцитарная тромбоцитопения Наследственное аутосомно-рецессивное заболевание, проявляющееся в младенческом возрасте. Характеризуется мутации гена, отвечающего за чувствительность мегакариоцитов к фактору, регулирующему их рост и развитие ( тромбопоэтину ), в результате чего нарушается продукция тромбоцитов костным мозгом.
Слайд 7: ПРИОБРЕТЕННЫЕ ТРОМБОЦИТОПЕНИИ
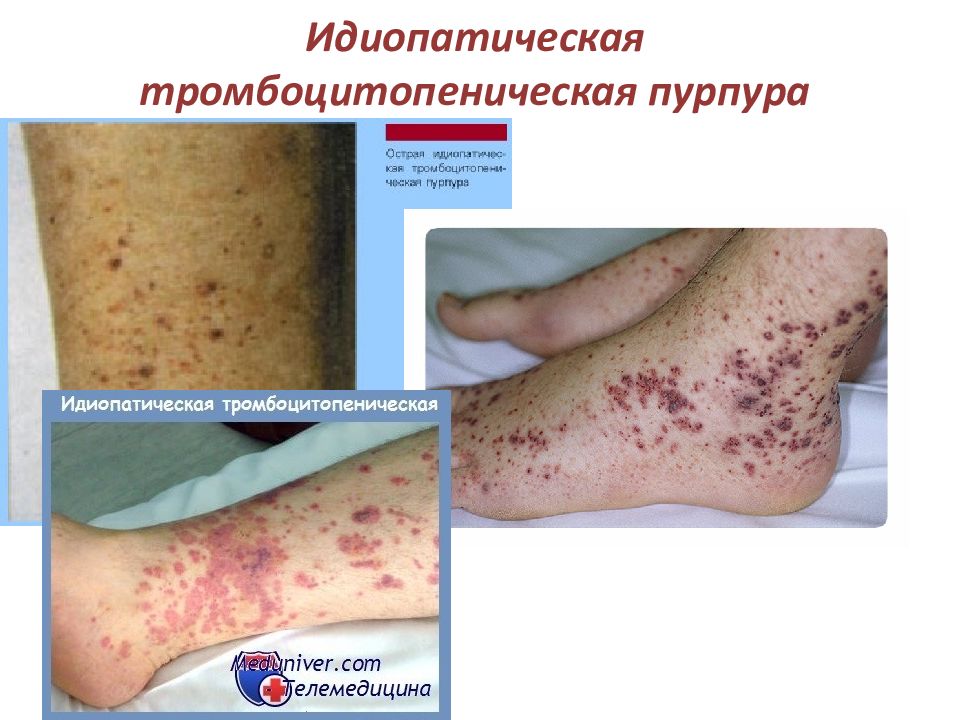
ПОВРЕЖДЕНИЕ ТРОМБОЦИТОВ - имунными комплексами ( Нп, Идиопатическая тромбоцитопеническая пурпура ) УГНЕТЕНИЕ ОБРАЗОВАНИЯ ТРОМБОЦИТОВ ( апластическая анемия, химическое и радиационное повреждение красного костного мозга, замещение кроветворной ткани опухолью ) ПОВЫШЕННОЕ ИСПОЛЬЗОВАНИЕ ТРОМБОЦИТОВ= Тромбоцитопении потребления ( тромбоз, ДВС-синдром )
ИТП=аутоиммунная тромбоцитопения- характеризуется снижением количества тромбоцитов в периферической крови ( состав других клеточных элементов крови не нарушен ) в результате усиленного их разрушения. Две формы: острая, способна прекращаться спонтанно (свойственна детскому возрасту и не требует специфической терапии) хроническая, типична для взрослых, особенно для женщин в возрасте 20-40 лет. Основные клинические симптомы: кровоизлияния в коже, слизистых оболочках пурпурного цвета. Кровотечения, кровоизлияния появляются неожиданно, часто после простуды. При лабораторной диагностике количество тромбоцитов падает, вплоть до полного исчезновения.
Слайд 10: ТРОМБОЦИТОПАТИИ
Нарушенние гемостаза вследствие качественной неполноценности или дисфункции тромбоцитов, которое характеризуется нарушением сосудисто-тромбоцитарного гемостаза, появлением кровоточивости тканей и органов. Тромбоцитопатии – одна из наиболее частых причин кровоточивости «неясного генеза», при которых количество тромбоцитов и показатели свертывающей системы крови, как правило, в норме. Характеризуется микроциркуляторным типом кровотечения при небольших порезах, после удаления зубов, опасны кровотечения в сетчатку глаза, головной мозг.
Слайд 11: Наследственные тромбоцитопатии
Болезнь Гланцмана : * Причина: дефицит гликопротеинов IIb / IIIa мембран тромбоцитов Наследование : аутосомно-рецессивное * Патогенез - тромбоциты не взаимодействуют с фибриногеном и не агрегируют ( фибриноген связывает тромбоциты в агрегаты через гликопротеид Ilb / IIIa ) * Признаки: петехии, носовые кровотечения, маточные кровотечения Болезнь Бернара Сульє (АР) Причина – отсутствие гликопротеина Ib на тромбоцитах Патогенез – нарушено взаимодействие тромбоцитов с фактором Виллебранда, фактором V и IX Признаки – капиллярные кровотечения ( особенно опасны при половом созревании или родах ) Сюда же отнесятся тромбоцитопатии, сопровождающиеся тромбоцитопенией ( синдром Вискотта-Олдрича, синдром Бернара- Сулье и др.) Лечение - переливание донорских тромбоцитов.
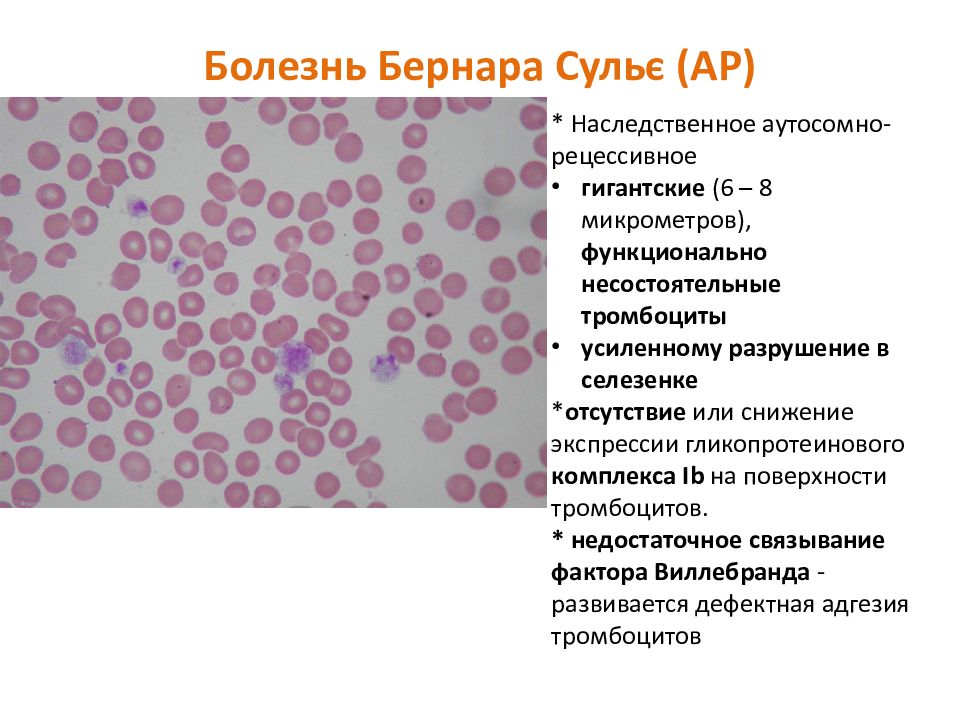
Слайд 12: Болезнь Бернара Сульє (АР)
* Наследственное аутосомно-рецессивное гигантские (6 – 8 микрометров), функционально несостоятельные тромбоциты усиленному разрушение в селезенке * отсутствие или снижение экспрессии гликопротеинового комплекса Ib на поверхности тромбоцитов. * недостаточное связывание фактора Виллебранда -развивается дефектная адгезия тромбоцитов
Слайд 13: Приобретенная тромбоцитопатия
1. Лейкозы - мало гранул в тромбоцитах вследствие ускоренного созревания, снижена адгезия и агрегация 2. Иммунные бол ез ни – повреждение рецепторов иммунными комплексами, нарушение взаимодействия тромбоцитов с прокоагулянтами 3. Гиповитаминоз В 12 – нарушено освобождение гранул 4. Медикаментозные влияния ( аспирин блокирует агрегацию тромбоцитов на 4-6 дней )
Слайд 14: ВАЗОПАТИЯ
Геморрагический диатез обусловленный функциональной и морфологической неполноценностью сосудистой стенки - врожденная - приобретенная Гемморагические вазопатии могут быть обусловлены дистрофическими изменениями и наследственной патологией сосудистой стенки, ростом опухолей, инфекционными процессами и др.. Наиболее распространненная форма патологии –геморрагический васкулит.
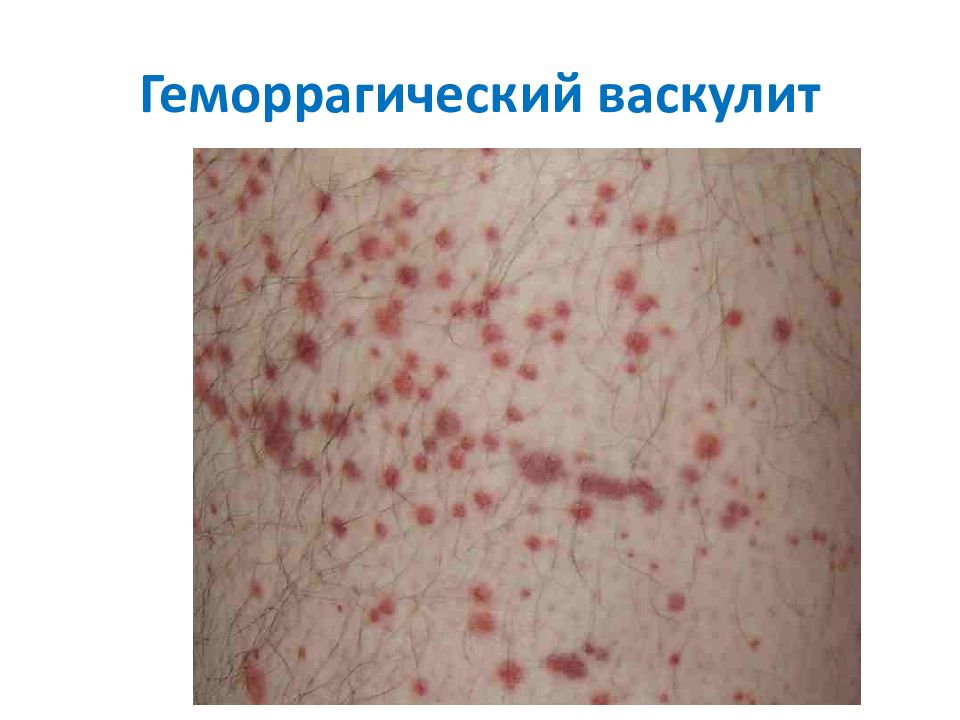
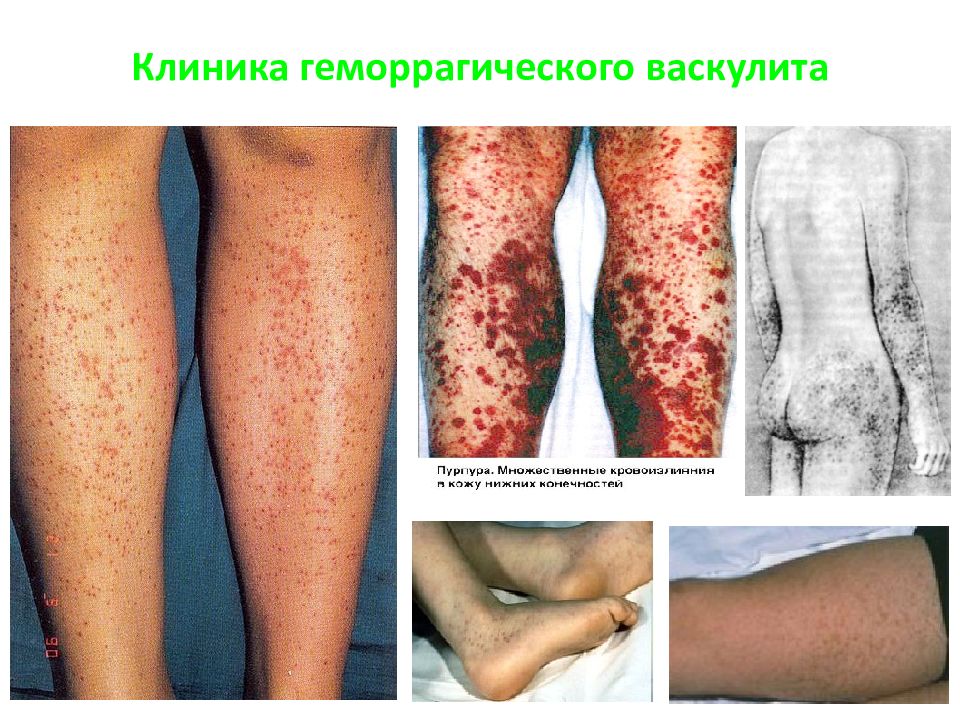
Слайд 15: Геморрагический васкулит
Это системное сосудистое заболевание иммунного генеза с поражением артериолл, капилляров, венул комплексами антиген-антитело. Заболевание встречается в детском и юношеском возрасте и характеризуется геморрагической сыпью в основном на конечностях. При лабораторном исследовании количество и качество тромбоцитов не изменено, ретракция кровяного сгустка в норме, может удлиняться время капиллярного кровотечения вследствие нарушения проницаемости сосудистой стенки.
Слайд 18: КОАГУЛОПАТИЯ
Геморрагический диатез, который возникает в результате патологии коагуляционной системы гемостаза ** наследственная ** приобретенная
Слайд 19: НАСЛЕДСТВЕННАЯ КОАГУЛОПАТИЯ
Генетически обусловленное нарушение свертывания крови вследствие дефицита или молекулярной аномалии веществ, отвечающих за коагуляционный гемостаз Среди всех форм коагулопатий страдают : Гемофилией А 68 – 78% Болезнь Виллебранда 9 – 18 % Гемофилией В 6 – 13 % Гемофилией С, парагемофилией и гипопроконвертинемией 1 – 2 %
Слайд 20: НАСЛЕДСТВЕННАЯ КОАГУЛОПАТИЯ
КЛАССИФИКАЦИЯ 1. Коагулопатия вследствие изолированного нарушения внутреннего механизма формирования протромбиназной активности ( гемофилии А, В, С, Болезнь Виллебранда, дефицит Хагемана ) 2. Коагулопатия вследствие изолированного нарушения внешнего механизма формирования протромбиназной активности ( гипопроконвертинемия – дефицит VII ф. ) 3. Комбинированное нарушение внешнего и внутреннего механизма формирования протромбиназной активности ( парагемофилия – дефицит V ф., б.Стюарта-Прауэра – дефи-цит X ф.) 4. Нарушение конечной стадии свертывания крови ( афибриногенемия ) НАСЛЕДСТВЕННАЯ КОАГУЛОПАТИЯ
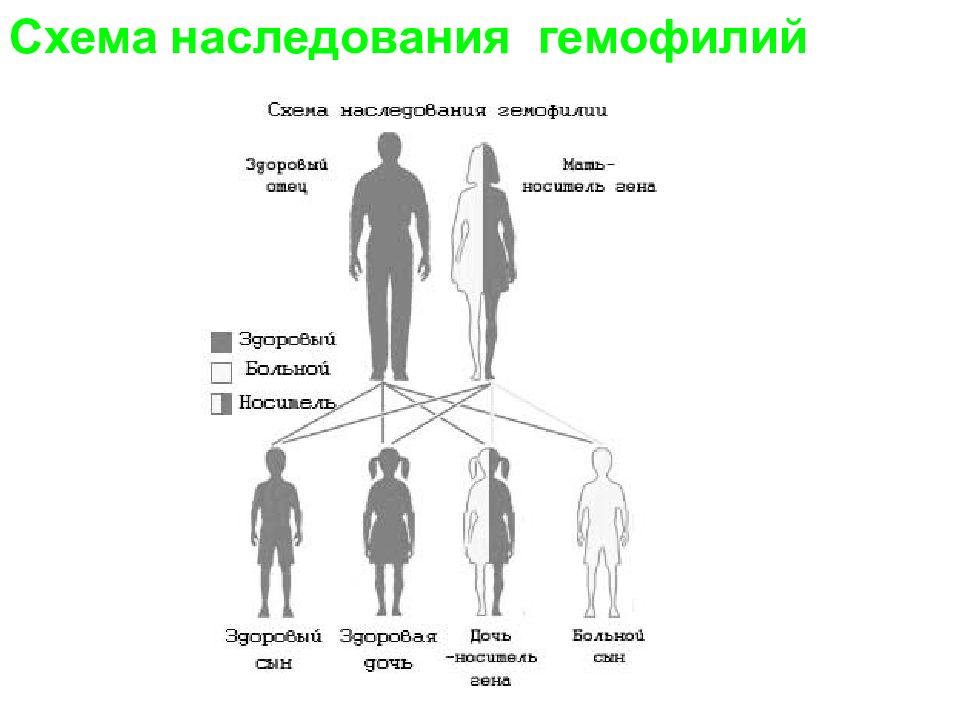
Слайд 21: Гемофилии
относится к коагулопатиям с непосредственным нарушением гемостаза, для которых характерна изолированная непостоянность одного какого - либо фактора свертывания крови. 1. Гемофилия А /классическая гемофилия/ обусловлена дефицитом фактора V III составляет 70 - 80 % от всех случаев заболевания, 2. Гемофилия В /болезнь Кристмаса, рождественская болезнь/ связана с дефицитом фактора IX. составляет 6 -13% от всех случаев заболевания На дефицит этих двух факторов свертывания приходится 96 - 98 % всех наследственных коагулопатий. Гены регулирующие синтез факторов VIII и IX, локализуются в X – хромосоме. 3. Гемофилия С (Б- нь Розенталя) связана с дефицитом Х I фактора. Гемофилия С наследуеся аутосомно, ею болеют мужчины и женщины.
Слайд 23
Императрица Александра Федоровна и цесаревич Алексей. У Алексея была наследственная гемофилия, которой страдали мужчины в роду его матери. 1913 г. Потомки королевы Виктории Потомки королевы Виктории страдали гемофилией. Считается, что болезнь была передана династии Викторией (1819-1901), которая произвела на свет девятерых детей.
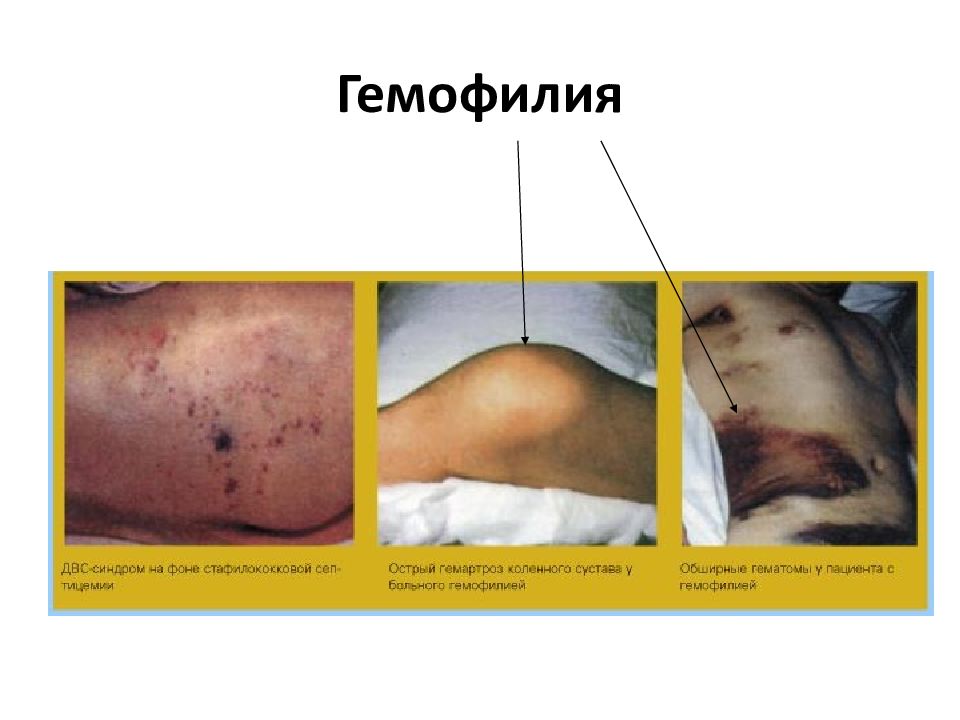
Слайд 24: Клинические проявления гемофилии
Клинически отдельные формы гемофилии протекают одинаково, проявляясь обильными и продолжительными кровотечениями при порезах и травмах, кровоизлияниями в суставы, возникновением мышечных и внутримышечных гематом. Выраженность кровоточивости зависит от формы гемофилии: тяжелые формы заболевания чаще наблюдаются при гемофилии А, Гемофилия В обычно протекает легче. Заболевание выявляется в детском возрасте. Течение заболевания характеризуется периодами повышенной кровоточивости, сменяющимися промежутками относительного клинического благополучия. Одно из характерных проявлений гемофилии – кровоизлияния в крупные суставы конечностей: коленные, реже – локтевые, голеностопные, плечевые. Малейшее движение сустава резко болезненно. Как следствие повторных кровоизлияний развиваются хронические артрозы: сустав увеличен в обьеме, деформирован, развивается атрофия и слабость мышц конечностей. Для гемофилии характерно также образование обширных подкожных, внутримышечных и межмышечных гематом, которые могут возникать в любом участке тела.
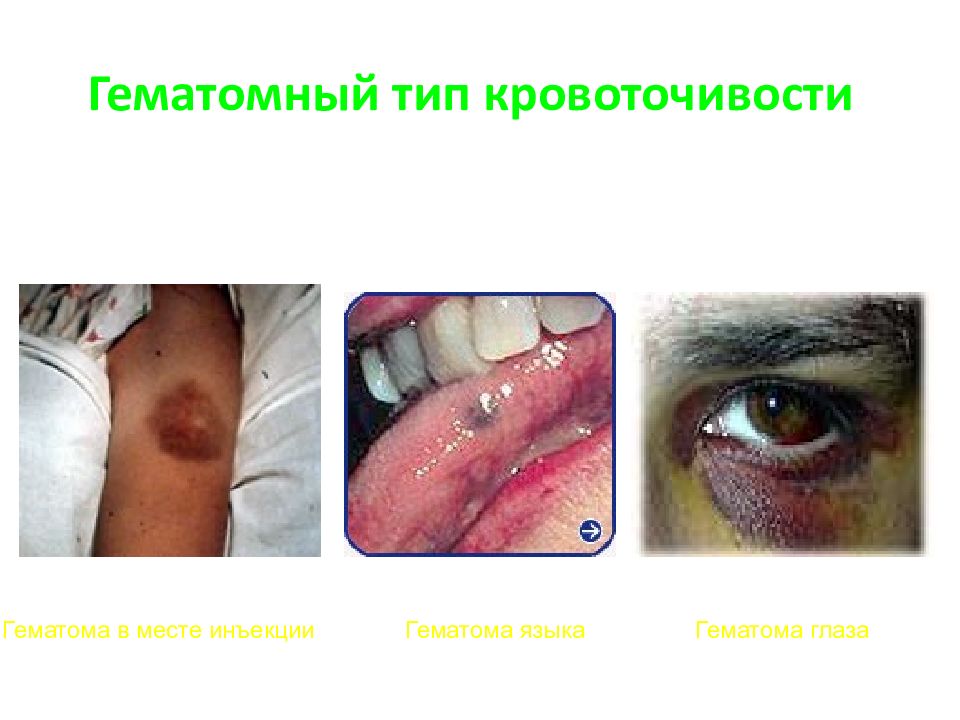
Слайд 25: Гематомный тип кровоточивости
Гематома в месте инъекции Гематома языка Гематома глаза
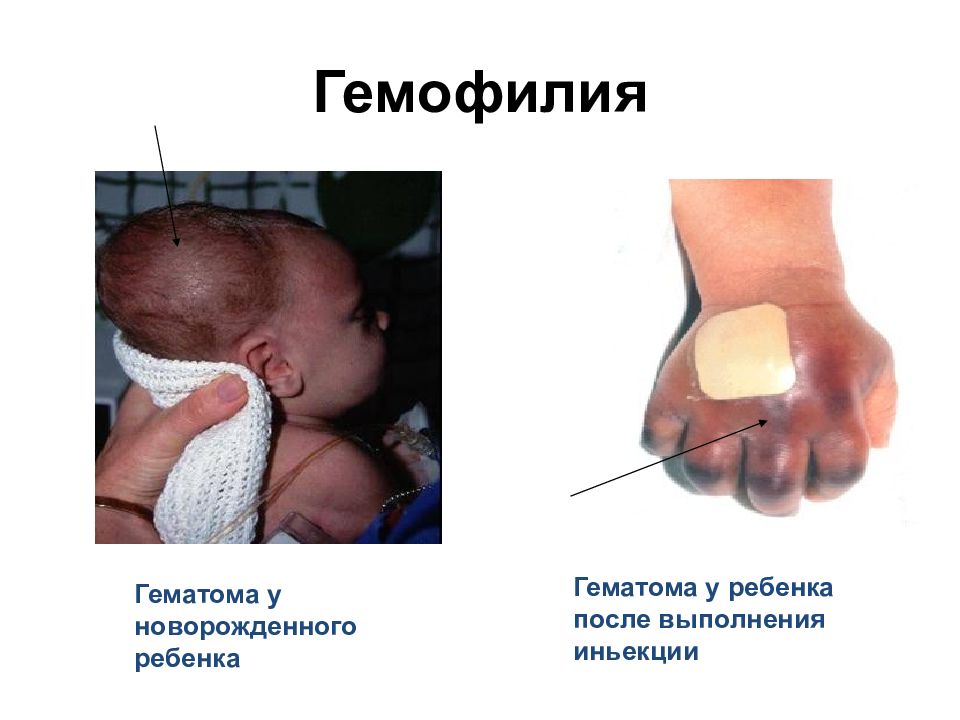
Слайд 27: Гемофилия
Гематома у новорожденного ребенка Гематома у ребенка после выполнения иньекции
Слайд 28: Диагностика гемофилии
Диагноз гемофилии устанавливают на основании характерных клинических симптомов и данных лабораторных исследований. Основными лабораторными показателями, характерными для всех гемофилии, являются увеличение времени свертывания крови, снижение потребления протромбина в процессе свертывания крови и соотвественно, снижение концентрации VIII, IX, X, XI плазменных факторов. Основной принцип лечения кровоточивости при гемофилии – введение в организм больного недостающего фактора свертывания крови в достаточном количестве.
Слайд 29
БОЛЕЗНЬ ВИЛЛЕБРАНДА Болезнь Виллебранда -Диана — наследственное заболевание крови, характеризующееся возникновением эпизодических спонтанных кровотечений, которые схожи с кровотечениями при гемофилии. Причина кровотечений — нарушение свертываемости крови из-за недостаточной активности фактора Виллебранда, который участвует в адгезии тромбоцитов на коллагене и защищает VIII фактор от протеолиза. При дефиците Фактора Виллебранда VIII фактор подвергается протеолизу, и его содержание в плазме снижается. Заболевание обычно наследуется по аутосомно-доминантному типу, но может отмечаться и рецессивное наследование.
Слайд 30: БОЛЕЗНЬ ВИЛЛЕБРАНДА
Характер кровоточивости – микроциркуляторно-гематомный. Характерны кровотечения из слизистых оболочек, из носа. Одно из характерных проявлений болезни – обильные, продолжительные кровотечения из ран, после травм, операций. У больных болезнью Виллибранда кровотечение начинается, как правило, сразу после травмы, у больных гемофилией – через некоторое время. Болезни Виллебранда свойственно резкое увеличение времени кровотечения при нормальном количестве тромбоцитов и неизменной ретракции сгустка крови, снижении адгезии тромбоцитов к коллагену и соединительной ткани, снижение коагуляционной активности 8 фактора. Лечение. В период кровотечений вводят препараты, содержащие комплекс VIII фактора.
Слайд 31: Дефицит XIII фактора
наследственный и приобретенный. Наблюдается при тяжелой патологии печени, XIII фактор, фибриназа, переводит растворимый фибрин в нерастворимый, т.е. обеспечивает поддержание окончательного тромба. При дефиците фактора тромб непрочен и возможны повторные кровотечения. Первый признак наследственной патологии – медленное заживление пупочной ранки и кровотечение из нее.
Слайд 32: ПРИОБРЕТЕННАЯ КОАГУЛОПАТИЯ
Особенность – полидефицитная 1. Иммунная ингибиция прокоагулянтов (резус конфликт ) 2. Дефицит вит. К–зависимых факторов коагуляции ( 7, 10, 9, 2 ) а) нарушение синтеза в кишечнике ( дисбактериоз, понос) б) нарушение всасывания вит. К ( дефицит желчи ) в) тяжелое повреждение печени 3. Передозировка гепарина При тяжелой патологии печени, лейкозах, тяжелых инфекциях, гемолитической анемии может развиваться коагулопатия связанная с дефицитом фибриногена. Дефицит ионов Са2+ дает клинические проявления в виде судорог. Наблюдается при поражении паращитовидной железы, при уремии.
Слайд 33: ТИПЫ КРОВОТЕЧЕНИЯ
1. Микр оциркуляторный. Характеризуется мелкоточечными кровоизлияниями на коже и слизистых. Могут быть десневые, носовые, маточные кровотечения. Такой тип кровотечения бывает при тромбоцитопении, тромбоцитопатии, дефиците II, V, VII, X факторов. 2. Гематомный ( макроциркуляторный ) Характеризуется крупными кровоизлияниями в мышцы, суставы, ткани. При этом нарушается питание тканей, сдавливаются нервы, нарушается функция суставов, что приводит к инвалидности. Могут быть профузные кровотечения – носовые, желудочно-кишечные. Развиваются при дефиците факторов VIII, IX, XI. 3. C мешанный характеризуется сочетанием кровоточивости слизистых и гематомного типа. Наблюдается при болезни Виллибранда, дефиците VII и XIII факторов, при ДВС-синдроме.
Слайд 34: ТРОМБОФИЛИИ
Заболевания характеризующиеся повышенной свертываемостью крови, прижизненным образованием тромбов в венах и артериях. Это частые осложнения сердечно-сосудистых заболеваний, опухолей, инфекционно-воспалительных процессов, обширных травм. Факторами высокого риска являются атеросклероз, гипертоническая болезнь. Сахарный диабет, ожирение, переломы костей нижних конечностей и др.. Непосредственными факторами тромогенеза являются: повреждение сосудистой стенки, активация тромбоцитов, активация системы свертывания крови.
Слайд 35: ТРОМБОФИЛИИ
Клинические проявления: рецидивирующие множественные тромбозы разной локализации, тромбоэмболиями в бассейне легочной артерии, инфарктами органов, развивающимися, как правило, у больных сравнительно молодого возраста. Диагноз основывается на выявлении склонности к тромбозам в сравнительно молодом возрасте, непереносимости внутривенных манипуляций, выявлении семейной предрасположенности к тромбозам (" тромбоэмболическиа семьи") и на характерных лабораторных признаках того или иного вида тромбофилии. При исследовании гемостазиограммы отмечается активация адгезии и агрегации тромбоцитов, активация плазменных факторов, снижение антикоагулянтной и фибринолитической активности крови.
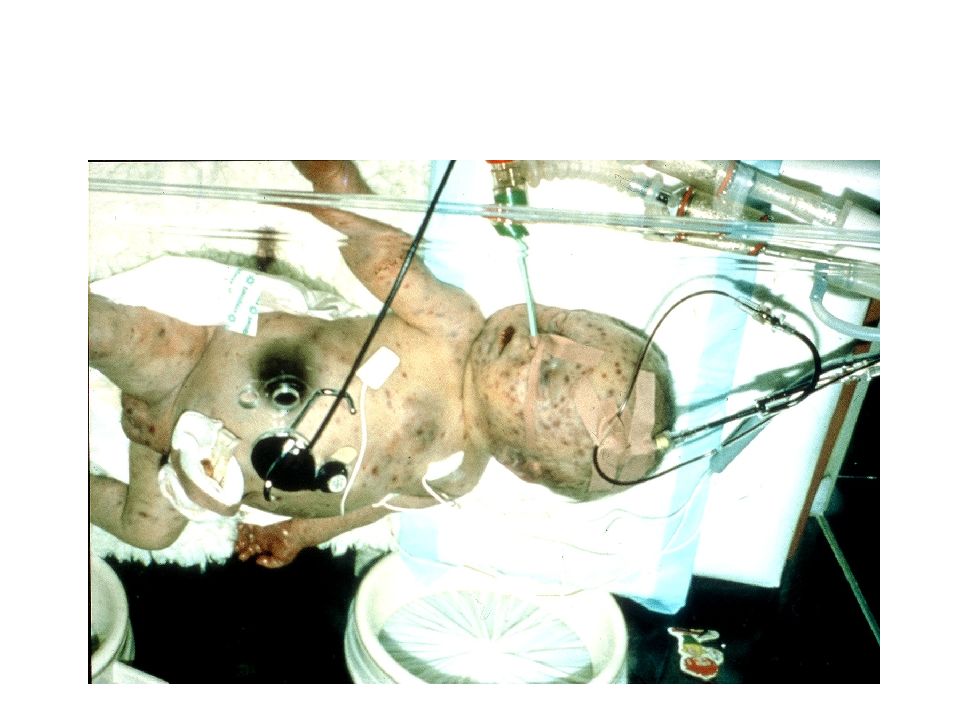
Слайд 36: ДВС-СИНДРОМ (СИНДРОМ ДЕСИМИНОРОВАННОГО ВНУТРИСОСУДИСТОГО СВЕРТЫВАНИЯ КРОВИ )
– это патологический процесс в основе которого лежит массивное свертывание крови, ведущее к блокаде микроциркуляторного русла жизненно важных органов рыхлыми массами фибрина и агрегатами клеток и сопровождающееся избыточным потреблением факторов коагуляции, тромбоцитов и других клеток. - нарушенная свёртываемость крови по причине массивного освобождения из тканей тромбопластических веществ. - обширное отложение фибрина в мелких кровеносных сосудах, что приводит к повреждению ткани или органа в результате ишемии
Слайд 37: ЭТИОЛОГИЯ ДВС-СИНДРОМ А
Инфекции, септические состояния Шок (при септическом – смертность 100 %) Хирургические вмешательства, ожеги Все терминальные состояния, остановка сердца Острый внутрисосудистый гемолиз Акушерская патология (20-25 %) (эмболия околоплодными водами, преждевременная отслойка плаценты, внутриутробная гибель плода при длительной его ретенции в матке, при тяжелых поздних токсикозах (эклампсия). Гемобластозы (при о. лейкозе – 33-45 %) Деструктивные процессы в паренхиматозных органах Аллергические реакции Воздействие гемокоагулирующих змеиных ядов ( гадюковые : гюрза, эфа и др ; гремучие змеи: кроталиды, ботропсы и т.д.);
Слайд 39: Абу - Ибрахим- Джурджани (1110 год нашей эры)
«- люди, укушенные, ядовитой змеей, погибают от свертывания крови в полостях сердца, сосудах и истечения крови из всех отверстий…»
Слайд 40: Аксиомы ДВС- синдрома:
ДВС-синдром всегда вторичен, т.е. сопровождает или осложняет течение основного заболевания – индуктора. ДВС- синдром имеет «дозовую» зависимость от выраженности и тяжести основного заболевания. ДВС- синдром всегда является полиорганной патологией.
Слайд 41: Патогенез ДВС-синдрома:
Он возникает вследствие попадания в кровоток активаторов свертывания крови. Например, при гемолизе эритроцитов, на обломках их мембран активируется VII, XII факторы. В отличие от физиологического гемостаза, когда тромбоциты активируются в месте повреждения сосуда, при ДВС-синдроме тромбоциты активируются во всем кровотоке. Они приобретают способность к адгезии и агрегации, приклеиваются к эндотелию сосудистой стенки, образуя тромбоэмболы. Эти процессы приводят к образованию множественных рыхлых сгустков фибрина, закупоривающих мелкие сосуды различных органов. В связи с повышенным потреблением на эти процессы плазменных факторов свертывания и фибрина, наступает их дефицит. На этом фоне развивается кровоточивость, возникают профузные неконтролируемые кровотечения.
Слайд 42: Стадии ДВС-синдрома
1) Гиперкоагуляция ( образование множественных тромбов вследствие активации системы коагуляции ) 2) Коагулопатия потребления ( истощение системы каогулянтов, чрезмерное использование тромбо-цитов для образования тромбов ) 3) Гипокоагуляция ( понижение активности коагу-лянтов, активация антикоагулянтов, активация фибринолиза ) 4) Завершение ( выздоровление, осложнения, смерть )
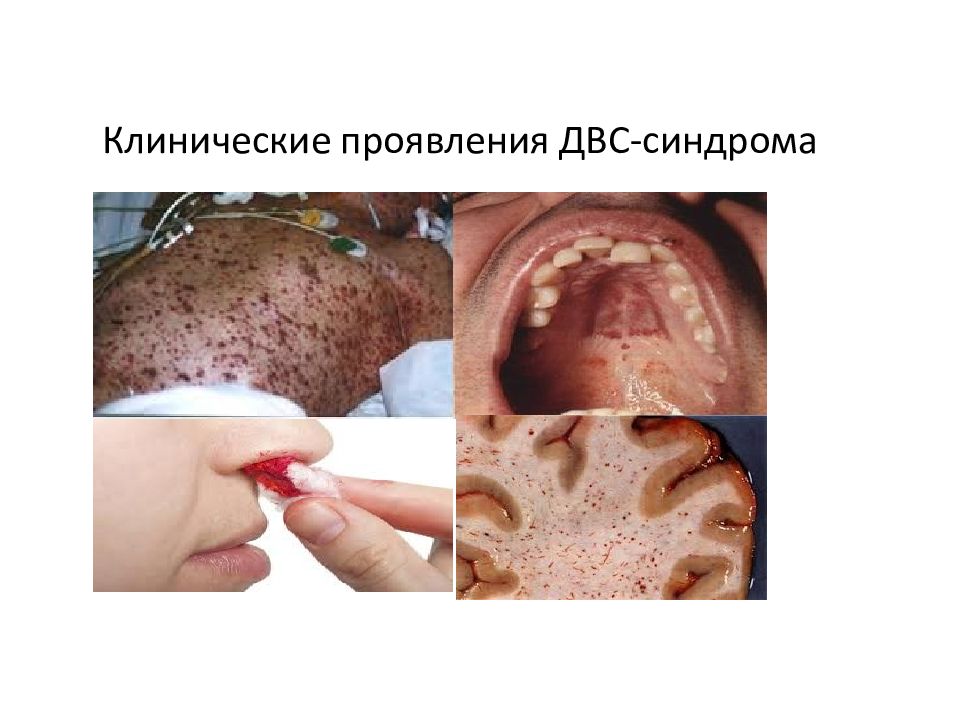
Слайд 43: Клиника ДВС-синдрома
1. Гемокоагуляционный шок причина * нарушения микроциркуляции (вызывают развитие гипоксии тканей) * накопление токсических продуктов протеолиза проявления * понижение артериального давления * понижение центрального венозного давления * кровотечения (провоцируют геморрагический шок)
Слайд 44: Клиника ДВС-синдрома
2. Нарушения гемостаза а) гиперкоагуляция Главное проявление – тромбоз Кровь сворачивается в пробирке б) гипокоагуляция Главное проявление – кровотечения (одновременно истощается система фибринолиза) Клиника ДВС-синдрома
Слайд 45: Клиника ДВС-синдрома
3. Тромбоцитопения Возникает вследствие образова-ния большого количества тромбов в сосудах (тромбоцитопения потребления) Клиника ДВС-синдрома
Слайд 46: Клиника ДВС-синдрома
4. Блокада микроциркуляторного русла (вызывает повреждение органов-мишеней) Легкие (тромбы заносятся из венозной системы) – острая дыхательная недостаточность Почки - острая почечная недостаточность Желудок и кишечник - глубокая дистрофия слизистой, интоксикация, аутолиз кишечника, профузные кровотече-ния, шок (високая летальность) Надпочечники Печень Гипофиз Клиника ДВС-синдрома
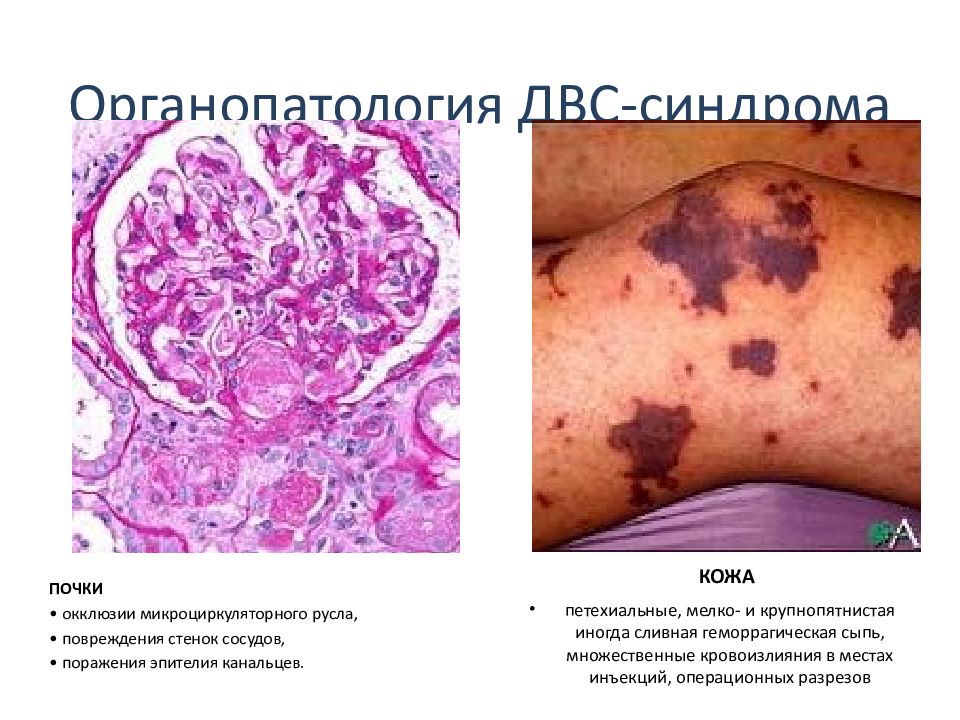
Слайд 48: Органопатология ДВС-синдрома
ПОЧКИ • окклюзии микроциркуляторного русла, • повреждения стенок сосудов, • поражения эпителия канальцев. КОЖА петехиальные, мелко- и крупнопятнистая иногда сливная геморрагическая сыпь, множественные кровоизлияния в местах инъекций, операционных разрезов
Слайд 49: Лабораторная диагностика ДВС-синдрома
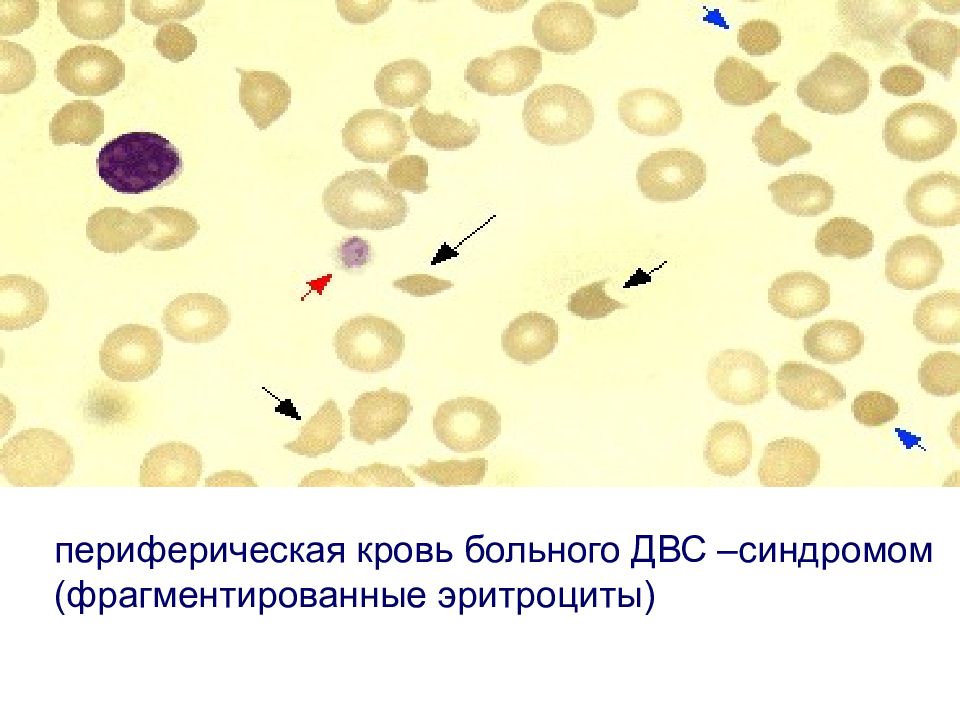
В зависимости от течения ДВС-синдрома выделяют острую и хроническую формы. При остром ДВС-синдроме обычно увеличено протромбиновое время, снижено количество тромбоцитов, увеличено количество продуктов деградации продуктов фибрина. Снижена концентрация многих факторов свертывания крови, особенно фибриногена и факторов 5, 8, 13. При хроническом ДВС-синдроме количество тромбоцитов и уровень факторов свертывания могут быть в пределах нормы, но концентрация продуктов деградации фибрина будет повышена. В мазке крови в 50% случаев могут присутствовать фрагментированные эритроциты.
Слайд 50
периферическая кровь больного ДВС –синдромом (фрагментированные эритроциты)
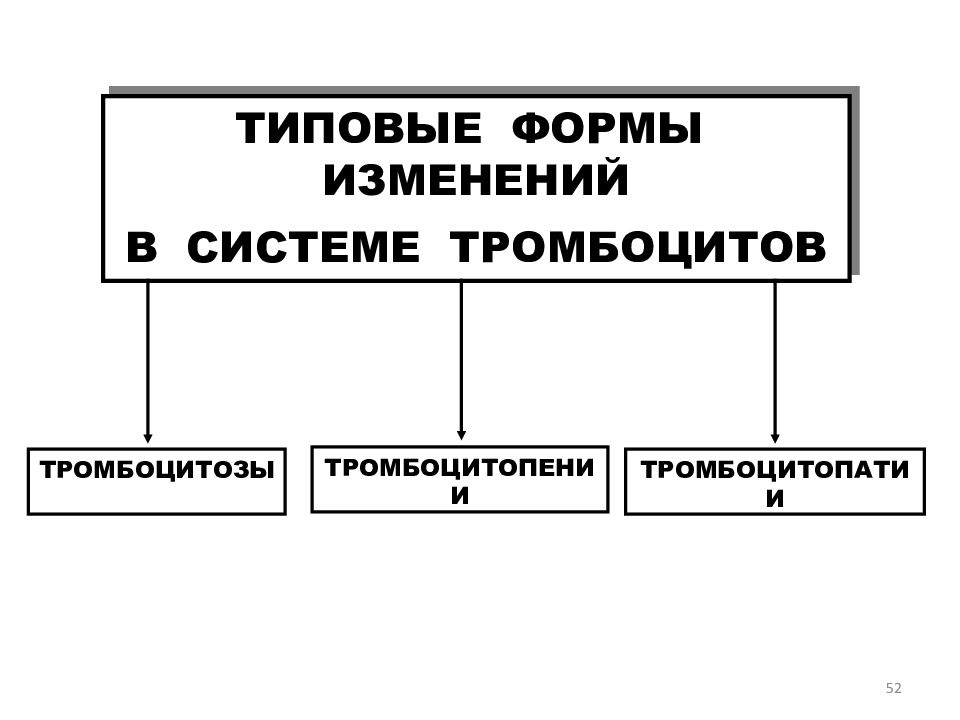
Слайд 52
52 ТИПОВЫЕ ФОРМЫ ИЗМЕНЕНИЙ В СИСТЕМЕ ТРОМБОЦИТОВ ТРОМБОЦИТОЗЫ ТРОМБОЦИТОПЕНИИ ТРОМБОЦИТОПАТИИ
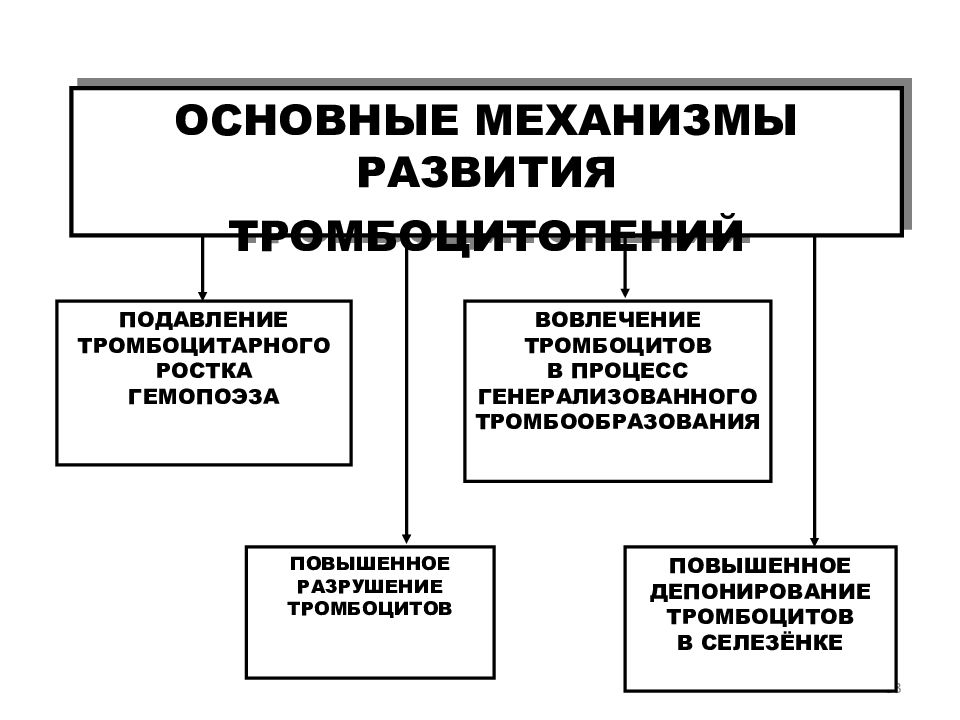
Слайд 53
53 ОСНОВНЫЕ МЕХАНИЗМЫ РАЗВИТИЯ ТРОМБОЦИТОПЕНИЙ ПОДАВЛЕНИЕ ТРОМБОЦИТАРНОГО РОСТКА ГЕМОПОЭЗА ПОВЫШЕННОЕ РАЗРУШЕНИЕ ТРОМБОЦИТОВ ВОВЛЕЧЕНИЕ ТРОМБОЦИТОВ В ПРОЦЕСС ГЕНЕРАЛИЗОВАННОГО ТРОМБООБРАЗОВАНИЯ ПОВЫШЕННОЕ ДЕПОНИРОВАНИЕ ТРОМБОЦИТОВ В СЕЛЕЗЁНКЕ
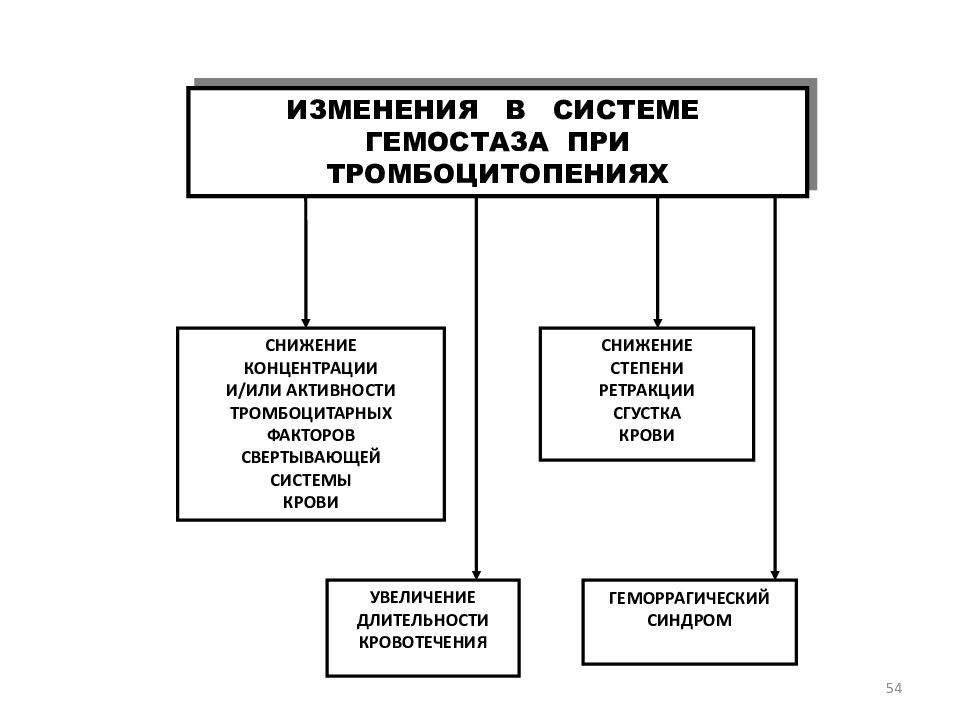
Слайд 54
54 ИЗМЕНЕНИЯ В СИСТЕМЕ ГЕМОСТАЗА ПРИ ТРОМБОЦИТОПЕНИЯХ СНИЖЕНИЕ КОНЦЕНТРАЦИИ И/ИЛИ АКТИВНОСТИ ТРОМБОЦИТАРНЫХ ФАКТОРОВ СВЕРТЫВАЮЩЕЙ СИСТЕМЫ КРОВИ УВЕЛИЧЕНИЕ ДЛИТЕЛЬНОСТИ КРОВОТЕЧЕНИЯ СНИЖЕНИЕ СТЕПЕНИ РЕТРАКЦИИ СГУСТКА КРОВИ ГЕМОРРАГИЧЕСКИЙ СИНДРОМ
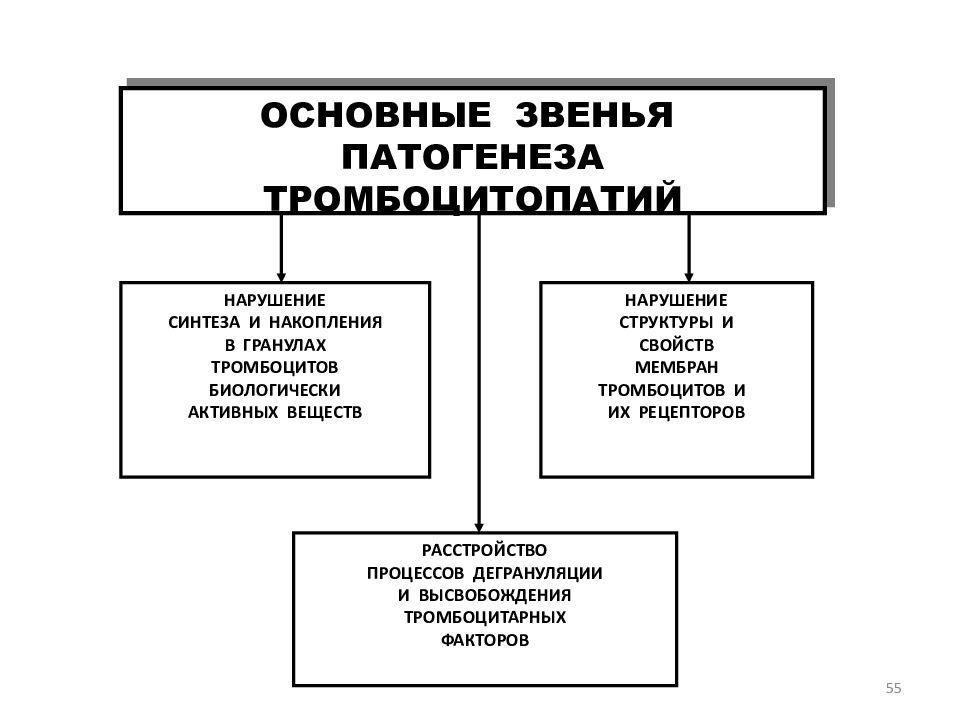
Последний слайд презентации: Нарушение системы гемостаза
55 ОСНОВНЫЕ ЗВЕНЬЯ ПАТОГЕНЕЗА ТРОМБОЦИТОПАТИЙ НАРУШЕНИЕ СИНТЕЗА И НАКОПЛЕНИЯ В ГРАНУЛАХ ТРОМБОЦИТОВ БИОЛОГИЧЕСКИ АКТИВНЫХ ВЕЩЕСТВ РАССТРОЙСТВО ПРОЦЕССОВ ДЕГРАНУЛЯЦИИ И ВЫСВОБОЖДЕНИЯ ТРОМБОЦИТАРНЫХ ФАКТОРОВ НАРУШЕНИЕ СТРУКТУРЫ И СВОЙСТВ МЕМБРАН ТРОМБОЦИТОВ И ИХ РЕЦЕПТОРОВ